Conocemos que el exceso de grasa corporal (GC) se asocia con factores de riesgo cardiovascular, algunos tipos de cáncer y otras causas principales de muerte. Se ha definido un nuevo método antropométrico: el índice CUN-BAE (Clínica Universidad de Navarra-Estimador de Adiposidad Corporal), que se basa en el IMC, el sexo y la edad. Hemos utilizado IMC y CUN-BAE para evaluar su contribución en la asociación con mortalidad en la cohorte del Estudio Asturias.
Material y métodosEl Estudio Asturias se trata de un estudio de cohortes que incluyó a 1.034 individuos de 30-75años de edad que participaron en la primera fase del estudio (1998-1999), realizando encuesta, exploración física y sobrecarga oral de glucosa. Se registraron los fallecimientos en la cohorte tras 18años de seguimiento.
Resultados204 personas fallecieron: 93 mujeres y 111 varones (16,6% de las mujeres y 23,5% de los varones). Valores basales tanto de IMC como de %GC determinantes de obesidad (>30kg/m2 para IMC; >25% en hombres y >35% en mujeres para CUN-BAE) fueron mayoritarios en los datos de individuos fallecidos. Tras ajuste por DM2, HTA, ECV y tabaco, el riesgo de mortalidad por todas las causas y cardiovascular es significativamente mayor según se incrementa el CUN-BAE, sobre todo en mujeres.
ConclusionesLa ecuación CUN-BAE es una herramienta útil en mujeres para detectar las que van a presentar un mayor riesgo de mortalidad, independientemente de factores de riesgo.
In epidemiological studies, excess body fat (BF) has been associated with cardiometabolic risk factors, some types of cancer, and other causes of death. A new anthropometric method has been defined: The CUN-BAE index (University of Navarra Clinic-Body Fat Estimator), which is based on BMI, sex, and age. BMI and CUN-BAE index were used to assess their contribution to mortality risk from any cause in the Asturias Study cohort.
Material and methodsThe Asturias study is a cohort study including 1.034 individuals aged 30-75years who participated in the first study phase (1998-1999). The study included a clinical survey, physical examination, and an oral glucose tolerance test. Vital status was determined in the cohort after 18years of follow-up.
ResultsTwo hundred and four subjects died: 93 females and 111 males (16.6% and 23.5% respectively men). Baseline values of both BMI and %BF suggesting obesity (BMI>30kg/m2 and CUN-BAE >25% in males and >35% in females) were found in most subjects. After adjusting for T2DM, HBP, CVD, and tobacco, the risk of all-cause and cardiovascular mortality was significantly higher as CUN-BAE increased, especially in females.
ConclusionsThe CUN-BAE equation is a useful tool, especially in females, to detect those who will have a greater risk of mortality, regardless of cardiovascular risk factors.
Las medidas más frecuentemente utilizadas en la población general para definir el exceso de grasa corporal (GC) son el índice de masa corporal (IMC) y la circunferencia de la cintura (CC). El IMC tiene varias limitaciones que complican su uso en determinados subgrupos de población, y probablemente no refleje toda la problemática relacionada con la GC.
En estudios epidemiológicos e investigación clínica se usan varios instrumentos como medidas antropométricas de GC, como circunferencia de cintura, peso relacionado con altura o IMC (kg/m2)1. El uso del IMC es la manera más común para evaluar tanto el sobrepeso como la obesidad. Existen limitaciones a este respecto, como la no diferenciación de características que condicionan variaciones en el porcentaje de GC como el sexo, la edad o la raza2,3, así como la clasificación en el grupo de sobrepeso u obesidad de personas con elevada masa muscular4. De esta forma, los nuevos estimadores de adiposidad son reconocidos como más ajustados a la realidad; ejemplo de ellos son el índice de adiposidad corporal (IAC)5 y el estimador de GC de la Clínica Universitaria de Navarra (CUN-BAE)6. Previamente, en una población noruega se evaluó el IAC basado en circunferencia de cadera y altura7. Este índice mostró buena correlación general con el porcentaje de GC (%GC) de la población, excepto cuando hombres y mujeres se evaluaban de forma separada, posiblemente debido a la mejor correlación entre circunferencia de cadera y %GC en mujeres que en varones. Además, el IAC infraestimaba de forma sustancial el %GC en individuos obesos y con sobrepeso (>25kg/m2).
El índice sobre el que vamos a centrar el estudio es el CUN-BAE, que se basa en edad, sexo e IMC6,8. Este índice se desarrolló tras la recopilación de datos antropométricos de 6.510 individuos de edades comprendidas entre 18 y 80años, y mostró gran correlación con el %GC medido a través de desplazamiento de aire y pletismografía comparado con otras medidas antropométricas6. En este mismo estudio, los autores describen similares resultados en una cohorte diferente de hombres y mujeres de raza blanca, de entre 17 y 76años (n=1.149). Además, el índice CUN-BAE estaba mejor correlacionado con factores de riesgo cardiovascular que el IMC y la circunferencia de cintura en un tercer grupo de 634 hombres y mujeres de raza blanca.
Este interés creciente en la estimación de la GC deriva sobre todo de la asociación entre GC y enfermedades crónicas, como diabetes tipo2 (DM2), enfermedad cardiovascular (ECV) y cáncer9,10. Así, la utilidad clínica de este parámetro depende en su mayor parte de su habilidad para predecir morbimortalidad relacionada con la obesidad. Se han estudiado ya las asociaciones que existen entre el índice CUN-BAE con marcadores de riesgo de ECV, y con odds ratio (OR) de hipertensión en DM211,12. Además, se ha visto también que este índice se asocia más con el desarrollo posterior de DM2 y ECV comparado con el IMC en análisis estratificado por sexos13. Sin embargo, no hay datos acerca de la asociación de este índice con el riesgo de mortalidad.
El objetivo de este estudio es evaluar su contribución en la asociación con mortalidad por cualquier causa en la cohorte del Estudio Asturias y compararlo con la estimación aportada por el índice de masa corporal.
Material y métodosEstudio AsturiasEl Estudio Asturias es un estudio poblacional prospectivo de cohortes sobre diabetes mellitus (DM) y factores de riesgo cardiovascular que tiene como marco toda la población de la provincia de Asturias14,15. La primera fase se llevó a cabo en los años 1998-1999 con el objetivo de determinar la prevalencia de DM2, tanto conocida como ignorada, y la de prediabetes en la población asturiana. En 1998, Asturias contaba con una población de 1.073.761 habitantes, la mayoría caucásicos. Aproximadamente la mitad de la población vivía en áreas urbanas. Para seleccionar la muestra se usó una técnica de muestreo por conglomerados bietápico: se seleccionaron al azar 15 zonas básicas de salud (ZBS) de las 76 que tiene Asturias, con una probabilidad proporcional al número de tarjetas sanitarias de individuos con edades entre 30 y 75años de cada zona.
Posteriormente, mediante un programa informático se seleccionó aleatoriamente a 125 personas de cada ZBS. La muestra final seleccionada fue de 1.875 individuos; se exluyó a 87 personas por varias razones (DM1, embarazo, enfermedad grave, hospitalización, tratamiento con fármacos hiperglucemiantes). Se excluyó a otros 162 por falta de datos necesarios para el contacto. La muestra final fue de 1.626 individuos, de los que 1.034 (63,6%) participaron en el estudio.
El estudio fue aprobado por un comité ético del Servicio de Salud del Principado de Asturias y todos los individuos dieron su consentimiento informado.
A los sujetos participantes se les realizó una encuesta sanitaria en la que se incluyeron datos demográficos, hábito tabáquico, actividad física, estado socioeconómico e historia familiar de DM.
A todos los individuos, salvo los diagnosticados de DM, se les realizó una prueba de sobrecarga oral de glucosa (SOG), con extracción venosa basal y a las 2h según las recomendaciones de la OMS. Utilizamos los criterios ADA201816 para definir la existencia de DM en aquel momento.
Medidas antropométricas y cálculo de índicesLa talla, el peso y el IMC (peso en kilogramos dividido por el cuadrado de la talla en metros) se midieron con el sujeto en ropa ligera y sin zapatos.
Se definió sobrepeso y obesidad de acuerdo a la definición establecida por la OMS como IMC25-29,9 y ≥30kg/m2, respectivamente.
Se calculó CUN-BAE como −44,988+(0,503×edad) +(10,689 ×sexo) +(3,172 ×IMC) −(0,026 ×IMC2) +(0,181 ×IMC ×sexo) −(0,02 ×IMC ×edad) –(0,005 ×IMC2 ×sexo) +(0,00021 ×IMC2 ×edad), donde varones=0 y mujeres=1 respecto al sexo, midiendo la edad en años6.
Se utilizaron las siguientes clasificaciones para estratificar en las diferentes categorías de sobrepeso y obesidad:
- •
CUN-BAE:
- ∘
Población masculina: <20% normopeso, 20-25% sobrepeso, >25% obesidad.
- ∘
Población femenina: <30% normopeso, 30-35% sobrepeso, >35% obesidad.
- •
IMC:
- ∘
Ambos sexos: 18-25kg/m2, normopeso, 25-30kg/m2 sobrepeso, >30kg/m2 obesidad.
En diciembre de 2016 se actualizó el estado vital de la cohorte inicial (estudiada en 1998-1999), tras 18años de seguimiento. Las muertes se registraron según los datos de la tarjeta sanitaria del Principado de Asturias. En el caso de que los participantes no vivieran en Asturias, se utilizó como base de datos la proporcionada por el Instituto Nacional de Estadística.
La causa de la muerte fue determinada por nuestro registro de mortalidad. Todas las muertes se codificaron de acuerdo con el código ICD-10 (OMS)17. Los códigos I00-I99 (enfermedades cardiovasculares) o R96 (muerte súbita, causa desconocida) se consideran dentro de mortalidad cardiovascular porque, en general, la muerte súbita se debe a una ECV18. Los códigos C00-D48 definieron la muerte por cáncer.
Análisis estadísticoTodos los cálculos se realizaron con SPSS 21.0. Los valores de p informados se basan en una prueba de 2 colas con un límite de significación estadística de p<0,05. El análisis de regresión de Cox se utilizó para analizar los hazard ratios correspondientes (HR) de muerte, ajustados por edad y multivariable (presencia de DM, historia de ECV previa, tabaquismo y antecedente de hipertensión arterial) en los dos grupos de hombres y mujeres.
Para evaluar las diferencias entre grupos se utilizó análisis de regresión multivariante/univariante en función de las características analizadas.
Se confeccionaron tablas de sensibilidad y especificidad para distintos puntos de corte de IMC y de %GC según CUN-BAE, independientes en hombres y mujeres, para luego expresar gráficamente en curvas ROC (receiver operator characteristic). Se fijó el mejor punto de corte como el más cercano al ángulo superior izquierdo de la gráfica de la curva ROC. Un área de 1,0 significa discriminación prefecta y un área de 0,50 significa discriminación nula19.
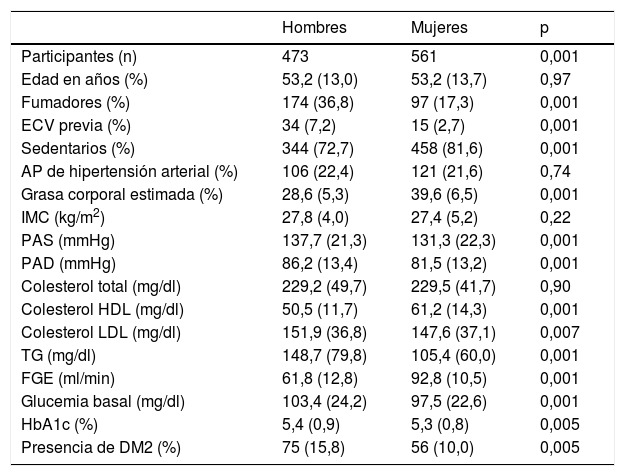
ResultadosCaracterísticas del estudioLa población inicial del estudio (1.034 individuos) estaba conformada por 561 mujeres y 473 varones. Los varones presentaron mayor prevalencia de antecedente de ECV, tabaquismo y DM (tabla 1).
Parámetros de riesgo cardiovascular y metabólicos en función del sexo durante la primera fase del estudio (1998-1999)
| Hombres | Mujeres | p | |
|---|---|---|---|
| Participantes (n) | 473 | 561 | 0,001 |
| Edad en años (%) | 53,2 (13,0) | 53,2 (13,7) | 0,97 |
| Fumadores (%) | 174 (36,8) | 97 (17,3) | 0,001 |
| ECV previa (%) | 34 (7,2) | 15 (2,7) | 0,001 |
| Sedentarios (%) | 344 (72,7) | 458 (81,6) | 0,001 |
| AP de hipertensión arterial (%) | 106 (22,4) | 121 (21,6) | 0,74 |
| Grasa corporal estimada (%) | 28,6 (5,3) | 39,6 (6,5) | 0,001 |
| IMC (kg/m2) | 27,8 (4,0) | 27,4 (5,2) | 0,22 |
| PAS (mmHg) | 137,7 (21,3) | 131,3 (22,3) | 0,001 |
| PAD (mmHg) | 86,2 (13,4) | 81,5 (13,2) | 0,001 |
| Colesterol total (mg/dl) | 229,2 (49,7) | 229,5 (41,7) | 0,90 |
| Colesterol HDL (mg/dl) | 50,5 (11,7) | 61,2 (14,3) | 0,001 |
| Colesterol LDL (mg/dl) | 151,9 (36,8) | 147,6 (37,1) | 0,007 |
| TG (mg/dl) | 148,7 (79,8) | 105,4 (60,0) | 0,001 |
| FGE (ml/min) | 61,8 (12,8) | 92,8 (10,5) | 0,001 |
| Glucemia basal (mg/dl) | 103,4 (24,2) | 97,5 (22,6) | 0,001 |
| HbA1c (%) | 5,4 (0,9) | 5,3 (0,8) | 0,005 |
| Presencia de DM2 (%) | 75 (15,8) | 56 (10,0) | 0,005 |
DM2: diabetes tipo 2; ECV: enfermedad cardiovascular; FGE: filtrado glomerular estimado; HbA1c: hemoglobina A1c; HDL: high density lipoprotein; HTA: hipertensión arterial; IMC, índice de masa corporal; LDL: low density lipoprotein; PAD: presión arterial diastólica; PAS: presión arterial sistólica; TG: triglicéridos.
Los valores expresan la media; entre paréntesis, desviación estándar o el número (porcentaje).
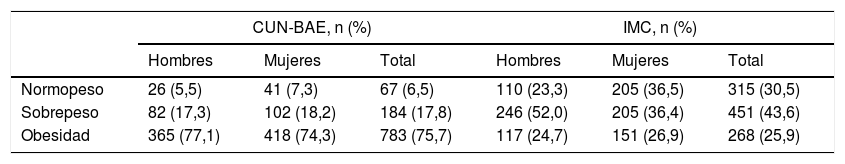
La estimación de GC según CUN-BAE se expresó en media (desviación estándar): 39,60% (±6,5) en mujeres y 28,6% (±5,6) en varones. El 76,7% de los varones presentaban sobrepeso u obesidad (IMC>25kg/m2), comparados con el 63,3% de mujeres. Si utilizamos la estimación CUN-BAE este porcentaje se incrementa hasta más del 90% en ambos sexos (tablas 2 y 3).
Clasificación según CUN-BAE e IMC en normopeso, sobrepeso u obesidad
| CUN-BAE, n (%) | IMC, n (%) | |||||
|---|---|---|---|---|---|---|
| Hombres | Mujeres | Total | Hombres | Mujeres | Total | |
| Normopeso | 26 (5,5) | 41 (7,3) | 67 (6,5) | 110 (23,3) | 205 (36,5) | 315 (30,5) |
| Sobrepeso | 82 (17,3) | 102 (18,2) | 184 (17,8) | 246 (52,0) | 205 (36,4) | 451 (43,6) |
| Obesidad | 365 (77,1) | 418 (74,3) | 783 (75,7) | 117 (24,7) | 151 (26,9) | 268 (25,9) |
CUN-BAE: Clínica Universidad de Navarra-Body Adiposity Estimator; IMC: índice de masa corporal.
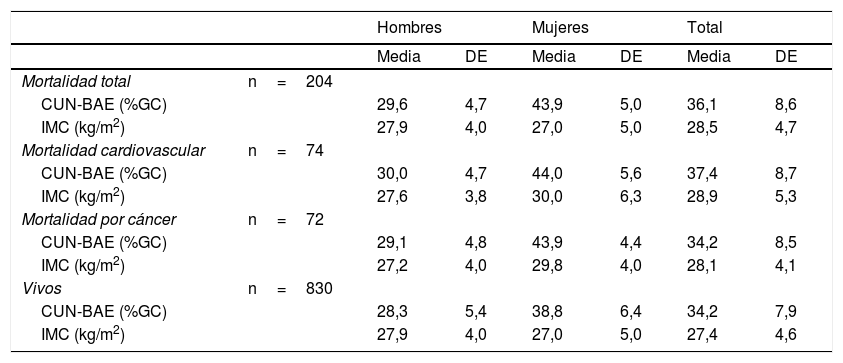
Características antropométricas según status vital de la población
| Hombres | Mujeres | Total | |||||
|---|---|---|---|---|---|---|---|
| Media | DE | Media | DE | Media | DE | ||
| Mortalidad total | n=204 | ||||||
| CUN-BAE (%GC) | 29,6 | 4,7 | 43,9 | 5,0 | 36,1 | 8,6 | |
| IMC (kg/m2) | 27,9 | 4,0 | 27,0 | 5,0 | 28,5 | 4,7 | |
| Mortalidad cardiovascular | n=74 | ||||||
| CUN-BAE (%GC) | 30,0 | 4,7 | 44,0 | 5,6 | 37,4 | 8,7 | |
| IMC (kg/m2) | 27,6 | 3,8 | 30,0 | 6,3 | 28,9 | 5,3 | |
| Mortalidad por cáncer | n=72 | ||||||
| CUN-BAE (%GC) | 29,1 | 4,8 | 43,9 | 4,4 | 34,2 | 8,5 | |
| IMC (kg/m2) | 27,2 | 4,0 | 29,8 | 4,0 | 28,1 | 4,1 | |
| Vivos | n=830 | ||||||
| CUN-BAE (%GC) | 28,3 | 5,4 | 38,8 | 6,4 | 34,2 | 7,9 | |
| IMC (kg/m2) | 27,9 | 4,0 | 27,0 | 5,0 | 27,4 | 4,6 | |
CUN-BAE: Clínica Universidad de Navarra-Body Adiposity Estimator; IMC: índice de masa corporal.
En 18 años de seguimiento, 204 individuos (16,6% de las mujeres y 23,5% de los varones) fallecieron. Podemos apreciar que valores basales tanto de IMC como de %GC determinantes de obesidad (>30kg/m2 para IMC y >25% en hombres y >35% en mujeres para CUN-BAE) tienen mayor presencia en los datos de individuos fallecidos (tabla 3).
El coeficiente de determinación entre IMC y CUN-BAE fue de R2=0,67, mejorando si se incluían el sexo y la edad en la ecuación (R2>0,90).
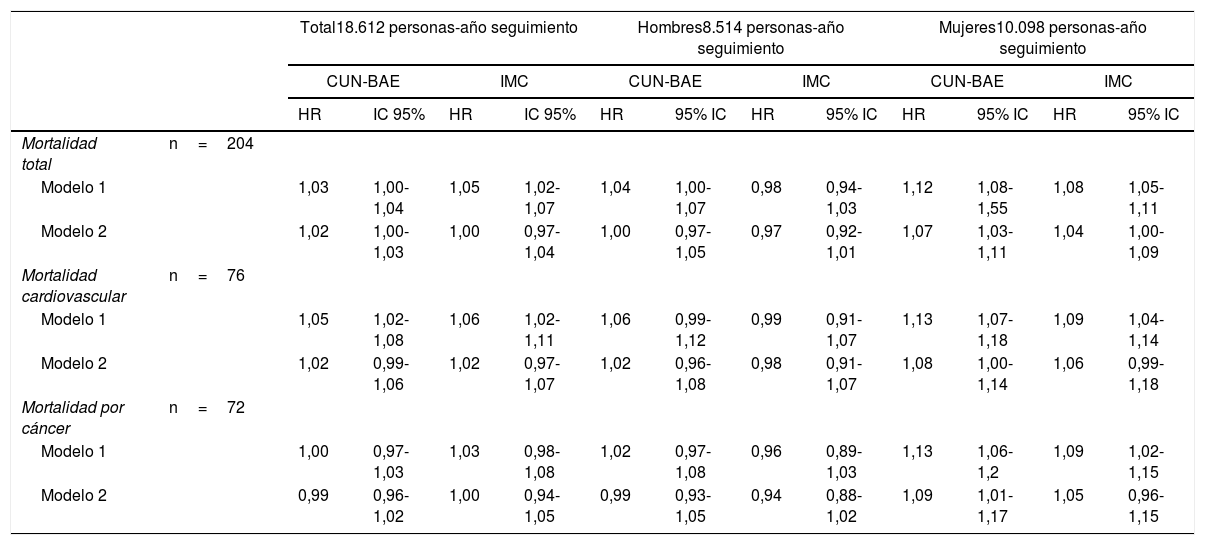
La tabla 4 muestra el HR para mortalidad por todas las causas, cardiovascular y por cáncer, para el incremento del 1% en IMC o CUN-BAE al inicio del estudio en análisis no ajustado (modelo1), y tras el ajuste (modelo2) por hábito tabáquico, antecedente de hipertensión arterial, presencia de DM y ECV previa, añadido a la edad (y el sexo en análisis para la población total).
HR e IC 95% para mortalidad por todas las causas y específica cardiovascular y por cáncer por tramos del 1% en IMC y CUN-BAE basales en la población del Estudio Asturias (datos obtenidos en 1998)
| Total18.612 personas-año seguimiento | Hombres8.514 personas-año seguimiento | Mujeres10.098 personas-año seguimiento | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| CUN-BAE | IMC | CUN-BAE | IMC | CUN-BAE | IMC | ||||||||
| HR | IC 95% | HR | IC 95% | HR | 95% IC | HR | 95% IC | HR | 95% IC | HR | 95% IC | ||
| Mortalidad total | n=204 | ||||||||||||
| Modelo 1 | 1,03 | 1,00-1,04 | 1,05 | 1,02-1,07 | 1,04 | 1,00-1,07 | 0,98 | 0,94-1,03 | 1,12 | 1,08-1,55 | 1,08 | 1,05-1,11 | |
| Modelo 2 | 1,02 | 1,00-1,03 | 1,00 | 0,97-1,04 | 1,00 | 0,97-1,05 | 0,97 | 0,92-1,01 | 1,07 | 1,03-1,11 | 1,04 | 1,00-1,09 | |
| Mortalidad cardiovascular | n=76 | ||||||||||||
| Modelo 1 | 1,05 | 1,02-1,08 | 1,06 | 1,02-1,11 | 1,06 | 0,99-1,12 | 0,99 | 0,91-1,07 | 1,13 | 1,07-1,18 | 1,09 | 1,04-1,14 | |
| Modelo 2 | 1,02 | 0,99-1,06 | 1,02 | 0,97-1,07 | 1,02 | 0,96-1,08 | 0,98 | 0,91-1,07 | 1,08 | 1,00-1,14 | 1,06 | 0,99-1,18 | |
| Mortalidad por cáncer | n=72 | ||||||||||||
| Modelo 1 | 1,00 | 0,97-1,03 | 1,03 | 0,98-1,08 | 1,02 | 0,97-1,08 | 0,96 | 0,89-1,03 | 1,13 | 1,06-1,2 | 1,09 | 1,02-1,15 | |
| Modelo 2 | 0,99 | 0,96-1,02 | 1,00 | 0,94-1,05 | 0,99 | 0,93-1,05 | 0,94 | 0,88-1,02 | 1,09 | 1,01-1,17 | 1,05 | 0,96-1,15 | |
CUN-BAE: Clínica Universidad de Navarra-Body Adiposity Estimator; HR: hazard ratio; IC: intervalo de confianza; IMC: índice de masa corporal.
Modelo 1: análisis no ajustado; Modelo 2: ajustado según hábito tabáquico, antecedente de hipertensión arterial, enfermedad cardiovascular previa y presencia de diabetes mellitus, añadiendo edad (y sexo si análisis estratificado) para IMC.
En la población total, el HR para mortalidad por todas las causas fue más elevado para IMC que para CUN-BAE en el modelo no ajustado, pero tras ajustar por los factores anteriormente descritos el HR es mayor según CUN-BAE (tabla 4).
En cuanto a la mortalidad cardiovascular y por cáncer, tanto en el modelo1 como en el modelo2 el HR fue similar en las dos mediciones.
Sin embargo, en el análisis estratificado por sexos encontramos diferencias entre los riesgos obtenidos con CUN-BAE y con IMC. En mujeres, el incremento en %GC se asoció con un incremento del riesgo de mortalidad por todas las causas y de causa cardiovascular. Sin embargo, en varones no objetivamos este hecho de forma estadísticamente significativa si se aplica el modelo2.
Aplicando el modelo2, un incremento del 1% en CUN-BAE en mujeres se asocia con un incremento del 8% de riesgo de mortalidad cardiovascular; sin embargo, este hecho no se aplica a varones (no es estadísticamente significativo). Aplicando el valor según IMC, el riesgo desciende al 6% en mujeres.
En todas las categorías estudiadas, el patrón de resultados fue bastante similar para IMC y para CUN-BAE. No obstante, si consideramos datos de población total en conjunto aplicando el modelo2, el riesgo de mortalidad por todas las causas y cardiovascular es significativamente mayor según se incrementa el CUN-BAE, algo que no ocurre según aumenta el IMC.
Cuando comparamos las asociaciones de CUN-BAE en varones vs mujeres (en modelo2) obtenemos una asociación más consistente entre incremento tanto de CUN-BAE como de IMC y mayor riesgo de mortalidad cardiovascular en mujeres que en varones (1,08 y 1,06 en mujeres vs 1,02 y 0,98 en hombres, respectivamente).
En cuanto a la mortalidad por cáncer, el incremento del 1% tanto en IMC como en CUN-BAE se asocia con un incremento de en torno al 9% de mortalidad atribuible al cáncer. Esto no ocurre en varones.
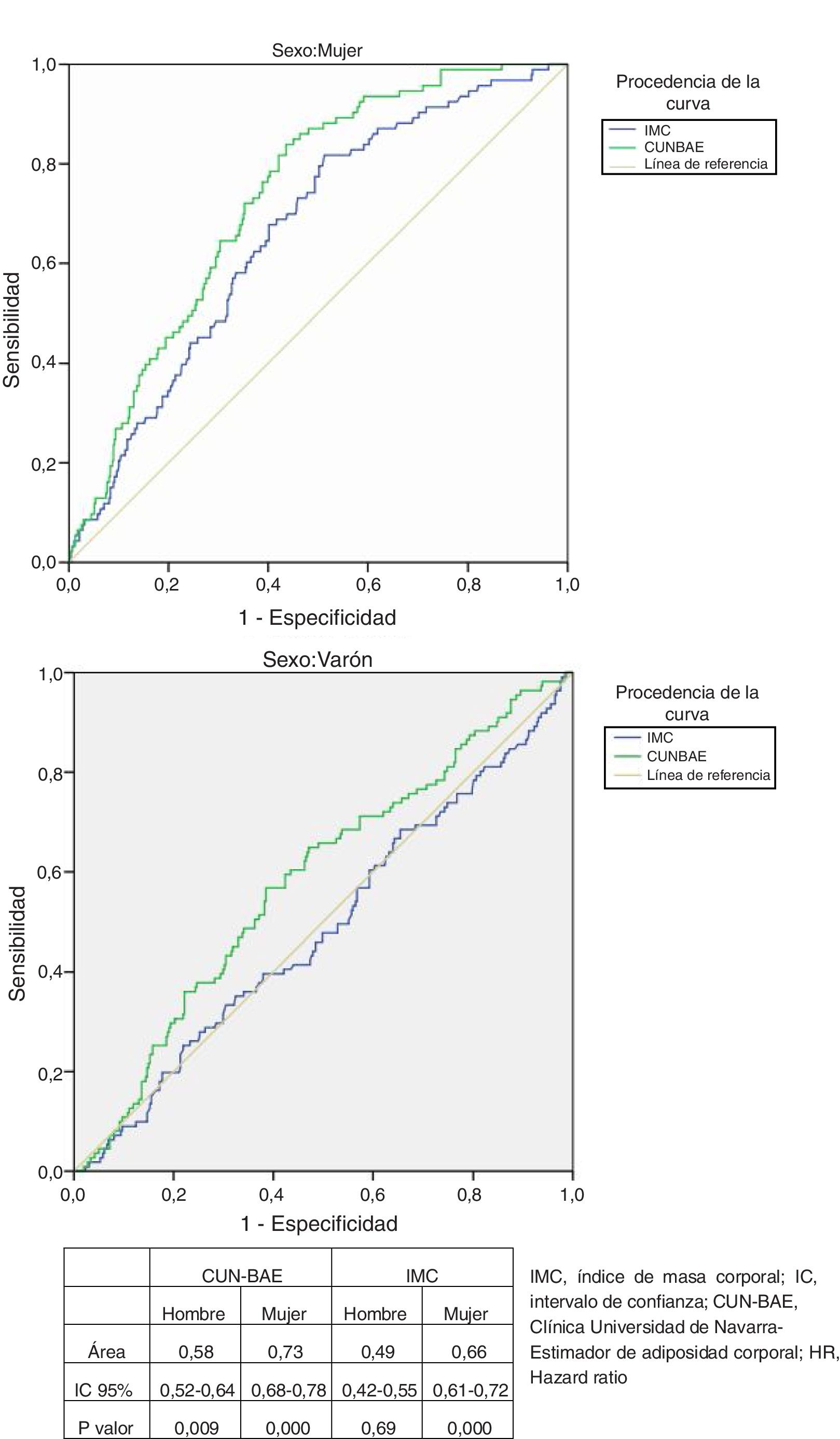
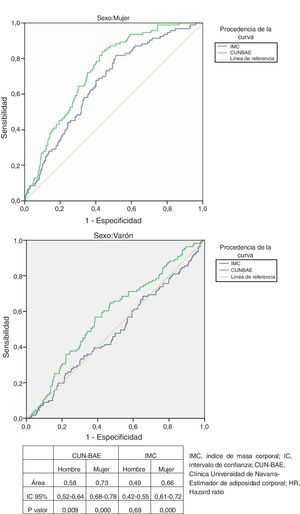
Curvas ROC y mortalidad totalEl análisis de las curvas ROC (fig. 1, tabla) muestra que el %GC según CUN-BAE es más adecuado que el IMC para determinar el riesgo de mortalidad tanto en mujeres como en hombres, considerando el criterio de mayor área bajo la curva o de la curva más cercana al punto de sensibilidad y especificidad de 100%.
Curvas COR comparando la asociación según sexos de IMC y el porcentaje de grasa corporal según CUN-BAE con mortalidad por todas las causas. En la tabla se exponen los datos detallados.
CUN-BAE: Clínica Universidad de Navarra-Body Adiposity Estimator (estimador de adiposidad corporal); HR: hazard ratio; IC: intervalo de confianza; IMC: índice de masa corporal.
CUN-BAE: Clínica Universidad de Navarra-Body Adiposity Estimator; HR: hazard ratio; IC: intervalo de confianza; IMC: índice de masa corporal.
Escogiendo un valor de %GC según CUN-BAE cercano a 41 en mujeres (sensibilidad [S]=74%; especificidad [E]=72%) y 29,3 en hombres (S=57,6%; E=57,1%) obtenemos un mejor equilibrio entre sensibilidad y especificidad. En cuanto al IMC, los valores óptimos serían 28,4kg/m2 en mujeres (S=68% y E=60%) y 27,1kg/m2 (S=51% y E=51%) en hombres.
DiscusiónSegún nuestros resultados, el incremento en CUN-BAE se asocia con un incremento estadísticamente significativo del riesgo de mortalidad por todas las causas y cardiovascular. Sin embargo, si utilizamos el IMC como índice estimador, esta diferencia pierde entidad y no es significativa.
Además, tanto el IMC como CUN-BAE (este último se considera mejor predictor antropométrico de mortalidad según área bajo la curva en curva ROC) se erigen como herramientas útiles para calcular el riesgo de mortalidad total, cardiovascular y por cáncer en mujeres caucásicas.
CUN-BAE es esencialmente una medida del IMC que tiene en cuenta las diferencias relacionadas con la edad y el sexo en la adiposidad. De tal manera, dado que el %GC es diferente en hombres y mujeres con un IMC determinado20, el IMC determinado a la vez que el CUN-BAE se estratificó por sexos. Como previamente habían demostrado Fuster-Parra et al.21 y Vinknes et al.13, en los modelos de regresión múltiple con %GC como variable dependiente el IMC es un buen predictor de porcentaje real de GC, una vez ajustado por edad y sexo.
A pesar de la aparente redundancia entre CUN-BAE y otros índices estimadores de GC, su utilidad es clara en estudios epidemiológicos donde no es posible obtener datos de composición corporal.
La asociación de obesidad con riesgo posterior de mortalidad total y específica ha sido ampliamente estudiada. Teniendo en cuenta que ser varón es un factor de riesgo independiente para ECV22 y el dimorfismo sexual en %GC20, los estudios que relacionan obesidad con ECV suelen utilizar análisis estratificado por sexos23,24. En análisis por sexos, CUN-BAE se relacionó mejor que el IMC con mortalidad en ambos sexos. Esta relación se mantuvo tras ajustar por hábito tabáquico, antecedente personal de ECV y presencia de DM.
Destacamos la potente asociación entre incremento de GC en mujeres e incremento del riesgo de mortalidad en mujeres. Las mujeres, en general, tienen mayor capacidad de almacenamiento de grasa subcutánea que los hombres y, ligado a ello, menor depósito de grasa visceral (más dañina). Dado que la capacidad de almacenamiento de grasa subcutánea es menor en los hombres, el exceso de tejido adiposo se coloca más rápidamente en tejidos viscerales y ectópicos, como el hígado y el músculo esquelético, por tanto favoreciendo la insulinorresistencia e interfiriendo con las vías de señalización de insulina25. Las mujeres necesitan acumular mayor cantidad de adiposidad total, alcanzando así un valor de IMC mayor que los hombres para completar su almacén de grasa subcutánea y para comenzar a depositarse en el tejido adiposo visceral y ectópico, favoreciendo así la insulinorresistencia y el desarrollo de DM25,26. Esta diferencia de género en cuanto a la localización de la GC (subcutánea en mujeres vs visceral/ectópica en hombres) y sus cambios metabólicos asociados pueden ser cruciales para explicar la diferencia de prevalencia de DM según el género (menor en mujeres adultas) y, una vez que la DM comienza, la diferente tasa de complicaciones.
En cuanto al incremento de la mortalidad por cáncer, en 2017 se ha publicado un metaanálisis27 de 204 estudios en el que el incremento de adiposidad (ninguno de ellos aplica CUN-BAE para definir obesidad) se asocia con el desarrollo de 11 tipos de cáncer (adenocarcinoma de esófago, mieloma múltiple, cardias, gástrico, colon, recto, tracto biliar, páncreas, endometrio, ovario y riñón), de las 36 localizaciones estudiadas. Por ello, apuntan que la obesidad es la segunda causa modificable más importante después del tabaquismo para el desarrollo de cáncer.
Estudios previos27-29 ya habían estudiado el efecto de la obesidad en la incidencia de cáncer. Los posibles motivos por los que la obesidad está relacionada con el cáncer incluyen el incremento de los niveles de insulina y del factor de crecimiento insulínico tipo1 (IGF-1), el estado inflamatorio crónico, el exceso estrogénico producido por el tejido graso (predispone a cáncer de mama y endometrio), regulando otros factores de crecimiento.
Según los datos extraídos de nuestro estudio, el incremento de GC determinado tanto por CUN-BAE como por IMC tras ajuste por factores de riesgo cardiovascular se relaciona directamente con el incremento de mortalidad total y específica en mujeres.
FinanciaciónEste estudio ha sido parcialmente financiado en su fase inicial por el Fondo de Investigación sanitaria (98/0462) y laboratorios Sanofi.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecemos a todos los voluntarios asturianos que han participado en el estudio, sin cuya ayuda no habría sido posible su realización.
Además, agradecemos a todos los equipos de atención primaria de las áreas elegidas, a Ismael Huerta, a Shura Rozada y al Registro de Mortalidad del Principado de Asturias (especialmente al Dr. José Ramón Quirós), así como a todos los servicios de Endocrinología y Nutrición del Principado de Asturias.