La enfermedad de Erdheim-Chester (ECD) es una forma rara de histiocitosis de células no-Langerhans descrita en 1930, de etiología desconocida, que se presenta en adultos sobre la 5-7.ª década de la vida, con predominio en el sexo masculino. Se trata de una enfermedad multisistémica en la que existe afectación ósea en todos los casos, con predilección por los huesos largos1.
En el 50% de los casos existen manifestaciones clínicas extraesqueléticas con afectación del sistema nervioso central, incluyendo la diabetes insípida central y la afectación orbitaria, cardiaca, pulmonar, pleural, vascular de grandes vasos, retroperitoneal y cutánea. El pronóstico viene determinado por la extensión de la afectación orgánica; confiere una mayor gravedad la afectación cardiovascular y del sistema nervioso central2.
Presentamos un caso detectado en consulta de Endocrinología, donde se sospechó ECD por la asociación existente entre la diabetes insípida y la afectación ósea (osteoesclerosis simétrica de huesos largos) presentada previamente por el paciente3. Las pruebas de imagen y, sobre todo, la biopsia ósea fueron una pieza clave para llegar al diagnóstico.
Se trataba de un varón de 50 años en seguimiento en Reumatología por artralgias migratorias con estudio gammagráfico óseo en el que se observaba depósito difuso del radiotrazador en huesos largos de miembros superiores e inferiores, compatible con osteoesclerosis. A inicios de 2019, el paciente refirió en consulta que bebía unos 9 litros de agua al día por sed intensa, por lo que fue derivado para valoración por Endocrinología. Se planteó la posibilidad de polidipsia, que fue descartada tras la prueba de deshidratación, con resultado compatible con diabetes insípida central y excelente respuesta a desmopresina.
Los resultados de la pruebas fueron:
- -
Analítica hormonal: ausencia de otros déficits hipofisarios o gonadales.
- -
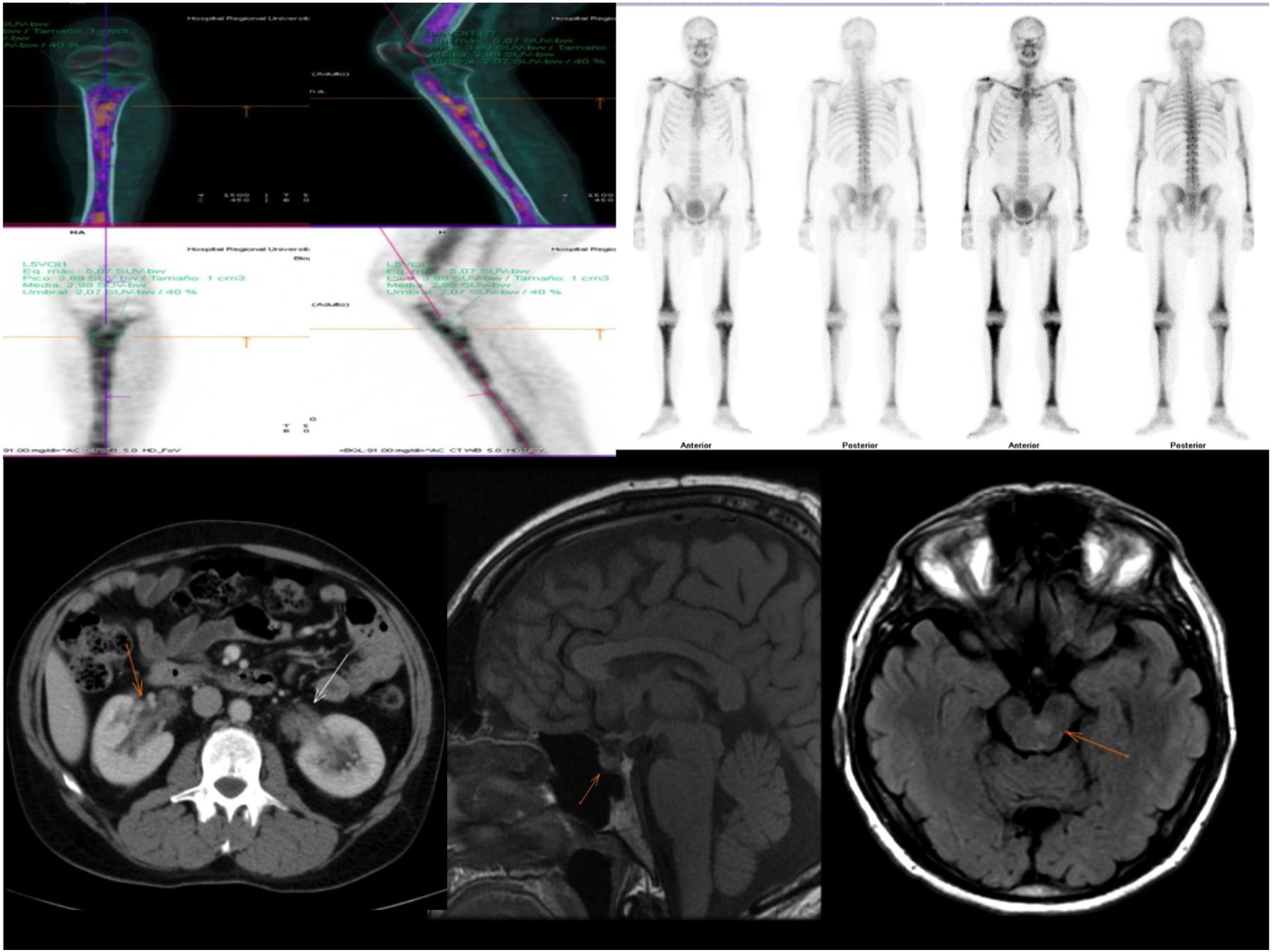
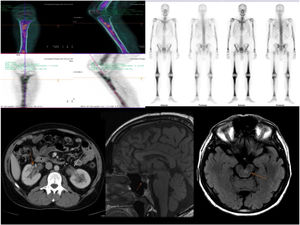
Pruebas de imagen: (fig. 1).
Figura 1.Hallazgos radiológicos: Afectación ósea característica en PET-TC y gammagrafía ósea, TC de abdomen sin hallazgos patológicos en el riñón; RMN cerebral. Cortes sagitales en T1 y cortes axiales potenciados en T2 FLAIR. La región selar no muestra alteraciones patológicas significativas. Se identifican múltiples alteraciones de señal hiperintensas en T2 FLAIR en tronco de encéfalo, sobre todo en el área de la protuberancia.
- -
TC toracoabdominopélvica: parénquimas pulmonares con patrón en vidrio deslustrado con engrosamiento intersticial en lóbulo inferior derecho compatible con proceso inflamatorio, sin otros hallazgos relevantes.
- -
RMN cerebral: múltiples alteraciones de señal de pequeño tamaño a ambos lados de la línea media del tronco de encéfalo y cerebelo. No se observaron alteraciones patológicas en la hipófisis.
- -
PET-TC: afectación difusa de médula ósea de huesos largos, con mayor captación en metáfisis proximal tibial izquierda. Foco hipermetabólico en hemiprotuberancia izquierda con relación a lesión activa. Aumentos de densidad hipermetabólicos en pulmón derecho compatibles con signos inflamatorios que, junto a las adenopatías hipermetabólicas descritas en región paratraqueal derecha y subcarinal, eran sugestivas de proceso inflamatorio.
- -
Biopsia ósea de metáfisis proximal de tibia: lesiones sugestivas de histiocitosis. CD68+, CD1a y S100 negativos. Positiva para mutación BRAF V600E.
Con estos datos, se llegó al diagnóstico de ECD. La afectación en sistema nervioso central obligaba, en este caso, al tratamiento, por lo que se remitió a Hematología para su inicio.
En adultos, la afectación no endocrina más frecuente de la ECD es ósea, en forma de osteosclerosis metadiafisaria de huesos largos (80-95% de los pacientes), que puede producir dolor óseo o ser asintomática4.
En cuanto a las manifestaciones endocrinas5, la diabetes insípida aparece en un tercio de los pacientes, a menudo como la primera manifestación6,7. El déficit hipofisario anterior se encuentra en la gran mayoría de los pacientes cuando se evalúa la función hipofisaria completa. Por orden de frecuencia aparecen: déficit de GH, hiperprolactinemia, déficit gonadótropo8, deficiencia de tirótropo y déficit corticótropo. En RM se encuentra infiltración de la hipófisis con engrosamiento del tallo hipofisario en el 24% de los pacientes.
La insuficiencia testicular aparece en la mitad de los pacientes, con infiltración testicular bilateral ecográfica. La infiltración suprarrenal por tomografía computarizada se aprecia en un tercio de los pacientes, que puede presentarse como insuficiencia suprarrenal9.
La afectación del sistema nervioso central ronda el 30-50% de casos. En ocasiones conduce a una discapacidad severa y constituye el principal factor de mal pronóstico. Los síndromes piramidales y cerebelosos son los signos neurológicos más precoces y frecuentes.
Uno de cada 4pacientes desarrolla exoftalmos debido a la infiltración de los tejidos retroorbitarios.
El signo cardiovascular más frecuente es el revestimiento de la aorta (coated aorta). Puede observarse una masa mural por infiltración, el denominado pseudotumor de aurícula derecha. Produce infiltración pericárdica y de arterias coronarias con infarto de miocardio.
En el área retroperitoneal, la TC abdominal revela infiltración de grasa perirrenal, con una imagen característica de riñones peludos en el 60% de los pacientes. Un tercio presenta fibrosis retroperitoneal.
Las manifestaciones cutáneas son de tipo xantelasma y existe afectación pulmonar en la mitad de los casos2,4.
En cuanto a la patogénesis molecular, la ECD es un trastorno neoplásico clonal impulsado por mutaciones en la vía de activación MAPK (vía de las proteínas cinasas activadas por mitógenos: RAS/RAF/MEK/ERK), objetivos diana para la terapia molecular en la histiocitosis.
Se asocia a leucemia mieloide, síndrome mielodisplásico, otras histiocitosis sistémicas y otras enfermedades autoinmunes1.
Para llegar al diagnóstico es necesario analizar de forma conjunta las características histopatológicas y los hallazgos clínicos, radiológicos y moleculares.
La biopsia de los tejidos afectados es necesaria en todos los casos, no solo para confirmar el diagnóstico con la identificación de histiocitos con un patrón inmunohistoquímico característico, sino también para permitir la identificación de mutaciones asociadas con fines terapéuticos.
Los hallazgos histopatológicos más relevantes son la infiltración por histiocitos «espumosos». La ECD se puede distinguir de la histiocitosis de células de Langerhans por las características inmunohistológicas de sus histiocitos: positivos para CD68 y negativos para CD1a y CD207 (característicos de la histiocitosis de células de Langerhans). Una vez confirmado el diagnóstico histológico, se comprueba la mutación BRAF V600E en todos los pacientes. En caso de que sea negativa, se deben investigar alteraciones en los otros genes de la vía MAPK.
Datos radiológicos como osteoesclerosis, infiltración de grasa perirrenal y proliferación de tejidos blandos que rodea la aorta son muy característicos. Los estudios mediante PET-TC muestran captaciones patológicas que son útiles para el diagnóstico, guiar las biopsias, valorar la extensión y la respuesta al tratamiento.
Las decisiones terapéuticas son difíciles de establecer de forma general y deben adaptarse a las características de cada paciente y a la gravedad, localización y extensión de las lesiones. En 2014 se publicó un consenso de expertos (Diamond et al.)10, posteriormente actualizado en 2020 (Goyal et al.)11. La mayoría de los pacientes van a requerir tratamiento, excepto en formas asintomáticas con afectación de un solo órgano no vital (hueso). Se dispone de tratamientos convencionales como el interferón, con una amplia experiencia de uso, antagonistas del receptor de interleucina 1 o 6 y de terapias dirigidas, con agentes inhibidores de BRAF, como vemurafenib, agentes inhibidores de MEK, como cobimetinib, o combinaciones de ambos. Otros tratamientos disponibles son los inhibidores de mTOR como sirolimus y los inhibidores de la tirosin cinasa.
En la actualidad, los inhibidores de BRAF son los fármacos de primera línea. Para pacientes con mutación BRAF-V600 negativa, se recomienda buscar otras alteraciones de la vía MAPK, que pueden tratarse con un inhibidor de MEK.
Como conclusión, en nuestro paciente la primera manifestación de afectación del sistema nervioso central por ECD fue la diabetes insípida12. La presencia de las manifestaciones esqueléticas previas así como los hallazgos radiológicos e histológicos característicos condujeron al diagnóstico definitivo, por lo que una anamnesis exhaustiva en la consulta de Endocrinología fue de especial relevancia para la sospecha de esta enfermedad rara.