Editado por: Dolors Manau - Assisted Human Reproduction Unit Institute of Gynecology, Spain
César Díaz García - IVIRMA London, UK
Última actualización: Enero 2025
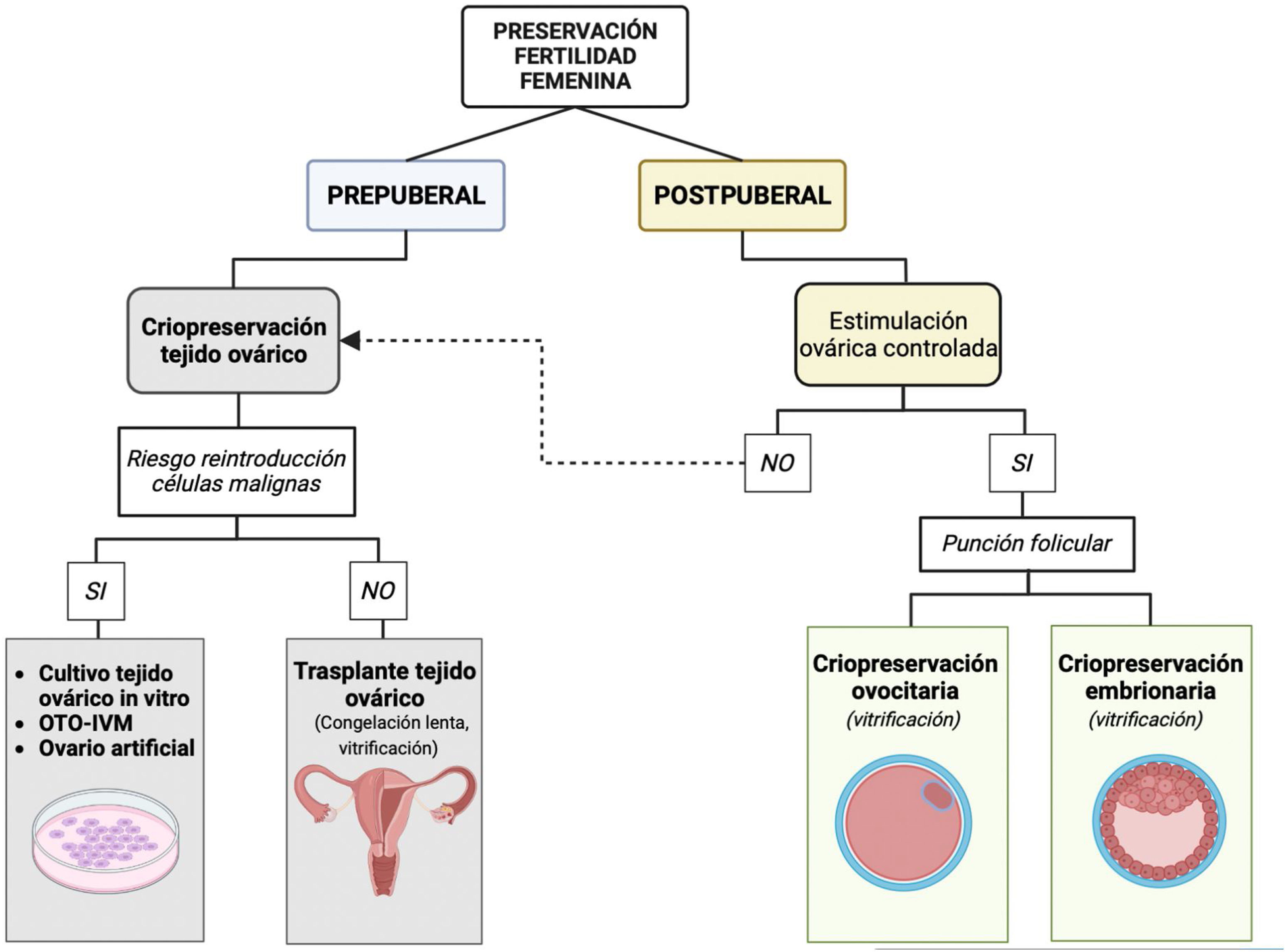
Más datosLa criobiología se enfoca en entender cómo reaccionan los materiales biológicos a temperaturas muy bajas. Este campo ha experimentado avances significativos, particularmente en el ámbito de la reproducción asistida, donde se han desarrollado programas para preservar la fertilidad. Estos desarrollos revisten importancia crítica para quienes exploran alternativas en materia de fertilidad y preservación de gametos. Por otro lado, la preservación de la fertilidad tiene como objetivo proteger la capacidad reproductiva de una persona por diferentes condiciones de salud, tratamientos médicos o razones sociales que la puedan comprometer. Las técnicas aceptadas para la preservación de fertilidad en humanos son la criopreservación de gametos y de embriones. Existe evidencia prometedora creciente sobre distintas técnicas experimentales dentro de este campo, como la crioconservación del tejido gonadal, o estrategias de maduración in vitro, así como nuevas metodologías en los protocolos criogénicos que supondrán una optimización de los resultados y un punto de inflexión dentro del campo de la reproducción asistida. Este trabajo tiene como objetivo explorar el estado del arte de las estrategias actuales ofrecidas a las mujeres en el contexto de preservación de la fertilidad, revisar los avances en criobiología y su papel en la evolución de este ámbito.
Cryobiology focuses on understanding how biological materials react to very low temperatures. This field has experienced significant advances, particularly in the field of assisted reproduction, where programs have been developed to preserve fertility. These developments are of critical importance for those exploring alternatives in fertility and gamete preservation. Fertility preservation aims to protect a person's reproductive capacity under various health conditions, medical treatments, and social reasons that may compromise it. Accepted techniques for human fertility preservation include the cryopreservation of gametes and embryos. There is growing promising evidence on different experimental techniques within this field, such as cryopreservation of gonadal tissue or in vitro maturation strategies, as well as new methodologies in cryogenic protocols that will optimize results and mark a turning point in the field of assisted reproduction. This work aims to explore the current state-of-the-art strategies offered to women in the context of fertility preservation, review advances in cryobiology, and its role in the evolution of this area.