. La fibrilación auricular (FA) es la arritmia cardiaca más frecuente. En su manejo, es clave valorar la necesidad de anticoagulación. Nuestro objetivo fue valorar en pacientes diagnosticados de FA no valvular si la indicación de anticoagulación es adecuada en función de la escala CHA2DS2-VASc y la adecuación del rango del International Normalizad Ratio (INR) en los pacientes en tratamiento con antivitamina K.
MétodosEstudio observacional, analítico transversal. Se seleccionaron 232 pacientes con diagnóstico de FA no valvular. Se han analizado variables demográficas, variables de la escala CHA2DS2-VASc, tratamiento prescrito y valores de INR durante 6 meses consecutivos. La comparación de variables se realizó con ji cuadrado y la tendencia lineal entre grupos por Mantel Haenzel, siendo calculadas las odds ratios.
ResultadosLa prevalencia total de FA no valvular en el área fue 1,05%. El 88,4% presentó un CHA2DS2-VASc ≥ 2. Un 71,1% de pacientes con fibrilación auricular estaban anticoagulados, de los que el 58,2% tomaban fármacos antivitamina K. El 46,7% de los pacientes en tratamiento con acenocumarol presentó un INR con un tiempo en rango terapéutico directo insuficiente. La prescripción de antivitamina K en los pacientes con FA permanente fue superior que en pacientes con FA paroxística (62,8 vs. 37,2%, p<0,001). El consumo de fármacos que aumentan el sangrado se asoció a un peor control de INR (tras ajuste por las principales variables de relevancia clínica (odds ratio 2,17 [1,02-4,59], p=0,043).
ConclusionesEl control de la anticoagulación oral con antivitamina K fue subóptimo pese a la adecuada adherencia de los pacientes. Los pacientes con FA paroxística recibieron menos antivitamina-K que los de FA persistente/permanente.
Atrial fibrillation (AF) is the most common cardiac arrhythmia. To assess the need for anticoagulation is essential for its management. Our objective was to investigate whether the indication of anticoagulation was adequate in patients diagnosed with non-valvular AF, given the CHA2-DS2-VASc scale, measuring the International Normalizad Ratio range (INR) in patients treated with anti-vitamin K drugs.
MethodsThis is an observational and cross sectional study. 232 patients with atrial fibrillation were included. We analyzed demographic, the CHA2-DS2-VASc and HAS-BLED variables, the treatment and INR values for 6 consequentive months. The confrontation of variables was performed using chi-square and Mantel-Haenzel test.
ResultsThe prevalence of AF was 1.05%. The 88.4% had CHA2-DS2-VASc ≥ 2. The 71.1% were taking anticoagulants, of which 58.2% were under antivitamin k. The 46.7% of patients taking antivitamin K, presented inadequate range of INR. There was a greater prescription of antivitamin k in patients with persistent or permanent AF compared to the paroxysmal form (62.8 vs. 37.2% p<.001). The use of drugs that increase bleeding was associated with a worse control of INR after adjustment for the main variables of clinical relevance (odds ratio 2.17 [1.02-4.59], p=.043).
ConclusionsThe level of anticoagulation with antivitamin K was inadequate in our sample, despite a proper follow up and adherence to treatment. Patients with paroxysmal AF received less antivitamin K than those with persistent/permanent AF.
La fibrilación auricular (FA) es la arritmia cardiaca más frecuente. Afecta a un 1-2% de la población1,2 y a un 8,5% en el caso de población española mayor de 60 años3. Se caracteriza por una actividad eléctrica caótica (desorganizada y rápida) de las aurículas, que provoca una disminución de la velocidad del flujo sanguíneo en ciertas partes de las mismas, principalmente en la orejuela izquierda, aspecto que favorece la coagulación y la formación de trombos intraauriculares. Es clara, por ello, su relación con los procesos tromboembólicos4. Además, con el curso natural de la enfermedad5,6 se produce un remodelado auricular que predispone a su perpetuación con el tiempo7.
Se han identificado numerosos factores de riesgo independientes para el desarrollo de FA8, siendo en muestras de origen poblacional, la edad y la hipertensión arterial los más característicos9. A su vez, la FA no solo aporta un mayor riesgo de mortalidad respecto a los pacientes en ritmo sinusal9, sino un mayor riesgo de eventos tromboembólicos10–13, de entre los cuales el ictus cardioembólico es el más frecuente, el que mayor tasa de recurrencia presenta y el que tiene una supervivencia más baja14,15. El riesgo de ictus y otros episodios tromboembólicos no es homogéneo y depende de la presencia de ciertas condiciones clínicas que se han agrupado en diferentes esquemas de estratificación. De estos, la escala CHA2DS2-VASc es la más adecuada para identificar a pacientes con FA no valvular en riesgo verdaderamente bajo (CHA2DS2-VASc=0), recomendado en las guías de anticoagulación16–19 y también identificar a pacientes con alto riesgo de sufrir ictus y complicaciones tromboembólicas (CHA2DS2-VASc≥2)19.
Por otro lado, se recomienda la escala HAS-BLED como escala de riesgo hemorrágico, de modo que una puntuación ≥3 es indicación de corrección exhaustiva de factores de riesgo hemorrágicos reversibles, así como realizar revisiones regulares más estrictas en estos pacientes3.
A pesar de la importancia de la valoración del riesgo de tromboembolia en pacientes con FA, hay pocos estudios realizados en Atención Primaria que aborden este tema3,10,19–21, así como el grado de control de anticoagulación en función del International Normalized Ratio (INR).
Por tanto, los objetivos del presente estudio han sido valorar si los pacientes con FA no valvular están correctamente clasificados según la escala CHA2DS2-VASc y anticoagulados en base a dicha clasificación; el fármaco anticoagulante prescrito y en aquellos pacientes a los que se les ha indicado un antivitamina K, valorar la efectividad de dicho tratamiento medido por el INR y la adherencia al calendario del control analítico requerido. En caso de no estar en rango terapéutico, valorar las variables asociadas.
Material/pacientes y métodoPoblación de estudioLa población referencia del estudio fueron todos individuos atendidos en una zona básica de salud, que atiende a 21.700 usuarios.
Diseño del estudio y participantesSe trata de un estudio observacional y analítico de sección transversal. El periodo de selección de la muestra se llevó a cabo entre febrero y mayo del 2016. Para conocer la efectividad del tratamiento con fármacos antivitamina K mediante la medición de INR seriados y la adherencia a dicho tratamiento y a sus controles se estudiaron las determinaciones de INR existentes en los 6 meses previos a la fecha de inclusión de cada paciente, esto es, desde agosto - noviembre de 2015 hasta la fecha de inclusión de cada caso.
Se seleccionaron todos los usuarios del área preestablecida de ambos sexos con edad superior a 14 años que tuvieran registrado en la historia clínica informatizada un episodio de FA no valvular, tanto en el programa informático de Atención Primaria (OMI-AP) como en el programa informático hospitalario (Selene). Se excluyeron del análisis los pacientes con FA valvular, que fue definida como aquella FA que está en relación con enfermedad valvular reumática o con prótesis valvular.
Variables y medidasVariable principal: adecuación de la indicación de tratamiento anticoagulante oral según el riesgo tromboembólico y medido por la escala CHA2DS2-VASc, considerando adecuada la indicación de tratamiento ACOD en los pacientes con FA no valvular y CHA2DS2-VASc ≥ 2.
Variables sociodemográficas: edad y sexoVariables en relación con la Clasificación de FA: se consideró FA paroxística cuando la arritmia se autolimitó con una duración menor a 7 días. Se consideró persistente cuando requirió cardioversión eléctrica o farmacológica o si la duración fue mayor a 7 días. La FA fue permanente si no se adoptó en su manejo una estrategia de control del ritmo. Para simplificar los cálculos, se clasificó la muestra en 2 grupos, uno con los pacientes con FA paroxística y otro grupo con los pacientes con formas persistente y permanente, dado su carácter continuo.
Variables relacionadas con el indicador CHA2DS2-VASc: edad entre 65 y 74 años, sexo femenino, accidente isquémico transitorio o tromboembolismo, insuficiencia cardiaca congestiva y/o disfunción ventricular izquierda, hipertensión arterial (cuyo criterio de anotación fue TAS>140 y/o TAD>90mmHg), diabetes mellitus (según criterios de diabetes de la American Heart Association) y presencia de infarto de miocardio previo y/o enfermedad arterial periférica. A cada uno de estos factores se les asignó el valor de un punto, excepto si el paciente había sufrido un ictus y/o tenía una edad>75 años, en cuyo caso, el valor era de dos puntos. En base a la puntuación obtenida podía clasificarse a los pacientes en riesgo alto (≥ 2 puntos), medio (1 punto) y bajo (0 puntos) de padecer episodios tromboembólicos, según los criterios de puntuación de la escala.
Variables en relación con el indicador HAS-BLED: edad ≥ 65 años, cifras tensionales no controladas (presión arterial sistólica ≥ 160mmHg), función renal disminuida (hemodiálisis, trasplante renal, creatinina sérica ≥ 2,2mg/dl o MDRD<60mL/min/1,73 m2), alteración de la función hepática (hepatopatía crónica, bilirrubina 2 veces por encima del valor normal y/o transaminasas 3 veces por encima de los límites de normalidad), historia previa de sangrado significativo o diátesis hemorrágica; prescripción de fármacos concomitantes que incrementaran el riesgo de sangrado (se consideró fármacos que el paciente tenía indicados por un proceso crónico): ácido acetil salicílico, amiodarona, disulfiram, lovastatina, omeprazol, piroxicam, propranolol, tamoxifeno; registro de abuso de alcohol (si constaba en la historia clínica), la presencia de INR lábil (no contemplado ya que al ser calculado en la parte de resultados no se disponía de este dato al inicio del estudio). Una vez anotadas estas variables, la puntuación HAS-BLED se obtuvo dando un punto a cada factor y se clasificó en bajo o alto riesgo de sangrado (si la puntuación fue<3 o ≥ 3 puntos respectivamente).
Variables relacionadas con el tratamiento prescrito según las siguientes categorías: fármacos antivitamina k, anticoagulantes de acción directa (sin distinción entre ellos) tratamiento antiagregante y aquellos pacientes en los que no constaba tratamiento anticoagulante ni antiagregante.
Variables derivadas del control de anticoagulación: tiempo en rango terapéutico directo. Se consideró que el control de INR era adecuado cuando el tiempo en rango terapéutico directo fue igual o superior al 60%. Este se define como el porcentaje de valores de INR dentro de rango terapéutico durante 6 meses consecutivos22,32.
La información referente a la identidad de los pacientes es considerada confidencial a todos los efectos. La recogida de datos se realizó de acuerdo con las normas éticas vigentes para el tratado de confidencialidad (según la ley 14/2007). Los datos se almacenaron en el programa informático de manera anónima y disociada, vinculándose a un código (número de paciente), de manera que únicamente el investigador podía asociar tales datos a una persona identificada o identificable.
Análisis estadísticoLas variables cualitativas se han expuesto como cantidad exacta y porcentaje y las cuantitativas como media y desviación estándar. La asociación entre las variables cualitativas se ha realizado con la prueba de ji cuadrado (comparación de proporciones), la tendencia lineal entre grupos mediante la prueba de Mantel Haenszel y la comparación entre medias mediante la t de Student para grupos independientes. Para valorar qué variables con riesgo tromboembólico alto se encontraban asociadas a un rango inadecuado de INR se realizaron odds ratios crudas y ajustadas por aquellas variables con buena justificación teórica, pero sin superar el número de una variable por cada 10 eventos a fin de evitar modelos inestables. Se consideró significativo un valor de p≤0,05. El análisis estadístico se realizó con el programa SPSS 20.0.
ResultadosSe incluyeron 232 pacientes diagnosticados de FA. La prevalencia poblacional de FA en el área de salud incluida fue del 1,05%. La edad media fue 76,4±6,5 años (rango 30 – 96 años). Las mujeres presentaron una edad media de 78,7±5,7 años y los varones una edad media de 73,7±8,3 años (p=0,005). La tabla 1 muestra las características clínicas y epidemiológicas de la población estudiada, donde se puede observar predominio FA de carácter permanente/persistente (60%). La mayor parte de los pacientes presentaron una función renal (79,3%) y hepática conservada (87,1%).
Características epidemiológicas y clínicas de la muestra del estudio
| Variables | Pacientes (n=232) |
|---|---|
| Mujeres | 121 (52,2) |
| FA paroxística | 88 (40) |
| FA permanente/persistente | 144 (60) |
| Enfermedad cardiovascular previa (IAM y/o insuficiencia cardiaca) | 60 (25,86) |
| Enfermedad cerebrovascular previa | 39 (16,8) |
| Diagnóstico de hipertensión arterial | 208 (89,7) |
| Diagnóstico de diabetes mellitus | 90 (38,8) |
| Antecedentes de sangrado | 39 (16,8) |
| Función renal alterada | 40 (17,2) |
| Función hepática alterada | 7 (3) |
| Pacientes en tratamiento con fármacos concomitantes que aumentan el sangrado | 84 (36,2) |
| Historia de consumo abusivo de alcohol | 15 (6,5) |
FA: fibrilación auricular; IAM: infarto agudo de miocardio.
En cuanto al riesgo tromboembólico según la escala CHA2DS2-VASc, como puede observarse en la tabla 2, 205 pacientes (88,4%) presentaron un riesgo tromboembólico alto, 11 pacientes (4,7%) un riesgo medio y 16 pacientes (6,9%) riesgo bajo. De entre los pacientes con riesgo medio (CHA2DS2-VASc de un punto), 4 lo eran solo por sexo mujer.
Relación entre el riesgo tromboembólico y anticoagulación
| Riesgo tromboembólico medido por la escala CHA2DS2-VASc | Total | |||
|---|---|---|---|---|
| Bajo | Medio | Alto | ||
| Antivitamina k | 0 (0) | 4 (36,4) | 131 (63,9) | 135(58,2) |
| Anticoagulantes directos | 3 (18,8) | 0 (0) | 27 (13,2) | 30 (12,9) |
| Antiagregación | 2 (12,5) | 4 (36,4) | 23 (11,2) | 29 (12,5) |
| Sin tratamiento | 11 (68,8) | 3 (27,3) | 24 (11,7) | 38 (16,4) |
| Total | 16 (100) | 11 (100) | 205 (100) | 232 (100) |
Las cifras se exponen como valor exacto y (porcentaje). La comparación entre los grupos se ha realizado con la prueba de ji al cuadrado (p<0,001). Prueba de Mantel-Haenszel: p<0,001.
De los 232 pacientes, 17 pacientes (7,3%) presentaron un riesgo alto de sangrado y 170 pacientes (73,3%), riesgo de sangrado bajo. En 45 pacientes (19,4%) no se pudo calcular el riesgo por faltar alguno de los parámetros necesarios para calcular el HAS-BLED.
La tabla 2 refleja la distribución de tratamiento relacionado con la anticoagulación, de los 232 pacientes, 135 (58,2%) se encontraban en tratamiento con fármacos antivitamina K, 30 pacientes (12,9%) tomaban anticoagulantes directos y 29 pacientes (12,5%) estaban antiagregados. En los 38 pacientes restantes (16,4%) no se encontró prescripción de tratamiento antiagregante o anticoagulante.
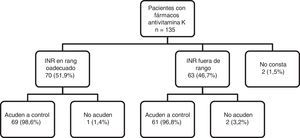
Como puede observarse en la figura 1, el porcentaje de pacientes con cifras controladas de INR (51,9%) era mayor que aquellos pacientes que no lo están (46,7%). En cuanto a la adherencia al calendario programado para control y ajuste del INR, en conjunto del total de pacientes que estaban en tratamiento con fármacos antivitamina K (n=135), 130 (96,29%) mostraron que la adherencia a las citas para control y ajuste de INR era adecuada (acudían a control el día que se les había programado), 3 pacientes (2,2%) no se presentaban el día concertado y de 2 pacientes (1,5%) no se tiene información. En dicha figura puede observarse la distribución de la adherencia al control de INR, pudiendo apreciarse que la casi totalidad de los pacientes que están en rango adecuado acuden al control y consecuente ajuste de posología en base al mismo (98,6%), siendo ligeramente menor esta proporción cuando los pacientes no presentaban un INR adecuado (96,8%), pero sin apreciarse diferencias de interés clínico y estadístico.
En la relación del tratamiento que tenían indicado los pacientes con el riesgo tromboembólico que presentaban, basado en la escala CHA2DS2-VASc, se obtuvieron los siguientes resultados: el 63,9% de los pacientes cuyo riesgo tromboembólico era alto estaban anticoagulados con fármacos antivitamina K, frente al 36,4% con riesgo medio y ningún paciente con riesgo bajo. Tomaban anticoagulantes directos el 13,2% de los pacientes de alto riesgo, el 18,8% de riesgo bajo y ningún paciente en el grupo de riesgo intermedio. Recibían antiagregante únicamente el 12,5% de los pacientes con riesgo tromboembólico bajo frente al 11,2% con riesgo alto y al 36,4% con riesgo medio. Hasta en un 68,8% de los pacientes con riesgo bajo no tenían prescrito tratamiento anticoagulante ni antiagregante frente al 27,3% de los pacientes con riesgo medio y el 11,7% de riesgo alto (p<0,001). La tabla 2 muestra estos datos. Del total de pacientes que recibían tratamiento anticoagulante, 43 (26,1%) tomaban además tratamiento concomitante con fármacos antiagregantes.
En la tabla 3 se presenta el tratamiento prescrito en función del carácter de la FA, donde los pacientes con FA de carácter permanente/persistente recibían tratamiento con fármacos antivitamina K en casi el doble de proporción que los de carácter paroxístico. Los pacientes diagnosticados de la forma paroxística presentaban una mayor prescripción de anticoagulantes directos y de únicamente antiagregante en comparación con los de FA permanente/persistente (p<0,001).
Tratamiento prescrito según el carácter permanente/persistente o paroxístico de la fibrilación auricular
| FA paroxística | FA permanente/persistente | Total | |
|---|---|---|---|
| Antivitamina k | 36 (40,9) | 99 (68,8) | 135(58,2) |
| Anticoagulantes directos | 16 (18,2) | 14 (9,7) | 30 (12,9) |
| Antiagregación | 12 (13,6) | 17 (11,8) | 29 (12,5) |
| Sin tratamiento | 24 (27,3) | 14 (9,7) | 38 (16,4) |
| Total | 88 (100) | 144 (100) | 232 (100) |
Las cifras se exponen como valor exacto y (porcentaje). La comparación entre los grupos se ha realizado con la prueba de ji al cuadrado (p<0,001).
FA: fibrilación auricular.
Una vez conocido que la mayoría de los pacientes estaban en riesgo alto según la escala CHA2DS2-VASc y que de estos estaban fuera de rango según el INR en un 46,7% de los casos, se calcularon las odds ratios con el fin de determinar qué variables pudieran estar relacionadas con este mal control. Tal y como se muestra en la tabla 4, encontramos que la toma de fármacos que aumentan el sangrado se asocia de manera significativa con el peor control del INR (odds ratio 2,12 [1,01-4,48], p=0,048). Tras ajuste por las variables que muestran una mayor justificación teórica (edad, género, clasificación de la fibrilación auricular, adherencia a control de INR, antecedentes personales de sangrado y consumo de fármacos que aumentan el sangrado), la relación se mantuvo estadísticamente significativa (odds ratio 2,17 [1,02-4,59], p=0,043).
Odds ratios crudas y ajustadas de diferentes variables en aquellos pacientes con riesgo alto tromboembólico según la escala CHA2DS2-VASC que no están en rango terapéutico según el INR
| Variables (n=129) | OR crudas | P | OR ajustadas (IC del 95%) | P |
|---|---|---|---|---|
| (IC del 95%) | ||||
| Edad (por cada año) | 0,98 (0,94-1,02) | 0,325 | 0,98 (0,94-1,02) | 0,270 |
| Género | ||||
| Mujer (n=72) | 1 | 1 | ||
| Varón (n=57) | 0,74 (0,37-1,49) | 0,396 | 0,68 (0,33-1,39) | 0,286 |
| Clasificación fibrilación auricular | ||||
| Paroxística (n=35) | 1 | 1 | ||
| Permanente (n=94) | 0,83 (0,38-1,81) | 0,641 | 0,86 (0,38-1,92) | 0,706 |
| Acuden a control INR | ||||
| Sí (n=125) | 1 | 1 | ||
| No (n=4) | 3,36 (0,34-33,1) | 0,300 | 3,69 (0,37-37,3) | 0,268 |
| Antecendentes personales de sangrado | ||||
| No (n=111) | 1 | 1 | ||
| Sí (n=18) | 1,85 (0,67-5,12) | 0,237 | 1,73 (0,59-5,11) | 0,319 |
| Consumo de fármacos que aumentan el riesgo de sangrado | ||||
| No (n=86) | 1 | 0,048 | 1 | 0,043 |
| Sí (n=43) | 2,12 (1,01-4,48) | 2,17 (1,02-4,59) | ||
IC: intervalo de confianza de la OR; n: número de participantes en cada subgrupo; OR: odds ratio; P: nivel de significación.
La prevalencia de FA encontrada en nuestra población fue similar a la descrita en otros estudios23–27.
Los resultados de nuestro estudio demuestran que el 77,1% de los pacientes con riesgo tromboembólico alto se encontraban anticoagulados frente al 81,3% (antiagregados, 12,5% más aquellos que no reciben tratamiento, 68,8%) de bajo riesgo que no lo están. En los pacientes con riesgo medio, un 36,4% recibía tratamiento anticoagulante con fármacos antivitamina K. Los criterios o directrices de tratamiento según qué grupo de riesgo están claramente establecidos salvo para los pacientes con CHA2DS2-VASc=1, con lo que se puede afirmar que el porcentaje dominante de tratamiento prescrito en cada grupo se corresponde con el sugerido por la Guía de la Sociedad Europea de Cardiología19 y con las indicaciones sugeridas para cada escalón según el Ministerio de Sanidad22. Atención especial merece el que el 18,8% de los pacientes de bajo riesgo se encuentran anticoagulados. El presente estudio no se ha diseñado para evaluar otras indicaciones de anticoagulación que podrían estar presentes en este porcentaje de pacientes. No obstante, la tendencia creciente apoya el revisar a este grupo en el que la anticoagulación y todos los riesgos que esta conlleva, podría evitarse19.
El estudio AFABE27 presentó la mitad de pacientes con puntuación para la escala CHA2DS2-VASC<2 (5,9%) que los detectados en este estudio (11,6%), siendo los pacientes que obtienen una puntuación ≥ 2 ligeramente más elevada, 94,1% frente al 88,4% obtenido por este estudio. En ambos estudios el porcentaje que recibió tratamiento anticoagulante y el que no lo recibió es muy similar. En cuanto a la distribución de la presencia de anticoagulación en los pacientes de bajo riesgo, no es comparable, ya que dicho estudio no discriminó entre los pacientes con puntuación<2 en la escala.
Puede apreciarse en el total de los pacientes de la muestra, que un 71,1% se encontraban anticoagulados, un 12,5% se hallaban antiagregados y en un 16,4% no se encontró tratamiento antiagregante o anticoagulante prescrito. Hallazgos similares se obtuvieron en el estudio multicéntrico FIATE28 en el cual si bien es cierto que la muestra era más numerosa, los resultados relacionados con el porcentaje de pacientes anticoagulados y antiagregados no mostraron grandes diferencias con los resultados obtenidos en el presente trabajo.
Del total de pacientes anticoagulados con fármacos antivitamina K, solamente de la mitad (51,9%) puede decirse que presentó niveles adecuados de INR, de lo que se deduce que la otra mitad mantuvo unos rangos insuficientes, bien sea por exceso o por defecto, con los riesgos que esa situación implica y todo ello pese a que la mayoría (más del 90%) de pacientes acude puntualmente a su cita programada para el control de dicho parámetro. Esta situación parece reflejar una influencia inexistente entre la realización de controles y el adecuado mantenimiento de niveles apropiados de anticoagulación. Se puede inferir que un gran porcentaje de pacientes acude diligentemente a las citas para control del fármaco.
Un gran porcentaje de pacientes no presentó rangos de INR adecuados. Esto hace necesario plantear, siguiendo las indicaciones del Informe de Posicionamiento Terapéutico del Ministerio de Sanidad22 la modificación del tratamiento a uno de los anticoagulantes orales de acción directa. Sin olvidar que siempre se ha de reevaluar el riesgo tromboembólico y de sangrado cuyos resultados ayudarían a establecer individualmente la indicación de anticoagulación más adecuada en cada caso.
En cuanto a la prescripción de fármacos según el carácter paroxístico o permanente de la FA, en nuestro estudio el tratamiento con fármacos antivitamina K en la FA de presentación permanente fue en porcentaje casi 2 veces superior a la prescripción de los mismos en la forma paroxística. Antagónicamente a lo que ocurre en el resto de los tratamientos (anticoagulantes orales de acción directa o únicamente antiagregante), en los que su frecuencia de prescripción en el perfil paroxístico es superior al encontrado en la FA persistente/permanente.
En el presente estudio la mayoría de los pacientes sometidos a control de INR se clasificaron como en riesgo alto de tromboembolia según la escala CHA2DS2-VASc, llamando la atención que una parte importante de esta población (46,7%) no se encontró en un rango adecuado de control. Similares resultados se publican en el estudio ANFAGAL29, en el que destacan que más del 40% de pacientes anticoagulados no presentaban niveles adecuadamente en rango de INR. Del mismo modo, estos hallazgos están en consonancia con otros estudios publicados sobre población española. En el estudio CALIFA33, en el cual se analizaron 1.056 pacientes con fibrilación auricular crónica, en seguimiento por cardiólogos, se objetivó que el control adecuado del INR solo se encontró en el 60% de los casos. En otro último estudio (PAULA), realizado en 1.524 pacientes, la anticoagulación estuvo en rango terapéutico el 60% del tiempo de seguimiento30,32.
En nuestro trabajo, la toma de fármacos que aumentan el sangrado se relacionó al peor control de INR de manera independiente a la edad, género, tipo de fibrilación auricular, adherencia al control de INR y antecedentes personales de sangrado (odds ratio 2,17 [1,02-4,59], p=0,043). Existen otros trabajos que han evaluado el peso de la polifarmacia y su relación con el control del INR. Tanto el estudio ANFAGAL29 como el estudio PAULA32 reportaron un empeoramiento del control del nivel de anticoagulación en pacientes con mayor toma de polifarmacia (odds ratio 1,04 [1,01-1,07], p=0,005 en el estudio PAULA). Por otro lado, el estudio CALIFA33 encontró un peor control del INR en pacientes que tomaban AINE (odds ratio 0,521 [0,352-0,773]; p=0,001) y antiagregantes (odds ratio 0,472 [0,332-0,672], p<0,001). Todos estos datos apoyan la idea de que la polifarmacia empeora el nivel de control del INR en pacientes tomadores de antivitamina K, aspecto muy relevante en este tipo de pacientes.
Una de las limitaciones principales del estudio es no haber utilizado el método de Rosendaal para el cálculo del INR lábil, sino haberlo realizado mediante el tiempo terapéutico directo, aunque el Informe de Posicionamiento Terapéutico del Ministerio de Sanidad22 incluye dicha posibilidad de cálculo para su medición. Además, existen estudios publicados en los que la estimación del rango de control mediante método tradicional y Rosendaal es intercambiable31, e identifican cohortes similares de pacientes, como el estudio ANFAGAL29, que señala precisamente que la medición por recuento de controles en rango parece igualmente eficaz que el método de Rosendaal.
Otra de las principales limitaciones es la restricción en la selección de la población a un determinado área de salud dificultando la extrapolación de los datos obtenidos a otras áreas. Sin embargo, otros estudios publicados como el estudio AFABE27, el estudio FIATE28 o el ANFAGAL29 describen unas características epidemiológicas de su población similares a las aquí presentadas. El estudio AFABE presentaba pacientes de sexo femenino 135 [49,8%] encontrando en el presente estudio 121 [52,2%], edad media 78,9±7,33; similares a este 76,4±6,5, historia de IC 62 [22,9%] el nuestro 60 [25,86%], ictus previo 39 [14,4%] y AIT previo 8 [3%] resultado en este estudio presente la enfermedad cerebrovascular previa 40 [14,7%]).
También se puede destacar en cuanto a las limitaciones del presente estudio la falta de datos en algunas historias clínicas, lo cual restringe el cálculo real para con el número de pacientes, como es el caso de la escala HAS-BLED, que se ha visto especialmente afectada, contratiempo que no se ha experimentado en aquellos análisis en los que la suma de datos disponible era más elevada. Por ello los resultados y la discusión del presente estudio han estado dirigidos fundamentalmente a la escala CHA2DS2-VASc y no a la escala HAS-BLED. Por esta misma razón quizá se ha podido producir un infradiagnóstico de FA, al estar dicha arritmia incluida en la codificación de otro episodio del historial. Otro dato del que no se dispuso fue el del médico asignado a cada paciente, aspecto que impidió el análisis de la posible influencia de esa variable sobre el control del INR.
Finalmente es importante mencionar como limitación el no haber evaluado el grado de cumplimiento terapéutico de cada paciente al haber obtenido los datos de las aplicaciones informáticas, pudiendo ser esta una de las causas que influyen en el inadecuado control de INR. De la misma forma, tampoco se han evaluado otras variables que podrían influir en el grado de control y que en otros estudios se han demostrado importantes, como son la presencia de enfermedades crónicas graves (estudio ANFAGAL29) o los ingresos hospitalarios (estudio VARIA34).
En conclusión, del total de pacientes anticoagulados con fármacos antivitamina K, solamente de la mitad (51,9%) presentó niveles aptos de INR a pesar de que más del 95% de los pacientes acudió a las citas programadas de control. Se observó que el porcentaje de pacientes con prescripción de fármacos antivitamina K fue casi el doble en los pacientes con FA persistente o permanente en comparación con los pacientes que presentaron la forma paroxística. La adherencia de los pacientes a los controles de INR resultó satisfactoria independientemente del grado de control del INR.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A todas las personas que han colaborado en este trabajo directa o indirectamente y han conseguido que se haya hecho posible.