El aumento progresivo de las resistencias antibióticas apremia el tener estrategias para disminuir la presión sobre la microbiota. La duración del tratamiento antibiótico empírico es variable, a pesar de las recomendaciones de las guías. Se ha realizado una revisión bibliográfica de la evidencia científica publicada sobre la duración del tratamiento antibiótico empírico en las infecciones intraabdominales quirúrgicas con control de foco efectivo. Se analizan las guías americanas realizadas por Mazuski et al. de 2017 como eje central en las recomendaciones de la duración de tratamiento antibiótico empírico en infecciones intraabdominales con control del foco y se añade una búsqueda bibliográfica de todos los artículos que contuviesen las palabras claves en Pubmed y Google Scholar. Se recopilan 21 artículos referentes en la duración del tratamiento antibiótico empírico en la infección intraabdominal con control del foco. Con las guías americanas y estos artículos se ha elaborado una propuesta de duración del tratamiento antibiótico empírico en pacientes sin factores de riesgo entre 24 y 72 h. Y en los que presentan factores de riesgo se habría de individualizar el mismo con monitorización activa cada 24 h de fiebre, íleo paralítico y leucocitosis, ante una detección precoz de complicaciones o de necesidad de cambios en el espectro antibiótico. Los tratamientos cortos son igual de eficaces que los de duraciones más prolongadas y se asocian a menos tasa de efectos adversos, por tanto, ajustar y revaluar diariamente la duración del tratamiento antibiótico empírico es fundamental para una mejor praxis.
A non-systematic review of the published scientific evidence has been carried out on the duration of empirical antibiotic treatment in surgical intra-abdominal infections with effective focus control. Given the progressive increase in antibiotic resistance, it is urgent to have strategies to reduce the pressure on the microbiota. The American guidelines made by Mazuski et al. of 2017, as the central axis in the recommendations of the duration of empirical antibiotic treatment in intra-abdominal infections with control of the focus and a bibliographic search of all the articles that contained the keywords in Pubmed and Google Scholar is added. 21 articles referring to the duration of empirical antibiotic treatment in intra-abdominal infection with control of the focus are collected. With the American guidelines and these articles, a proposal is prepared for the duration of empirical antibiotic treatment in patients without risk factors between 24 and 72h. And in those who present risk factors, it should be individualized with active monitoring every 24h of fever, paralytic ileus and leukocytosis, before an early detection of complications or the need for changes in antibiotic treatment. Short treatments are just as effective as those of longer durations and are associated with fewer adverse effects, therefore, daily adjusting and reassessing the duration of empirical antibiotic treatment is essential for better practice.
Tras realizar una revisión de la evidencia científica publicada, sobre la duración del tratamiento antibiótico empírico en las infecciones intraabdominales quirúrgicas con control de foco efectivo encargada por el 7VINCat (Sistema de Vigilancia de las infecciones nosocomiales en los hospitales en Cataluña), se recomienda que esta ha de ser lo más limitada posible en pacientes sin factores de riesgo y evaluada de forma individual en los pacientes con factores de riesgo. La disminución de la duración del tratamiento antibiótico empírico, en este tipo de infecciones, se basa en la evidencia científica, de que tratamientos cortos son igual de eficaces que los de duraciones más prolongadas y se asocian a menos efectos adversos asociados al uso de antibióticos. Así, la limitación de la duración del tratamiento antibiótico es una estrategia útil para disminuir efectos deletéreos de los antimicrobianos, tanto a nivel individual del paciente (evitando efectos adversos derivados de los mismos) como a nivel colectivo (evitando selección de cepas de bacterias resistentes, con la consecuente disminución de las tasas de resistencias antimicrobianas).
En el presente trabajo, se realiza una revisión no sistemática de los artículos científicos más relevantes relacionados con la duración del tratamiento antibiótico en infecciones intraabdominales quirúrgicas, revisando la evidencia científica en este campo.
MetodologíaSe realizó una revisión de la literatura relacionada con la duración del tratamiento antibiótico empírico en infecciones intraabdominales con control quirúrgico del foco en las fuentes Pubmed y Google Scholar, tanto en castellano como en inglés: terapia antibiótica, tratamiento antibiótico, sepsis intraabdominal, infección intraabdominal, duración del tratamiento antimicrobiano, antibióticos profilácticos, profilaxis antibiótica corta y cirugía abdominal, programas de optimización uso de antibióticos (Antibiotic therapy, antibiotic treatment, intra-abdominal sepsis, intra-abdominal infection, antimicrobial treatment's length, prophylactic antibiotics, brief antibiotic prophylaxis and abdominal surgery, antimicrobial stewardship).
Definiciones utilizadas- 1.
Tipo de infección: se analizaron infecciones intraabdominales de manejo quirúrgico, incluyendo: apendicitis aguda, colecistitis aguda, diverticulitis aguda, pancreatitis, isquemia intestinal mecánica y perforación gastroduodenal.
- 2.
¿Qué se considera control de foco? Completo, incompleto y sin control de foco
- a)
Control del foco: abanico de medidas físicas que eliminan el origen de la infección, limitan la contaminación, bloquean los factores que facilitan la infección persistente y corrigen o controlan los defectos anatómicos para restaurar la función fisiológica. Este no se limita a la cirugía, sino que incluye otros métodos como endoscópicos o percutáneos. Serán consideradas como situaciones con control del foco: exéresis del órgano afecto, drenaje o exteriorización.
- b)
No control de foco: no ha sido necesaria una maniobra de control del foco, por ejemplo, una diverticulitis aguda con flemón pericolónico sin repercusión sistémica o con mínima repercusión sistémica.
- c)
Control de foco incompleto: por dificultad técnica o cirugía que no puede aislar totalmente el foco de infección. Esto será así en casos de fístulas biliares, dehiscencias de muñones duodenales o perforaciones esofágicas.
En la guía elaborada por Mazuski et al.1 en el 2017, en representación de la Sociedad Quirúrgica Americana de Infecciones, se establecen las siguientes recomendaciones:
- –
No administrar antibiótico empírico a la pancreatitis aguda grave o necrosante ni a la diverticulitis aguda sigmoidea no complicada.
- –
No extender profilaxis más de 24 h en caso de contaminación intraabdominal.
- –
En infección intraabdominal no complicada, con control de foco, se recomienda una duración de tratamiento antibiótico de menos de 24 h. Así, en el caso de apendicitis aguda, colecistitis sin perforación o isquemia segmentaria de intestino delgado sin perforación recomiendan 24 h de tratamiento.
- –
En infección intraabdominal complicada con control adecuado de foco se recomienda duración de antibioticoterapia de entre 3 y 5 días.
- –
En el caso de infección intraabdominal complicada, sin control de foco, la duración la dejan a la elección del cirujano, basándose en la resolución de la fiebre, del íleo paralítico y la leucocitosis (FIL). En estos casos, recomiendan al menos de 7 días si existe bacteriemia y no realizan recomendación si se presentase shock séptico.
En estas mismas guías, los autores enumeran una serie de variables relacionadas tanto con la comorbilidad de los pacientes, como con la gravedad y evolución de la infección, como con la microbiología; y consideran que pacientes con 2o más de estos factores de riesgo no deberían tratarse solo con tratamiento antibiótico empírico de 24 h, aunque la infección sea no complicada. En estos pacientes, sugieren que la duración del antibiótico debería basarse en la resolución del FIL.
Junto con esta guía, se realizó una revisión exhaustiva de la literatura científica encontrándose veintiún artículos con recomendaciones y justificaciones sobre la duración del tratamiento antibiótico empírico en infección intraabdominal. En la tabla siguiente se especifican los artículos encontrados y analizados que trabajan la duración del tratamiento (tabla 1).
Bibliografía por años de los artículos que tratan la duración del tratamiento antibiótico empírico en la infección intraabdominal
| Año | Título | Revista | Autor |
|---|---|---|---|
| 1980 | Leukocytosis at termination of antibiotic therapy: Its importance for intra-abdominal sepsis | Arch Surg | Lennard et al.2 |
| 1981 | Effect of prophylactic antibiotics in acute nonperforated appendicitis: a prospective, randomized, double-blind clinical study | Ann Surg | Busuttil et al.3 |
| 1982 | Implications of leukocytosis and fever at conclusion of antibiotic therapy for intra-abdominal sepsis | Ann Surg | Lennard et al.4 |
| 1983 | Acute non-perforating appendicitis. Efficacy of brief antibiotic prophylaxis | Arch Surg | Winslow et al.5 |
| 1989 | Antibiotic prophylaxis in acute nonperforated appendicitis. The Danish Multicenter Study Group III | Ann Surg | Bauer et al.6 |
| 1994 | Minimal antibiotic therapy after emergency abdominal surgery: A prospective study | BJS | Schein et al.7 |
| 1995 | Single-dose cefotetan or cefoxitin versus multiple-dose cefoxitin as prophylaxis in patients undergoing appendectomy for acute nonperforated appendicitis | J Am Coll Surg | Liberman et al.8 |
| 2000 | Complicated appendicitis: Is there a minimum intravenous antibiotic requirement? A prospective randomized trial | Arch Surg | Taylor et al.9 |
| 2004 | The efficacy of postoperative oral antibiotics in appendicitis: A randomized prospective double-blinded study | Am Surg | Taylor et al.10 |
| 2005 | Optimum duration of prophylactic antibiotics in acute non-perforated appendicitis | Anz J Surg | Mui et al.11 |
| 2005 | Antibiotics vs. placebo for prevention of postoperative infection after appendicectomy | Cochrane Database Syst Rev | Andersen et al.12 |
| 2006 | Can we define the ideal duration of atb therapy? | Surg Infect | Hedrick et al.13 |
| 2008 | A prospective, double blind, multicenter, randomized trial comparing ertapenem 3 vs> or=5d. in community-acquired IIA infection. | J GastrointestSurg | Basoli et al.14 |
| 2010 | Diagnosis and management of complicatedintra-abdominal infection in adults and children: Guidelines by the Surgical Infection Society and the Infectious Diseases Society of America | Surg Inf | Solomkin et al.15 |
| 2014 | Duration of antibiotic treatment after appendectomy for acute complicated appendicitis | Br J Surg | Van Rossem et al.16 |
| 2014 | Association of Excessive Duration of ATB Therapy for Intra-Abdominal Infection with Subsequent Extra-Abdominal Infection and Death: A Study of 2,552 Consecutive Infections | Surg Infect | Riccio et al.17 |
| 2014 | Effect of postoperative antibiotic administration on postoperative infection following cholecystectomy for acute calculous cholecystitis: A randomized clinical trial | JAMA | Regimbeau et al.18 |
| 2015 | Trial of short course antimicrobial therapy for intraabdominal infection | N Engl J Med | Sawyer et al.19 |
| 2016 | Duration of Antimicrobial Therapy in Treating Complicated Intra-Abdominal Infections: A Comprehensive Review | Surg Infect | Sartelli et al.20 |
| 2017 | The Surgical Infection Society Revised Guidelines on the Management of Intra-Abdominal Infection | Surg Infect | Mazuski et al. 1 |
| 2018 | Short-course antibiotic therapy for critically ill patients treated for postoperative intra-abdominal infection: The DURAPOP randomised clinical trial | Intensive Care Med | Montravers et al.21 |
La revisión de los artículos sobre este tema nos ofrece en primer lugar el estudio DURAPOP, publicado en el 2018 por el Montravers et al. en la revista Intensive Care of Medicine21. Se trata de un estudio prospectivo, multicéntrico, aleatorizado en el que participaron 21 hospitales franceses y en el que se incluyeron pacientes de la Unidad de Cuidados Intensivos con infección intraabdominal, en los que se había alcanzado un control inicial del foco y que habían recibido cobertura antibiótica empírica adecuada. Se incluyó a un total de 249 pacientes que fueron aleatorizados a pautas cortas (8 días) o pautas largas (15 días), sin que se encontraran diferencias en la mortalidad ni en la necesidad de reintervención quirúrgica entre ambas ramas, por lo que se consideraba que pautas cortas (8 días) son igual de efectivas que tratamientos más prolongados (15 días) en pacientes críticos.
Otra revisión bibliográfica del tema realizada en el 2016 por Sartelli et al. y publicada en el Surgical Infections20, revisa 29 artículos y concluye que los pacientes con un control de foco efectivo y que no presentan criterios de complicación FIL deberían recibir entre 3 y 5 días de tratamiento antibiótico. Sin embargo, en pacientes críticos con shock séptico se recomienda individualizar el tratamiento a la respuesta inflamatoria, que se podría monitorizar analíticamente, en su caso propusieron procalcitonina. Hacía hincapié en que el tratamiento antibiótico en caso de infección intraabdominal no complicada, si estaba circunscrita a un órgano sin afectación del peritoneo y con control de foco efectivo, la profilaxis antibiótica había de ser suficiente y no sería preciso el tratamiento antibiótico postoperatorio11,18.
En la línea con los estudios previos, en un ensayo clínico multicéntrico, aleatorizado y abierto (estudio STOP-IT), publicado en el The New England Journal of Medicine19, se incluyó a 518 pacientes con infección intraabdominal complicada con control adecuado de foco. Se aleatorizó a los pacientes en 2ramas: tratamiento antibiótico empírico de corta duración (4 ± 1 día; 258 pacientes) o la rama control (260 pacientes), que consistía en recibir el tratamiento antibiótico hasta 48 h después de la resolución de síntomas y de los signos de FIL con una duración máxima de 10 días, siendo la media de tratamiento en esta rama de 8 días. En este estudio no se observaron diferencias en la infección del sitio quirúrgico (6,6% vs. 8,8%; p=0,43), ni en recurrencias (15,6% vs. 13,8%; p=0,67), ni en mortalidad a los 30 días (1,2% vs. 0,8%; p=0,99).
La idea de la reducción del tratamiento antibiótico postoperatorio se analiza ya anteriormente en estudios centrados en un solo origen de la infección intraabdominal, en el origen biliar y apendicular, de Regimbeau et al.18 y Mui et al.11, respectivamente.
Regimbeau et al.18 publicaron en la revista JAMA, en el año 2014, los resultados de un estudio aleatorizado, abierto, multicéntrico y postoperatorio de colecistitis aguda realizado en 17 hospitales en Francia. El total de pacientes incluidos fueron 414 que presentaban Colecistitis aguda litiásica grado i y ii, según la Clasificación de las Tokyo Guidelines del año 2007, de un total de 479 iniciales. Los pacientes recibían 2 g de amoxicilina-clavulánico cada 8 h, antes de la intervención y tras la cirugía, un grupo no seguía con dicho tratamiento y otro recibía 5 días. No se objetivaron diferencias significativas en infección del sitio quirúrgico al cabo de 30 días entre ambos grupos. La proporción de infección postoperatoria fue del 17% (35 de 207) en el grupo sin tratamiento y de 15% (31 de 207) en el grupo de tratamiento.
En el caso del estudio de Mui et al.11, realizado en Hong-Kong, se incluyó a 269 pacientes intervenidos con apendicectomía abierta por apendicitis aguda no perforada, se aleatorizaron en 3grupos: el primero no recibía antibiótico tras la cirugía, el segundo recibía 2dosis postoperatorias más las preoperatorias y el tercero 5 días de tratamiento postoperatorio. El tratamiento antibiótico se realizó con cefuroxima y metronidazol en todas las ramas. No se encontraron diferencias significativas entre los 3grupos en cuanto a infección del sitio quirúrgico, a pesar de que destacaba que el grupo con duración más prolongada presentó menores tasas de infección que los otros 2(6,5%, 6,4% y 3,6%, p=0,64). Sin embargo, sí que se objetivaron diferencias en los efectos adversos relacionados con los antibióticos, siendo estos significativamente superiores en el grupo de pacientes que recibieron duración más prolongada (0%, 1,1% y 4,8%; p=0,048).
Incluso en revisiones previas se había planteado si era necesario o no la administración de profilaxis antibiótica en pacientes tratados mediante apendicectomía. En una revisión sistemática realizada por la Cochrane en el año 2003 por Andersen et al.12 se evaluaron ensayos clínicos controlados en los que se comparaba el uso de antibiótico frente a placebo en pacientes intervenidos de apendicectomía por sospecha de apendicitis aguda, incluyéndose en la revisión 45 estudios con un total de 9576 pacientes. La principal conclusión de este estudio fue que el uso de profilaxis antibiótica se asociaba a menores tasas de infecciones postoperatorias, independientemente del tipo de apendicitis. Por lo tanto, este estudio evidencia la necesidad de uso de profilaxis antibiótica para prevenir la infección del sitio quirúrgico tanto superficial y profunda como la de órgano espacio, por lo que se debe administrar de forma rutinaria en estos pacientes.
Retrocediendo más en el tiempo y llegando al año 1994, Schein et al. publicaron, en el British Journal of Surgery22, un estudio prospectivo realizado en 163 pacientes con cualquier tipo de infección intraabdominal. En este estudio se estratificó a los pacientes en función del tipo de infección intraabdominal y se aplicaban unos protocolos de duración antibiótica según el grado de infección intraabdominal, evaluando posteriormente las complicaciones postoperatorias según el protocolo recibido. El objetivo de protocolizar la duración del tratamiento antibiótico y diferenciar entre contaminación intraabdominal e infección establecida era acortar las pautas antibióticas administradas con la hipótesis de que pautas más largas no mejoraban los resultados de los pacientes e incluso podrían ser contraproducentes al favorecer las resistencias, aumentar los efectos adversos de los antibióticos y poder favorecer infecciones extraabdominales nosocomiales. Así, los autores definieron que no recibirían tratamiento antibiótico empírico pacientes con apendicitis aguda flemonosa, colecistitis aguda flemonosa, diverticulitis no complicada, perforaciones gastroduodenales o lesiones intestinales traumáticas de menos de 12 h de evolución preoperatoriamente o isquemias de intestino delgado sin perforación. Recibirían 24 h de tratamiento antibiótico empírico la apendicitis aguda gangrenosa, la colecistitis aguda gangrenosa o con empiema sin pus libre. La duración del tratamiento antibiótico sería de 48 h en infecciones intraabdominales con peritonitis no difusa y aquellas lesiones intestinales traumáticas o perforaciones gastroduodenales de más de 12 h. Finalmente, la antibioticoterapia sería de entre 3 días y 5 días en los casos de peritonitis purulentas de cualquier origen. Con estas pautas, la mortalidad global fue del 2% y la infección de herida quirúrgica del 7%.
El concepto de la persistencia de la leucocitosis y la fiebre en la sepsis de origen intraabdominal como guía en el mantenimiento del tratamiento antibiótico empírico lo expusieron, a la comunidad científica, el Lennard et al.4 en el año 1982 en su publicación en la revista Annals of Surgery. En su estudio, compararon la evolución de pacientes intervenidos basándose en la presencia o no de fiebre y leucocitosis tras finalizar el tratamiento antibiótico. El estudio demostraba que los pacientes con persistencia de la leucocitosis o de la fiebre en el momento de suspender el antibiótico, tenían más riesgo de presentar infección intraabdominal posquirúrgica a los 60 días postoperatorios, de un 33% si había habido persistencia de leucocitosis y de hasta un 50% en los que había persistido la fiebre.
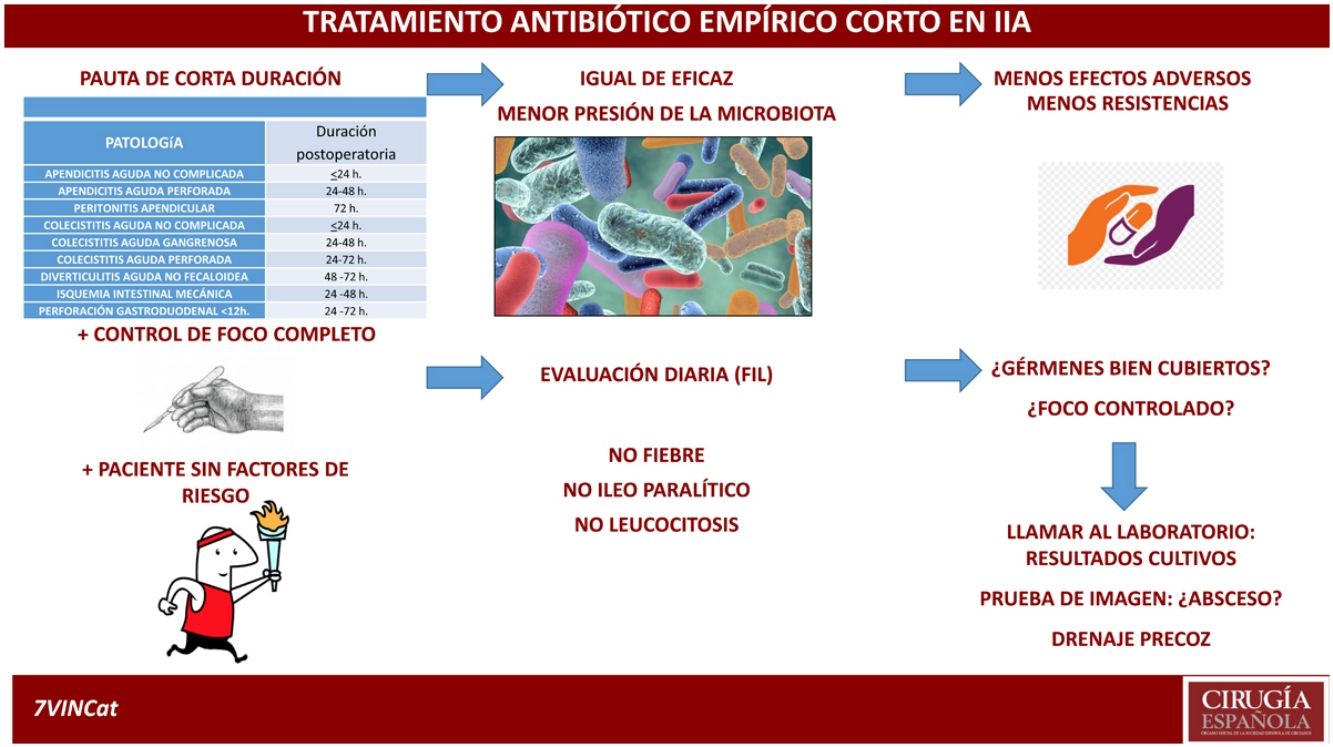
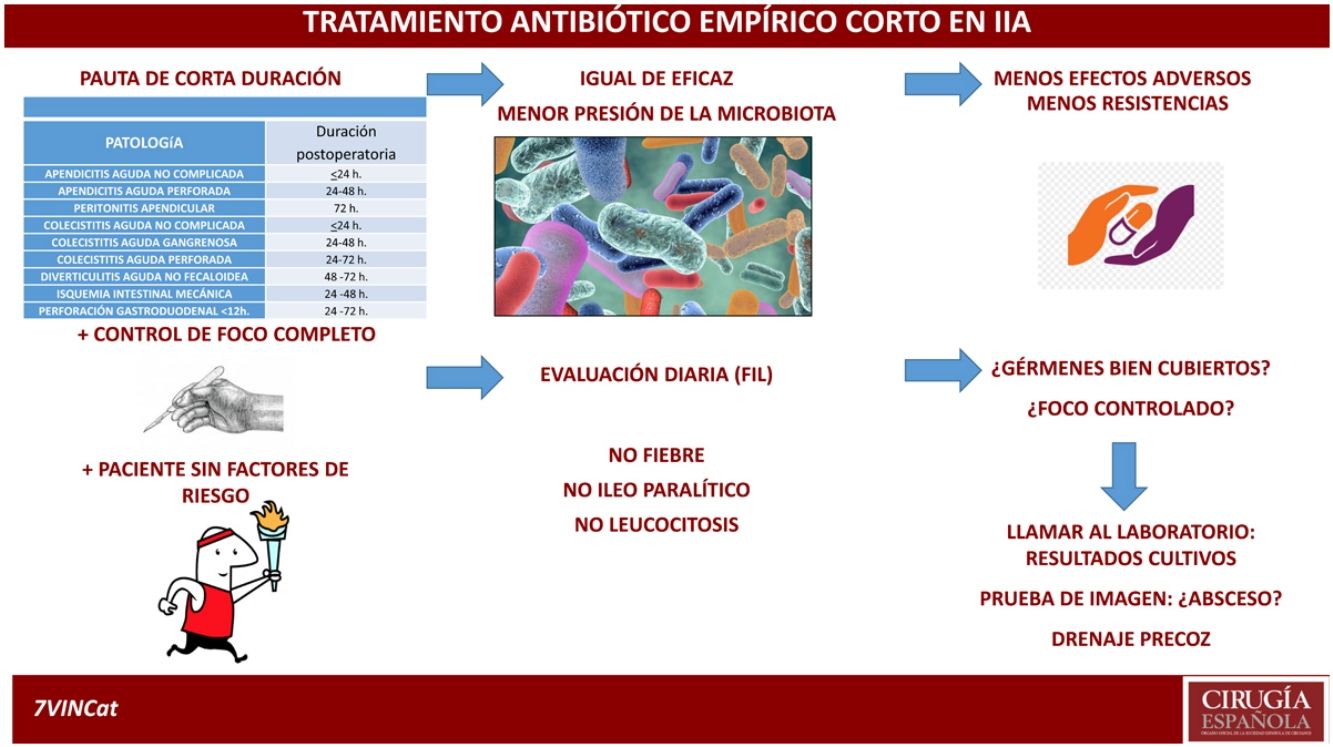
DiscusiónEl objetivo de esta revisión es poner sobre la mesa que el tratamiento antibiótico es complementario al resto de actuaciones y que debe ser evaluado de forma personalizada en cada caso y diariamente. Tras toda esta revisión y valorando la situación actual de la cirugía de urgencias en la enfermedad intraabdominal, con tratamientos antibióticos empíricos de más amplio espectro y adaptados a los factores de riesgo del paciente, con los avances en los mecanismos diagnósticos y de seguimiento que se disponen tanto analíticos como radiológicos, así como, la capacidad intervencionista percutánea y la evidencia del aumento de las resistencias antibióticas, se propone una duración del tratamiento antibiótico según el origen de la infección intraabdominal similar al propuesto en la tabla 2, abierto a la decisión de cirujano responsable e individualizando la duración en pacientes con factores de riesgo de mala evolución (tabla 3). En todos los casos, se precisa una revaluación constante en toda infección intraabdominal cada 24 h y si esta se extiende de los tiempos marcados evaluar precozmente la presencia de una posible complicación intraabdominal.
Propuesta de la duración del tratamiento antibiótico empírico en la infección intraabdominal con control del foco completa
| Propuesta de duración del tratamiento antibiótico empírico en pacientes sin factores de riesgo | |
|---|---|
| Patología | Duración postoperatoria |
| Apendicitis aguda no complicada | <24 h |
| Apendicitis aguda perforada | 24-48 h |
| Peritonitis apendicular | 72 h |
| Colecistitis aguda no complicada | <24 h |
| Colecistitis aguda gangrenosa | 24-48 h |
| Colecistitis aguda perforada | 24-72 h |
| Diverticulitis aguda no fecaloidea | 48 -72 h |
| Isquemia intestinal mecánica | 24 -48 h |
| Perforación gastroduodenal <12 h | 24 -72 h |
Excepciones a la duración de este tratamiento antibiótico. Pacientes con> 2 Ítems de alto riesgo
| Factores de riesgo fenotípicos/fisiológicos |
| Edad avanzada>70 años |
| Malignidad |
| Compromiso cardiovascular significante |
| Cirrosis o enfermedad hepática significante |
| Enfermedad renal significante |
| Hipoalbuminemia |
| Infección extensa o control del foco inicial insuficiente |
| Imposibilidad o retraso en el control de foco inicial |
| Peritonitis difusa/generalizada (4 cuadrantes intraabdominales) |
| Índice de Mannheim elevado |
| Características microbiológicas con sospecha de gérmenes resistentes |
Fuente: Mazuski et al., 20171.
La actuación conjunta de los equipos interprofesionales de vigilancia epidemiológica de cada centro es imprescindible para garantizar el seguimiento de las resistencias y la presión antibiótica ejercida por las pautas antibióticas empíricas administradas, tanto en dosis como en duración. Estos equipos son los encargados de velar en la optimización del tratamiento antibiótico usado en los diferentes departamentos y en la revaluación continua de dichos resultados23-27.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.