Los tumores neuroendocrinos (TNE) comprenden diversas entidades, entre las que se encuentran los paragangliomas gangliocíticos. Los paragangliomas son tumores raros compuestos por 3 tipos celulares: fusiformes, epitelioides y ganglionares1–5. La identificación de estos 3 componentes, cuya proporción varía entre cada tumor, es esencial para su diagnóstico. Se localizan más frecuentemente en el duodeno, habitualmente en la región periampular, y su pronóstico suele ser bueno tras su exéresis. Al diagnóstico, el 10% presentan afectación ganglionar y el 1% metástasis hepáticas4,6.
Describimos el caso de una mujer de 69 años, sin antecedentes de interés, que a raíz de presentar una epigastralgia se realiza estudio mediante fibrogastroscopia que objetiva una lesión a nivel de la segunda porción duodenal yuxtapapilar compatible con un TNE. Se realiza una ecoendoscopia que evidencia dicha lesión bien delimitada, homogénea e hipoecoica, de unos 16×9mm en la capa mucosa, con preservación de planos profundos y discreta dilatación del conducto de Wirsung de hasta 3,3mm; no se observan adenopatías patológicas. El aspecto por visión endoscópica apuntaba a la posibilidad de un tumor del estroma gastrointestinal o un leiomioma. El estudio anatomopatológico de la biopsia endoscópica muestra infiltración de la submucosa y la lámina propia por TNE G2 (Ki67 4%). Por las características de la lesión se desestima su exéresis endoscópica.
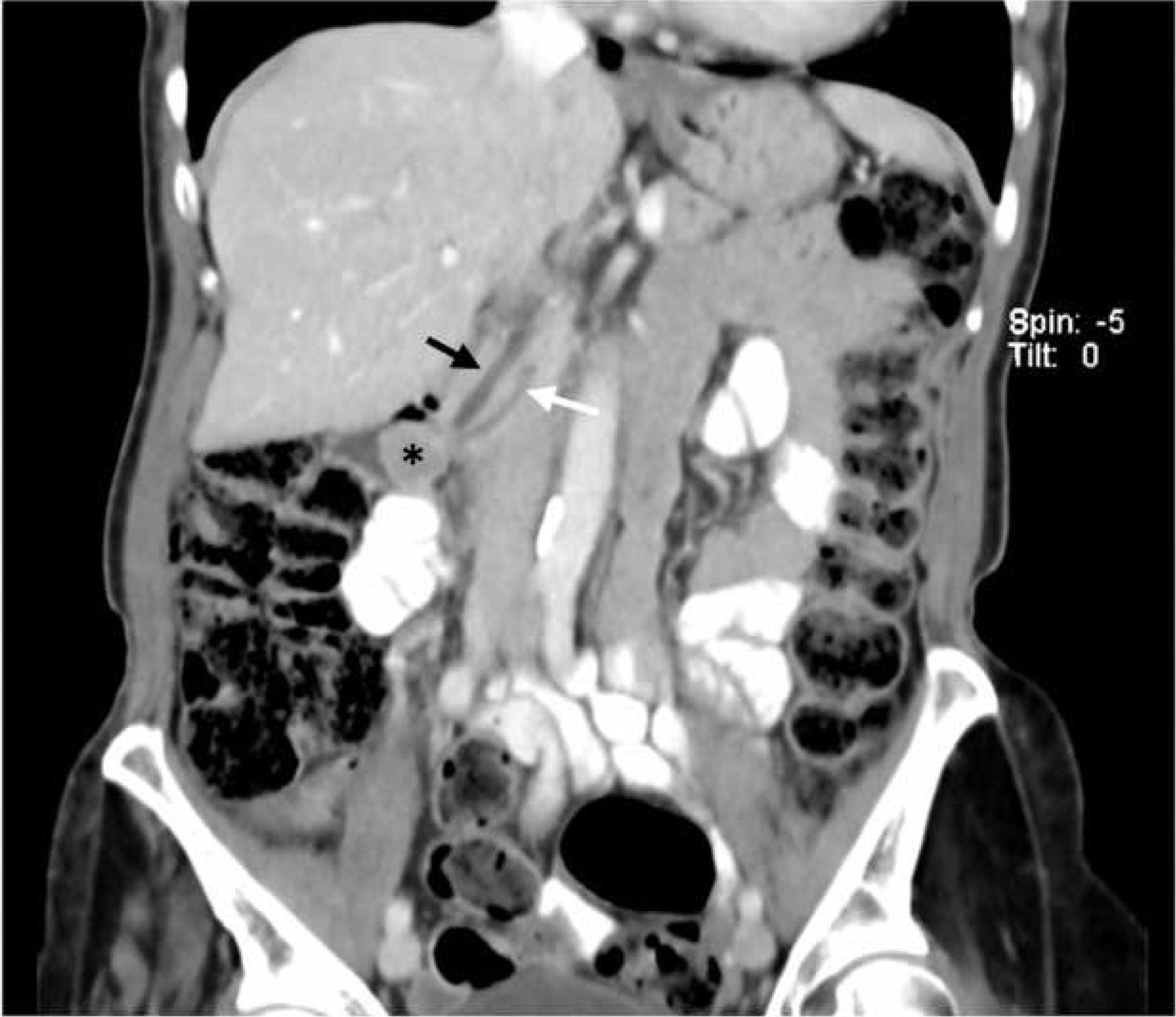
Se realiza un octreoscan, que no muestra evidencias de acumulación del radiotrazador que apunte a una tumoración con receptores de somatostatina. En la TC abdominal con contraste intravenoso se observa el nódulo de unos 17mm en la región periampular, que produce una mínima ectasia del colédoco y del Wirsung, y descarta la presencia de diseminación ganglionar o metástasis a distancia (fig. 1).
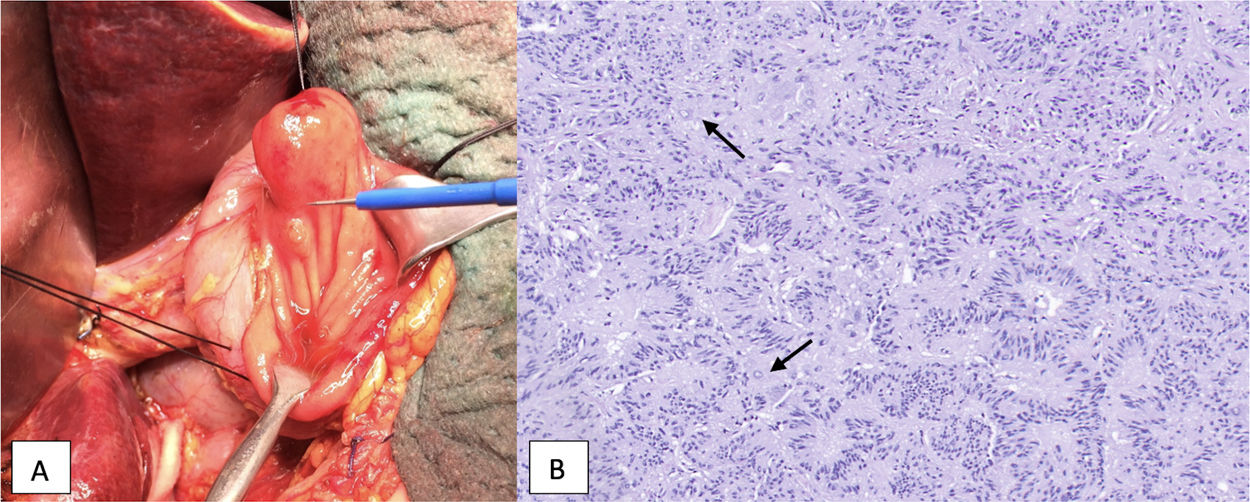
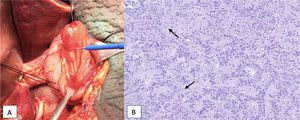
Al tratarse de un tumor pequeño, con un índice proliferativo bajo (Ki67) y sin diseminación a distancia, se realiza ampulectomía transduodenal con reanastomosis del Wirsung y de la vía biliar a la mucosa duodenal. Intraoperatoriamente se realiza un análisis anatomopatológico que confirma márgenes de resección libres. El análisis definitivo indica que se trata de un paraganglioma gangliocítico de 17×12mm localizado en la ampolla de Vater, con márgenes libres y sin signos de invasión angiolinfática ni perineural (fig. 2).
Paraganglioma gangliocítico yuxtapapilar. A: aspecto macroscópico. B: aspecto microscópico. Tinción con hematoxilina-eosina. Muestra células neuroendocrinas (nidos de células alargadas que forman cordones o estructuras pseudoglandulares, en empalizada), células con diferenciación a células de Schwann y células ganglionares (más grandes, de citoplasma amplio, núcleo grande y vesiculoso; marcadas con una flecha).
La paciente presenta una evolución satisfactoria, pudiendo ser dada de alta al séptimo día postoperatorio. En el seguimiento a largo plazo, la paciente se encuentra asintomática y sin evidencia de recidiva a los 2 años del procedimiento.
Los paragangliomas periampulares suelen aparecer en la quinta o sexta década de la vida y el género masculino tiene una ligera predisposición a presentarlos (1,7:1)3. Se suelen detectar como un hallazgo incidental en una endoscopia o prueba de imagen1, o bien, en los casos sintomáticos, en forma de hemorragia digestiva, dolor abdominal o anemia1–4. La hemorragia digestiva se produce por ulceración de la mucosa suprayacente. Está descrita la ictericia obstructiva secundaria a paragangliomas ampulares, pero es poco común1,6.
Los paragangliomas no funcionantes, como el del caso, son de difícil diagnóstico preoperatorio por la ausencia de clínica específica. A menudo es difícil diferenciarlos de otros TNE, ya que comparten características morfológicas e inmunohistoquímicas. Es importante su diferenciación debido a que, aunque los TNE en general tienen buen pronóstico, los paragangliomas aún lo tienen más favorable y se pueden beneficiar de un tratamiento menos agresivo. Ambas entidades expresan cromogranina y sinaptofisina7. Hallar la expresión de polipéptido pancreático, receptores de progesterona, vimentina y GATA-3 en el análisis inmunohistoquímico sirve para diagnosticar paragangliomas, ya que los TNE no los expresan4,7. También se pueden confundir con los tumores del estroma gastrointestinal2.
Pueden ser tumores sésiles o pediculados. Por ecografía se muestran como una masa sólida, homogénea e hipoecogénica. La TC abdominal es de utilidad para caracterizar la lesión y sirve como estudio de extensión. Como se ha comentado con anterioridad, el diagnóstico definitivo es histológico e inmunohistoquímico.
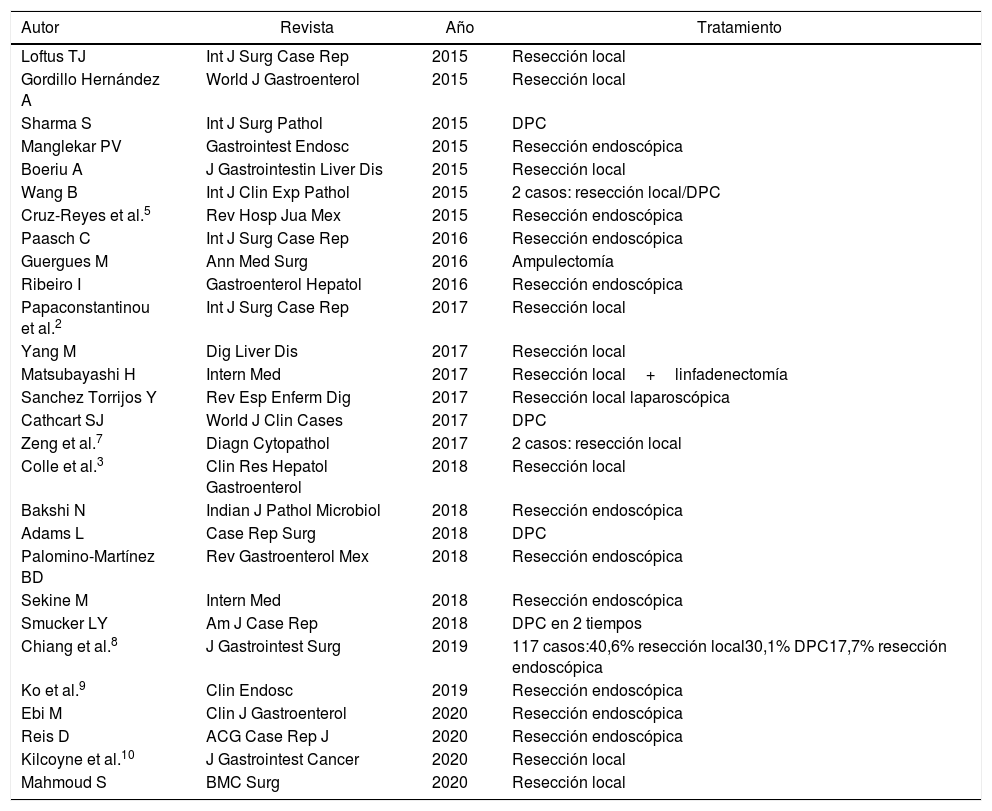
El tratamiento consiste en la escisión completa del tumor, con márgenes libres. En la tabla 1 se muestran los artículos publicados sobre el tema desde el año 2015 al 2020, ambos inclusive, y el tratamiento que se ha realizado en cada ocasión. Como puede apreciarse, la resección endoscópica puede ser un procedimiento seguro y adecuado en casos seleccionados. Cuando este abordaje no sea posible, estaría indicada la resección quirúrgica, que suele ser el tratamiento más frecuentemente realizado. Los factores predictivos de metástasis ganglionares son el tamaño del tumor mayor de 2cm, la edad (los pacientes jóvenes tienen mayor riesgo) y tumores profundos que sobrepasen la capa submucosa3. Se recomienda el seguimiento de estos pacientes porque, pese al carácter benigno de estos tumores, hay descritos casos de recurrencia local, y por su potencial metastásico1.
Artículos sobre paraganglioma publicados entre 2015 y 2020
| Autor | Revista | Año | Tratamiento |
|---|---|---|---|
| Loftus TJ | Int J Surg Case Rep | 2015 | Resección local |
| Gordillo Hernández A | World J Gastroenterol | 2015 | Resección local |
| Sharma S | Int J Surg Pathol | 2015 | DPC |
| Manglekar PV | Gastrointest Endosc | 2015 | Resección endoscópica |
| Boeriu A | J Gastrointestin Liver Dis | 2015 | Resección local |
| Wang B | Int J Clin Exp Pathol | 2015 | 2 casos: resección local/DPC |
| Cruz-Reyes et al.5 | Rev Hosp Jua Mex | 2015 | Resección endoscópica |
| Paasch C | Int J Surg Case Rep | 2016 | Resección endoscópica |
| Guergues M | Ann Med Surg | 2016 | Ampulectomía |
| Ribeiro I | Gastroenterol Hepatol | 2016 | Resección endoscópica |
| Papaconstantinou et al.2 | Int J Surg Case Rep | 2017 | Resección local |
| Yang M | Dig Liver Dis | 2017 | Resección local |
| Matsubayashi H | Intern Med | 2017 | Resección local+linfadenectomía |
| Sanchez Torrijos Y | Rev Esp Enferm Dig | 2017 | Resección local laparoscópica |
| Cathcart SJ | World J Clin Cases | 2017 | DPC |
| Zeng et al.7 | Diagn Cytopathol | 2017 | 2 casos: resección local |
| Colle et al.3 | Clin Res Hepatol Gastroenterol | 2018 | Resección local |
| Bakshi N | Indian J Pathol Microbiol | 2018 | Resección endoscópica |
| Adams L | Case Rep Surg | 2018 | DPC |
| Palomino-Martínez BD | Rev Gastroenterol Mex | 2018 | Resección endoscópica |
| Sekine M | Intern Med | 2018 | Resección endoscópica |
| Smucker LY | Am J Case Rep | 2018 | DPC en 2 tiempos |
| Chiang et al.8 | J Gastrointest Surg | 2019 | 117 casos:40,6% resección local30,1% DPC17,7% resección endoscópica |
| Ko et al.9 | Clin Endosc | 2019 | Resección endoscópica |
| Ebi M | Clin J Gastroenterol | 2020 | Resección endoscópica |
| Reis D | ACG Case Rep J | 2020 | Resección endoscópica |
| Kilcoyne et al.10 | J Gastrointest Cancer | 2020 | Resección local |
| Mahmoud S | BMC Surg | 2020 | Resección local |
DPC: duodenopancreatectomía cefálica.
Ante pacientes con lesiones de bajo potencial maligno como los paragangliomas, sin evidencia de extensión de la enfermedad en las pruebas de imagen, debería plantearse la posibilidad de realizar técnicas quirúrgicas menos agresivas, como la ampulectomía, siempre con estudio anatomopatológico intraoperatorio de márgenes y descartando la extensión tumoral a distancia. En estos casos se debe tener en cuenta la posibilidad de un cambio de estrategia quirúrgica, según los hallazgos intraoperatorios o definitivos, a una cirugía más extensa como la duodenopancreatectomía cefálica, pero que presenta más complicaciones y secuelas.