El objetivo final del tratamiento quirúrgico en la obesidad mórbida es el descenso de la morbimortalidad asociada al exceso de peso. En este sentido debemos centrarnos en la enfermedad cardiovascular y el síndrome metabólico, que son las causas principales de mortalidad. El objetivo del estudio es valorar el efecto del bypass gástrico sobre el riesgo cardiovascular estimado en los pacientes sometidos a cirugía bariátrica.
Material y métodosEstudio clínico retrospectivo y observacional desarrollado en 402 pacientes sometidos a bypass gástrico por laparoscopia. La variable principal a estudio es el riesgo cardiovascular estimado, que se mide en el preoperatorio y a los 12 meses. Para el cálculo del riesgo estimado se utiliza la ecuación REGICOR, que se expresa en forma de porcentaje y calcula el riesgo a 10 años de presentar enfermedad cardiovascular.
ResultadosEn situación basal observamos como media un índice REGICOR de 4,1±3,0. A los 12 meses de la intervención la estimación del riesgo cardiovascular disminuyó significativamente a 2,2±1,6 (p<0,001). En los sujetos con el diagnóstico de síndrome metabólico según definición del ATP-III, el REGICOR basal fue de 4,8±3,1, mientras que en aquellos sin síndrome fue de 2,2±1,8. A los 12 meses observamos una reducción significativa en ambos grupos (síndrome metabólico y no síndrome) con un REGICOR medio de 2,3±1,6 y 1,6±1,0 respectivamente.
ConclusiónLos resultados observados en nuestro estudio demuestran los efectos favorables del bypass gástrico sobre los factores de riesgo cardiovascular incluidos en la ecuación REGICOR.
The major goal of surgical treatment in morbid obesity is to decrease morbidity and mortality associated with excess weight. In this sense, the main factors of death are cardiovascular disease and metabolic syndrome. The objective of this study is to evaluate the effects of gastric bypass on cardiovascular risk estimation in patients after bariatric surgery.
Material and methodsWe retrospectively evaluated pre and postoperative cardiovascular risk estimation of 402 morbidly obese patients who underwent laparoscopic gastric bypass.
The major variable studied is the cardiovascular risk estimation that is calculated preoperatively and after 12 months. Cardiovascular risk estimation analysis has been performed with the REGICOR Equation. REGICOR formulation allows calculating a 10 year risk of cardiovascular events adapted to the Spanish population and is expressed in percentages.
ResultsWe reported an overall 4.1±3.0 mean basal REGICOR score. One year after the operation, cardiovascular risk estimation significantly decreased to 2,2±1,6 (P<.001). In patients with metabolic syndrome according to ATP-III criteria, basal REGICOR score was 4.8±3.1 whereas in no metabolic syndrome patients 2.2±1.8. Evaluation 12 months after surgery, determined a significant reduction in both groups (metabolic syndrome and non metabolic syndrome) with a mean REGICOR score of 2.3±1.6 and 1.6±1.0 respectively.
ConclusionThe results of our study demonstrate favorable effects of gastric bypass on the cardiovascular risk factors included in the REGICOR equation.
El objetivo básico del tratamiento quirúrgico de la obesidad mórbida (OM) es reducir la morbimortalidad global asociada al exceso ponderal. En este sentido el foco de atención debe dirigirse a la enfermedad cardiovascular, dado que esta es la principal causa de muerte del paciente con obesidad grave1. Además se ha descrito que la presencia de síndrome metabólico (SM) aumenta no solo el riesgo para desarrollar diabetes mellitus, sino también hasta 2 veces el riesgo de enfermedad cardiovascular y 1,5 veces la mortalidad por cualquier causa2.
El National Cholesterol Education Program-Adult Treatment Panel III (ATP-III) publicó en el año 2001 su definición del SM3. Según el ATP-III solo son necesarios 3 de los 5 factores siguientes para presentar el SM: incremento de la circunferencia de cintura (CC), hipertrigliceridemia, descenso del colesterol HDL (C-HDL), tensión arterial>130/85mmHg y glucosa en ayunas alterada>110mg/dl. En las recomendaciones más actuales del ATP-III se aconseja prestar especial atención al SM como marcador de riesgo cardiovascular (RCV) y abordarlo mediante estrategias que permitan la reducción ponderal4.
Múltiples estudios han demostrado los efectos beneficiosos de la cirugía sobre la resolución de las enfermedades asociadas a la OM5. De los distintos procedimientos el bypass gástrico por laparoscopia (BPG) es la técnica quirúrgica más comúnmente realizada debido a que proporciona pérdidas de peso mantenidas en el tiempo, mejora la calidad de vida de los pacientes y aumenta su esperanza de vida6. La mejora en la esperanza de vida radica principalmente en la resolución o mejoría de los componentes del SM (hiperglucemia, hipertensión, dislipidemia y obesidad abdominal o CC alterada) que son el sustrato y la base del desarrollo de la enfermedad cardiovascular. El RCV de un determinado sujeto puede ser cuantificado a partir de ecuaciones que combinan diferentes parámetros relacionados con la enfermedad cardiovascular y estiman su riesgo. De las diferentes ecuaciones calibradas destaca la del Registre Gironí del Cor (REGICOR)7, cuya fórmula nos permite el cálculo del riesgo de cualquier acontecimiento coronario a 10 años adaptado a las características de prevalencia de factores de riesgo y de incidencia de acontecimientos coronarios de la población española.
Nuestra hipótesis de trabajo es que el BPG es un tratamiento con elevada eficacia y seguridad en el control del SM. Además su resolución lleva asociada una mejoría del RCV estimado en personas con OM. En consecuencia, el objetivo del estudio será valorar el efecto del BPG sobre el RCV estimado a partir de la ecuación REGICOR en los pacientes sometidos a cirugía de la obesidad.
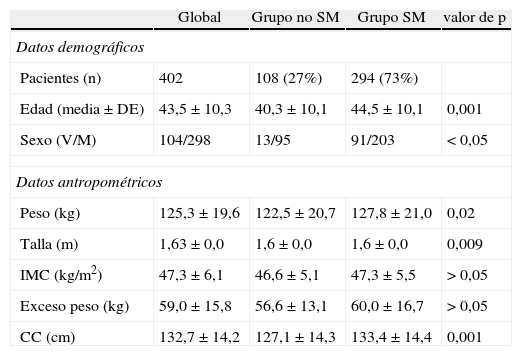
Material y métodoEstudio retrospectivo unicéntrico que analiza una serie consecutiva de 402 pacientes sometidos a BPG desde enero del año 2007 hasta diciembre del 2008. Las características demográficas de la serie se describen en la tabla 1.Todos los pacientes cumplían los criterios establecidos por la reunión de consenso del National Institutes of Health realizada el año 1991 para el tratamiento quirúrgico de la obesidad y habían firmado el consentimiento informado8.
Características de la serie
| Global | Grupo no SM | Grupo SM | valor de p | |
| Datos demográficos | ||||
| Pacientes (n) | 402 | 108 (27%) | 294 (73%) | |
| Edad (media±DE) | 43,5±10,3 | 40,3±10,1 | 44,5±10,1 | 0,001 |
| Sexo (V/M) | 104/298 | 13/95 | 91/203 | <0,05 |
| Datos antropométricos | ||||
| Peso (kg) | 125,3±19,6 | 122,5±20,7 | 127,8±21,0 | 0,02 |
| Talla (m) | 1,63±0,0 | 1,6±0,0 | 1,6±0,0 | 0,009 |
| IMC (kg/m2) | 47,3±6,1 | 46,6±5,1 | 47,3±5,5 | >0,05 |
| Exceso peso (kg) | 59,0±15,8 | 56,6±13,1 | 60,0±16,7 | >0,05 |
| CC (cm) | 132,7±14,2 | 127,1±14,3 | 133,4±14,4 | 0,001 |
CC: circunferencia de cintura; IMC: índice de masa corporal; M: mujer; V: varón.
Antes de la intervención los pacientes fueron cuidadosamente evaluados por el equipo multidisciplinar de la Unidad Funcional de Obesidad de nuestro hospital. Los datos fueron recogidos de forma prospectiva con el fin de analizar retrospectivamente la evolución de la prevalencia de SM y la modificación del RCV durante el seguimiento, a partir de las revisiones periódicas realizadas a los 4, 8 y 12 meses tras la cirugía. En cada paciente se determinó la presencia de SM según los criterios definitorios del ATP-III y el score de SM o número de componentes de SM presentes (0-5). Para el cálculo del RCV estimado se ha utilizado la ecuación REGICOR que integra la edad, el sexo, el hábito tabáquico y la presencia o no de diabetes mellitus. Además contabiliza los valores de colesterol total, C-HDL, presión arterial sistólica y diastólica (tabla 2). El resultado de REGICOR se expresa en porcentaje y es indicativo del riesgo a desarrollar un evento coronario en los próximos 10 años7.
Factores de riesgo incluidos en REGICOR y clasificación del riesgo
| - Edad |
| - Sexo masculino |
| - Tabaquismo |
| - Diabetes mellitus |
| - Colesterol total (mg/dl) |
| - Colesterol HDL (mg/dl) |
| - Tensión arterial sistólica (mmHg) |
| - Tensión arterial diastólica (mmHg) |
| Riesgo a 10 años: |
| Muy alto>39% |
| Alto 20-39% |
| Moderado 10-19% |
| Ligero 5-9% |
| Bajo <5% |
El análisis estadístico se ha realizado a partir de una base de datos creada en el programa SPSS para Windows versión 17.0 (SPSS Inc, Chicago). Se ha realizado un análisis descriptivo de las variables basales de los pacientes. Las variables categóricas se describirán con frecuencias y porcentajes, las variables continuas con media y desviación estándar o mediana. Para comparar variables categóricas se utilizará la prueba exacta de Fisher y para continuas la «t» de Student. Para todos los análisis el nivel de significación estadística se fija en el 5%, valor α=0,05. El cálculo del tamaño muestral se ha obtenido para α=0,05 suponiendo una reducción del RCV del 5 al 2,5% en 400 pacientes.
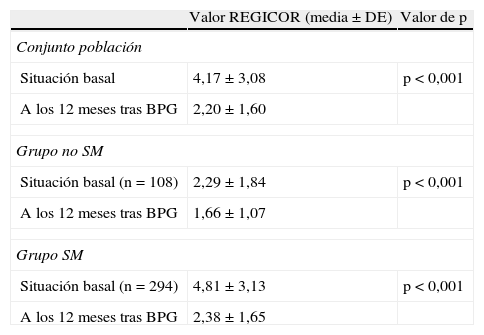
ResultadosHemos estudiado el RCV estimado de nuestra población con el fin de determinar el efecto del BPG sobre el RCV. Antes de la intervención quirúrgica el valor medio de REGICOR observado para el conjunto de la serie ha sido de 4,17±3,08. Por tanto, en situación precirugía, los pacientes tienen como media un riesgo bajo según estratificación por REGICOR (<5%). Por tanto, en estos pacientes la simple presencia de SM no les sitúa en un RCV elevado. Además, podemos constatar que a los 12 meses de la intervención el RCV estimado desciende de forma significativa a 2,20±1,6, p<0,001 (tabla 3).
Evolución REGICOR tras BPG
| Valor REGICOR (media±DE) | Valor de p | |
| Conjunto población | ||
| Situación basal | 4,17±3,08 | p<0,001 |
| A los 12 meses tras BPG | 2,20±1,60 | |
| Grupo no SM | ||
| Situación basal (n=108) | 2,29±1,84 | p<0,001 |
| A los 12 meses tras BPG | 1,66±1,07 | |
| Grupo SM | ||
| Situación basal (n=294) | 4,81±3,13 | p<0,001 |
| A los 12 meses tras BPG | 2,38±1,65 | |
BPG: bypass gástrico por laparoscopia; SM: síndrome metabólico.
La mejoría del REGICOR se produce tanto en los pacientes que tienen o no el SM antes del BPG. En los pacientes sin SM antes del BPG (n=108) el REGICOR era de 2,29±1,84, mientras que en los pacientes con SM (n=294) de 4,81±3,13, p<0,001. Al cuantificar de nuevo el REGICOR a los 12 meses de la intervención observamos un descenso significativo en ambos grupos (p<0,001), de manera que para los pacientes sin SM el REGICOR medio fue de 1,66±1,07 y en el grupo de pacientes con SM de 2,38±1,65 (tabla 3).
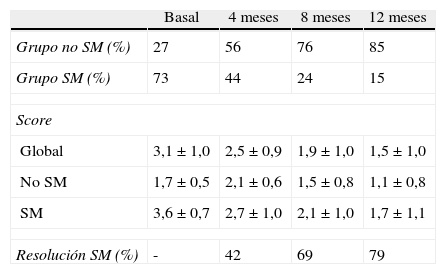
También hemos analizado por separado la evolución del RCV estimado en aquellos pacientes que presentaban el SM antes de la cirugía. Los resultados se expresan (media±desviación estándar) en función de la posterior resolución del SM o no resolución (tabla 4). Los datos revelan una reducción significativa del RCV estimado, tanto para los sujetos que resuelven el SM a los 12 meses como para los que no lo hacen. A pesar de la mejoría, la cirugía en los pacientes con SM no iguala el REGICOR al grupo que no tenía SM antes de la cirugía; 1,96±1,11 vs 1,66±1,07 (p<0,05). También constatamos que los pacientes en quienes no se resuelve el SM tras la intervención eran los que tenían más alto el REGICOR antes de la cirugía, observando que el RCV estimado mejora tras el BPG, pero permanece elevado a los 12 meses, siendo el REGICOR de 4,26±2,23 (tabla 4).
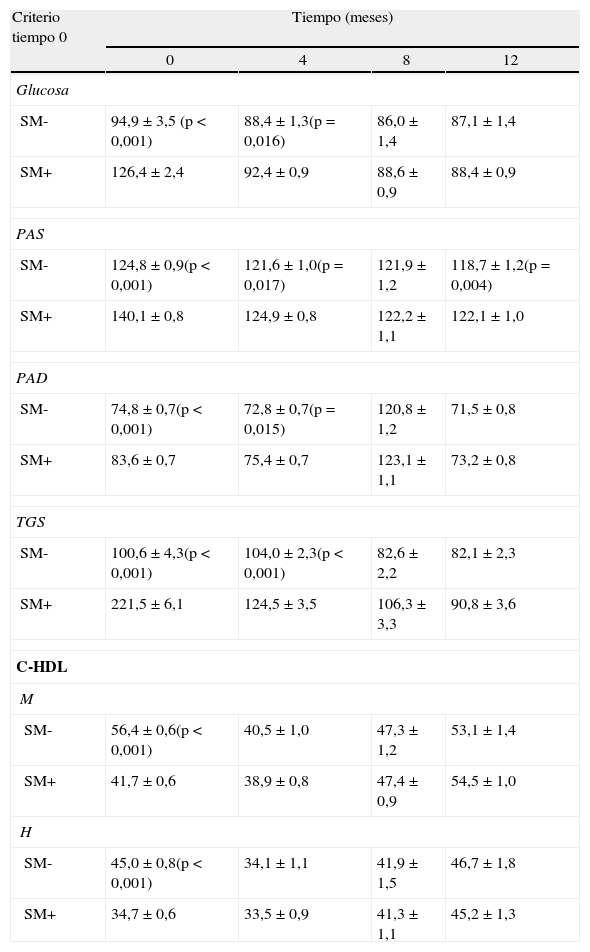
De forma paralela hemos examinado la evolución de la prevalencia de SM tras la intervención (tabla 5). Los datos obtenidos durante el seguimiento postoperatorio nos revelan el marcado efecto beneficioso que el BPG ejerce sobre el SM y sus componentes. Hemos observado una tasa de resolución de SM del 79% y una prevalencia del mismo del 15% a los 12 meses de la cirugía (la prevalencia de SM antes de la intervención era del 73%). En la tabla 6 se muestra la evolución de cada componente del SM tras la cirugía, en función de la presencia de SM o no en situación basal.
Evolución de los componentes principales del SM tras BPG
| Criterio tiempo 0 | Tiempo (meses) | |||
| 0 | 4 | 8 | 12 | |
| Glucosa | ||||
| SM- | 94,9±3,5 (p<0,001) | 88,4±1,3(p=0,016) | 86,0±1,4 | 87,1±1,4 |
| SM+ | 126,4±2,4 | 92,4±0,9 | 88,6±0,9 | 88,4±0,9 |
| PAS | ||||
| SM- | 124,8±0,9(p<0,001) | 121,6±1,0(p=0,017) | 121,9±1,2 | 118,7±1,2(p=0,004) |
| SM+ | 140,1±0,8 | 124,9±0,8 | 122,2±1,1 | 122,1±1,0 |
| PAD | ||||
| SM- | 74,8±0,7(p<0,001) | 72,8±0,7(p=0,015) | 120,8±1,2 | 71,5±0,8 |
| SM+ | 83,6±0,7 | 75,4±0,7 | 123,1±1,1 | 73,2±0,8 |
| TGS | ||||
| SM- | 100,6±4,3(p<0,001) | 104,0±2,3(p<0,001) | 82,6±2,2 | 82,1±2,3 |
| SM+ | 221,5±6,1 | 124,5±3,5 | 106,3±3,3 | 90,8±3,6 |
| C-HDL | ||||
| M | ||||
| SM- | 56,4±0,6(p<0,001) | 40,5±1,0 | 47,3±1,2 | 53,1±1,4 |
| SM+ | 41,7±0,6 | 38,9±0,8 | 47,4±0,9 | 54,5±1,0 |
| H | ||||
| SM- | 45,0±0,8(p<0,001) | 34,1±1,1 | 41,9±1,5 | 46,7±1,8 |
| SM+ | 34,7±0,6 | 33,5±0,9 | 41,3±1,1 | 45,2±1,3 |
C-HDL: colesterol; HDL H: hombre; M: mujer; PAD: presión arterial diastólica; PAS: presión arterial sistólica; SM-: ausencia de síndrome metabólico (SM); SM+: presencia de SM; TGS: triglicéridos.
El objetivo del estudio ha sido valorar el impacto del BPG sobre la enfermedad cardiovascular en pacientes con obesidad grave. Nos hemos centrado en la evaluación del RCV estimado, dado que el tiempo de seguimiento y las características de los pacientes incluidos (predominio de sexo femenino y edad promedio en la 4.a década) imposibilitarían abordar la cuestión basándonos en la aparición de eventos cardiovasculares.
Existen varias ecuaciones multivariantes que permiten estimar la probabilidad de eventos cardiovasculares de un sujeto. De ellas la más conocida y utilizada es la desarrollada a partir del seguimiento de la población de Framingham (MN, EE. UU.)9. Esta ecuación resume la mayoría de los principales factores de RCV y resulta una herramienta práctica para estimar el RCV a los 10 años en pacientes obesos con o sin SM. Sin embargo, la ecuación de Framingham presenta diversas limitaciones cuando se aplica a nuestra población debido a que sobreestima el RCV más de 2,5 veces. Además la asunción de Framingham de la diabetes como equivalente de riesgo coronario no parece cumplirse en nuestro entorno. Es por ello que en España no se recomienda el uso de la ecuación de Framingham y se ha propuesto como alternativa la ecuación de REGICOR10. Esta resulta de una calibración mediante una metodología contrastada de la ecuación original de Framingham, y ha demostrado que en nuestra población realiza una estimación del RCV a 10 años más precisa con respecto a otras ecuaciones disponibles7.
Antes de la cirugía el RCV medio de nuestra población según estimación REGICOR fue de 4,17±3,0%. Este valor promedio sitúa a nuestra población como de bajo RCV (RCV a 10 años<5%), a pesar del grado de obesidad (factor no incluido en el cálculo). Los pacientes con SM presentaron un RCV estimado superior (4,17±3,0%), aunque globalmente también en rango de bajo riesgo. Resultados similares han sido reportados por Ocon et al., que han observado un RCV estimado del 4,5% en su población de 46 pacientes sometidos a BPG11.
El bajo RCV observado en nuestro estudio y en el de Ocon et al. no se correlaciona con otros trabajos publicados. En este sentido, Mackey et al. han constatado que el RCV calculado a 10 años en los pacientes candidatos a cirugía bariátrica suele ser elevado en un 36% de casos12. Las diferencias entre las distintas series podrían ser debidas al tipo de score utilizado para el cómputo del RCV estimado, siendo calculado en la mayoría de estudios a través del algoritmo de Framingham.
La intervención terapéutica principal en pacientes con SM debe basarse en la pérdida ponderal. Phelan et al.13 demostraron que una pérdida de peso moderada (8,0±8,7kg) puede contribuir a un descenso en la prevalencia de SM. Por su parte, Camhi et al.14 han sugerido que la intervención más efectiva resultaría de la combinación de dieta y ejercicio. Finalmente, en un estudio observacional Eilat-Adar demostraron que un tratamiento dietético de 6 meses que conlleve pérdida de peso de al menos 4,5kg conduce a una reducción en el riesgo relativo de enfermedad coronaria de 0,57 (intervalo de confianza 95%: 0,39 a 0,84) tras 4 años de seguimiento15. Siendo este el potencial de la pérdida moderada de peso, ¿cuál será el de una intervención más efectiva sobre la pérdida ponderal como el BPG? Algunos autores como Batsis, Vogel, Kligman y Torquati han evaluado el efecto que ejerce la cirugía bariátrica sobre el RCV estimado empleando el algoritmo de Framingham. En estos estudios la estimación del RCV previo a la cirugía es superior a la de nuestra serie. Ello puede deberse al uso de la ecuación de Framingham. Batsis et al., en una revisión sistemática con 197 pacientes sometidos a bypass gástrico, observaron que el tratamiento quirúrgico reduce el RCV desde un 7,0% en el período inicial a un 3,5% al finalizar el estudio16. En el estudio de Vogel et al. (n=109) el RCV estimado precirugía fue del 12% en hombres y del 5% en mujeres, disminuyendo a 6 y 3% respectivamente a los 17 meses de seguimiento17. En este estudio el bypass gástrico redujo el RCV a niveles inferiores a los estimados para la población general de la misma edad y sexo. De modo similar, Kligman et al. mostraron en una serie retrospectiva de 101 pacientes en los que el BPG se asociaba a una reducción del 52% (de 6,7 a 3,2%) en el RCV estimado a 10 años18. Finalmente, en una serie amplia de pacientes (n=500), Torquati et al. demostraron una reducción del RCV estimado mediante la ecuación de Framingham del 5,7 al 2,7% a los 12 meses del BPG19.
Globalmente los resultados de nuestra serie son compatibles con los referidos anteriormente. A los 12 meses de la cirugía nuestros pacientes presentaban un descenso significativo del RCV estimado, siendo del 2,2±1,6%. Por otra parte nuestro estudio aporta información adicional de interés. A diferencia de los estudios previos nosotros dividimos a los pacientes en función de la presencia o no de SM antes de la cirugía, y también en función de la resolución o no del síndrome a los 12 meses de seguimiento posquirúrgico. Nuestros datos muestran que en los pacientes sin SM el descenso fue del 28%, mientras que aquellos con SM presentaron una reducción relativa del RCV estimado del 51%. Finalmente, nuestros datos muestran que aquellos pacientes con SM en quienes finalmente no se resuelve el síndrome son aquellos con un mayor RCV estimado antes de la cirugía (aproximadamente 7%), y los que peor responden al tratamiento en cuanto a la reducción de este riesgo. Ciertamente la mayor edad (determinante negativo de la evolución del SM tras el BPG) es un factor determinante de este mayor RCV antes y después de la cirugía. De todos modos interpretamos este hecho como un argumento para subrayar la idoneidad de la cirugía en fases precoces en pacientes con obesidad y SM (pacientes más jóvenes y con menor número de complicaciones metabólicas). En otra serie larga de pacientes (n=650) sometidos a banda gástrica ajustable se observó una mejora significativa de los factores de RCV y del riesgo global a los 15 meses de seguimiento, a pesar de una escasa pérdida de peso (media 22,7±20kg)20.
Como citamos al inicio de la discusión nuestro abordaje ha sido la valoración del impacto del BPG sobre el RCV estimado a 10 años. ¿Existen otras aproximaciones más específicas al efecto de la cirugía sobre la enfermedad cardiovascular en pacientes con OM? Un primer abordaje es la consideración del impacto de la cirugía bariátrica sobre el grosor del complejo íntima-media carotídea. El grosor de esta porción de la pared arterial es un buen indicador de enfermedad cardiovascular en fases precoces y está aumentado en los pacientes con obesidad (especialmente abdominal) en comparación con el grupo control. Solo hemos encontrado 2 trabajos en la literatura que hayan seguido este abordaje. Ambos estudios presentan limitaciones metodológicas, pero en los 2 se demuestra una reducción significativa en el grosor de la íntima-media carotídea. En el trabajo de Habib et al.21 el BPG se asoció a una regresión del grosor de la íntima media carótida de 0,84 a 0,50mm tras 24 meses (p<0,001). Por su parte, en el estudio de Sarmento22 se demostró que este cambio se produce precozmente (a los 6 meses tras la cirugía) y que correlaciona con cambios en componentes del SM (específicamente triglicéridos y tensión arterial sistólica).
Pocos estudios han examinado la relación entre la cirugía bariátrica y la aparición de eventos cardiovasculares. En 2004 Christou et al.23 reportaron un estudio observacional de 2 años de duración comparando una serie de 1.035 pacientes sometidos fundamentalmente a bypass gástrico y 5.746 sujetos control (con similar distribución de género y edad). Mostraron que la pérdida de peso promovida por la cirugía era capaz de reducir significativamente el riesgo a desarrollar nuevos eventos cardiovasculares. Estudios más recientes apuntan en la misma dirección24. Destacamos por su seguimiento a largo plazo un trabajo del grupo SOS study de Sjöstrom et al., en el que se observa una disminución de la mortalidad por causa cardiovascular y de la incidencia de eventos cardiovasculares en los pacientes sometidos a tratamiento quirúrgico (n=2010) en comparación con los pacientes con tratamiento convencional (n=2037), p=0,00225.
Asumimos que el presente estudio tiene algunas limitaciones. El corto seguimiento postoperatorio de la población estudiada (12 meses) y la comparación entre series que utilizan diferentes ecuaciones para el cálculo del RCV serían algunas de ellas. Así mismo, podría existir un sesgo a la hora de comparar estadísticamente el valor del score del grupo con SM y sin SM, ya que no se trata de grupos estrictamente homogéneos en algunas variables como la edad y el género.
En conclusión, aunque actualmente no existen datos de ensayos clínicos prospectivos aleatorizados, todos los datos apuntan a un efecto beneficioso del BPG sobre la incidencia y mortalidad por enfermedad cardiovascular en el paciente con OM. Los datos obtenidos en este artículo apoyan esta hipótesis al demostrar un efecto beneficioso del BPG sobre los principales factores de RCV modificables incluidos en la ecuación de REGICOR.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Presentado en el 20 congreso internacional europeo de la EAES, Bruselas 20-23 junio 2012, Bélgica.