Comparar la detectabilidad y la visibilidad de las lesiones en la imagen sintetizada y en la mamografía digital. Estimar el ahorro de dosis que supondría utilizar la imagen sintetizada en los exámenes de tomosíntesis.
Pacientes y métodosSiete observadores evaluaron la detectabilidad y la visibilidad de objetos similares a microcalcificaciones sobre las imágenes sintetizadas y mamografías digitales de un maniquí. Cuatro observadores evaluaron retrospectivamente las imágenes de 20 pacientes con lesiones histológicamente corroboradas. Se estimaron retrospectivamente los valores de dosis glandular promedio en una muestra de 50 pacientes.
ResultadosLa detectabilidad y la visibilidad de las microcalcificaciones sobre el fondo estructural de las imágenes del maniquí fue del 50 y del 100%, respectivamente, superior en la imagen sintetizada. La visibilidad de los hallazgos en las imágenes clínicas fue similar en ambos tipos de imagen, exceptuando las distorsiones, mejor visualizadas en la imagen sintetizada (p=10−5). Un 16% de hallazgos malignos no se detectaron en las imágenes de mamografía digital y un 7% en las imágenes sintetizadas. La dosis glandular promedio por mama para un examen de 2 proyecciones (mama promedio) fue de 3,2mGy (mamografía digital), 4,1mGy (tomosíntesis) y 7,3mGy (mamografía digital+tomosíntesis).
ConclusionesLa detectabilidad y la visibilidad de la imagen sintetizada es equiparable a la mamografía digital. La sustitución de la mamografía digital por la imagen sintetizada supondría un ahorro de dosis del 44% (mama promedio).
To compare the detectability and visibility of lesions in synthesized and digital mammography. To estimate the dose saving due to the use of synthesized images in tomosynthesis examinations.
Patients and methodsSeven observers scored the detectability and visibility of objects simulating microcalcifications in digital and synthesized images of a phantom. Four observers retrospectively assessed the images from a sample of 20 patients with histologically confirmed lesions. Mean glandular dose values were retrospectively estimated in a sample of 50 patients.
ResultsThe detectability and visibility of microcalcifications in the structural background of phantom images were 50% and 100% higher, respectively, for synthesized images. The visibility of the findings in the clinical images was similar for both types of images, except for distortions, which were better visualized on synthesized images (p=10−5). Sixteen percent of malignant findings were not detected in digital images and 7% were undetected in synthesized images. The mean glandular dose per breast for a two-view examination (average breast) was 3.2mGy (digital mammography), 4.1mGy (tomosynthesis) and 7.3mGy (digital mammography+tomosynthesis).
ConclusionsThe detectability and visibility of synthesized images was comparable to that of digital mammography. Replacing digital mammography with synthesized imaging would result in a dose saving of 44% (average breast).
La mamografía tiene un papel esencial en el diagnóstico de las enfermedades mamarias y, fundamentalmente, en la detección precoz del cáncer de mama. Un estudio reciente1 indica una reducción en la mortalidad del 25% en mujeres participantes en programas de detección precoz de 11 países europeos (incluida España) con edades entre 50 y 69años. Los resultados de la tasa de falsos positivos (17%) del estudio evidencian las limitaciones de la mamografía derivadas de la superposición de tejidos en la imagen (ruido anatómico) y del bajo contraste entre el tejido fibroglandular sano y el cáncer.
La introducción de la mamografía digital (2D) ha propiciado el desarrollo de nuevas tecnologías muy prometedoras desde la perspectiva de la mejora de la sensibilidad y la especificidad en la detección del cáncer. Entre ellas, la tomosíntesis digital de mama (TDM) se está implantando rápidamente en el ámbito clínico, existiendo numerosos estudios que evidencian su capacidad para mejorar el diagnóstico precoz del cáncer de mama. Durante la exploración de la TDM, el tubo de rayosX se mueve describiendo un arco alrededor de un centro de rotación localizado cerca del detector para obtener un conjunto limitado de proyecciones de baja dosis con distintos ángulos mientras la mama permanece comprimida2–4. A partir de las distintas proyecciones se genera un conjunto de cortes o planos paralelos al soporte de la mama de forma que en cada uno de ellos se tiene un alto contraste de las estructuras en él contenidas (en foco) y desenfocadas todas aquellas que se encuentren en planos por encima o por debajo, reduciendo el ruido anatómico.
La inclusión de la TDM en los programas de cribado poblacionales o como examen rutinario ha sido analizada en una serie de investigaciones que tenían como objetivo comparar la sensibilidad y la especificidad de la TDM sola y la TDM como prueba añadida o complementaria de la mamografía digital (2D)5–8. En un estudio prospectivo reciente9 en el que se han analizado más de 12.000 exámenes, se ha encontrado que la tasa de detección de cáncer aumenta un 27% cuando se obtiene la imagen 2D junto con la TDM. El número de cánceres invasivos detectados aumentó en un 40%.
La dosis impartida en un barrido de TDM es equivalente a la dosis de un examen 2D de una proyección. Este aspecto se ha comprobado con muestras de pacientes y también utilizando maniquíes10–12. La aprobación de la Food and Drug Administration (FDA)13 para el uso clínico de un sistema de TDM exige realizar el examen en la modalidad COMBO (2D+TDM) y recomienda realizar 2 proyecciones por mama (CC y MLO) para garantizar una mayor sensibilidad en el diagnóstico14. Este protocolo implica multiplicar por un factor superior a 2 los valores de dosis de un examen 2D de 2 proyecciones. La generación de una imagen sintetizada (IS) a partir de los planos reconstruidos en la TDM constituye una alternativa a la 2D que conllevaría una reducción importante de las dosis impartidas. La FDA ha aprobado recientemente la utilización de la IS tras un estudio clínico que ha puesto de manifiesto una capacidad diagnóstica similar a la de la imagen 2D15.
El objetivo de este trabajo ha sido evaluar la detectabilidad y la visibilidad de las lesiones en la IS obtenida con un determinado sistema de TDM en comparación con la imagen 2D y estimar la reducción en los valores de dosis glandular pormedio (DG) que supondría su utilización en los exámenes de tomosíntesis.
Material y métodosSe ha realizado un estudio observacional en el que se han comparado la detectabilidad y la visibilidad de las lesiones en la IS con la 2D utilizando un maniquí específico de mamografía y una muestra de pacientes. En las imágenes 2D e IS obtenidas con el maniquí se evaluaron la detectabilidad y la visibilidad de los objetos de prueba inmersos en los fondos uniforme y estructural contenidos en el maniquí. Con la muestra de pacientes se hizo un estudio retrospectivo sobre 156 imágenes correspondientes a 20 pacientes reclutadas de forma aleatoria entre febrero y abril de 2013. El criterio de inclusión fue que todas presentaran patologías corroboradas histológicamente con BIRADS3, 4 y 5. En ambos tipos de imágenes se evaluó la detectabilidad y la visibilidad de los hallazgos presentes. Este estudio obtuvo la aprobación del Comité Ético del hospital.
Los valores de DG impartidos en la adquisición de la imagen 2D y la tomosíntesis se estimaron retrospectivamente sobre una muestra de 50 pacientes reclutadas en un periodo de 2meses (junio y julio de 2013).
Sistema de TDMEl sistema de TDM utilizado en este trabajo es el Selenia Dimensions (Hologic Inc., Bedford, EE.UU.) instalado en el Servicio de Radiodiagnóstico de la Fundación Jiménez Díaz. Este sistema está equipado con un detector de tipo panel plano de 70μm de tamaño de píxel. El tubo de rayosX tiene un ánodo de wolframio (W) y filtros de rodio (Rh), plata (Ag) y aluminio (Al). En el caso de las mamografías 2D, el control automático de exposición del sistema elige una de las 2 combinaciones ánodo/filtro disponibles (W/Rh o W/Ag) en función del espesor de la mama comprimida, determinado por la altura de la pala de compresión. La TDM se realiza con una combinación ánodo/filtro fija de W/Al y sin rejilla antidifusora. En ambas modalidades el equipo selecciona automáticamente el kV en función del espesor de mama comprimida. Las cargas del tubo (mAs) seleccionadas dependen de la atenuación de la mama determinada a través de un predisparo que se realiza justo antes de adquirir la imagen principal. Durante el barrido de TDM se adquieren 15 proyecciones de baja dosis en un rango de 15° (−7,5° a +7,5°) y la reconstrucción proporciona planos tomográficos de 1mm de espesor. El protocolo de examen (modo COMBO) consiste en la adquisición en una única compresión de una imagen 2D y una tomosíntesis por proyección (CC y MLO). La unidad de mama cuenta con licencia para la reconstrucción de la IS (C-View es el nombre comercial dado por el fabricante).
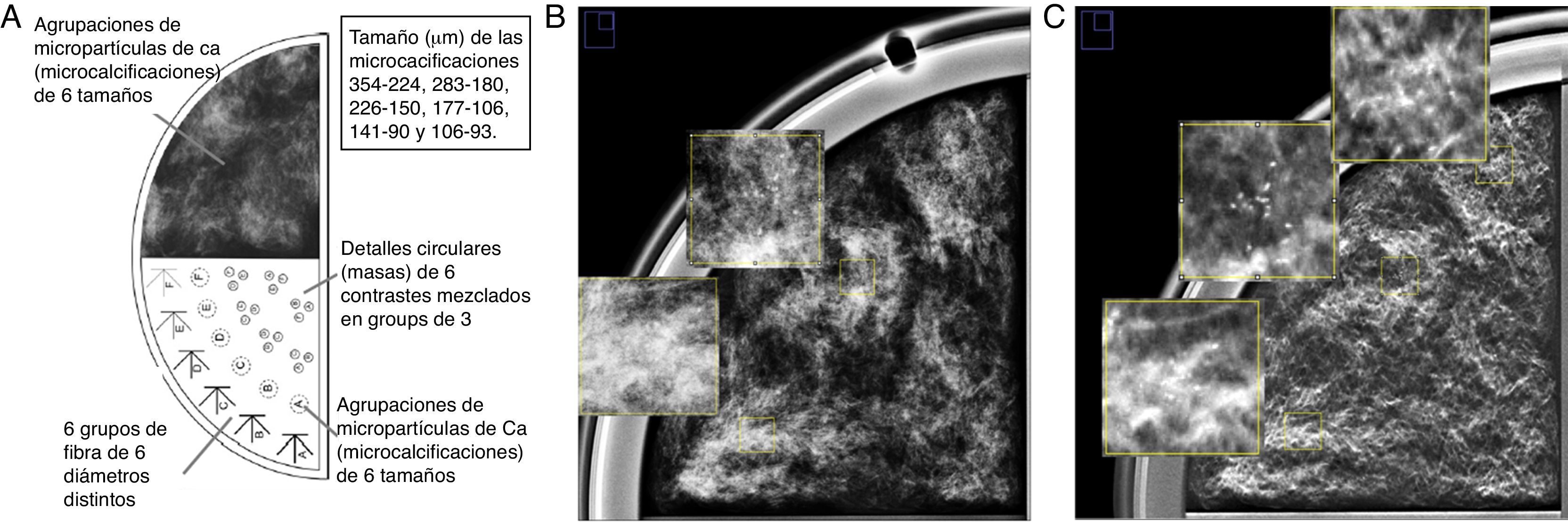
Evaluación de la calidad de imagenCon maniquíEl maniquí utilizado para evaluar la calidad de imagen fue el TORMAM (Leeds Test Objects Ltd.). El maniquí está compuesto por 3 placas semicirculares de PMMA de 1cm de espesor y una placa de 1,5cm que contiene los objetos de test que simulan las lesiones típicas de la mama. Esta placa presenta una mitad con un fondo uniforme y otra con un fondo estructural similar al de la mama, en los cuales están inmersos 6 objetos de prueba que simulan agrupaciones de microcalcificaciones (MC) (fig. 1).
a)Esquema del maniquí TORMAM mostrando los grupos de microcalcificaciones. Grupos de microcalcificaciones detectados en la región con fondo estructural del maniquí en: b)mamografía digital y c)imagen sintetizada. La visibilidad de los grupos se puede apreciar en las ampliaciones (200%) incluidas en los recuadros insertados sobre ambas imágenes.
Se adquirieron 8 imágenes 2D y 8 barridos de tomosíntesis del maniquí TORMAM empleando técnica automática, y en cada adquisición se obtuvo la IS. Siete observadores (3 radiólogos y 4 radiofísicos) evaluaron la detectabilidad y la visibilidad de las MC en ambos tipos de imágenes sobre ambos fondos. La detectabilidad se evaluó contando el número de grupos de MC que eran detectados (intervalo: 0 a 6), incluyendo los que simplemente se intuían. La visibilidad se evaluó asignando una puntuación de 3 si las MC del grupo se visualizaban nítidamente, 2 si la visualización del grupo era clara pero las MC se intuían, y 1 si se intuía la presencia del grupo pero no se podían visualizar las MC individualmente. Para cada imagen se sumó la puntuación asignada a cada uno de los grupos detectados, con lo que la visibilidad variaba en el intervalo de 0 a 18. Cabe destacar que no se disponía de información exacta sobre la posición de cada grupo de MC dentro del fondo estructural (fig. 1). Las imágenes se evaluaron en la estación de trabajo de la unidad de mama, pudiendo usarse el zoom, la manipulación del contraste y el brillo e inversión de la imagen. Cada observador evaluó solo una vez cada imagen.
Los resultados se analizaron estadísticamente aplicando una prueba no paramétrica de comparación de múltiples muestras (Kruskal-Wallis con un nivel de significación del 5%) incluida en el paquete estadístico Statgraphics CenturionXVI (Statpoint Technologies Inc., EE.UU.). Esta prueba fue aplicada para analizar si existían diferencias significativas entre observadores y para comparar la detectabilidad y la visibilidad de las MC en ambos tipos de imágenes.
Con imágenes clínicasSe seleccionaron al azar las imágenes IS y 2D correspondientes a un total de 20 pacientes (156 imágenes) diagnosticadas con hallazgos confirmados histológicamente. Los hallazgos habían sido diagnosticados y clasificados previamente como BI-RADS®3, 4 o 5 en los exámenes de tomosíntesis más imagen 2D e IS hechos con anterioridad al estudio. El reducido tamaño de la muestra no permitió incluir todos los tipos posibles de hallazgos radiológicos. Los 4 radiólogos participantes en el estudio son especialistas en mama16 con experiencia en la lectura de imágenes mamográficas de más de 5años en promedio y de 2,5años en tomosíntesis. Las imágenes fueron leídas en 4 sesiones independientes en la estación de trabajo de la unidad de mamografía. A los observadores les fueron presentados para cada modalidad y al mismo tiempo las 2 proyecciones CC y MLO de cada mama, y cada imagen fue evaluada una vez por cada observador. La visibilidad de los hallazgos se valoró de acuerdo con el siguiente criterio: no visible=0; se intuye=1; se visualiza=2 (dificultad para clasificar el hallazgo); se visualiza con nitidez=3. En las imágenes que presentaban más de un hallazgo se valoró cada uno independientemente.
Estimación de la dosis glandular promedioLa evaluación de la DG se realizó sobre una muestra de 50 pacientes sometidas a 2 exámenes COMBO por cada mama correspondientes a las 2 proyecciones CC y MLO. Los datos relativos a las pacientes (edad y espesor de mama bajo compresión) y los factores radiográficos fueron extraídos de las cabeceras DICOM de las imágenes.
Para estimar la DG asociada a la imagen 2D se siguió la metodología propuesta en el Protocolo Español de Control de Calidad en Radiodiagnóstico (PECCR)17 en el cual la DG se estima multiplicando la dosis en aire a la entrada de la mama (k) por unos factores de conversión que dependen de la calidad del haz y del espesor y la glandularidad de la mama. Los valores de k se midieron utilizando la cámara de ionización Radcal (Modelo 20x6-6M, Radal Corp., Monrovia, Ca). La calidad del haz se determinó midiendo las capas hemirreductoras con la misma cámara de ionización y láminas de aluminio con una pureza superior al 99%. La glandularidad de la mama se estableció en función del espesor de la mama y de la edad de la paciente, tal y como se recomienda en el PECCR. Los valores de DG impartidos en el examen de tomosíntesis se estimaron de acuerdo con la metodología propuesta por Dance et al.18.
ResultadosEvaluación de la calidad de imagenCalidad de imagen: maniquíEl análisis estadístico de los datos sobre la detectabilidad y la visibilidad de los grupos de MC obtenidos por los 7 observadores evidenció que existían diferencias significativas entre ellos (p<0,05). Para evitar sesgos debidos a los observadores en los análisis comparativos de la detectabilidad y visibilidad de las MC no se consideraron los datos de los observadores que presentaban diferencias estadísticamente significativas con respecto al resto.
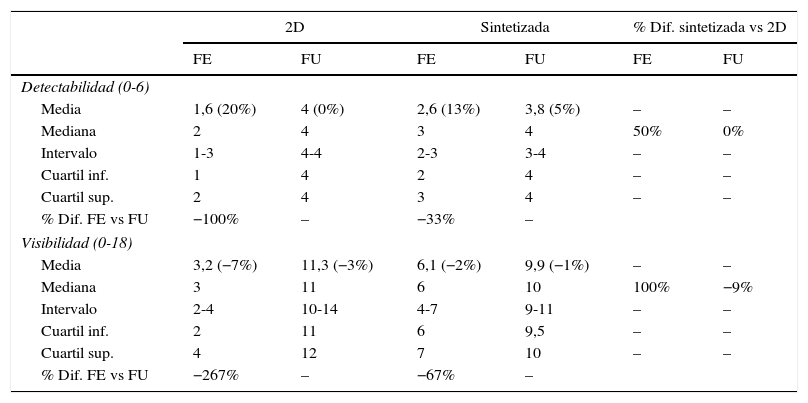
La comparación de la detectabilidad y la visibilidad de los grupos de MC en las imágenes 2D e IS mostró que entre ambas existían diferencias estadísticamente significativas independientemente del tipo de fondo. Sobre el fondo estructural se detectaron un 50% más de grupos en la IS que en la 2D (p=10−4) (tabla 1). Igualmente, la visibilidad de dichos grupos fue un 100% superior (p=10−10) (tabla 1 y fig. 1). Cuando se consideró el fondo uniforme, la detectabilidad para ambos tipos de imágenes fue la misma y la visibilidad fue peor (9%) en la IS (p=10−11). En la imagen 2D, la presencia del fondo estructural redujo drásticamente la detectabilidad y la visibilidad (100 y 267%, respectivamente, con respecto al fondo uniforme). Estas reducciones fueron mucho menores en el caso de la IS (33 y 67%).
Resumen estadístico de las puntuaciones de la detectabilidad y la visibilidad de los grupos de microcalcificaciones presentes en el maniquí TORMAM para las imágenes 2D y sintetizada
| 2D | Sintetizada | % Dif. sintetizada vs 2D | ||||
|---|---|---|---|---|---|---|
| FE | FU | FE | FU | FE | FU | |
| Detectabilidad (0-6) | ||||||
| Media | 1,6 (20%) | 4 (0%) | 2,6 (13%) | 3,8 (5%) | – | – |
| Mediana | 2 | 4 | 3 | 4 | 50% | 0% |
| Intervalo | 1-3 | 4-4 | 2-3 | 3-4 | – | – |
| Cuartil inf. | 1 | 4 | 2 | 4 | – | – |
| Cuartil sup. | 2 | 4 | 3 | 4 | – | – |
| % Dif. FE vs FU | −100% | – | −33% | – | ||
| Visibilidad (0-18) | ||||||
| Media | 3,2 (−7%) | 11,3 (−3%) | 6,1 (−2%) | 9,9 (−1%) | – | – |
| Mediana | 3 | 11 | 6 | 10 | 100% | −9% |
| Intervalo | 2-4 | 10-14 | 4-7 | 9-11 | – | – |
| Cuartil inf. | 2 | 11 | 6 | 9,5 | – | – |
| Cuartil sup. | 4 | 12 | 7 | 10 | – | – |
| % Dif. FE vs FU | −267% | – | −67% | – | ||
FE: fondo estructural; FU: fondo uniforme.
La última columna corresponde a las diferencias en % de los valores de la mediana de ambos tipos de imágenes.
Los valores entre paréntesis indican la diferencia entre el valor medio y la mediana.
Cuatro radiólogos evaluaron 78 imágenes 2D y 78 IS y puntuaron 27 hallazgos correspondientes a nódulos (12), microcalcificaciones (8), distorsiones arquitecturales (5) y nódulos con microcalcificaciones (2) que fueron clasificados (sistema BI-RADS®) como 5 (12 casos), 4 (11), 3 (3) y 2 (1). El resultado anatomopatológico (AP) de las lesiones biopsiadas fue de 11 casos de cáncer ductal infiltrante, 3 cánceres del tipo lobulillar infiltrante y un carcinoma intraductal. El resto de los hallazgos fueron benignos (4 nódulos, 3 mastopatías y un fibroadenoma).
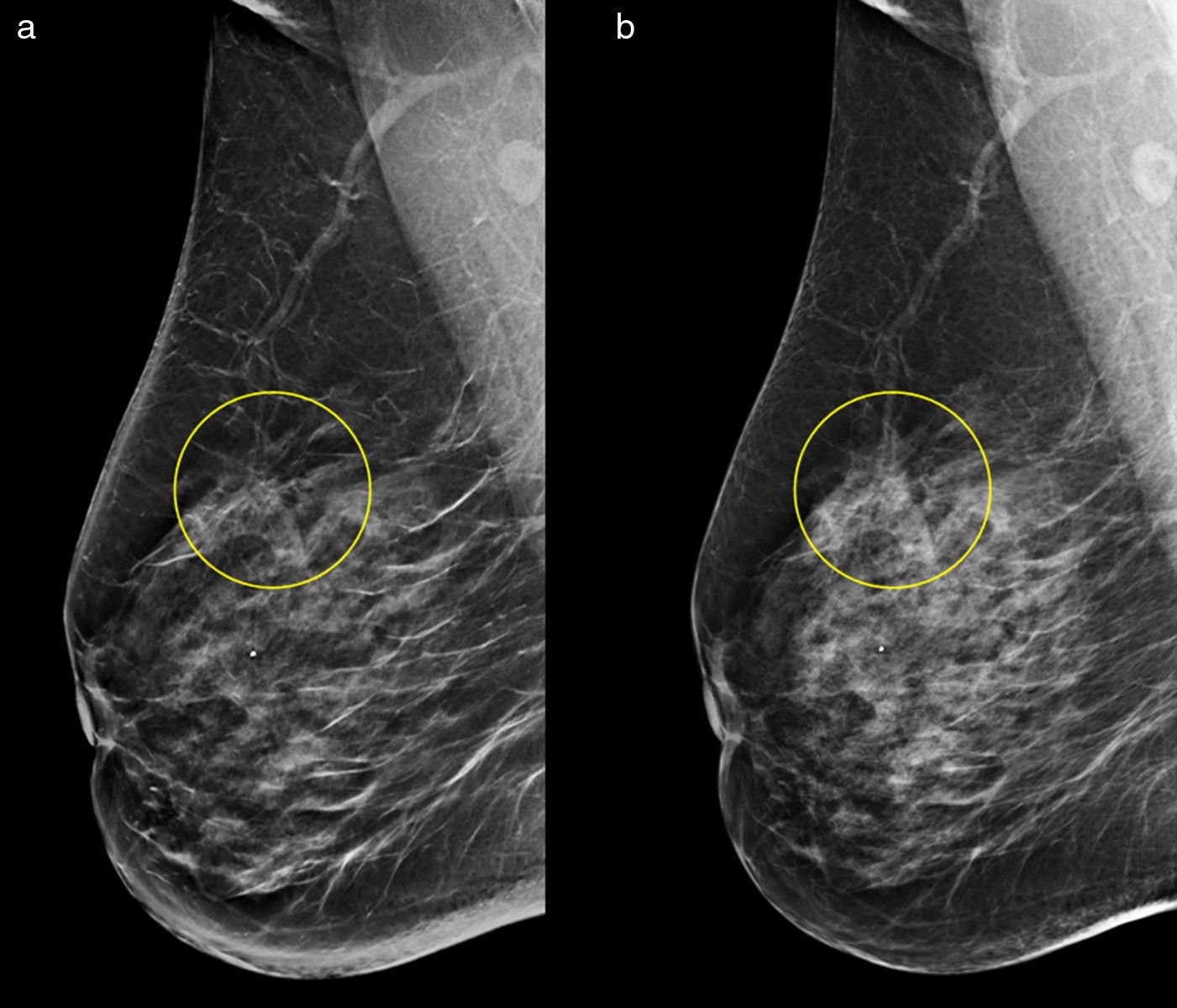
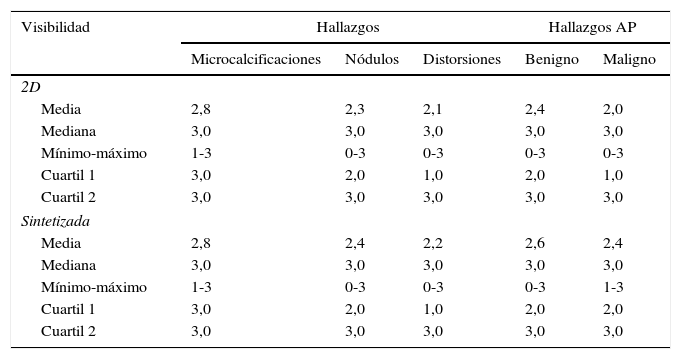
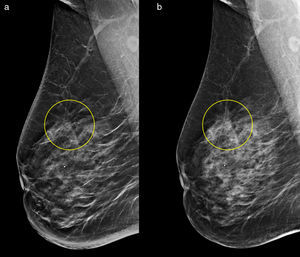
Se obtuvo que la visibilidad de los hallazgos fue similar en ambos tipos de imágenes (p=0,4), con excepción de las distorsiones (fig. 2). En este último caso, su visualización fue mejor en la IS (tabla 2), con significación estadística (p=10−5). Además, las distorsiones no fueron visualizadas (falsos negativos) en 16 ocasiones en las imágenes 2D frente a 3 en las imágenes sintetizadas. Las MC fueron los hallazgos visualizados más nítidamente (puntuación=3) en un mayor número de casos, independientemente del tipo de imagen.
Resumen estadístico de las puntuaciones de la visibilidad en las imágenes 2D y sintetizada agrupadas por hallazgos y por hallazgos anatomopatológicos (AP)
| Visibilidad | Hallazgos | Hallazgos AP | |||
|---|---|---|---|---|---|
| Microcalcificaciones | Nódulos | Distorsiones | Benigno | Maligno | |
| 2D | |||||
| Media | 2,8 | 2,3 | 2,1 | 2,4 | 2,0 |
| Mediana | 3,0 | 3,0 | 3,0 | 3,0 | 3,0 |
| Mínimo-máximo | 1-3 | 0-3 | 0-3 | 0-3 | 0-3 |
| Cuartil 1 | 3,0 | 2,0 | 1,0 | 2,0 | 1,0 |
| Cuartil 2 | 3,0 | 3,0 | 3,0 | 3,0 | 3,0 |
| Sintetizada | |||||
| Media | 2,8 | 2,4 | 2,2 | 2,6 | 2,4 |
| Mediana | 3,0 | 3,0 | 3,0 | 3,0 | 3,0 |
| Mínimo-máximo | 1-3 | 0-3 | 0-3 | 0-3 | 1-3 |
| Cuartil 1 | 3,0 | 2,0 | 1,0 | 2,0 | 2,0 |
| Cuartil 2 | 3,0 | 3,0 | 3,0 | 3,0 | 3,0 |
La evaluación de los hallazgos AP no presentó diferencias estadísticamente significativas entre ambos tipos de imágenes, tanto para los casos benignos como para los malignos. Sin embargo, se observó que en la imagen 2D el 16% de los hallazgos AP malignos no se visualizaron, mientras que en las IS este porcentaje se redujo al 7%.
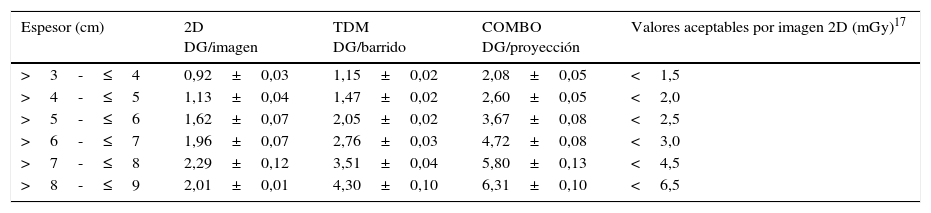
Valores de dosis a pacientesLas 50 pacientes incluidas en la muestra tenían edades comprendidas entre 40 y 88años (media, 58años). El espesor de mama comprimida estaba entre 3,2 y 8,8cm (media, 5,6cm). Para el espesor de mama promedio (5-6cm), el valor medio de DG para la imagen 2D (una proyección) fue de 1,62mGy (tabla 3), que está muy por debajo del valor aceptable (VA) propuesto en el PECCR17. La DG para el barrido de tomosíntesis (15 adquisiciones/proyección) fue de 2,05mGy, que también es menor que el VA. Para el examen COMBO (por proyección) fue de 3,67mGy, superior al VA por imagen, pero inferior a 5mGy, que sería el VA para un examen de mamografía convencional digital con 2 proyecciones (CC y MLO). La dosis por mama para un examen completo de tomosíntesis en la modalidad COMBO sería de aproximadamente 7,3mGy, que es un 44% superior al VA propuesto para el examen convencional (equivalente a multiplicar por un factor de 1,5 los valores de DG del examen 2D). En el caso de las mamas delgadas (3-4cm) y de las mamas gruesas (7-8cm), el factor sería 1,4 y 1,3, respectivamente.
Valores de dosis glandular (DG) promedio en mGy por espesor de mama (±error de la media)
| Espesor (cm) | 2D DG/imagen | TDM DG/barrido | COMBO DG/proyección | Valores aceptables por imagen 2D (mGy)17 |
|---|---|---|---|---|
| >3-≤4 | 0,92±0,03 | 1,15±0,02 | 2,08±0,05 | <1,5 |
| >4-≤5 | 1,13±0,04 | 1,47±0,02 | 2,60±0,05 | <2,0 |
| >5-≤6 | 1,62±0,07 | 2,05±0,02 | 3,67±0,08 | <2,5 |
| >6-≤7 | 1,96±0,07 | 2,76±0,03 | 4,72±0,08 | <3,0 |
| >7-≤8 | 2,29±0,12 | 3,51±0,04 | 5,80±0,13 | <4,5 |
| >8-≤9 | 2,01±0,01 | 4,30±0,10 | 6,31±0,10 | <6,5 |
Columna 2D: valores medios de DG por imagen; columna TDM: valores medios de DG por barrido de tomosíntesis; columna COMBO: valores medios de DG por proyección COMBO (2D+TDM).
En este trabajo se ha encontrado que la detección y la visibilidad de los hallazgos en la IS y en la imagen 2D son similares cuando se utilizan de forma independiente (sin tomosíntesis). Este resultado es común para las imágenes clínicas y del maniquí. También se ha encontrado que hay un número relativamente importante de hallazgos AP que no se detectaron en las imágenes 2D, aunque las diferencias entre ambos tipos de imágenes no fueron estadísticamente significativas. En total, los 4 radiólogos evaluaron 208 hallazgos, de los cuales el número de falsos negativos (FN) en la imagen IS fue de 12, mientras que en la de 2D fue de 28. De estos FN en la IS el 25% correspondió a distorsiones y el 75% a nódulos. Sin embargo, en la imagen 2D el 57% de los FN correspondió a distorsiones y el 43% a nódulos. Es importante resaltar que en el diagnóstico de las pacientes estas lesiones sí fueron detectadas, ya que se contaba con el examen de tomosíntesis además de las imágenes 2D e IS.
En el momento de la realización y redacción de este trabajo solo existía una publicación19 en la que se presentaban los resultados de un estudio observacional retrospectivo en el que se comparaban ambos tipos de imágenes utilizando las mamografías de una muestra de 118 mujeres. No hay un buen acuerdo con los resultados encontrados en esta publicación, ya que si bien el sistema de tomosíntesis es del mismo fabricante, la versión del software para generar la IS es anterior a la utilizada en nuestro trabajo. Los resultados obtenidos en el presente estudio con las imágenes clínicas están en buena concordancia con los reflejados en 2 publicaciones aparecidas muy recientemente20,21 que incluyen muestras mucho mayores que la considerada en este trabajo (123 y 12.000). En ambas publicaciones se destaca la influencia en la sensibilidad de la IS de las versiones del software utilizadas para generar dicha imagen. Este aspecto también limita la generalización de los resultados de este tipo de estudios a otros sistemas (distintos fabricantes).
Los resultados obtenidos con el maniquí muestran la influencia del fondo en la detección y la visibilidad de las lesiones. Se encontró que en la IS la visibilidad era ligeramente inferior cuando el fondo es uniforme, debido fundamentalmente a la mayor visibilidad de los artefactos de procesado.
En el experimento con imágenes clínicas se obtuvo un acuerdo importante entre observadores en la puntuación de la visibilidad de las MC tanto en la IS como en la imagen 2D, siendo este resultado extensible en mayor o menor medida a los otros hallazgos. En el experimento con el maniquí se observaron discrepancias entre las evaluaciones de los observadores sobre el fondo estructural debido en parte al hecho de conocer el número exacto de grupos de MC presentes en el maniquí pero no su localización exacta.
La inclusión del examen de TDM para el diagnóstico precoz del cáncer de mama tanto en programas poblacionales de cribado como en los exámenes anuales periódicos que se hacen a un número importante de mujeres asintomáticas está condicionada por el incremento importante de la DG que supone tener que adquirir el barrido de tomosíntesis junto con la imagen 2D, tal como recomienda la FDA13. La utilización de la IS en lugar de la imagen 2D reduciría la DG del examen completo a las dosis impartidas en el barrido de tomosíntesis. De acuerdo con los resultados de este trabajo, esto supondría un ahorro del 44% para una mama de espesor promedio (entre 5 y 6cm) y un incremento de la DG del 26% con respecto al examen 2D.
El estudio realizado con las imágenes clínicas es preliminar y presenta limitaciones importantes asociadas al número relativamente bajo de pacientes incluidos en la muestra, a que no se han incluido todos los tipos de hallazgos radiológicos, al conocimiento previo y corroborado del diagnóstico, y a que no ha podido determinarse la variabilidad intraobservador de los resultados (cada observador ha evaluado una vez cada imagen). En la actualidad, para superar estas limitaciones se ha iniciado un estudio que incluye una muestra mayor de pacientes y hallazgos.
En conclusión, los resultados de este trabajo muestran que la detectabilidad y la visibilidad de las lesiones de la IS es similar a la imagen 2D. Estos resultados, aunque limitados, abren la posibilidad de restringir el protocolo de adquisición de imágenes del examen TDM al barrido de tomosíntesis, con el consiguiente ahorro de dosis.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
AutoríaResponsables de la integridad del estudio: Margarita Chevalier, María Castillo, Julia Garayoa y Julio Valverde.
Participación en la concepción del estudio: María Castillo, Margarita Chevalier, Julia Garayoa y Julio Valverde.
Participación en el diseño del estudio: María Castillo, Margarita Chevalier, Julia Garayoa, Julio Valverde, Carmen Estrada y Alejandro Tejerina.
Participación en la obtención de los datos: Julia Garayoa, Julio Valverde, Carmen Estrada, Alejandro Tejerina, Olivia Benitez y Andrés Alcazar.
Participación en el análisis e interpretación de los datos: Julia Garayoa, Julio Valverde, Carmen Estrada, Alejandro Tejerina, Olivia Benitez y Andrés Alcazar.
Participación en el tratamiento estadístico: Margarita Chevalier y María Castillo.
Participación en la búsqueda bibliográfica: Margarita Chevalier.
Participación en la redacción del trabajo: Margarita Chevalier, María Castillo, Julia Garayoa, Julio Valverde, Carmen Estrada y Alejandro Tejerina.
Participación en la revisión crítica del manuscrito con aportaciones intelectualmente relevantes: María Castillo, Margarita Chevalier, Julia Garayoa, Julio Valverde, Carmen Estrada y Alejandro Tejerina.
Aprobación de la versión final: María Castillo, Margarita Chevalier, Julia Garayoa, Julio Valverde, Carmen Estrada y Alejandro Tejerina.
Agradecemos a la Fundación Jiménez Díaz y a la Dra. Ángeles Franco López, Jefa del Servicio de Radiodiagnóstico de dicho hospital, las facilidades dadas para la realización de este estudio.