El granuloma periférico de células gigantes se define como una lesión de tejidos blandos no neoplásica, ocasionada por una reacción hiperplásica como consecuencia de un traumatismo o inflamación local. Clínicamente se observa como un nódulo asintomático, generalmente de coloración rojiza azulada de diámetro variable y que afecta frecuentemente la encía marginal. Histológicamente se caracteriza por la proliferación de células gigantes mononucleadas y multinucleadas. En general, su tratamiento consiste en la exéresis quirúrgica más legrado de las paredes óseas afectadas, pudiendo existir la posibilidad de recidiva. A continuación se presenta una revisión de la literatura y se describe un caso clínico diagnosticado como granuloma periférico de células gigantes en un paciente de 14 años, cuya lesión fue removida quirúrgicamente utilizando electrobisturí, y con recidiva de la lesión. Se discute la epidemiología, características clínicas, radiográficas e histológicas de dicha patología, así como las posibles opciones terapéuticas y protocolos. Además, se comentan brevemente los aspectos relacionados al diagnóstico diferencial de las lesiones reactivas hiperplásicas del complejo periodontal, priorizando las posibles causas de la recidiva.
Giant cell peripheral granuloma is defined as a non-neoplastic soft-tissue lesion caused by a hyperplastic reaction resulting from trauma or local inflammation. Clinically it can be observed as an asymptomatic nodule, generally exhibiting a reddish-bluish hue and variable diameter. It frequently affects marginal gingival tissue. Histologically, it is characterized by the proliferation of mononucleated and multi-nucleated giant cells. In general, treatment consists of surgical extirpation and curettage of affected bone walls. Recurrence is a distinct possibility. In the present paper, a scientific literature review is presented along with the presentation of a clinical case of a 14 year old patient diagnosed with Giant cell Peripheral granuloma: the lesion was surgically removed using an electric scalpel. The lesion recurred 4 weeks after surgery. Epidemiology of the case was reviewed, along with its clinical, radiographic and histological characteristics. Available therapeutic options and protocols were equally reviewed as well as issues related to differential diagnosis of hyperplastic reactive lesions of the periodontal complex. Priority was given to the causes of the lesion’s recurrence.
El granuloma periférico de células gigantes (GPCG), entre las lesiones que presentan este patrón histológico, es el más frecuente de los maxilares1 y posee baja incidencia. Se considera una lesión reactiva, extraósea, exofítica y no neoplásica que se origina a partir del periostio o ligamento periodontal. Se presenta principalmente, en la encía marginal y mucosa alveolar de pacientes total o parcialmente dentados. Es también conocido como épulis de células gigantes, osteoclastoma, granuloma de células de reparación o hiperplasia de células gigantes. Es importante aclarar la diferencia con su homólogo, el granuloma central de células gigantes (GCCG), el cual es una lesión intraósea destructiva, agresiva de la parte anterior de la mandíbula y maxila, y que también está constituido por células gigantes mononucleadas.2 Sin embargo se ha observado que existe mayor prevalencia del GPCG en relación al GCCG (3:1).3
En 1997, Lipa & Dan4 mencionaron varias posibles etiologías del GPCG, sin embargo, éstas son inciertas. Entre las posibles causas del GPCG se pueden mencionar los procedimientos tipo extracciones dentales y cirugía periodontal, presencia de irritantes locales (biofilm dental y cálculo dental), restauraciones desbordantes, uso indiscriminado de palillos dentales, infección crónica, impacto alimenticio y dientes fracturados, entre otros.3-13 Así mismo, Wolfson y cols. en 198914 reportaron un caso de GPCG en un paciente que iniciaba tratamiento ortodóntico, mientras que otros autores15-17 reportaron esta misma alteración en pacientes con desequilibrio hormonal asociado con hiperparatiroidismo.
No se ha descrito predilección racial asociada con la lesión y puede presentarse a cualquier edad, aunque se observa mayoritariamente en grupos de personas entre la tercera y séptima décadas de la vida, en una proporción ligeramente mayor de mujeres que hombres (2:1)1,15,18-22 La razón de esta predilección, probablemente se relaciona con la influencia de hormonas sexuales femeninas en el inicio o durante el desarrollo del granuloma, a pesar de que los resultados de las investigaciones no han conseguido establecer un vínculo entre ambas entidades, mostrando resultados confusos e incontundentes.23,24 Clínicamente la lesión se describe como una tumefacción cupuliforme de base sésil y firme, pudiendo variar de color rojo oscuro, rojo azulado y/o rojo púrpura (áreas particularmente susceptibles a ulceración epitelial).25 Presenta superficie lisa y brillante entre 0.5 a 2.0 cm de diámetro, de consistencia gelatinosa o blanda, de crecimiento lento alrededor de uno o más dientes, provocando en algunas ocasiones movilidad dental o incluso desplazamiento. El GPCG es una lesión indolora que causa sintomatología sólo en casos de ulceración o sobreinfección. La hemorragia posterior a las comidas o al cepillado mecánico es un hallazgo frecuente. Se ha observado mayor predilección por el área mandibular, específicamente la región de premolares y molares.25 Sapp2 menciona que la papila interdental puede estar involucrada en la lesión, a pesar de no ser considerada un signo clínico patognomónico. Según Flaitz26 pueden existir signos radiográficos de afección ósea, tales como reabsorción superficial del hueso alveolar y ligero ensanchamiento del espacio del ligamento periodontal a nivel apical de las piezas afectadas. En las áreas edéntulas, se ha observado que el hueso cortical presenta una zona cóncava de reabsorción por debajo de la lesión (aplanamiento).15 Los registros radiográficos son importantes, ya que a pesar de ser una lesión propia de tejidos blandos, la imagen radiográfica puede indicar si la lesión es una expresión periférica de una lesión central (GCCG) o si existe erosión del hueso cortical subyacente. Lo anterior es relevante en términos de diagnóstico diferencial y propuesta terapéutica.15 El tratamiento del GPCG consiste en la exéresis quirúrgica de la lesión, legrado de la base ósea y eliminación de factores irritantes para evitar recidivas. Este procedimiento puede realizarse con láser de CO2 o electrocauterio, a pesar de que algunos autores sugieren el uso del bisturí frío pues éste permite el legrado quirúrgico de lesiones con afección ósea.1
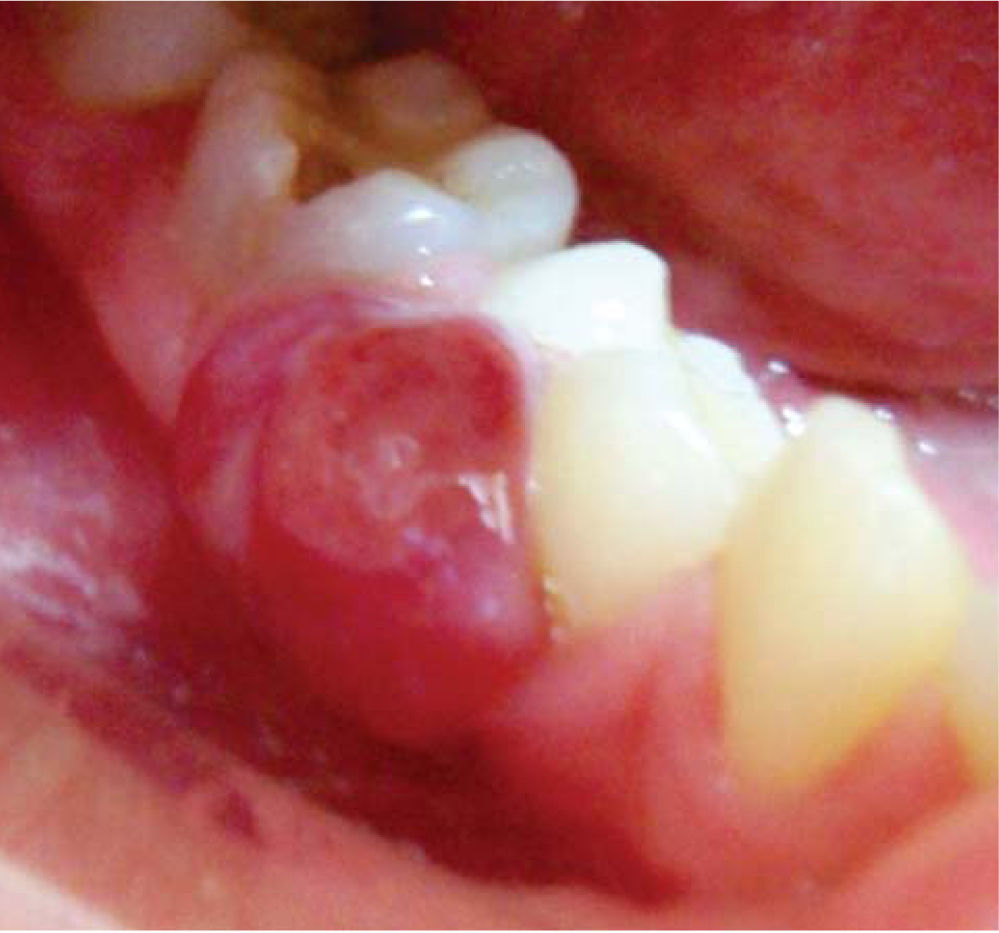
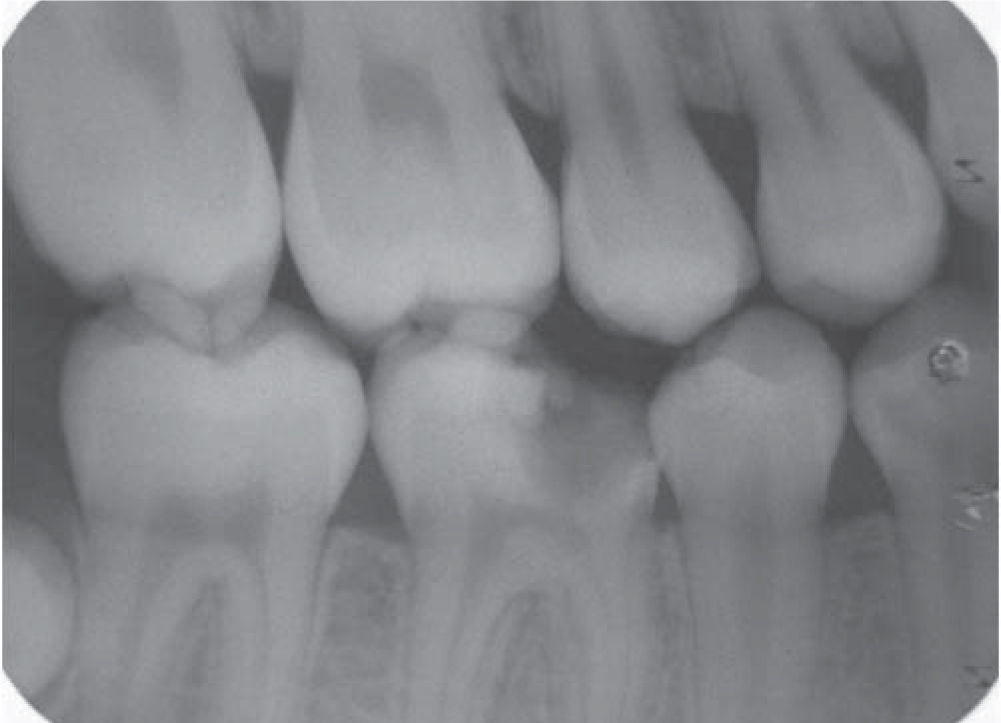
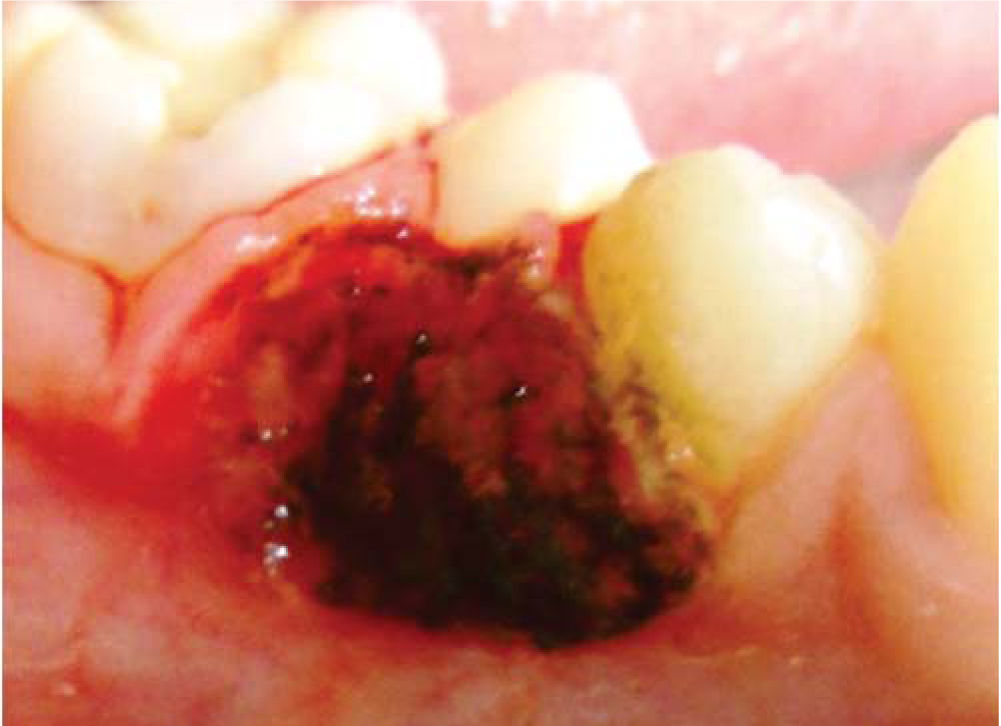
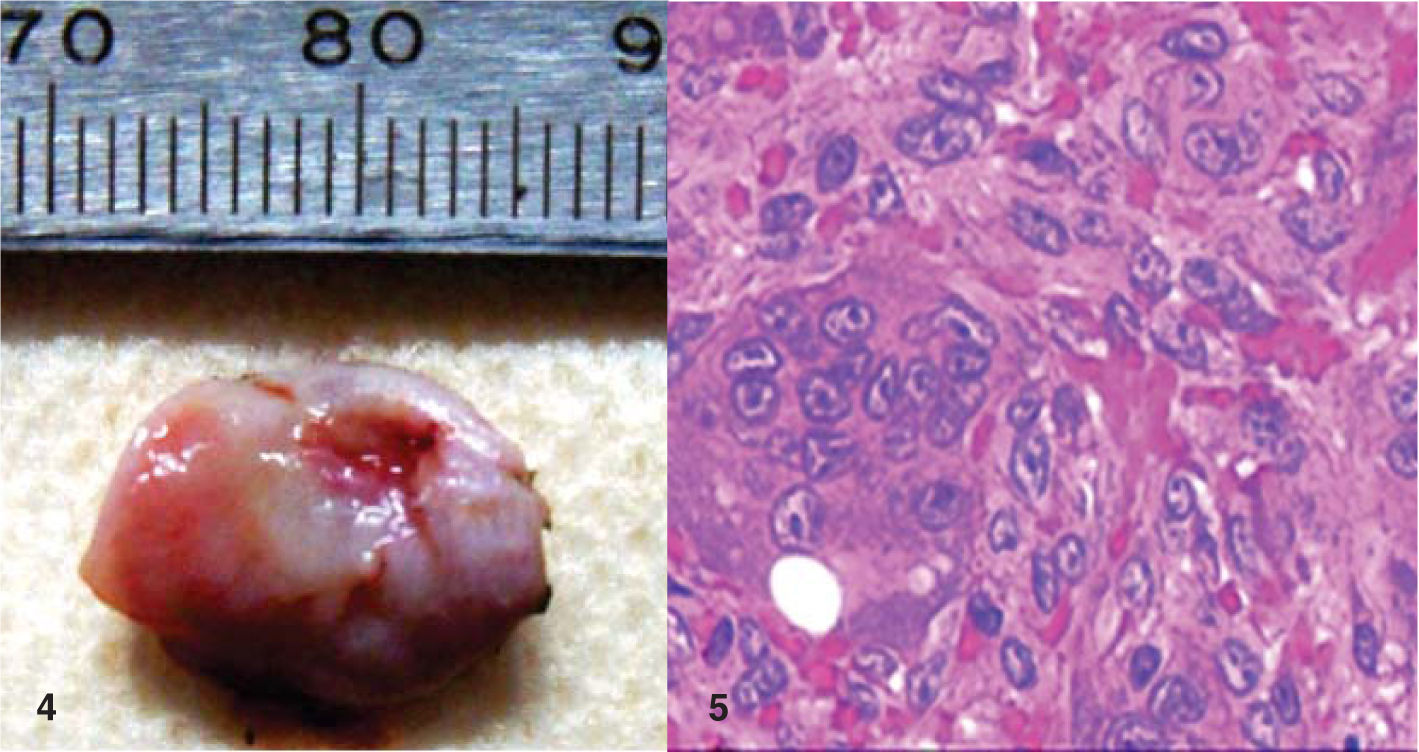
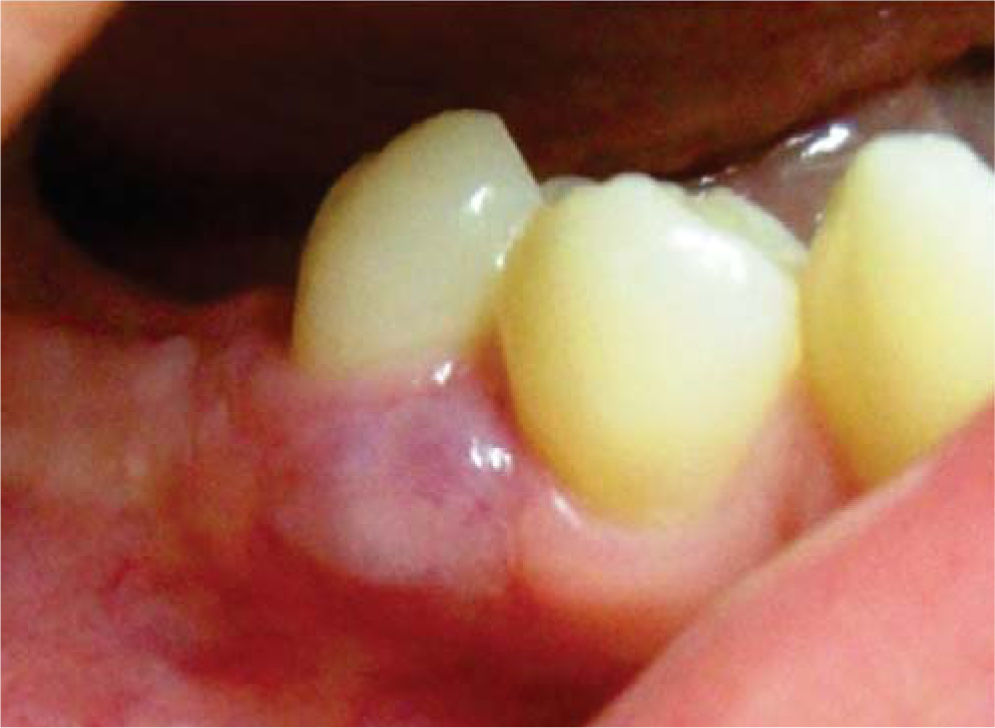
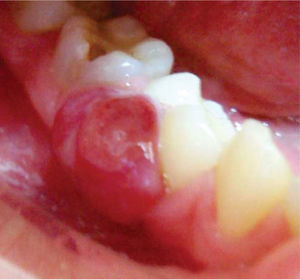
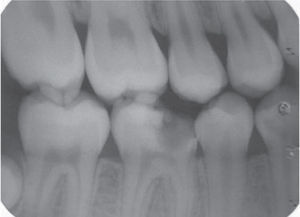
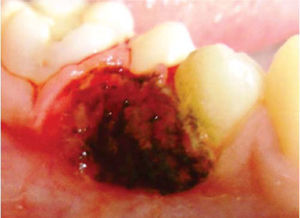
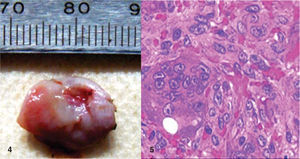
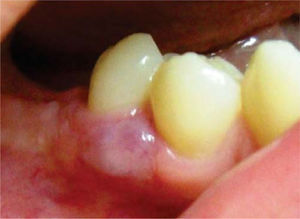
Presentación del caso clínicoPaciente femenino de 14 años de edad que en la historia médica no presentó ninguna alteración sistémica y valores de química sanguínea sin ninguna particularidad. El motivo de la consulta fue para que se efectuara la remoción de un épulis gingival localizado en área de premolares de cuadrante IV. En el examen clínico se observó una lesión nodular rojizapúrpura brillante de base sésil de ± 1.5 centímetros, presente en la encía marginal desde vestibular de 44 hasta mesial de 46 (Figura 1), sin compromiso de la mucosa alveolar de dicha zona. La lesión interfería con la masticación y lógicamente con la estética. Asimismo se evidenciaron múltiples lesiones cariosas sin antecedentes de aparatología ortodóntica. Radiográficamente, no se observó compromiso óseo, reabsorción radicular, ni aumento del espacio del ligamento periodontal en las piezas comprometidas (Figura 2). Adyacente a la lesión gingival se observó que la pieza 4-6 presentaba caries ocluso-mesial grado 4 con sintomatología dolorosa y diagnóstico de pulpitis irreversible. El tratamiento del épulis consistió en la exéresis de la lesión, utilizando electrocauterio, previa infiltración local de lidocaína al 2% con epinefrina 1:80,000 (Figura 3). El procedimiento se completó sin ninguna complicación y el tejido obtenido fue enviado para su respectivo análisis histopatológico (Figura 4), que reveló ulceración de la mucosa gingival, proliferación de células gigantes con pigmentación de hemosiderina en macrófagos y estroma fibroso consistente con el diagnóstico de granuloma periférico de células gigantes (Figura 5). A los 21 días de realizado el procedimiento quirúrgico se efectuó la exodoncia de la pieza 4-6, ya que la paciente optó por esta opción debido a razones económicas. Cuatro meses después de la eliminación quirúrgica de la lesión en tejidos blandos, la paciente se presentó a la consulta mostrando agrandamiento de la encía, con características semejantes a la lesión inicial, evidenciando la recidiva de la patología y encontrándose al presente bajo control periódico (Figura 6).
La literatura asocia fuertemente el GPCG a procesos inflamatorios crónicos que afectan un área específica dentro de la cavidad bucal. Rosember y cols.25 presentaron un estudio de 220 pacientes diagnosticados con hiperparatiroidismo, entre los cuales el 4.5% de los pacientes (n = 10) presentaban GPCG. Falaschini27 refiere el caso de un hombre de 25 años de edad con pobre higiene bucal, remitido a la consulta para extracción de la pieza 1-5, mostrando una semana después del procedimiento una lesión exofítica en la región tratada. En el examen histológico se obtuvo el diagnóstico de GPCG. La historia médico-odontológica de la paciente descrita en nuestro caso no presenta evidencia clara de las causas del proceso inflamatorio crónico que desencadenaron el aparecimiento primario de la patología. Así mismo, no existe historia de ningún tipo de alteración endocrina que justifique la presencia de la lesión. Ozcan-Cengiz28 reportó el primer caso de GPCG en la cabeza del cóndilo articular, describiéndolo como una masa preauricular dolorosa de 2 años de evolución. Este hallazgo es relevante, ya que se elimina la asociación exclusiva del GPCG a la cavidad bucal y la falta de sintomatología asociada con la lesión, como generalmente se ha descrito en la literatura durante décadas.15 Clínicamente, el tamaño promedio de las lesiones de GPCG es de 2 centímetros. Lesiones mayores, generalmente se asocian con niveles de higiene bucal deficientes y presencia de xerostomía. Se desconoce cuál es el potencial tamaño de lesiones de GPCG no tratadas, ya que éstas son eliminadas antes de que alcancen su máximo crecimiento.4
Robbins & Contra29 definen el granuloma como un foco de inflamación crónica que consiste en la agregación microscópica de macrófagos que se transforman en células semejantes a las epiteliales, rodeadas por un collar de leucocitos mononucleares, principalmente linfocitos y ocasionalmente células plasmáticas. También se menciona que las células epiteloides se funden para formar células gigantes en la periferia o en el centro de los granulomas. Liz y cols30 a través de pruebas inmunohistoquímicas y enzimas histoquímicas, describieron que las células gigantes multinucleadas del GPCG poseen características celulares compatibles con las de los osteoclastos, células responsables de la reabsorción y remodelación ósea del sistema esquelético humano. En este sentido, este patrón celular osteoclástico podría justificar la presencia de reabsorciones óseas observadas en rebordes edéntulos que estuvieron asociados con el GPCG (erosion of alveolar bone), como fue descrito por algunos autores.15,25 Sin embargo, Arzola35 levanta la hipótesis de que los GPCG poseen una baja capacidad destructiva ósea por presentar células gigantes de menor tamaño y en menor cantidad que el GCCG.
El tratamiento del GPCG, además de la exéresis quirúrgica, consiste en la supresión de los factores etiológicos.22,26 Angie1 menciona que no existen diferencias entre efectuar la exéresis con bisturí frío o láser de CO2. Entre las ventajas de este último, están el menor sangrado transoperatorio, esterilización de la herida, no es necesaria la sutura y menores molestias postoperatorias del paciente.31 Sin embargo, tanto el electrobisturí como el láser de corte, son limitados en lesiones que involucran hueso adyacente, adonde se requiere un legrado quirúrgico minucioso.
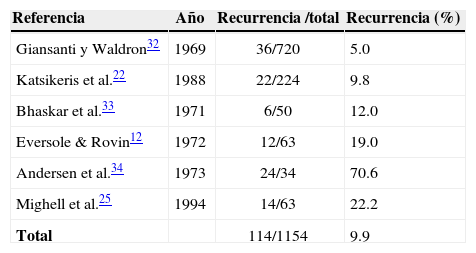
A pesar de que diferentes autores (Cuadro I) han reportado cifras variables en cuanto a la recidiva de la lesión, la evidencia de las causas de la recidiva es muy limitada y no es conclusiva.
Con base en la literatura consultada, anamnesis y tratamiento efectuado, podemos sugerir cinco probables causas de la recidiva la lesión de GPCG:
- 1.
Extracción prematura de la pieza comprometida a la lesión: tres semanas posteriores a la exéresis de la lesión primaria, se realizó la extracción de pieza 46, lo que coincide con el relato de Falaschini27 en el cual se asocia claramente con la extracción dental como un factor iniciador de la recidiva de la lesión.
- 2.
Ausencia de terapia periodontal intraoperatoria: a pesar de la relativa buena higiene oral de la paciente, no se realizó terapia periodontal transoperatoria (raspado y alisado radicular), lo que pudo desencadenar un «secuestro» de restos de placa bacteriana que permanecieron debajo de la lesión durante la cicatrización, provocando el proceso infeccioso crónico que dio paso a la recidiva.2,15
- 3.
Insuficiente técnica quirúrgica: en el caso descrito, se utilizó electrocauterio como método para realizar la eliminación del épulis. El área de trabajo de este instrumento se limita únicamente a nivel supraperióstico sin alcanzar hueso. Es probable que la recidiva de la lesión se debió a la falta de legrado quirúrgico de las paredes óseas.26
- 4.
Alteración hormonal: en el caso presentado no sería una opción diagnóstica válida, pues la paciente en la historia médica refería ausencia total de patologías endocrinas.
- 5.
Causas idiopáticas.