Elaborar recomendaciones sobre el diagnóstico, tratamiento y seguimiento de la eyaculación precoz (EP).
Material y métodoUn grupo multidisciplinar de expertos planteó las preguntas clínicas. En base a una revisión sistemática no exhaustiva y la experiencia clínica, se elaboraron recomendaciones que fueron validadas en una ronda Delphi y, posteriormente, en una reunión presencial.
ResultadosEl interrogatorio es básico para el diagnóstico de la EP, que se complementará con una exploración física y con el uso de cuestionarios específicos. El tratamiento psicológico de la EP con terapia sexual y técnicas conductuales es eficaz, siendo más eficaz combinado con tratamiento farmacológico. No se recomienda el uso de agentes anestésicos ni las intervenciones quirúrgicas. Los inhibidores selectivos de la recaptación de serotonina (ISRS) son eficaces y seguros, siendo la dapoxetina el único fármaco con indicación. Los inhibidores de la fosfodiesterasa tipo5 no tienen suficiente evidencia que avale su uso. No existen estrategias estandarizadas de seguimiento de esta patología, si bien se pueden utilizar herramientas como escalas, cuestionarios o la autoestimación del tiempo de latencia intravaginal para la evaluación de la respuesta, y un seguimiento específico de visitas en caso de la toma de ISRS.
ConclusionesEl presente consenso propone diversas recomendaciones referidas al manejo de la EP fundamentadas en la evidencia y en la experiencia clínica y que pretende ser un instrumento útil al clínico implicado en el manejo de estos pacientes.
To develop recommendations on the diagnosis, treatment and monitoring of premature ejaculation (PE).
Material and methodA multidisciplinary group of experts created clinical questions. Based on a non-exhaustive systematic review and their clinical experience, recommendations were developed and validated in a Delphi round and, after that, in a meeting.
ResultsInterviews are essential for the diagnosis of PE, which has to be complemented with a physical examination and the use of specific questionnaires. Psychological treatment of PE with sex therapy and behavioral techniques is effective, and it is more effective when combined with drug treatment. The use of anesthetic agents or surgical interventions is not recommended. Selective serotonin reuptake inhibitors (SSRIs) are effective and safe, being dapoxetine the only drug with specific indication for PE. Inhibitors of phosphodiesterase type5 have not enough evidence to support their use. There are no standardized monitoring strategies for this disease, although tools such as scales, questionnaires or self-esteem intravaginal latency time for response assessment can be used, in addition to specific follow-up visits if the patient is taking SSRIs.
ConclusionsThis consensus proposes several recommendations regarding the management of PE according to evidence and clinical experience and aims at being a useful clinical instrument for the management of these patients.
La eyaculación precoz (EP) es, junto con la disfunción eréctil, una de las patologías sexuales masculinas más comunes, con una prevalencia del 20-30%1. Se desconoce su etiología, y existen pocos datos que respalden las hipótesis biológicas y psicológicas propuestas; entre ellas, ansiedad, hipersensibilidad del pene y disfunción de los receptores de 5-HT2.
Aunque la EP es muy frecuente, los pacientes suelen ser reacios a hablar de sus síntomas y muchos médicos no conocen tratamientos eficaces. En consecuencia, es un problema de salud infradiagnosticado y con frecuencia mal tratado3. Es más probable que los varones que la sufren describan una satisfacción escasa con su relación sexual, dificultades para relajarse durante el coito y tengan relaciones sexuales menos frecuentes4. Además, la EP merma la confianza en uno mismo y la relación con la pareja, y puede causar angustia mental, ansiedad, vergüenza y depresión4. A pesar de las graves consecuencias psicológicas y los efectos sobre la calidad de vida que produce, pocos varones solicitan tratamiento, generalmente por vergüenza o debido al desconocimiento de que existe tratamiento.
Todo ello justifica la necesidad de promover una discusión estructurada y la formulación de recomendaciones para la práctica clínica habitual de la EP sobre su diagnóstico, tratamiento y seguimiento, toda vez que en paralelo se está elaborando un trabajo que recoge los resultados de este consenso relativos a la definición y a la prevalencia de la EP.
Material y métodosUn grupo multidisciplinar de 10 expertos, formado por urólogos, médicos de atención primaria y sexólogos, elaboró las preguntas clínicas sobre las que realizar la búsqueda bibliográfica.
Búsqueda bibliográfica y selección de artículosAplicando la metodología PICO (Patients, Intervention, Comparison, Outcome, por sus siglas en inglés), se realizó una búsqueda sistemática no exhaustiva en Medline de los últimos 5años, filtrando prioritariamente guías de práctica clínica o consensos, revisiones sistemáticas, metaanálisis y revisiones, en inglés y en castellano. En caso de no encontrar resultados, se ampliaron el periodo y la tipología de estudio. En todas las preguntas se utilizó el término Mesh «premature ejaculation» y otras palabras clave específicas según la pregunta. Los artículos para la lectura crítica fueron seleccionados en base al título y el resumen. Finalmente, se completó la búsqueda con artículos proporcionados directamente por los expertos.
Redacción de recomendacionesPara cada pregunta se realizó la lectura de los artículos y una extracción de contenidos, evaluando la calidad de los trabajos mediante las plantillas del Scottish Intercollegiate Guidelines Network (SIGN). Posteriormente se evaluaron las evidencias disponibles y se redactaron las recomendaciones y conclusiones por pregunta, categorizando el nivel de evidencia (NE) y el grado de recomendación (GR) con el sistema SIGN modificado5.
Proceso de consensoSe elaboró un cuestionario para evaluación individual que incluía las recomendaciones y conclusiones de cada pregunta. Los expertos indicaron su conformidad con una escala del 1 al 4 (1 muy en desacuerdo y 4 muy de acuerdo), pudiendo también realizar comentarios. Luego se agregaron los resultados y se calcularon los porcentajes de acuerdo de los votos en el 1 y 2 (desacuerdo) y del 3 y 4 (acuerdo). Se estableció como consenso el porcentaje de acuerdo ≥80% y discrepancia por debajo de este umbral. Posteriormente se celebró una reunión presencial donde se debatieron las discrepancias y los comentarios relevantes y, finalmente, los expertos volvieron a votar mediante un sistema de votación electrónica anónima.
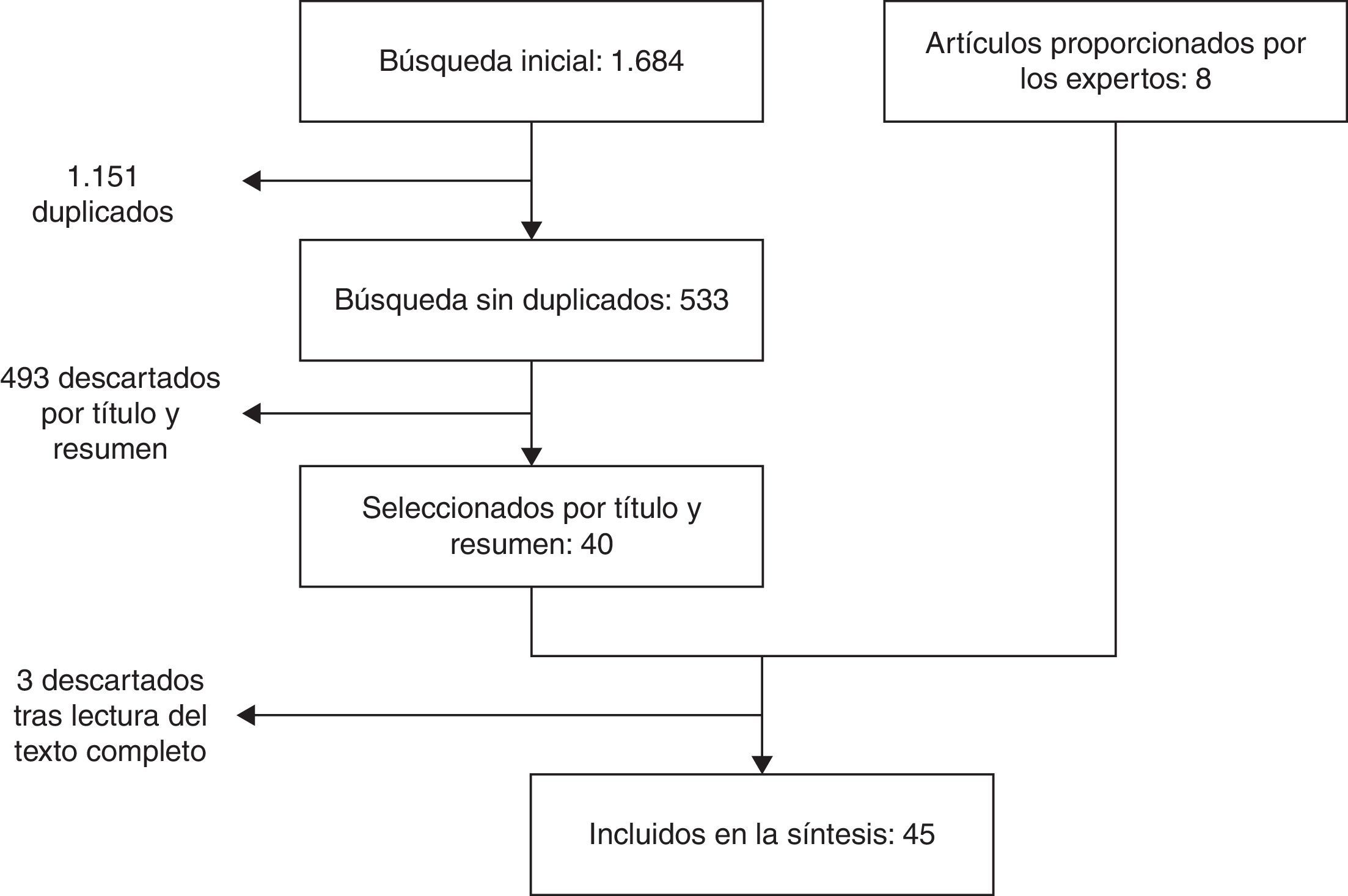
ResultadosBúsqueda bibliográfica y elaboración de recomendacionesLa búsqueda bibliográfica proporcionó 533 referencias después de eliminar duplicados; de estas, se seleccionaron 37 tras la lectura del texto completo; posteriormente se añadieron 8 trabajos más, sea por haberse publicado posteriormente a la búsqueda bibliográfica o bien por ser relevantes según el panel de expertos (fig. 1).
Tras la evaluación de las recomendaciones en las dos rondas de consenso y la reunión presencial se validaron 32 recomendaciones sobre diagnóstico, tratamiento y seguimiento, de las que un 75% obtuvieron unanimidad (tabla 1).
Resumen de las recomendaciones consensuadas
| N | Recomendación | A | NE/GR | Fuente |
|---|---|---|---|---|
| Diagnóstico | ||||
| 1 | Resulta fundamental para la evaluación de la EP la entrevista clínica en la que debemos conocer de forma detallada la historia del problema y su forma de presentarse y mantenerse | 100% | IV/D | 6-8 |
| 2 | Se deben determinar algunas características importantes: frecuencia y duración de la EP, relación o no con parejas específicas, si ocurre siempre o solo en algunas ocasiones, si depende del grado de intensidad del estímulo, si depende del tipo de estímulo (sexo vaginal, masturbación, anal, vídeos, etc.), valorar el impacto de la EP en la vida sexual, personal y relacional, si se relaciona con el uso o abuso de drogas | 100% | OpEx | OpEx |
| 3 | Se recomienda que el médico de cabecera, familiar o de atención primaria haga que el paciente se sienta confortable y predispuesto a solicitar ayuda para su problema eyaculatorio | 100% | OpEx | OpEx |
| 4 | Antes de decidir el tratamiento de la EP debe valorarse la situación clínica y personal del paciente (ansiedad, depresión, problemas familiares, estilo de vida, etc.) | 100% | IV/D | 6-8 |
| 5 | Debe tenerse en cuenta la opinión de la pareja del paciente con EP, ya que es relevante y significativa en la comprensión del problema | 100% | IV/D | 2,6 |
| 6 | Debe practicarse un examen físico sencillo de los sistemas vascular, endocrino y neurológico | 100% | IV/D | 10 |
| 7 | Debe realizarse una valoración de patología urológica: uretritis, prostatitis, induración cuerpos cavernosos (Peyronie) | 100% | IV/D | 10 |
| 8 | La exploración física en la EP debe incluir el tacto rectal para valorar patología inflamatoria prostatoseminal y los reflejos bulbocavernoso y anal | 100% | IV/D | 7 |
| 9 | Se recomienda la elaboración de una escala/test/cuestionario validado dirigido al paciente para hacer más ágil el diagnóstico de la EP y así aliviar en parte la presión asistencial | 80% | IV/D | 9,11 |
| 10 | En la medida de lo posible se recomienda el uso de cuestionarios específicos para ayudar al diagnóstico de la EP ya que permite la caracterización de la misma y evaluar la respuesta al tratamiento de la EP | 90% | OpEx | OpEx |
| 11 | Se recomienda el uso de cualquiera de los cuestionarios validados para la EP, en función del parámetro que se quiera evaluar | 100% | OpEx | OpEx |
| 12 | Se recomienda el uso del PEDT como herramienta diagnóstica de la EP | 100% | II/B | 12 |
| 13 | No es necesario realizar test fisiológicos ni analíticas de rutina a menos que la historia clínica o la exploración física orienten hacia problemas concomitantes (infección prostática, urinaria) | 100% | IV/D | 7 |
| Tratamiento psicosexual | ||||
| 14 | Se recomienda el tratamiento cognitivo conductual como tratamiento de elección en el varón con EP | 100% | 4/D | 14 |
| 15 | Se recomienda que para llevar a cabo la terapia sexual con varones con EP se cumplan los siguientes requisitos: reconocimiento del problema y búsqueda de ayuda profesional para efectuar una terapia sexual; correcto entendimiento por parte del varón y su pareja (si es que la hubiere) del problema de la EP; conocimiento y aceptación de la terapia sexual, planificar y pactar con el terapeuta objetivos realistas en la terapia; compromiso y colaboración proactiva con la terapia tanto del varón como de la pareja (si es que la hubiere); inversión de tiempo, esfuerzo y coste económico; asistencia a las consultas planteadas; y llevar a cabo los ejercicios y tareas asignadas por el terapeuta | 100% | OpEx | OpEx |
| Tratamiento farmacológico | ||||
| 16 | En la práctica clínica no son aconsejables los anestésicos tópicos dado que, si bien alargan el IELT, dificultan la satisfacción sexual y pueden interferir en el aprendizaje para el control eyaculatorio | 100% | OpEx | OpEx |
| 17 | Es importante tener en cuenta los efectos secundarios que algunos de estos ISRS tienen sobre la espermatogénesis, el síndrome de discontinuación y la respuesta sexual | 100% | OpEx | OpEx |
| 18 | Se recomienda el uso de dapoxetina, ya que es el único ISRS aprobado con la indicación específica para el tratamiento de la EP | 100% | 1++/A | 25 |
| 19 | Se recomienda escoger un régimen u otro, basándose en las preferencias del paciente y considerando sus hábitos y su frecuencia sexual | 100% | OpEx | OpEx |
| 20 | No se recomienda el tratamiento de la EP con agentes vasoactivos intracavernosos como práctica rutinaria, por la falta de evidencia sobre su eficacia y su seguridad | 100% | 2+/D | 2 |
| 21 | En caso de coexistencia de EP y disfunción eréctil, la disfunción eréctil debe ser tratada primero, y en este caso sí están indicados los IPDE5 | 100% | 2+/C | 34 |
| Tratamiento combinado psicosexual y farmacológico | ||||
| 22 | Se recomienda el tratamiento combinado con farmacoterapia y terapia/consejo sexual para el abordaje de las distintas formas de EP | 100% | 1+/B | 9,14,29 |
| Tratamiento quirúrgico | ||||
| 23 | No se recomienda el tratamiento de la EP con neurotomía selectiva del nervio dorsal | 100% | OpEx | OpEx |
| 24 | No se recomienda la crioablación percutánea unilateral del nervio dorsal del pene | 100% | 1+/B | 30 |
| Seguimiento y evaluación de la respuesta | ||||
| 25 | Se recomienda la evaluación de la respuesta al tratamiento mediante la respuesta referida por el paciente a una única pregunta del CGIC: «En comparación con antes de comenzar el tratamiento, ¿describiría su problema de EP como: mucho mejor, moderadamente mejor, levemente mejor, sin cambios, levemente peor, moderadamente peor, mucho peor?» | 90% | 1b/A | 35 |
| 26 | Se recomienda que la autoestimación por parte del paciente y su pareja de la latencia eyaculatoria sea aceptada como el método para determinar el IELT en la práctica clínica | 90% | 1b/A | 32 |
| 27 | Se recomienda la utilización de cuestionarios como el PEP, el IPE y el PEDT para monitorizar la respuesta al tratamiento de medidas como el control sobre la eyaculación, la satisfacción con las relaciones sexuales y dificultades interpersonales y la angustia personal relacionada con la eyaculación | 90% | 1b/A | 32 |
| 28 | Se recomienda adaptar el grado de seguimiento a las necesidades de cada paciente | 100% | 4/D | 31 |
| 29 | Se recomienda realizar la primera visita de seguimiento a las 4 semanas, o 6 dosis, en pacientes tratados con dapoxetina | 90% | 1++/A | 33 |
| 30 | Se recomienda realizar la primera visita de seguimiento a las 4 semanas en pacientes tratados con dosis diarias de ISRS y tratamiento tópico con anestésicos | 90% | 4/D | 31 |
| 31 | Se recomienda realizar la primera visita de seguimiento a las 4 semanas en pacientes tratados con ISRS a demanda | 100% | 4/D | 31 |
| 32 | Se recomienda realizar la segunda visita de seguimiento a las 12 semanas de iniciado el tratamiento y posteriormente cada 6 meses hasta la finalización del mismo | 80% | OpEx | OpEx |
N: número de recomendación; NE/GR: nivel de evidencia/grado de recomendación; OpEx: opinión de expertos.
Recomendaciones 1-4. El interrogatorio al paciente es uno de los aspectos primordiales en el manejo inicial de la EP según las principales guías. El diagnóstico se basa solo en la historia clínica (médica y sexual), siendo el tiempo hasta la eyaculación (intravaginal ejaculation latency time [IELT]) el parámetro más importante. También se deben recopilar antecedentes y datos de la situación y estado actual del paciente, de la relación con su pareja y de su entorno cultural/religioso6-8 (NE:IV). Los médicos de atención primaria son los que mejor pueden detectar la EP, al tener una relación más estrecha con el paciente y por conocer sus problemas médicos globalmente.
Recomendación 5. La valoración de la relación de pareja es necesaria para un correcto diagnóstico de la EP. La EP puede ser causada por parejas con déficit oculto de excitación sexual6 (NE:IV) y la opinión de la pareja puede contribuir de forma importante a la comprensión del problema2,6 (NE:IV).
Exploración físicaRecomendaciones 6-8. La exploración física forma parte de la valoración inicial9 y debería incluir un breve examen para identificar patologías subyacentes asociadas a la EP u otras disfunciones sexuales10 (NE:IV), aunque inicialmente no se sospeche causa orgánica. Esta exploración es especialmente importante en la EP adquirida11 (NE:IV), pero podría obviarse en el caso de la EP primaria si no se sospecha de afectación prostática.
Uso de cuestionariosRecomendaciones 9-12. Aunque la historia clínica es insustituible, existen diversos cuestionarios cuyo uso es recomendable para ayudar al diagnóstico y caracterizar la EP y que son útiles para evaluar la respuesta al tratamiento y en ensayos clínicos. Entre ellos se encuentran el Premature Ejaculation Profile (PEP), el Index of Premature Ejaculation (IPE), el Male Sexual Health Questionnaire Ejaculatory Dysfunction (MSHQ-EjD) o el Premature Ejaculation Diagnostic Tool (PEDT), que es un cuestionario validado y disponible para uso clínico que ha demostrado ser exacto en la identificación de la EP12 (NE:II) y el único que, junto con el Arabic Index of Premature Ejaculation (AIPE), puede discriminar a los pacientes con EP de los que no la padecen9 (NE:IV). Sin embargo, en diferentes estudios se han utilizado otro tipo de cuestionarios, como el International Index of Erectile Function (IIEF), el AIPE, el Ability of Ejaculation Control (AEC), el Sexual Satisfaction Score (SSS), el Index of Ejaculatory Control (IEC), el Sexual Quality-of-Life (SQOL) y el Autotest de EP, entre otros. Finalmente, se encuentra la escala de satisfacción sexual de Rust y Golombock (GRISS), que mide la calidad de las relaciones sexuales y de la función sexual (incluyendo la EP) y puede ser recomendable en la esfera de la pareja.
Exploraciones complementariasRecomendación 13. No existen analíticas específicas para el diagnóstico de la EP7 (NE:IV). En un estudio se evidenció que la leptina en plasma y la 5-HT podrían ser marcadores serológicos de la EP congénita o primaria. Sin embargo, son necesarios más ensayos para determinar el papel exacto de estos 2 marcadores en el ámbito de la EP13 (NE:II).
Tratamiento psicosexualRecomendaciones 14-15. El tratamiento de la EP con terapia sexual y técnicas conductuales es eficaz14. La práctica frecuente de las técnicas conductuales para el control de la eyaculación por parte del varón y su pareja mejora los resultados y los mantiene a largo plazo, no es dolorosa y no tiene efectos secundarios15,16. La terapia sexual tiene un enfoque holístico y se centra en la satisfacción sexual del varón y su pareja, y aumenta la comunicación y el bienestar en la relación. No obstante, no existen estudios de investigación bien controlados que aporten datos concluyentes sobre la eficacia de estas técnicas17, y la terapia sexual además requiere tiempo y esfuerzo del varón y la colaboración activa y positiva de la pareja (si la hubiere)18,19. Tal como sucede en el tratamiento de otras disfunciones sexuales, la terapia sexual requiere una serie de requisitos que garanticen el éxito terapéutico.
Actualmente, el tratamiento psicosexual más frecuente y eficaz de la EP combina una integración de técnicas conductuales y cognitivas que incluyen el entrenamiento en relajación fisiológica, el aprendizaje del control del músculo pubocoxígeo y la autosensibilización corporal. También existen diversos modelos de enfoque psicosexual que recomiendan que la pareja se involucre en el tratamiento (NE:4)20.
Tratamiento farmacológicoAnestésicos tópicosRecomendación 16. El uso de los agentes tópicos para el tratamiento de la EP está respaldado por varias guías6,9,14. Sus formulaciones en crema (lidocaína-prilocaína) y en spray (aún en desarrollo) han mostrado aumentos significativos del IELT21,22, logrando un IELT de 8,45min con la primera y un incremento de hasta 6,3 veces el IELT basal con el segundo (NE:1+/1++). La crema debe administrarse 20min antes de la actividad sexual21 (NE:1+) y el spray solo 5min antes22 (NE:1++).
Aunque prácticamente no tienen efectos secundarios sistémicos, pueden presentarse algunos a nivel local, como hipoestesia del pene, irritación local, posible pérdida de erección, adormecimiento de la vagina de la pareja, sensación de suciedad y necesidad de uso de preservativo con la crema21 (NE:1+). Si bien el grupo de expertos no recomienda su uso, por su eficacia, tolerabilidad y uso a demanda podrían considerarse un tratamiento de primera y segunda línea en la EP primaria o como adyuvante a fármacos orales (NE:1+).
Inhibidores selectivos de la recaptación de serotoninaRecomendaciones 17-19. Se ha demostrado que los inhibidores selectivos de la recaptación de serotonina (ISRS) administrados a diario retardan la eyaculación23 (NE:1++), y que su administración a demanda (3-5h antes) es menos eficaz24 (NE:1+). El alargamiento del IELT que producen los ISRS oscila entre 2,6 y 13,2veces el IELT basal23 (NE:1++). El único fármaco con indicación para la EP es la dapoxetina25 (NE:1++), que es eficaz tanto en la EP primaria como en la adquirida26 (NE:1++). La dapoxetina ha demostrado incrementos del IELT basal de hasta 4,3veces, administrada 30-120min antes del coito, a dosis de 30-60mg25 (NE:1++). El resto de ISRS, aunque eficaces y seguros, están fuera de indicación para la EP. Los efectos adversos más comunes de los ISRS son disminución del deseo sexual, eyaculación retardada, aneyaculación y orgasmo ausente o retardado, y disfunción eréctil27 (NE:1++), aunque los de la dapoxetina son usualmente menores, de inicio en la primera semana y pueden desaparecer gradualmente a lo largo de la segunda o tercera semana de tratamiento25 (NE:1++).
Inhibidores de la fosfodiesterasa 5Recomendaciones 20-21. Solo existe un ensayo bien diseñado cuyos resultados mostraron que los inhibidores de la fosfodiesterasa tipo 5 (IPDE5) aumentan la confianza y la percepción de control sobre la eyaculación y reducen la ansiedad de ejecución y el periodo refractario hasta conseguir una segunda erección tras la eyaculación28 (NE:1+). La administración intracavernosa de agentes vasoactivos no tiene evidencia que soporte su eficacia y su seguridad.
Tratamiento combinado psicosexual y farmacológicoRecomendación 22. En el abordaje clínico de la EP suelen combinarse distintas opciones terapéuticas. El tratamiento combinado con farmacoterapia y psicoterapia/consejo sexual es una adecuada opción de tratamiento para la EP y ofrece mejores resultados que ambas por separado9,14,29 (NE:1+), siendo además más satisfactorio para el paciente y su pareja. No obstante, no se dispone de mucha evidencia que sustente esta opción.
Tratamiento quirúrgicoRecomendaciones 23-24. Aunque se han encontrado evidencias que sugieren que el tratamiento de la EP con neurotomía selectiva del nervio dorsal es efectivo14 (NE:4) y que la crioablación percutánea unilateral del nervio dorsal del pene es eficaz30 (NE:1+), el grupo de expertos manifiesta que no hay suficiente evidencia y que son frecuentes los efectos adversos de la primera.
Seguimiento y evaluación de la respuestaRecomendaciones 25-27. No se han definido claramente las estrategias de seguimiento, ni estandarizado un régimen óptimo de seguimiento31. En la práctica clínica el seguimiento es un componente esencial en la gestión del paciente con EP.
La escala de Impresión Clínica Global del Cambio (CGIC) es una medida de la respuesta al tratamiento. Además, la autoestimación del IELT por el paciente o su pareja se correlaciona relativamente bien con la medición objetiva del mismo con cronómetro, por lo que podría considerarse una medida aproximada del IELT32 (NE:1+). Adicionalmente, los cuestionarios pueden ser útiles para monitorizar la respuesta al tratamiento.
Recomendaciones 28-32. Existe poca información respecto a cuál debe ser la periodicidad óptima de seguimiento, quedando a discreción del médico31. La frecuencia y la duración de las visitas de seguimiento en los pacientes con EP dependen de factores tales como el tipo de EP (primaria o secundaria), el tipo de tratamiento (farmacológico o combinado con psicoterapia), la respuesta al tratamiento, la presentación de efectos adversos, la edad del paciente, la capacidad de comprensión de los procesos terapéuticos, la presencia de comorbilidades, si el paciente tiene o no pareja, disfunciones sexuales de la pareja, involucración o no de esta en el tratamiento, la falta de tiempo consustancial a la vida moderna, e incluso consideraciones económicas. No obstante, ciertas evidencias en el seguimiento de tratamientos farmacológicos sugieren aproximaciones diferentes en función de si se utilizan ISRS a demanda o diariamente31,33.
DiscusiónTal como se ha constatado, es necesario incrementar la investigación en torno a la EP con estudios bien diseñados que permitan arrojar más luz en diversos aspectos relativos a su manejo. No obstante, en la actualidad se están llevando a cabo varios estudios centrados en el tratamiento farmacológico con resultados esperanzadores, pese a lo cual, hoy por hoy, la experiencia clínica y la opinión de experto continúan siendo fundamentales.
Así, el presente trabajo aporta la visión de un grupo multidisciplinar de expertos desde diferentes perspectivas médicas del manejo de la EP, basándose en una amplia revisión de la literatura y su dilatada experiencia clínica. Asimismo, el elevado nivel de acuerdo alcanzado para todas las recomendaciones —el 75% de las mismas con unanimidad— avala la solvencia del documento final. No obstante, la principal limitación de este trabajo es que la revisión de la literatura no es exhaustiva, lo que reduce el volumen de trabajos obtenidos en la búsqueda bibliográfica, pudiendo generar potenciales sesgos en el análisis de los resultados. Sin embargo, la metodología de búsqueda y de selección de artículos permitió contar con los trabajos de mayor calidad.
En conclusión, con el objetivo de aportar un instrumento útil al clínico implicado en el manejo de los pacientes con EP, este consenso propone un conjunto de recomendaciones fundamentadas en la evidencia científica y en el conocimiento experto.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónLos autores agradecen a Laboratorios Menarini el apoyo económico prestado para la realización del trabajo.
Conflicto de interesesLos autores declaran haber recibido financiación de Laboratorios Menarini para la realización de este trabajo.
Los autores agradecen a Verónica Albert y Sonia Pisa, de GOC Networking, por su soporte en la conducción de la metodología del proceso de consenso.