La demencia de Alzheimer (DA) es una patología neurodegenerativa que causa declive cognitivo y motriz del paciente. El objetivo de este trabajo fue analizar la influencia de un programa de actividad física con relación a las funciones cognitivas, síntomas depresivos y capacidad funcional de una paciente con diagnóstico de DA probable. El sujeto, una mujer de 79 años, participó del programa durante tres meses, con frecuencia de tres veces semanales de 50min. Fueron utilizados el Cambridge Cognitive Examination, la Geriatric Depression Scale y la batería motriz de la American Alliance for Health Physical Education,Recreation and Dance. Los resultados referentes a los síntomas depresivos y la capacidad funcional fueron significativamente positivos. No hubo cambios con relación a las funciones cognitivas. En conclusión, este programa de actividad física parece constituirse en una intervención que contribuye en el tratamiento del paciente con DA, al mejorar la capacidad funcional y estimular las tareas cognitivas.
Alzheimer's dementia (AD) is a neurodegenerative disorder that causes motor and cognitive decline. The aim of this study was to analyze the influence of a specific physical activity program on the cognitive, depressive symptoms and functional capacity of patients with diagnosis of probable AD. The subject, a 79-year old woman, participated in this program for three months, with 50min sessions three times a week. The instruments used were the Cambridge Cognitive Examination; the Geriatric Depression Scale; and the Battery of the American Alliance for Health Physical Education, Recreation and Dance. The results in relationship with the depressive symptoms and functional capacity were significantly positive. There were no changes in regards to the patient's cognitive functions. In conclusion, this physical activity program seems to be an important part of the treatment for patients with AD, as it improves the functional capacity and also stimulates cognitive tasks.
Delirios, alucinaciones, depresión, insomnio, ansiedad, agresividad y agitación son comúnmente evidenciados como una posible sintomatología de la demencia de Alzheimer (DA)1. El diagnóstico de esta demencia es efectuado a través de procedimientos clínicos que incluyen una evaluación detallada, examen de la condición mental y actividades funcionales del diario vivir, exámenes complementarios y de neuroimagen estructural. Con relación a la cognición, el paciente debe exteriorizar comprometimiento progresivo de la memoria reciente, en conjunto con alteraciones en otros procesos mentales, como lenguaje, reconocimiento, praxias y estructura del pensamiento2,3.
Según Herrera et al4, la prevalencia de la DA afecta cerca del 2,1% de la población con más de 70 años de Brasil, alcanzando índices superiores en edades más avanzadas. Aunque el acometimiento primario sea de naturaleza cognitiva, con la evolución del cuadro clínico también existe acometimiento motriz5. Como medida no farmacológica, la actividad física ha sido sutilmente investigada en esta población.
Algunas investigaciones han evidenciado resultados significativos en cuanto a las alteraciones deficitarias de las modificaciones en el estilo de vida, con indicadores de preservación o atenuación de los síntomas depresivos y comportamentales6. Según Schuit et al7, individuos activos que realizan actividad física tres veces a la semana durante una hora o más pueden reducir no solamente el riesgo de enfermedades cardiovasculares o metabólicas, sino también el riesgo de deterioro cognitivo, especialmente en personas con predisposición genética para DA.
La preservación de la funcionalidad motriz del individuo con DA puede proporcionar un mejor desempeño mioarticular, lo que puede representar una contribución importante en la disminución de algunos problemas comunes que afectan al cuidador con relación al nivel de estrés, depresión y ansiedad8.
El objetivo del presente estudio fue analizar la influencia de un programa de actividad física sistematizado y personalizado sobre las funciones cognitivas, síntomas depresivos y capacidad funcional de una paciente con diagnóstico DA probable.
Caso clínicoSujetoAMJ, 79 años, sexo femenino, de raza negra, casada, no alfabetizada, ama de casa y natural de Río Claro, SP, Brasil, relata alteración de la memoria reciente iniciada hace seis meses, con declinar progresivo de la memoria de larga duración y desorientación temporal y espacial. Según su hijo, AMJ ha presentado dificultades en el reconocimiento de lugares, objetos y personas; se ha olvidado de los nombres de familiares, padece dificultad semántica, apraxia ideomotora e ideativa. Su hijo relata, aun, dependencia de la paciente en actividades básicas de la vida diaria, necesitando de supervisión constante en cuanto a sus conductas. La paciente fue encaminada al Ambulatorio de Neuropsiquiatría y Salud Mental del Anciano, del Hospital de Clínicas de la Universidade Estadual de Campinas (UNICAMP), para evaluación clínica.
Las evaluaciones neuropsicológicas y neuropsiquiátricas registraron diagnóstico de DA probable, con detrimento cognitivo y funcional compatibles con nivel grave de la enfermedad, según la Estadificación Clínica en Demencia9. El examen neurológico confirmó lentitud psicomotora bilateral simétrica. La evaluación, a través del CAMCOG (Cambridge Cognitive Examination)10, confirmó compromiso reciente de memoria, desorientación alopsíquica y autopsíquica, compromiso del lenguaje expresivo y comprensivo, apraxia ideomotora e ideativa, agnosia visual, pensamiento concreto ilógico, además de síntomas sicóticos (delirios de persecución y robo) y conductas de riesgo. El puntaje de la paciente en el CAMCOG fue restringido a 22 puntos, lo que sugiere demencia grave, recibiendo tratamiento farmacológico con anticolinesterásico11. Asimismo, se indicó que la paciente realizase un programa de actividad física específica.
Este estudio cumplió las recomendaciones de la Declaración de Helsinki y obtuvo el consentimiento previo del Comité de Ética en Pesquisa de la Universidade Estadual Paulista (UNESP, Rio Claro, SP, Brasil). El responsable firmó un término de consentimiento informado, basado en la Resolución 196/96 del Ministerio de Salud de Brasil.
Protocolo de evaluaciónLa paciente fue evaluada en cuanto a las funciones cognitivas, a través del CAMCOG10; para cuantificar los síntomas depresivos se utilizó la Geriatric Depression Scale (GDS)12; y para medir la capacidad funcional fue utilizada la batería motriz de la American Alliance for Health Physical Education, Recreation and Dance (AAHPERD)13.
El CAMCOG forma parte del CAMDEX (Cambridge Examination for Mental Disorders of the Elderly), y evalúa las funciones cognitivas. Está dividido en diez secciones que investigan orientación, lenguaje/comprensión y expresión, memoria remota y reciente, aprendizaje, atención, praxias, funciones ejecutivas y percepción. El puntaje varía de 0 a 105, y puntajes elevados indican funciones cognitivas preservadas.
La GDS es una escala simple compuesta de 30 preguntas, que permite cuantificar los síntomas depresivos. El puntaje final corresponde a la puntuación formada por la sumatoria de respuestas “sí” y “no” a preguntas específicas. Valores más elevados determinan síntomas depresivos más intensos.
La batería de la AAHPERD consiste en cinco test motrices que incluyen los siguientes componentes de la capacidad funcional: agilidad/equilibrio dinámico, coordinación, flexibilidad, resistencia de fuerza de miembros superiores y resistencia aeróbica general/habilidad de la marcha. Para la realización de éstos, fueron necesarias orientaciones verbales específicas y demostraciones. En los test de coordinación, agilidad/equilibrio dinámico y resistencia de fuerza de miembros superiores, el evaluador realizó las actividades y solicitó al participante que repitiera la acción. Para la medida de la resistencia aeróbica general fue necesario el acompañamiento y la estimulación verbal del evaluador durante todo el test.
Protocolo de entrenamientoLas sesiones del programa de actividad física fueron realizadas tres veces a la semana en días no consecutivos, en período matutino, con 50min de duración por un período de tres meses.
El protocolo de entrenamiento fue adaptado conforme a la sintomatología característica de la paciente. El modelo realizado consistió en un circuito formado por cinco estaciones que se componían de actividad física y estimulación cognitiva. El circuito era repetido dos veces durante la sesión de entrenamiento. La primera era rica en informaciones pertinentes a las orientaciones espaciales y temporales, así como también la estimulación cognitiva (descripciones, cantigas e historia familiar) simultáneamente a las acciones motoras. En la segunda repetición, el profesional de educación física realizaba el mínimo de orientación, pretendiendo exigir de la participante la activación de sus estructuras cerebrales específicas, relacionadas con la memoria, la atención, la concentración y el planeamiento de la acción. En algunas sesiones se utilizó un aparato específico de verificación de la frecuencia cardíaca para medir el esfuerzo cardiovascular exigido durante el entrenamiento. El entrenamiento fue adaptado de forma que el esfuerzo exigido a la participante fuera cercano al 80% de la frecuencia cardíaca máxima. Como medida de seguridad, durante las sesiones también se medía la presión arterial. A medida que las actividades eran ejecutas con mayor facilidad (adaptación), se añadían tobilleras con cargas de 1 y 2 kg.
Las actividades realizadas en el circuito tenían las siguientes características:
- •
“Estación 1. Equilibrio”: en esta estación, la participante era estimulada a caminar sobre una cinta de 3 m, en distintas trayectorias (hacia adelante, hacia atrás y desplazamientos latelares). La sobrecarga utilizada consistió en el uso de una plataforma de 5, 15 y 30cm de altura. En esta estación se exigió de la paciente, principalmente, atención y concentración.
- •
“Estación 2. Noción espacial”: con la utilización de un arco de plástico de 90cm de diámetro, la participante ejecutaba las siguientes tareas: entrar y salir del arco, girar 360° dentro del arco, contornear el arco desde fuera, colocar las manos dentro del arco, tomar el arco del piso con las dos manos, pasar a través de su cuerpo hacia la cabeza y aplaudir soltando el arco. La sobrecarga consistió en dificultar la realización del ejercicio, disminuyendo el diámetro del arco a 80 y 70cm. La paciente era estimulada a memorizar la secuencia de las tareas.
- •
“Estación 3. Fuerza”: como equipamiento para la ejecución de esta tarea, se utilizaron 2 balones de diferentes tamaños y pesos. Se efectuaron movimientos de patear y remesar los balones de goma. La sobrecarga consistió en remesar y conducir, con los pies, balones de medicine-ball de 1, 2, 3 y 4kg. Durante la realización de esta actividad, la paciente era estimulada a hacer cálculos del número de veces que remesaba los balones.
- •
“Estación 4. Agilidad”: la participante tenía que transitar en zigzag por entre seis conos, cantando la misma cantiga, acompañada por el profesional. La sobrecarga se caracterizó por la disminución de espacios entre los conos. Esta actividad exigía de la paciente atención, concentración y comprensión del lenguaje y expresión.
- •
“Estación 5. Propiocepción”: se utilizaron 2 bancos de step, ambos con 15cm de altura y 75cm de largo, colocados en paralelo. La participante subía y bajaba de distintas formas y lados (adelante, atrás, costados). La sobrecarga consistió en utilizar trozos de esponjas de alta densidad con alturas de 30 y 40cm. Esta tarea permitía la estimulación de las funciones ejecutivas, percepción y praxias.
Con el objetivo de promover el máximo de estimulación somatosensorial, las sesiones de entrenamiento fueron realizadas en distintos lugares, con diferentes texturas de pisos (tatami, cerámica, de goma, pasto y gimnasio específico de gimnasia artística). Durante la realización de estas tareas, estaban siempre presentes un profesional de educación física, un kinesiólogo y el cuidador responsable de la paciente.
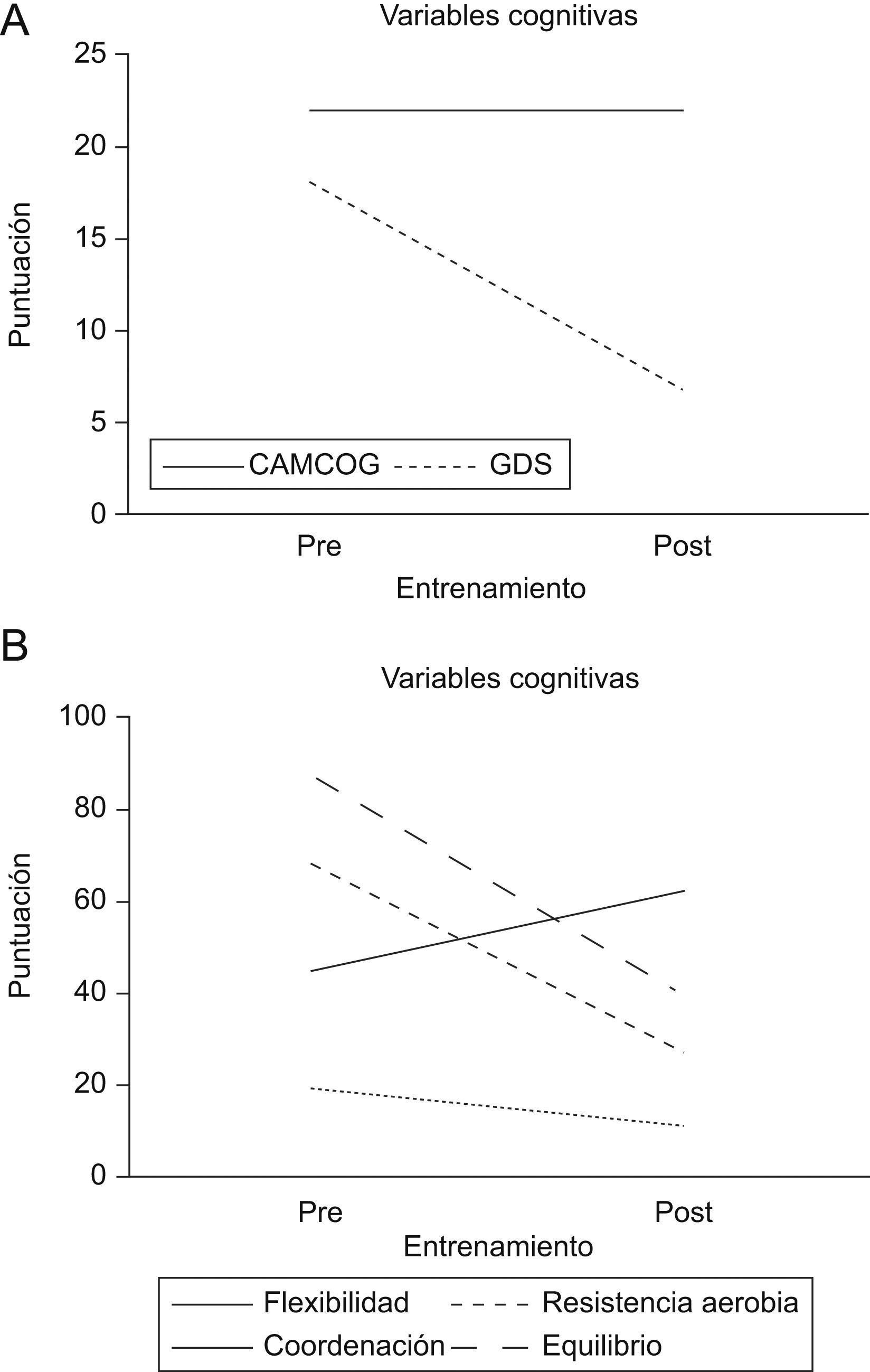
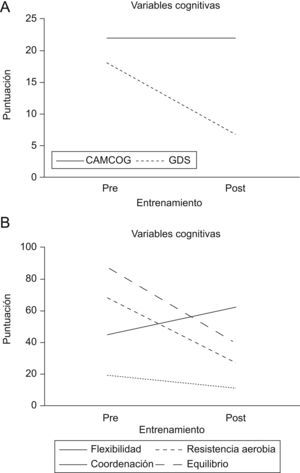
ResultadosEn el período de tres meses, se realizaron 36 sesiones de entrenamiento. La participante no compareció a dos sesiones y solamente una vez la actividad tuvo que ser interrumpida por quejas por parte de la paciente de incomodidad gástrica e intestinal. En la figura 1 están las variables cognitivas y motrices de la participante, antes y después de la práctica de actividad física.
En relación con las funciones cognitivas, no hubo cambio de valores del test CAMCOG pre y post entrenamiento, permaneciendo un valor de 22 puntos en las evaluaciones inicial y final. La actividad física proporcionó una reducción de los síntomas depresivos de la paciente, haciendo que la puntuación de la GDS cambiase de 18 a 7 puntos.
El programa de actividad física sistematizado y personalizado también proporcionó mejoras en las variables físicas. En relación con los test motrices de la AAHPERD, la flexibilidad de la paciente aumentó de 45 a 62cm; la coordinación mejoró, variando de 68 a 28 s; el test de equilibrio dinámico cambió de 87 a 40 s, y la resistencia aeróbica general fue también beneficiada por el programa, disminuyendo el tiempo de la actividad de 19,1 a 11,7min.
DiscusiónSíntomas depresivos son fenómenos psicopatológicos frecuentes en la DA14,15. La práctica de actividad física, por ende, puede ejercer un efecto benéfico al paciente con síntomas depresivos. Existe en la literatura médica un estudio que sugiere que la actividad física, asociada a la red de apoyo social, puede beneficiar al paciente, incluso con el aumento de la acción de neurotransmisores16. En este estudio, la disminución en la GDS ha sido asociada, también, a la práctica regular y sistematizada de actividad física.
En cuanto a la capacidad funcional, el programa de entrenamiento parece haber sido adecuado y reveló también una mejora en todos los componentes medidos por la batería de la AAHPERD. Estos datos corroboran los resultados del estudio de Teri et al17, que analizaron 153 pacientes con DA, promedio de edad de 78 años, donde los sujetos participaron durante tres meses de un programa de actividad física que incluía actividades aeróbicas, fuerza, equilibrio y flexibilidad. Los autores encontraron una mejora significativa (p<0,05) en la salud física de los pacientes, aunque la evaluación utilizada haya sido diferente entre los estudios. Teri et al17 utilizaron una escala subjetiva que ponderaba las actividades desarrolladas por los pacientes. El presente estudio optó por medir separadamente cada componente de la capacidad funcional.
Los resultados obtenidos antes y después del programa de actividad física sistematizado con la paciente AMJ para flexibilidad, coordinación, agilidad/equilibrio dinámico, resistencia de fuerza de los miembros superiores y resistencia aeróbica general, evidenciaron que el protocolo de entrenamiento elegido contribuyó a la independencia física y funcional de la paciente. Comparándose los datos de AMJ con el estudio de Zago y Gobbi18, que analizaron ancianas sin demencia de 60 a 70 años, se pudo notar que el desarrollo del componente flexibilidad y resistencia de fuerza de los miembros superiores fue clasificado como “muy débil” y, después de la intervención, solamente “débil”. De acuerdo con esta clasificación, los resultados de los demás componentes de la capacidad funcional fueron inferiores a los valores encontrados en el estudio. Entre tanto, se puede inferir que la práctica regular de actividad física puede minimizar las diferencias con relación a los componentes inhibitorios de la capacidad funcional del propio envejecimiento.
Los autores de esta investigación consideraron necesario el uso de una escala de evaluación específica para el equilibrio, siendo esta variable frecuentemente afectada en los individuos con DA19. Después del entrenamiento, AMJ obtuvo mejora significativa de esta variable, con consecuente disminución del riesgo de caídas, dato también evidenciado por Jesen et al20, que verificaron efecto de la actividad física regular en 378 pacientes con demencia, durante 11 semanas.
Concluyendo, los datos del presente estudio indicaron que un programa de actividad física sistematizado y personalizado contribuye al mantenimiento de la capacidad funcional (flexibilidad, coordinación, agilidad, equilibrio, resistencia de fuerza y resistencia aeróbica general) así como a la estimulación de las funciones cognitivas en personas con DA, principalmente con relación a la atención, concentración y memoria reciente.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.