En algunos estudios se ha observado que los principales motivos de ingreso hospitalario en lupus eritematoso sistémico son actividad de la enfermedad o infección. Sin embargo, en nuestro medio, hasta donde se sabe, las causas de hospitalización no han sido estudiadas. El objetivo de este estudio fue describir las causas de hospitalización y la evolución intrahospitalaria de pacientes con esta enfermedad.
MétodosEstudio descriptivo, retrospectivo. Se evaluaron ingresos a hospitalización (enero de 2006-agosto de 2012) de pacientes con lupus eritematoso sistémico mayores de 18 años de edad.
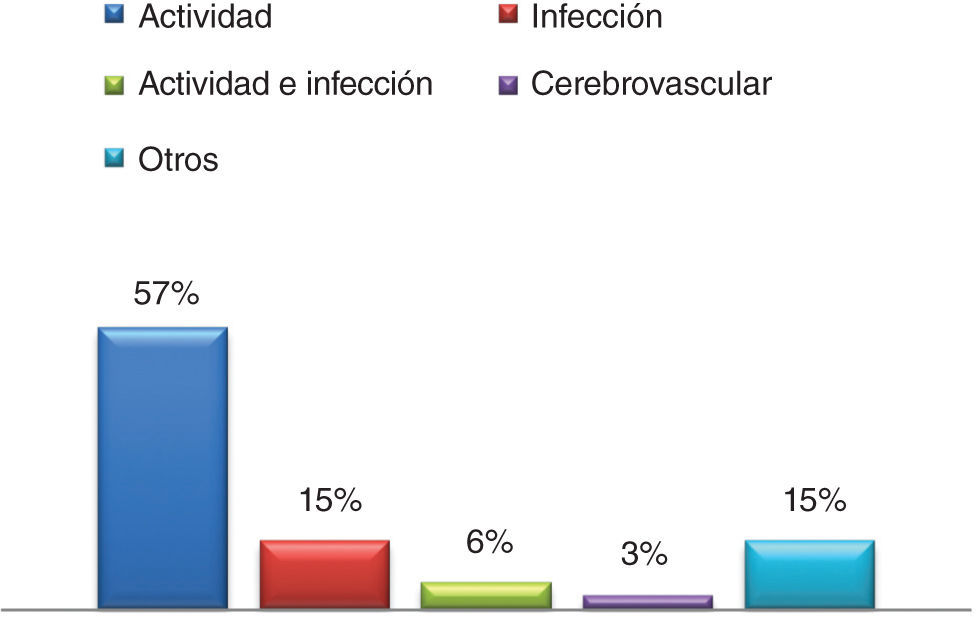
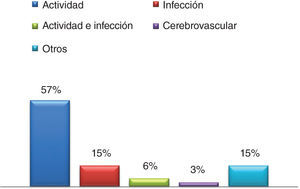
ResultadosUn total de 130 pacientes (208 ingresos o episodios hospitalarios) fueron evaluados. La principal causa de hospitalización fue actividad de la enfermedad (57%), seguida de las infecciones (15%). La afección renal fue la principal causa de hospitalización por actividad (74%). 18% de los pacientes presentaron, al menos, una complicación intrahospitalaria, siendo la infección la más frecuente (64%). Trece de los 130 pacientes (10%) fallecieron intrahospitalariamente.
ConclusionesSe observó, como principal causa de hospitalización, la actividad de la enfermedad. Las infecciones representaron la principal causa de complicación intrahospitalaria.
Some studies have found that the main reasons for hospital admission in systemic lupus erythematosus are either disease activity or infection. However, in our environment, and to our knowledge, the causes of hospitalization have not been studied. The aim of this study was to describe the causes of hospitalization and hospital course of patients with this disease.
MethodsA descriptive, retrospective study was conducted. Hospital admissions were evaluated (January, 2006 – August, 2012) of patients with systemic lupus erythematosus over 18 years old.
ResultsA total of 208 hospital admissions were evaluated. The main cause of hospitalization was disease activity (57%), followed by infection (15%). Nephritis was the leading cause of hospitalization for activity (74%), and 18% of patients experienced, at least, one nosocomial complication, with infection being the most common (64%). Thirteen of the 130 patients (10%) died during hospitalization.
ConclusionsLupus activity was the leading cause of hospitalization. Infections were the main cause of nosocomial complication.
Se ha observado que, anualmente, hasta 50% de los pacientes con lupus eritematoso sistémico (LES) atendidos en clínicas especializadas de lupus, requieren atención hospitalaria1,2. En algunos centros los pacientes con LES representan el principal grupo de admitidos para hospitalización, dentro de los sujetos con enfermedades reumáticas3,4. Con frecuencia, las indicaciones de hospitalización en este grupo de pacientes son graves y potencialmente fatales. La necesidad de hospitalización es un componente importante del costo del cuidado del paciente con LES2,5.
En algunos estudios se han descrito como principales motivos de ingreso hospitalario en LES la actividad de la enfermedad o la infección1,6. Sin embargo, en nuestro medio, las causas de hospitalización, hasta donde se sabe, no han sido estudiadas.
El objetivo de este estudio fue establecer los motivos o indicaciones de hospitalización y la evolución intrahospitalaria de los pacientes con LES atendidos en un centro hospitalario de cuarto nivel de complejidad en la ciudad de Medellín, Colombia.
MétodosSe realizó un estudio descriptivo, retrospectivo, en el que se incluyeron todos los episodios de ingreso hospitalario en pacientes mayores de 18 años, con diagnóstico de LES (por criterios revisados del Colegio Americano de Reumatología de 1997), de menos de 10 años de evolución, admitidos en un hospital universitario de referencia entre enero de 2006 y agosto de 2012. Para la identificación de los pacientes se evaluaron todas las historias clínicas que en el periodo de tiempo de interés se les hubiera asignado como diagnóstico, los códigos CIE-10: M320, M321, M328 y M329. Se excluyeron: los sujetos con otras enfermedades reumáticas, que no hubieran sido evaluados por reumatología durante la hospitalización, que permanecieron hospitalizados por un periodo inferior a 48 horas, a menos que se debiera a fallecimiento; las historias clínicas incompletas que dificultaran la obtención de la información, los pacientes en terapia de reemplazo renal, los individuos con neoplasias, quienes tuvieran más de 10 años de evolución del LES y los trasplantados.
Los datos fueron consignados en un formulario sistematizado diseñado con anterioridad. Se registraron variables sociales y demográficas (edad, sexo); variables clínicas basales (tiempo de evolución de la enfermedad, criterios de clasificación reunidos durante la evolución de la enfermedad, afección sistémica y órgano específica al momento de la hospitalización, medicamentos recibidos hasta el momento de la hospitalización, motivo de hospitalización); de evolución intrahospitalaria (afección orgánica o sistémica detectada intrahospitalariamente, complicaciones intrahospitalarias, días de estancia en hospitalización, días de estancia en unidad de cuidados intensivos o especiales, muerte intrahospitalaria y causas de muerte). Los resultados se muestran como medidas de resumen y dispersión de acuerdo con la naturaleza de las variables. Los análisis se realizaron con el paquete estadístico SPSS (Statistical Product for Service Solutions) versión 18.
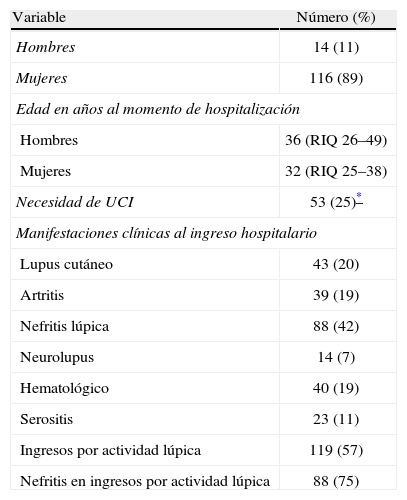
ResultadosUn total de 492 ingresos hospitalarios fueron detectados. De ellos se incluyeron 208 episodios de pacientes que cumplían con los criterios de inclusión y de exclusión descritos, correspondiendo a 130 pacientes, 116 mujeres y 14 hombres; la mediana de edad al momento de la hospitalización fue de 32 (IRQ 25–38) y 36 (IRQ 26–49) años, respectivamente (tabla 1).
Características de pacientes con lupus eritematoso sistémico hospitalizados entre enero de 2006 y agosto de 2012 en un Hospital Universitario de referencia
| Variable | Número (%) |
| Hombres | 14 (11) |
| Mujeres | 116 (89) |
| Edad en años al momento de hospitalización | |
| Hombres | 36 (RIQ 26–49) |
| Mujeres | 32 (RIQ 25–38) |
| Necesidad de UCI | 53 (25)* |
| Manifestaciones clínicas al ingreso hospitalario | |
| Lupus cutáneo | 43 (20) |
| Artritis | 39 (19) |
| Nefritis lúpica | 88 (42) |
| Neurolupus | 14 (7) |
| Hematológico | 40 (19) |
| Serositis | 23 (11) |
| Ingresos por actividad lúpica | 119 (57) |
| Nefritis en ingresos por actividad lúpica | 88 (75) |
El promedio de estancia hospitalaria fue de 14 días (rango entre 2 y 150 días). Por años, el número de hospitalizaciones fue el siguiente: 33 en 2006, 46 en 2007, 42 en 2008, 33 en 2009, 21 en 2010, 16 en 2011 y 17 en el primer semestre de 2012.
La principal causa de hospitalización fue actividad de la enfermedad (57%), seguida por infecciones (15%); los otros motivos de hospitalización se detallan en la figura 1. Hasta un 6% de los pacientes tenía simultáneamente actividad de la enfermedad e infección como causa de hospitalización.
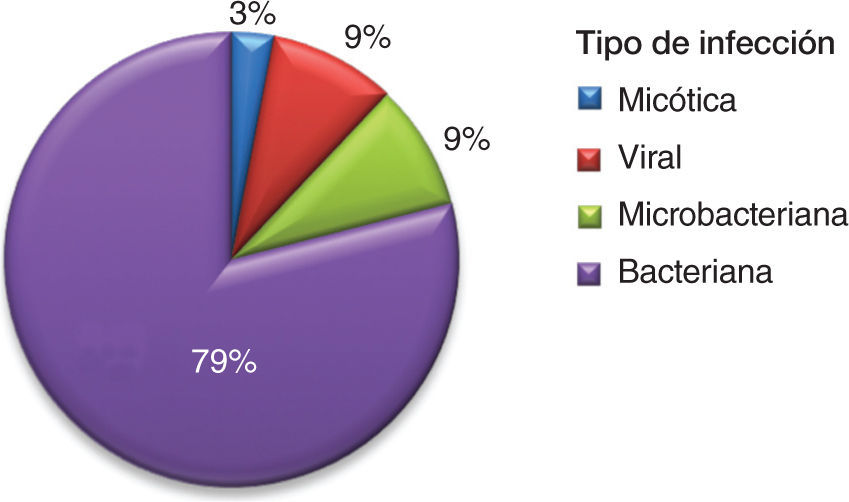
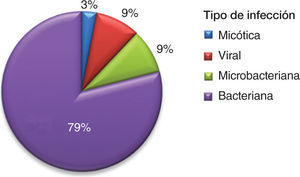
La afección renal fue la principal causa de hospitalización por actividad (74%). Desafortunadamente, con los datos consignados en las historias clínicas, no fue posible calcular SLEDAI de forma retrospectiva en todos los pacientes. Las infecciones, como causas de hospitalización, se presentan en la figura 2.
De los 208 ingresos, 49 (23.5%) correspondieron a diagnóstico de novo de LES; de éstos, los ingresos por actividad lúpica fueron equivalentes al 41%. 25.5% requirió manejo en unidad de cuidados intensivos.
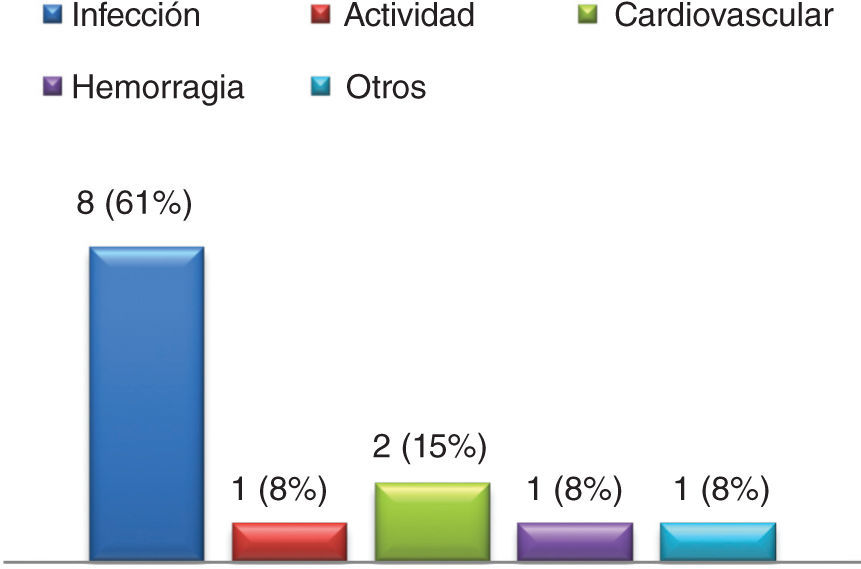
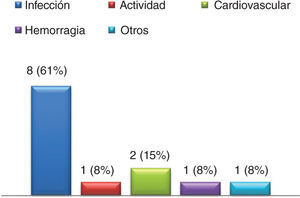
En 18% de los episodios se presentó, al menos, una complicación intrahospitalaria, siendo la infección la más frecuente (64%). Fallecieron intrahospitalariamente 13 pacientes, correspondiendo al 6% de los ingresos y al 10% de los pacientes. En la figura 3 se presentan las causas de muerte intrahospitalaria.
DiscusiónSe encontraron como principales motivos de hospitalización en esta cohorte de pacientes con LES, la actividad de la enfermedad y las infecciones, en concordancia con lo observado en otros estudios1,3.
En esta población, la nefritis proliferativa (75%) fue la principal causa de hospitalización por actividad de la enfermedad (74%); en otros estudios, el porcentaje de pacientes hospitalizados con nefritis es inferior (11 a 46%)6–8; esto podría ser explicado por la etnicidad (todos los sujetos incluidos fueron mestizos o afrocolombianos) y por una alta frecuencia de diagnóstico reciente de LES (41% de las hospitalizaciones por actividad correspondían a LES de novo) igualmente, se observó un promedio de días de estancia hospitalaria mayor al reportado en estudios previos (14 vs. 4–8.5 días)1,6,7,9.
Se conoce con claridad que los individuos con LES son más susceptibles al desarrollo de infecciones que la población general10,11 y que esta mayor susceptibilidad obedece a factores genéticos, factores propios de la enfermedad o intrínsecos, y al uso de inmunosupresores (factores extrínsecos)10,12,13. Esto es relevante porque, de acuerdo con lo observado en el presente estudio, las infecciones representan el segundo motivo de ingreso hospitalario y la primera causa de complicación intrahospitalaria y de muerte, sobresaliendo las bacterianas como las de mayor frecuencia.
Los primeros dos factores de susceptibilidad a infección referidos no son modificables, pero el tercero (inmunosupresión farmacológica) es susceptible de control. Hasta un 13% de las hospitalizaciones en LES pueden ser evitadas y las infecciones son las principales causas de hospitalización evitables14.
Algunos autores han encontrado que el incremento en los niveles de creatinina, la actividad de la enfermedad y la necesidad de dosis altas de esteroides son predictores de infección intrahospitalaria15,16; como se expresó previamente, en el presente estudio, gran parte de los pacientes que requirieron manejo intrahospitalario tenía actividad de la enfermedad, especialmente nefritis; y, en consecuencia, necesitaron manejo inmunosupresor agresivo; adicionalmente, el tiempo de estancia hospitalaria fue mayor en comparación con otros lugares, condiciones éstas favorecedoras del desarrollo de infecciones.
Considerando el total de ingresos hospitalarios, la mortalidad fue similar a lo reportado en otros estudios (3–10%)4,6,9,17–19; las causas de muerte también fueron similares. Diferentes estudios han encontrado una mayor mortalidad entre los pacientes con LES manejados en UCI9,20,21; en el presente trabajo, hasta 25% de los pacientes requirió ingreso a este servicio y el 22% de éstos falleció.
Varios trabajos han demostrado que la probabilidad de muerte intrahospitalaria es menor cuando el paciente con LES es atendido en un centro con experiencia en su atención, respecto a los centros de atención convencionales o sin experiencia en el manejo de estos sujetos7,17,22. Por tanto, conocer las potenciales complicaciones en este grupo de pacientes incrementa la posibilidad de desenlaces hospitalarios favorables, toda vez que le permite al grupo de trabajo estar atento a su desarrollo para implementar tratamientos precoces e instaurar medidas preventivas. Este estudio pretendió incrementar el conocimiento de esas potenciales complicaciones.
ConclusionesSe observaron, como principales causas de hospitalización, en una cohorte de pacientes con lupus eritematoso sistémico en un hospital de referencia y de alta complejidad, la actividad de la enfermedad (especialmente renal) y las infecciones. Más de una tercera parte de los ingresos a hospitalización eran diagnósticos de novo. Las infecciones representaron la principal causa de complicación y mortalidad intrahospitalarias.
FinanciaciónRecursos propios.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Hospital Pablo Tobón Uribe.