Las lesiones vasculares asociadas con fracturas por los accidentes de motocicleta son de alta energía y representan un desafío para los servicios de traumatología. El objetivo fue determinar el tipo de lesiones vasculares asociadas con accidentes de motocicleta, su tratamiento e implicaciones.
Materiales y métodosEstudio retrospectivo descriptivo, en el cual se seleccionaron pacientes que tuvieron accidentes de motocicleta y solicitaron interconsulta al Servicio de Cirugía Vascular por sospecha de lesión en extremidades superiores o inferiores, en la Clínica Medical Proinfo de Bogotá, entre enero de 2015 y agosto de 2016. Se analizaron variables demográficas del tipo de lesión ortopédica, tipo de lesión vascular, arteria lesionada, tratamiento, indicación y complicaciones de la arteriografía, amputación y mortalidad.
ResultadosDe los 81 pacientes, 32 presentaron lesión vascular mayor (39%), 21 (25%) se trataron con puente en injerto autológo, 5 por métodos intravasculares (6,1%), 7 requirieron amputación mayor por el traumatismo (8,6%) y hubo mortalidad en 3 pacientes (3,7%). Se encontró relación entre la lesión arterial y la amputación del miembro (p=0,02), el riesgo de amputación por la existencia de lesión vascular fue cinco veces más alto, comparado con los pacientes que no presentaron lesión vascular (OR: 6,6; IC95%: 1,7-25,3).
DiscusiónLas lesiones vasculares asociadas con traumatismo por accidente de motocicleta corren un riesgo más alto de amputación mayor; el uso de arteriografía no mostró complicaciones asociadas ni retrasó el diagnóstico de los pacientes. El tratamiento integral del paciente es muy. importante para disminuir la morbimortalidad.
Nivel de evidencia clínicaNivel IV.
Given the increase in motor vehicles in Bogota city in recent years, caused by lack of effective means of transportation and adequate roads; associated with recklessness of motorcyclists, a new type of patient has emerged, all members of trauma response must be coordinated to save the patient's life and injured limb. Motorcycle accidents are high energy traumas that in most cases affect limbs and acute vascular injuries that lead to amputation or late complications are frequent. Early diagnostic arteriography is very important to detect complex lesions and allows us a therapeutic planning. The aim of the study is to determine the type of vascular injuries associated with motorcycle accidents and their treatment.
Materials and methodsWe performed a retrospective descriptive study, analyzing the patients who had motorcycle accidents. Variables were analyzed: Age, sex, type of orthopedic lesion, type of associated vascular lesion, lesioned artery, surgical or endovascular management, need for fasciotomies, indication and complications of arteriography, amputation and mortality at 30 days.
ResultsA total of 81 patients, with 32 patients with major vascular injury (39%), 21 patients (25%) with a graft-graft, 5 patients by methods endovascular (6%), 7 patients required major amputation due to trauma (8.6%), mortality in 3 patients (3.7%).
DiscussionEarly detection and specialized management of vascular injuries associated with motorcycles accidents is key for limb salvage. The incidence of amputation in spite of serious injuries is low. The integral management of the patient is very important to reduce morbidity and mortality.
Level of evidenceIV.
Las lesiones vasculares asociadas con fracturas de huesos largos en las extremidades, como las ocurridas en los accidentes de motocicleta, son de alta energía y representan un desafío para los servicios de traumatología. Actualmente se consideran un problema de salud pública al generar incapacidades largas en población joven y una alta incidencia de mortalidad y amputación mayor.
Estas fracturas se caracterizan por pérdida de tejido blando, exposición ósea y gran contaminación; además, cursan con otras lesiones asociadas, como traumatismo toracoabdominal o craneoencefálico. El tratamiento integral de estos pacientes es de vital importancia al tratar lesiones vitales inicialmente y, luego de ello, valorar la lesión vascular y el riesgo de amputación de la extremidad, tratando de intervenir la lesión vascular en un período no mayor de 6-8 horas después del accidente.
El objetivo principal de este trabajo fue revisar las lesiones vasculares asociadas con traumatismo por accidentes de motocicleta en la ciudad de Bogotá y mostrar el tratamiento y los resultados. Además, se evaluaron los factores asociados con la existencia de lesión vascular en accidentes de motocicleta y que pueden llevar a la muerte o amputación mayor, y determinar qué tipo de lesión ortopédica se asocia con más riesgo de lesión vascular.
Materiales y métodosEntre enero de 2015 y agosto de 2016 se atendió a 81 pacientes con traumatismo ortopédico grave secundario a accidentes de motocicleta de extremidades superiores e inferiores con sospecha de lesión vascular; se excluyó a aquellos pacientes que presentaron isquemia irreversible con parálisis y signos de necrosis tisular extensa, así como a aquellos pacientes que llegaban con amputación traumática. Tampoco se incluyó a los pacientes con lesiones vasculares asociadas con heridas por arma de fuego o heridas por arma cortopunzante. La Clínica Medical Proinfo, de la ciudad de Bogotá, es una institución de carácter privado de cuarto nivel de complejidad, con todos los servicios especializados para atención del paciente politraumatizado (cuidado intensivo, salas de cirugía, unidad de hemodinamia, cirugía vascular, ortopedia, neurocirugía y cirugía general), con protocolos desarrollados para el diagnóstico y tratamiento rápido de las lesiones vasculares producidas por accidentes de motocicleta y el tratamiento del traumatismo craneoencefálico o toracoabdominal asociado.
Se evaluaron las historias clínicas de manera retrospectiva y se examinaron las siguientes variables: edad, sexo, extremidad lesionada, tipo de lesión ortopédica,hallazgos del dúplex, indicación y hallazgos de la arteriografía, lesión vascular asociada, arteria lesionada, hueso lesionado, tratamiento de la lesión vascular, realización de fasciotomías, complicaciones de la arteriografía, amputación y mortalidad a 30 días (tabla 1).
Variables incluidas en el estudio
| Nombre | Naturaleza | Definición | Utilidad |
|---|---|---|---|
| Edad | Cuantitativa | Edad en años del paciente; se registra en números mayor a 18 | Variable de caracterización |
| Sexo | Cualitativa nominal | Se registra como hombre o mujer | Variable de caracterización y diferenciación para el análisis |
| Fecha de atención | Cualitativa | Definida entre enero de 2015 y agosto de 2016 | Variable de criterio de inclusión |
| Arteriografía | Cualitativa nominal | Registrada como el miembro en el cual se realiza: miembros inferiores o miembros superiores | Variable de caracterización y análisis |
| Indicación de arteriografía | Cualitativa nominal | Definida por sospecha clínica o por sospecha de resultado de dúplex | Variable de caracterización y análisis |
| Complicaciones por la arteriografía | Cualitativa nominal | Registrada como sí/no. Variable dicotómica | Variable de caracterización y análisis |
| Lesión arterial | Cualitativa nominal | Registrada como sí/no. Variable dicotómica | Variable clave del estudio, de caracterización y análisis |
| Tipo de lesión arterial | Cualitativa nominal | Clasificada como espasmo arterial, sección completa o pseudoaneurisma | Variable de caracterización y análisis |
| Arteria lesionada | Cualitativa nominal | Descripción de la arteria comprometida o lesionada | Variable de caracterización y análisis |
| Tipo de lesión general | Cualitativa nominal | Clasificada como: fracturas, traumatismo de tejido blando, luxaciones o luxofracturas | Variable de caracterización y análisis |
| Clasificación del tipo de fractura | Cualitativa ordinal | Clasificación de la fractura abierta según Gustillo y Anderson | Variable de caracterización y análisis |
| Sitio de la fractura | Cualitativa nominal | Descripción del área anatómica donde se presenta la fractura | Variable de caracterización y análisis |
| Manejo | Cualitativa nominal | Procedimiento realizado, clasificado como quirúrgico, intravascular o ninguno | Variable de caracterización y análisis |
| Fasciotomías | Cualitativa nominal | Registrada como sí/no. Variable dicotómica | Variable de caracterización y análisis |
| Amputación en los primeros 30 días | Cualitativa nominal | Registrada como sí/no. Variable dicotómica | Variable de caracterización y análisis |
| Muerte | Cualitativa nominal | Registrada como sí/no. Variable dicotómica | Variable de caracterización y análisis |
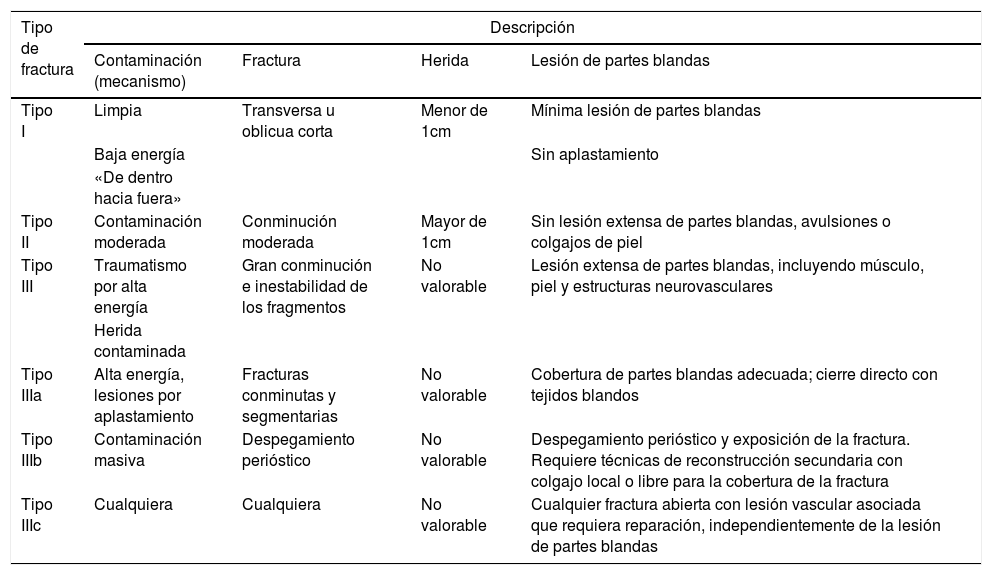
Puesto que las lesiones ortopédicas secundarias a accidentes de motocicleta son tan variadas y se encuentran en diferentes localizaciones, se clasificaron las lesiones en: fracturas, traumatismos de tejido blando, luxaciones y luxofracturas. Utilizamos la clasificación de Gustillo-Anderson para catalogar el tipo de fractura (tabla 2)1. Adicionalmente, se clasificó la lesión arterial en espasmo arterial, sección completa o pseudoaneurisma.
Clasificación de las fracturas abiertas
| Tipo de fractura | Descripción | |||
|---|---|---|---|---|
| Contaminación (mecanismo) | Fractura | Herida | Lesión de partes blandas | |
| Tipo I | Limpia | Transversa u oblicua corta | Menor de 1cm | Mínima lesión de partes blandas |
| Baja energía | Sin aplastamiento | |||
| «De dentro hacia fuera» | ||||
| Tipo II | Contaminación moderada | Conminución moderada | Mayor de 1cm | Sin lesión extensa de partes blandas, avulsiones o colgajos de piel |
| Tipo III | Traumatismo por alta energía | Gran conminución e inestabilidad de los fragmentos | No valorable | Lesión extensa de partes blandas, incluyendo músculo, piel y estructuras neurovasculares |
| Herida contaminada | ||||
| Tipo IIIa | Alta energía, lesiones por aplastamiento | Fracturas conminutas y segmentarias | No valorable | Cobertura de partes blandas adecuada; cierre directo con tejidos blandos |
| Tipo IIIb | Contaminación masiva | Despegamiento perióstico | No valorable | Despegamiento perióstico y exposición de la fractura. Requiere técnicas de reconstrucción secundaria con colgajo local o libre para la cobertura de la fractura |
| Tipo IIIc | Cualquiera | Cualquiera | No valorable | Cualquier fractura abierta con lesión vascular asociada que requiera reparación, independientemente de la lesión de partes blandas |
Fuente: Gustilo RB, Merkow RL, Templeman D. Current concept review. The management of open fractures. J Bone Joint Surg (Am). 1990;72:299-304.
Como parte del protocolo de atención, los cirujanos vasculares, de acuerdo con la evaluación clínica deciden la realización de exploración quirúrgica inmediata o realización de estudios vasculares. Si el paciente requiere una arteriografía diagnóstica, se le puede realizar tan pronto llega el paciente a la institución, a cualquier hora del día o la noche, en la sala de hemodinamia, lo que acorta los tiempos de diagnóstico y tratamiento, y mejora la oportunidad para la definición de la atención.
La arteriografía diagnostica se realizó en la sala de hemodinamia en todos los casos y su indicación estaba determinada por la existencia de signos clínicos que hacían sospechar lesión vascular como: ausencia o disminución de pulsos, historia de sangrado profuso en el sitio del traumatismo, disminución de la temperatura o palidez de la extremidad, dúplex que sospechara una lesión vascular o imposibilidad para realizar el dúplex vascular, dada la magnitud del traumatismo ortopédico y la dificultad técnica para su realización.
Técnica de la arteriografíaEl procedimiento diagnóstico para descartar o tratar la lesión vascular fue mediante una punción en la arteria femoral común. Con un introductor 5 French se avanzó una guía hidrofílica y con un catéter en J estándar se realizó siempre el estudio de la aorta abdominal en los casos de traumatismo de los miembros inferiores o de la aorta torácica ascendente y el arco en los casos de traumatismo de los miembros superiores ya que la evaluación del flujo vascular proximal es de suma importancia para realizar un plan quirúrgico en caso necesario o para establecer patologías arteriales previas que el paciente tenga y no se hayan diagnosticado. La punción en los casos de estudio de miembros inferiores siempre se realizó en sentido contralateral al sitio de lesión para no comprometer la circulación de la extremidad lesionada en casos de necesidad de exploraciones quirúrgicas o complicaciones con el sitio de punción de la arteriografía. El volumen de medio de contraste utilizado fue de menos de 30 ml.
La información fue recopilada en una tabla de datos de Microsoft Excel y fueron analizados con SPSS versión 20; se generaron estadísticos descriptivos de la totalidad de las variables. A excepción de la edad, todas las variables son categóricas o cualitativas, razón por la cual se utilizó el estadístico de la prueba de la chi cuadrada con el fin de encontrar asociación entre la lesión vascular y las otras variables. En el caso de las variables dicotómicas (sí/no), se estimó el riesgo (odds ratio, OR) por tratarse de un estudio retrospectivo.
Se obtuvo autorización del comité de ética de la clínica Medical Proinfo para la revisión de historias clínicas y se mantuvo la confidencialidad de la información, pues no se expuso ninguna identificación de pacientes y las fotografías tomadas tienen el consentimiento de los pacientes y familiares con propósitos educacionales y de investigación. De acuerdo con la convención de Helsinki para estudios de investigación en seres humanos, se clasifica como grado I y no representa ningún riesgo en la integridad o se transgrede el respeto a la identidad de los pacientes al ser un estudio de revisión de historias clínicas únicamente y analizar datos del tratamiento realizado en nuestra institución.
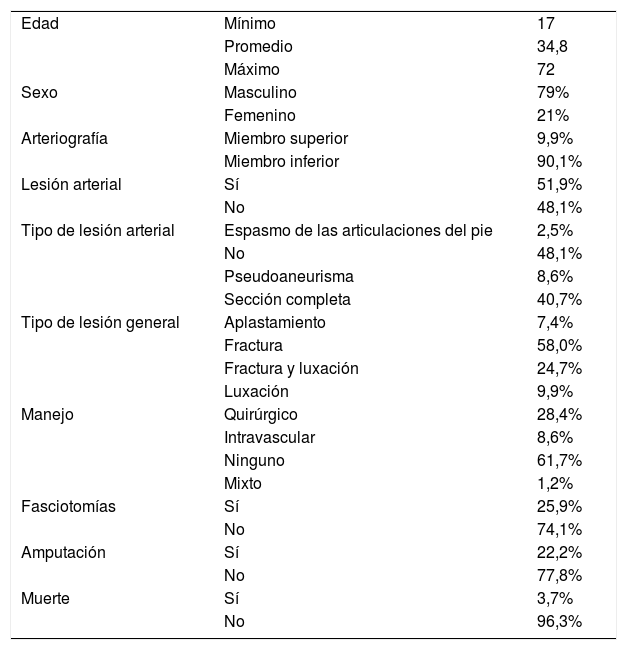
ResultadosSe estudió a un total de 81 pacientes, con una media de edad de 34 años (mínima de 17 y máxima de 72): el 79% fueron hombres (n=64) y el 21%, mujeres (n=17). Se realizó estudio arteriográfico en todos los pacientes, de miembros inferiores en el 90,1% (=73) y de miembros superiores en el 9,9% (n=8).
La arteriografía fue positiva y se encontró lesión arterial en el 51,9% de casos (n=42). De acuerdo con el tipo de lesión arterial, de 42 casos positivos, el 40,7% (n=33) tenían sección completa con ausencia de flujo distal de una arteria principal; el 8,6% (n=7), pseudoaneurisma y el 2,5% (n=2), espasmo arterial. Las arterias más comprometidas fueron la primera porción de la arteria poplítea en el 14,8% (n=12), la segunda porción de la arteria poplítea en el 6,2% (n=5); en el 9,9%, la arteria tibial anterior (n=8), y la arteria femoral superficial en el 4,9% (n=4). De acuerdo con el tipo de lesión ortopédica se encontró fractura abierta en el 58% (n=47), fractura y luxación en el 24% (n=20), luxación en el 9,9% (n=8) y aplastamiento en el 7,4% (n=6). Se realizó tratamiento quirúrgico en forma de un injerto femoropoplíteo en vena en el 28% (n=23), intravascular en el 8,6% (n=7) y mixto en el 1,2% (n=1). Se realizaron fasciotomías en el 25% (n=21). La incidencia de amputación en un período no mayor de 30 días después del traumatismo fue del 22% (n=18) y la mortalidad del 3,7% (n=3). El resumen de resultados se encuentra en la tabla 3.
Resumen de resultados
| Edad | Mínimo | 17 |
| Promedio | 34,8 | |
| Máximo | 72 | |
| Sexo | Masculino | 79% |
| Femenino | 21% | |
| Arteriografía | Miembro superior | 9,9% |
| Miembro inferior | 90,1% | |
| Lesión arterial | Sí | 51,9% |
| No | 48,1% | |
| Tipo de lesión arterial | Espasmo de las articulaciones del pie | 2,5% |
| No | 48,1% | |
| Pseudoaneurisma | 8,6% | |
| Sección completa | 40,7% | |
| Tipo de lesión general | Aplastamiento | 7,4% |
| Fractura | 58,0% | |
| Fractura y luxación | 24,7% | |
| Luxación | 9,9% | |
| Manejo | Quirúrgico | 28,4% |
| Intravascular | 8,6% | |
| Ninguno | 61,7% | |
| Mixto | 1,2% | |
| Fasciotomías | Sí | 25,9% |
| No | 74,1% | |
| Amputación | Sí | 22,2% |
| No | 77,8% | |
| Muerte | Sí | 3,7% |
| No | 96,3% |
La indicación de la arteriografía fue sospecha clínica en el 87,5% (n=71) y hallazgo de lesión vascular por dúplex en el 12,3% (n=10). No se presentó ninguna complicación asociada con la realización de la arteriografía. De los pacientes con fracturas abiertas, se clasificó la fractura según Gustillo-Anderson en: clase I, 2,5% (n=2); clase II, 3,7% (3); clase IIIa, 23,5% (19); clase IIIb, 12,3% (10); clase IIIc, 12,3% (10), y el 45,7% representaba otros tipos de lesiones.
Se encontró relación entre la lesión arterial y la amputación del miembro (p=0,02), el riesgo de amputación por la existencia de lesión vascular fue cinco veces más alto, comparado con los pacientes que no presentaron lesión vascular (OR: 6,6; IC95%: 1,7-25,3).
DiscusiónConsideramos muy importante este trabajo dado que en los últimos años la proliferación de las motocicletas en la ciudad de Bogotá ha sido exponencial y el número de pacientes atendidos por accidentes es elevado. Los accidentes de motocicletas tienen un impacto socioeconómico muy alto y se han convertido en un enorme problema para el sector sanitario y la capacidad productiva de nuestro país. La Organización Mundial de Salud (OMS), en su informe de 2007, afirma que 1,2 millones de personas pierden la vida como consecuencia de traumatismos causados por accidentes de tránsito, lo que significa que a diario mueren más de 3.000 personas por esta causa. Las lesiones que causan los accidentes por motocicleta son innumerables e incluyen abrasiones, contusiones y fracturas, entre otros; las zonas más afectadas del cuerpo son las extremidades y la cabeza, y el traumatismo craneoencefálico es la principal causa de muerte2.
Según la Organización Panamericana de la Salud, cada muerte por accidentes de tránsito representa, por término medio, una pérdida de alrededor de 30 años de esperanza de vida. En los países pobres, los accidentes de tránsito dejan pérdidas económicas de hasta el 1,5% del producto interior bruto (PIB). Las cifras resultan alarmantes y aún lo son más las tendencias observadas. Si persisten, para el 2020 se estima un crecimiento del 60%, con lo que los traumatismos por accidentes de tránsito se habrán convertido en un factor principal de la carga mundial de morbilidad y lesiones (ocuparían el tercer lugar en una lista de las 10 enfermedades o traumatismos más frecuentes)3,4.
En Colombia, el Instituto Javeriano de Salud Pública desarrolló una investigación denominada Patrón de mortalidad en motociclistas en Colombia 2000-2014, en cuyos resultados se mencionaba que cerca de 28.000 motociclistas murieron en accidentes de tránsito en ese período, lo cual representa un promedio de 2.000 casos al año; adicionalmente, los motociclistas pasaron de representar el 24% de las muertes en siniestros viales en el año 2001 a ser más del 45% en el año 2014 y los jóvenes entre 20 y 24 años eran las víctimas más frecuentes, y el 86% de ellos fueron varones5.
Los accidentes de motocicleta son traumatismos de alta energía que generan diferentes tipos de fracturas y lesiones de tejido bando; en casos de sospecha de lesión vascular, se deben agotar todos los recursos disponibles para su diagnóstico ya que una lesión no diagnosticada ni tratada a tiempo conlleva índices de amputación altos, aumento de costos y complicaciones a largo plazo irreparables. Las lesiones vasculares deben revascularizarse antes de 6-8 horas después de ocurrido el traumatismo; de otra manera, pasado este tiempo, la extremidad será irrecuperable.
La incidencia de la amputación en este tipo de traumatismos es mucho mayor que en las lesiones causadas por heridas por arma de fuego o cortopunzantes; en este tipo de traumatismos, la incidencia de pérdida de la extremidad es el 8%6, pero en las lesiones graves por aplastamiento y accidentes de motocicleta oscila entre el 10 y el 30%, y en otros estudios hasta el 40%7. En nuestro estudio alcanzó el 22%, que está dentro del parámetro internacional, y es una incidencia aceptable si se considera que muchos de los pacientes que se nos remiten presentan traumatismos de más de 12 horas de evolución de alta complejidad.
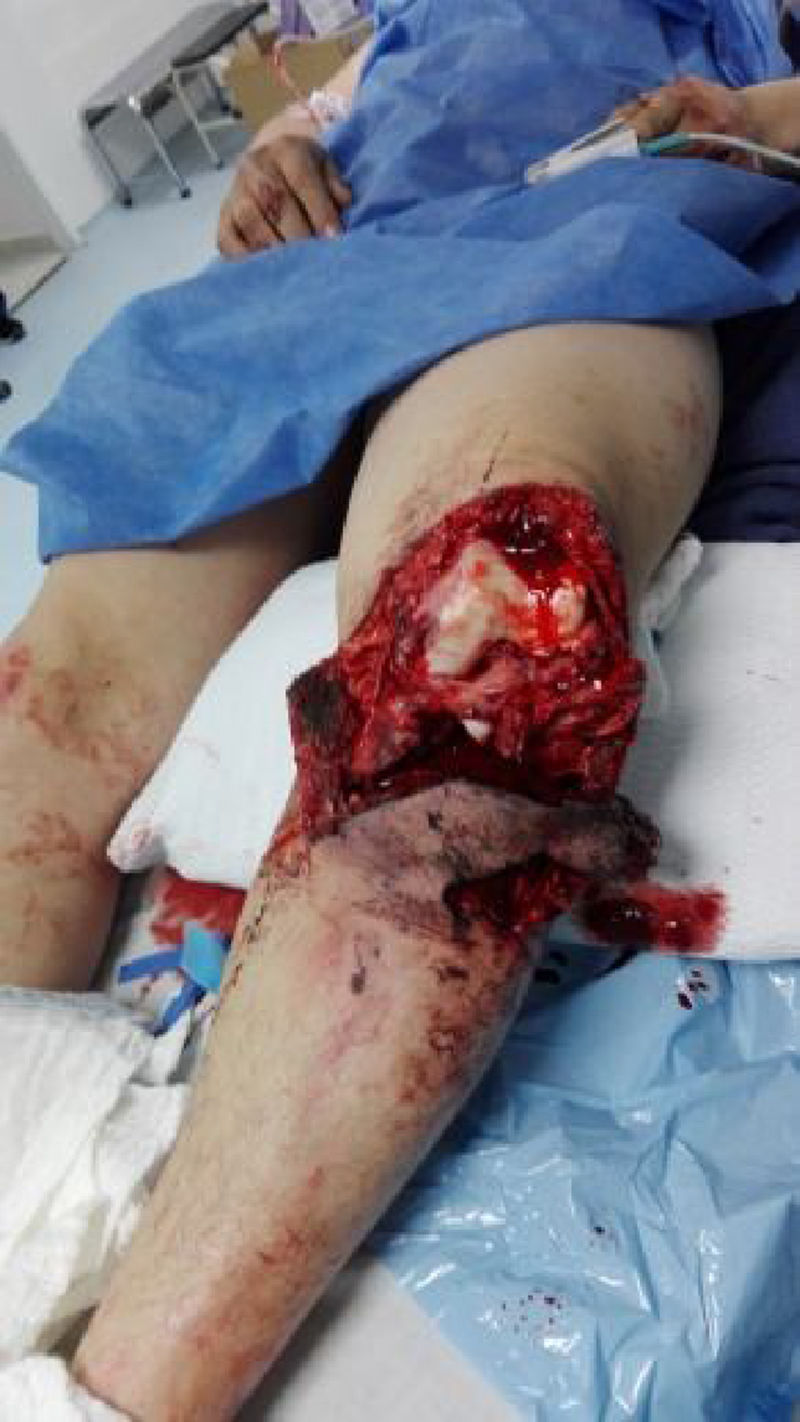
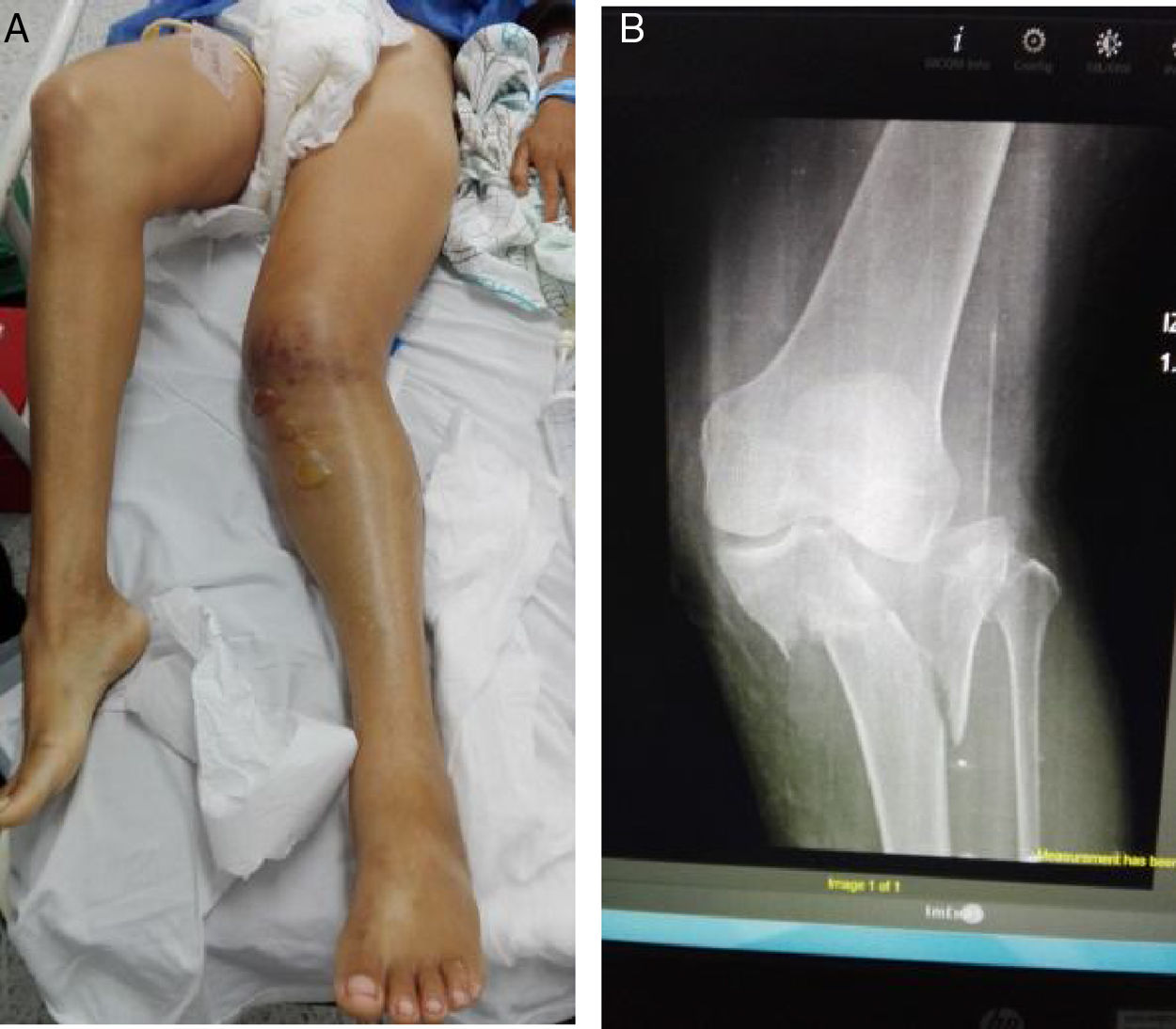
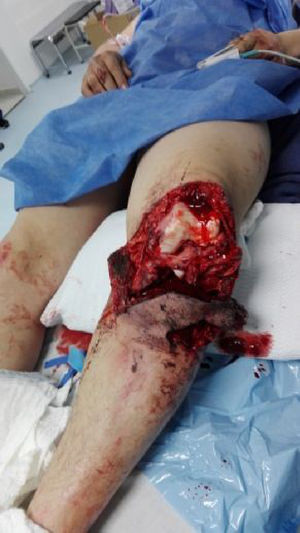
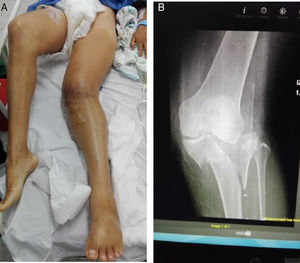
Estadísticamente, las lesiones vasculares se presentan en casos de fracturas de fémur supracondíleas, luxación de rodilla y fracturas de tibia proximal8,9; dada la complejidad de lesiones, diferentes clasificaciones y diversidad en el registro, decidimos dividir las lesiones ortopédicas en fracturas, luxaciones, luxofracturas y traumatismos por aplastamiento; en nuestro trabajo encontramos que las fracturas eran la principal causa de traumatismo ortopédico y las de tipo IIIa, según la clasificación de Gustillo-Anderson, fueron las más frecuentes en el momento de ingreso del paciente (fig. 1).
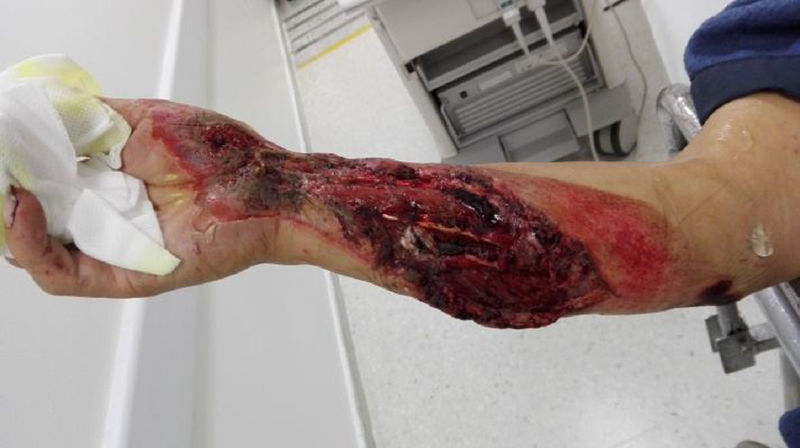
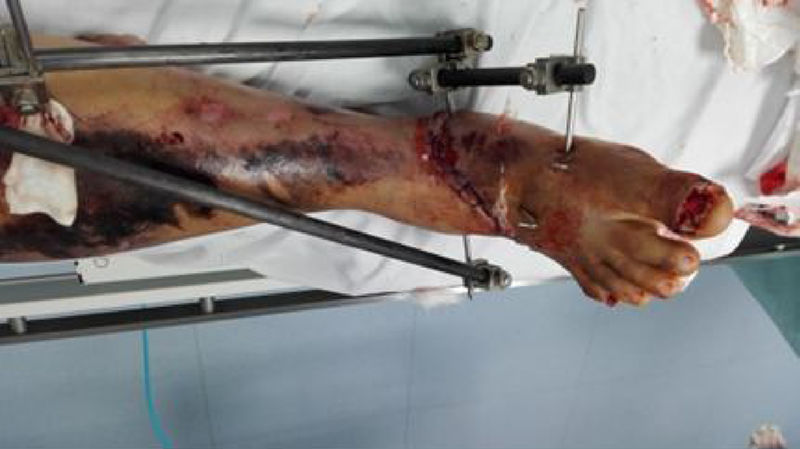
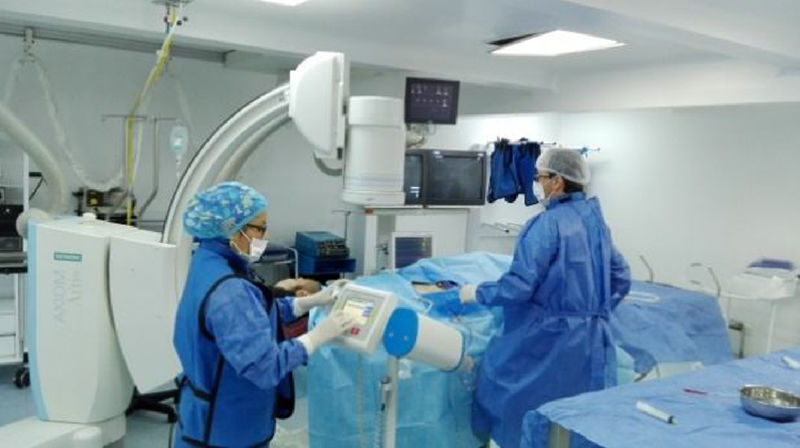
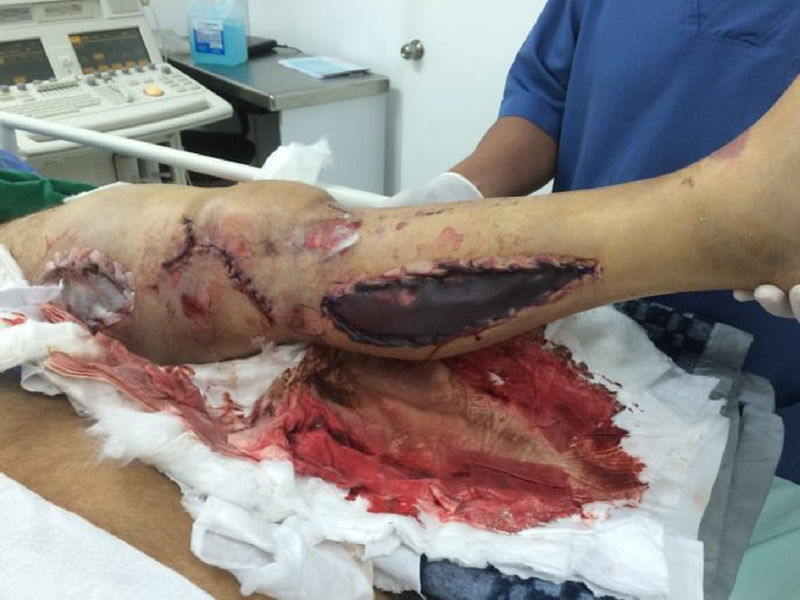
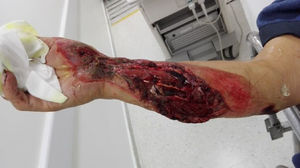
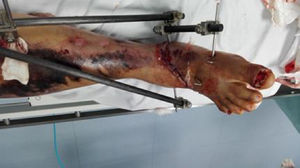
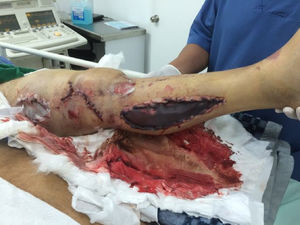
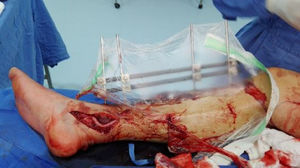
El manejo ortopédico en estos casos está basado en los principios de cirugía de control de daños, que para este tipo de lesiones es: fijación externa, fasciotomías, derivaciones intravasculares, lavado de foco de fractura y tratamiento antibiótico de amplio espectro; en nuestro estudio, no utilizamos ninguna derivación ya que los pacientes llegaban de manera aguda del sitio del traumatismo o de otros centros de referencia, pero sin manejo vascular, y optábamos por reconstrucciones inmediatas. Las derivaciones intravasculares están indicadas cuando no se puede llevar a cabo la reparación vascular dada la imposibilidad técnica, falta de cirujano vascular para el procedimiento o cuando es necesario realizar una cirugía de control de daños vascular y esperar a que el paciente se recupere para proceder a una reconstrucción definitiva en un segundo tiempo, en vista de acidosis y coagulopatía del paciente (figs. 2 y 3)10–12.
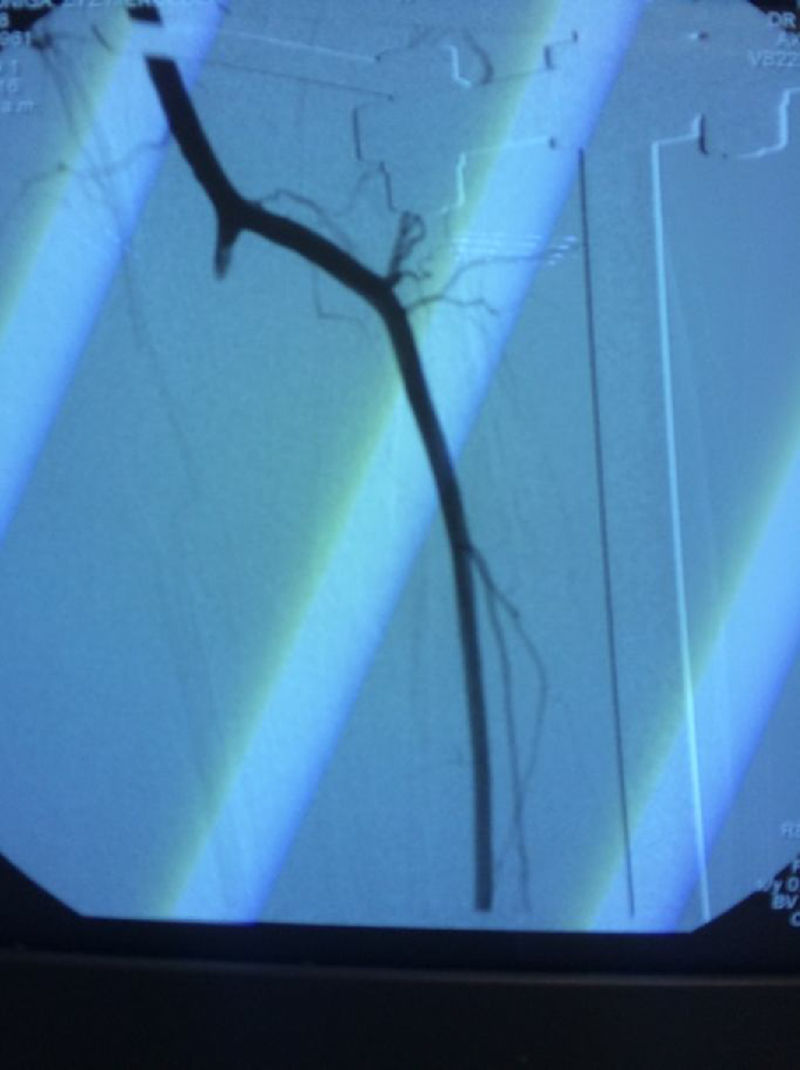
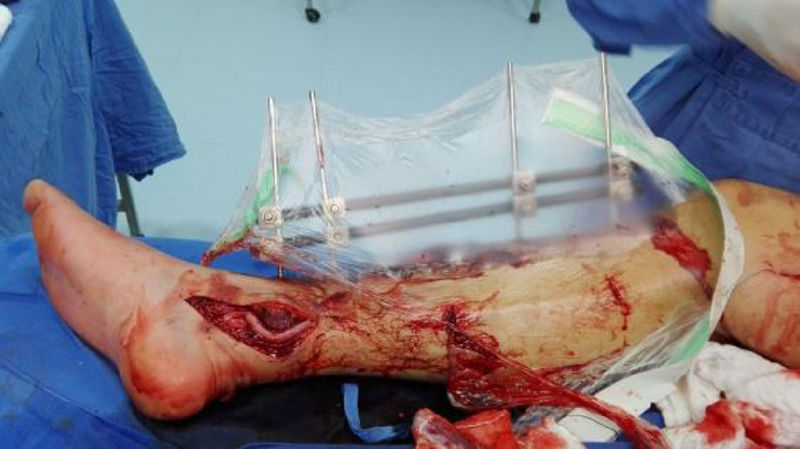
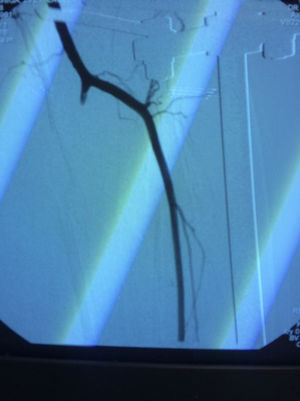
El diagnóstico de las lesiones vasculares no solamente es importante para salvar la extremidad sino también para evaluar el flujo arterial a una extremidad traumatizada y garantizar que el flujo arterial es normal y se genera un correcto proceso de cicatrización. Pacientes con lesiones vasculares no diagnosticadas pueden presentar complicaciones como cronificación de heridas, fracturas no consolidadas o infección crónica que no mejora, y se explica por una disminución del aporte vascular debido a una lesión vascular no diagnosticada. Por ello, el uso de arteriografías diagnosticas no solamente ayuda al diagnóstico sino también a la planificación quirúrgica de injertos o colgajos libres o pediculados para el cierre de heridas traumáticas por parte de los cirujanos plásticos o cirugías reconstructivas ortopédicas para el manejo de las lesiones óseas de manera tardía13,14. En nuestro trabajo usamos liberalmente la arteriografía como medio diagnóstico para descartar lesión vascular o, inclusive, como medio terapéutico en los casos de manejo intravascular, pues los estudios muestran que la arteriografía es el estándar de diagnóstico para este tipo de lesiones y permite evaluar la circulación arterial de toda una extremidad, como lesiones múltiples arteriales, tipo de lesiones arteriales, circulación colateral y anatomía de la lesión arterial, y permite así preparar un plan quirúrgico más exacto y llegar a las arterias donadoras y receptoras de los puentes de manera más segura y precisa15–17. El uso del dúplex vascular y el índice brazo-tobillo es difícil en este tipo de traumatismos dada la gravedad del traumatismo ortopédico y de tejido blando, lo que dificulta de manera técnica la colocación de manguitos de presión y la interpretación de los resultados; además, los pacientes cursan con edema, tutores, pérdida de tejido, hematomas, lo que dificulta la evaluación por ultrasonografía de las arterias y por ello este examen no es fiable, además de ser dependiente del operador (fig. 4)18,19.
El manejo multidisciplinario con una fluida y rápida comunicación entre el cirujano ortopédico y el cirujano vascular permite manejos oportunos y efectivos, y se pueden diagnosticar lesiones y establecer planes de manejo en conjunto. El primer especialista que sospecha la lesión vascular ya sea por el mecanismo de traumatismo o los signos clínicos de hipoperfusión de la extremidad, es el cirujano ortopédico. En nuestro trabajo evaluamos a 81 pacientes, con sospecha de lesión vascular por signos clínicos de hipoperfusión, hallazgos de dúplex que sugiriesen lesión o imposibilidad de realización de dúplex vascular; esta última indicación está determinada por la imposibilidad técnica de llevar a cabo un estudio no invasivo en vista de lesiones graves de tejido blando y exposición osteomuscular, lo que altera los planos anatómicos de examen con el transductor. Los signos duros y blandos de traumatismo vascular no se aplican completamente en los casos de traumatismo ortopédico. Estos signos son para heridas por arma blanca o de fuego. Puesto que en el 87% de los casos los signos duros están determinados por el síndrome compartimental, shock, daño tisular grave, compresión o tracción de las arterias por el traumatismo, en muchos casos, en los cuales la extremidad se observa isquémica, en el momento de reducir la fractura o luxación la perfusión mejora y por ello la estabilización hemodinámica y la estabilización de la fractura es de suma importancia en el manejo inicial de estos traumatismos. Es importante recalcar que, ante traumatismos ortopédicos, hasta en el 9% de casos de traumatismo vascular se puede palpar pulso; la existencia de pulso no descarta la lesión vascular ya que puede haber lesiones incompletas que generen onda de pulso, pero la arteria principal puede estar lesionada. El tipo de lesión característica es colgajo de la íntima, pseudoaneurismas o fístulas arteriovenosas20,21.
Al grupo de 81 pacientes se les realizó arteriografía y se encontraron lesiones vasculares arteriales en el 51,9%, que se clasificaron como aquellas que tenían sección completa con ausencia de flujo distal de una arteria principal; en el 8,6% (n=7), pseudoaneurisma, y en el 2,5% (n=2), espasmo arterial. La arteria más comprometida fue la arteria poplítea en cualquiera de sus porciones y la primera porción fue la más afectada. En los casos de luxación de rodilla y luxofractura, la arteria poplítea es muy susceptible a lesionarse ya que la rodilla es una articulación en bisagra y está firmemente adherida a estructuras musculotendinosas que no le confieren flexibilidad en el momento del traumatismo; la incidencia de lesión arterial poplítea solo en los casos de luxación traumática por traumatismo de alta energía es del 22-43%, asociado con lesión del nervio ciático poplíteo en el 25% de casos, pero, si la luxación está determinada por traumatismos de baja energía, como caídas y accidentes deportivos, la incidencia de lesión es del 5-11%. Existen diferentes clasificaciones de la luxación de rodilla, como la de Kennedy o la de Schenck, basadas en el mecanismo del traumatismo y el compromiso ligamentario, pero cualquiera que sea el mecanismo del traumatismo y el ligamento lesionado, se puede presentar lesión vascular mayor. En algunos casos de luxación de rodilla se ha reportado que, en el momento del ingreso, la perfusión distal y los exámenes imagenológicos son negativos para lesión vascular, pero a las 24-72 horas se puede presentar isquemia arterial tardía. Por ello, la evaluación clínica y el seguimiento con dúplex o arteriografía es importante en este grupo de pacientes (fig. 5)22,23.
De acuerdo con el sexo, afectó más a hombres que a mujeres, el 79% frente al 21%, respectivamente. Este fenómeno ocurre porque los hombres conducen más motocicletas y tienen conductas más arriesgadas y menos prudentes que las mujeres; con un promedio de edad de 34 años, lo que concuerda con la bibliografía, en que los más afectados son hombres jóvenes entre 20 y 39 años en plena actividad productiva, con fracturas de tibia y peroné en el 40% de casos24,25.
Respecto a los índices de gravedad e indicación de amputación, en nuestro trabajo no utilizamos ningún de las puntuaciones o clasificaciones reportadas en la bibliografía. Muchos autores han propuesto diferentes tipos de clasificaciones para evaluar la gravedad de un traumatismo y establecer guías respecto a la decisión de amputación, la más frecuente de las cuales es el MESS (Mangled Extremity Severity Score) descrito por Johansen en 1990, basado en un estudio retrospectivo con solo 26 pacientes. Esta clasificación contempla el daño al tejido blando, isquemia arterial, existencia y duración del shock, y edad del paciente. Otros son el PSI (Predictive Salvage Index), el LSI (Limb Salvage Index) y el NISSA (Nerve Injury, Ischemia, Soft-Tissue Injury, Skeletal Injury, Shock and Age). No existe consenso en la bibliografía sobre la eficacia y fiabilidad de estas clasificaciones para pronosticar el resultado funcional y la necesidad de amputación26,27.
Bosse et al.28 realizaron un estudio retrospectivo con 556 pacientes de traumatismo de alta energía y compararon la utilización de las clasificaciones ya mencionadas de manera retrospectiva con las extremidades amputadas y salvadas, y no se encontró ningún soporte o utilidad de las clasificaciones para determinar la necesidad de una amputación o no, lo que muestra una sensibilidad del MESS de solo el 46%. Actualmente se considera que la evaluación clínica en conjunto con el grupo de traumatismo y su experiencia debe ser el factor más importante para la decisión de amputación de un paciente y la decisión no se debe tomar basándose en la primera evaluación en el momento del ingreso. Además, la participación de la familia y el propio paciente es de suma importancia en la decisión para disminuir el riesgo de problemas médico-legales29.
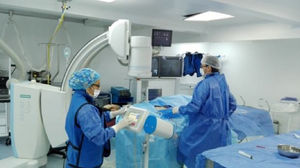
En muchos estudios, este tipo de traumatismos de alta energía comportan una alta probabilidad de lesión vascular y se recomienda el uso liberal de arteriografías30,31. Este examen es el método de referencia para evaluar la circulación arterial normal, colateral y las lesiones vasculares en diferentes territorios traumatizados. Realizamos este procedimiento en todos los casos en la sala de hemodinamia, con un angiógrafo fijo; ninguna de la arteriografías se realizó en las salas de cirugía ya que teníamos conocimiento del paciente antes que se le llevara a cirugía por la comunicación con el cirujano ortopédico o el cirujano general, y las arteriografías realizadas en salas de cirugía son difíciles de realizar e interpretar ya que son placas fijas y no dinámicas. El estudio angiográfico es muy importante para la planificación quirúrgica, determinar arterias lesionadas y zonas de afluencia o toma del injerto vascular, y zonas donde recanaliza el flujo y se anastomosa en sentido distal, disminuyendo el tiempo quirúrgico y el sangrado; con el dúplex no se tiene esta información (fig. 6).
Algunos estudios refieren que el pronóstico empeora al realizar la arteriografía y esto se explica porque se demoran en realizarla32,33 porque las realizan especialistas no quirúrgicos con horarios con poca flexibilidad, por lo que la demora en la realización del examen de un paciente con lesión vascular condena la extremidad a amputación. En nuestro estudio, todas las arteriografías fueron realizadas por alguno de los cirujanos vasculares y, de acuerdo con el hallazgo, se tomaba una conducta inmediata. Estadísticamente, la arteriografía diagnóstica tiene una incidencia de complicaciones del 1,7-3,3%, determinadas por sangrado, pseudoaneurismas, fístulas arteriovenosas, hematomas, reacciones a medio de contraste o disfunción renal34; en nuestro trabajo, ningún procedimiento arteriográfico tuvo complicaciones, lo que muestra que en manos entrenadas es un procedimiento muy seguro.
El uso de la arteriografía de manera extensa en nuestro estudio está determinado por la alta sospecha de lesión vascular debido a los mecanismos del traumatismo y los hallazgos en el examen físico de ingreso. La realización de este estudio es rápida y por el mismo cirujano vascular, y, si es positivo, se realiza el tratamiento de manera inmediata. El dúplex vascular no se realizó de manera habitual en todos los pacientes ya que es un examen dependiente del operador y, además, este tipo de pacientes presenta lesiones en las extremidades que hacen difícil la realización e interpretación del examen, como la pérdida de tejido, fasciotomías, alteraciones anatómicas por el traumatismo (extremidad flotante), edema grave, existencia de múltiples tutores externos y hematomas, entre otros. El uso de otros métodos, como la medición del índice brazo-tobillo, también es complicado dado que estos pacientes llegan inestables o permanecen con soporte vasopresor y la colocación de manguitos de presión se hace difícil ante la existencia de tutores externos o lesiones de tejido blando extensas (fig. 7)35,36.
En la bibliografía se aduce que la fijación ortopédica debe llevarse a cabo siempre primero, en vista del riesgo de lesión de la revascularización en el momento de la manipulación ortopédica37,38, pero en nuestro trabajo establecimos una comunicación con el cirujano ortopédico para determinar quién intervenía primero, iniciando la revascularización primero en aquellos casos en que la isquemia era grave y prolongada, y la fijación ortopédica podría demorarse más de 30 minutos o sangrar considerablemente, lo que inestabilizaría al paciente y disminuiría la permeabilidad de los injertos. Si la extremidad estaba muy inestable y dificultaba la revascularización, se realizaba primero la fijación por parte de ortopedia; no hay una regla para esta decisión y lo más importante es tener una comunicación directa y continua con el cirujano ortopédico para optimizar los tiempos y procedimientos de salvamento de extremidad.
El uso de fasciotomías en nuestro trabajo fue del 25%. Muchas de ellas se realizaron como parte de la cirugía de control de daños ortopédica y antes de la revascularización quirúrgica y su uso está asociado, en la bibliografía, con mayor tiempo de hospitalización, pero mayor porcentaje de salvamento de extremidad. Son muy útiles ya que estos traumatismos se asocian con daño tisular grave y hematomas que aumentan rápida y fácilmente la presión intracompartimental y deterioran el flujo arterial y venoso. Su realización optimiza la circulación colateral y mejora la permeabilidad de las reconstrucciones arteriales, no genera mayor morbilidad y se puede cerrar de manera programada o por segunda intención39.
Las reconstrucciones quirúrgicas se realizaron en el 28% de casos y, en su mayoría, fueron injertos femoropoplíteos o femorales a alguna de las arterias infrapoplíteas; la utilización de vena safena autológa se hizo en todos los casos y se realizó un plan quirúrgico de acuerdo con la arteriografía diagnóstica, lo que nos permitía determinar la arteria que la va a dar flujo al injerto y la arteria receptora, además de descartar lesiones múltiples arteriales que se pueden ver en algunos casos.
Se recomienda siempre el uso de vena safena contralateral y no ipsilateral porque estos pacientes cursan con traumatismos venosos y fenómenos trombóticos por el traumatismo, lo que disminuye el retorno venoso y la vena safena es una buena opción de drenaje. No recomendamos los injertos protésicos en Dacron o politetrafluoroetileno expandido (PTFEe) dado que tienden a infectarse fácilmente, además de tener en cuenta que estos traumatismos cursan con contaminación y apertura de la piel de manera extensa40; se recomienda la anticoagulación plena de estos pacientes, antes y después de la reconstrucción vascular, para proteger la circulación colateral y disminuir el riesgo de trombosis venosa y arterial. Se debe contemplar si el paciente tiene contraindicación para anticoagulación; en este caso, no se debe utilizar41.
En algunos artículos de la década de 1990 se recomendaba una embolectomía primaria en los casos de lesión vascular asociada con traumatismo ortopédico. Esta conducta está totalmente contraindicada y no es el manejo indicado para la lesión vascular ya que el tipo de lesión no es susceptible de manejo con una simple embolectomía. La exploración quirúrgica directa es la recomendada (fig. 8)42.
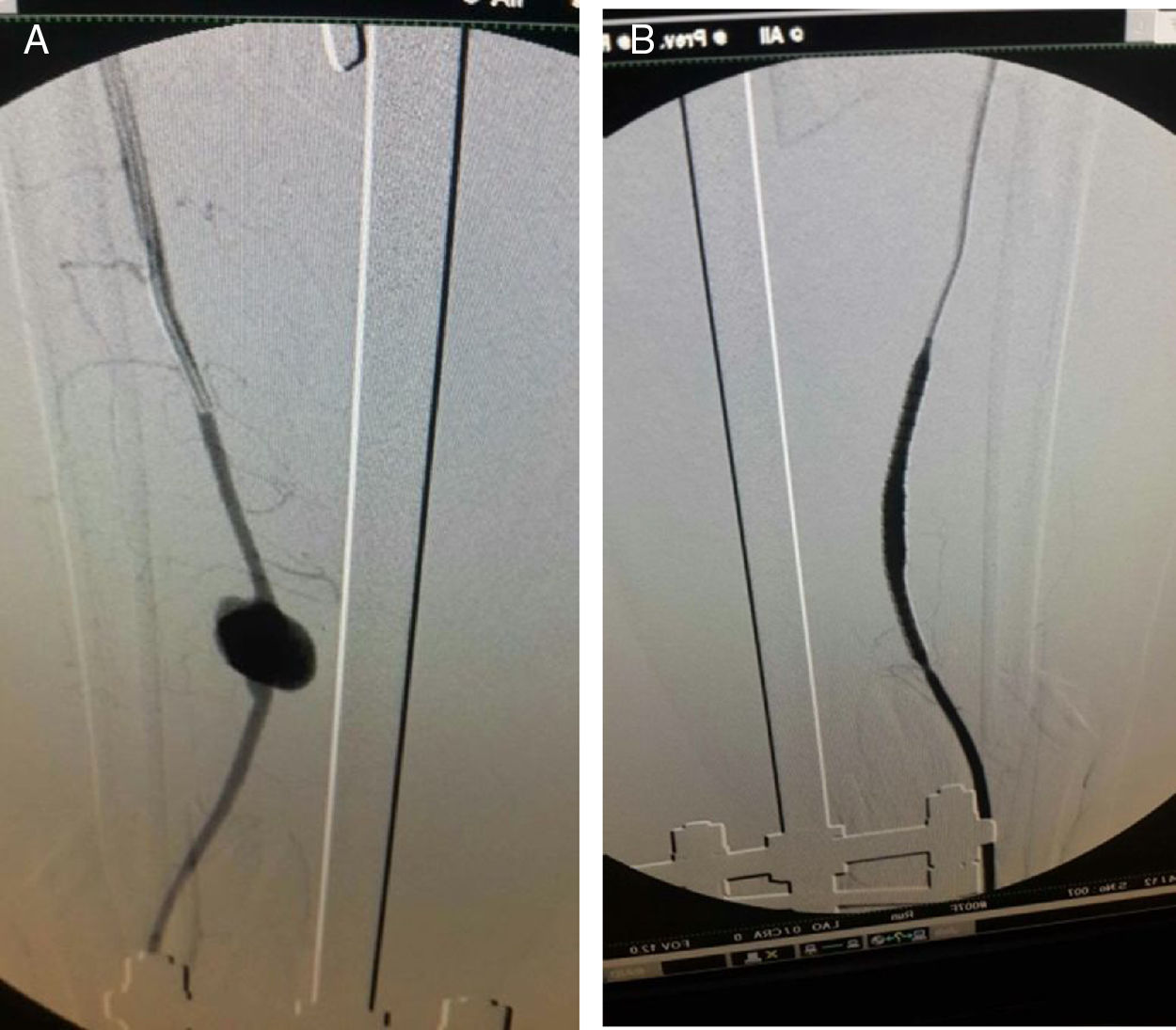
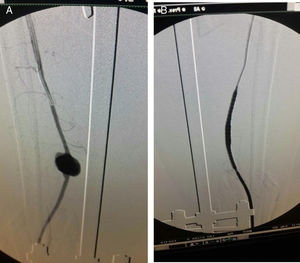
Respecto al manejo intravascular tratamos el 8,6% de casos por estos métodos. Un paciente se realizó de manera híbrida (quirúrgico e intravascular al mismo tiempo). El manejo reconstructivo arterial en este tipo de traumatismos es abierto por excelencia, pero hay cierto tipo de lesiones y casos, en los cuales los procedimientos intravasculares son la mejor opción, pues disminuye el riesgo de complicaciones quirúrgicas, incisiones mayores y riesgo de lesiones vasculares o neurológicas por la disección vascular; lesiones como pseudoaneurismas y fístulas arteriovenosas se pueden manejar por vía intravascular con el uso de stents cubiertos, colocados por vía percutánea (fig. 9)43.
Finalmente, la mortalidad de los pacientes fue del 3,7%, que es baja comparada con la mostrada en la bibliografía mundial y estuvo asociada con los traumatismos de los miembros superiores. Esto se explica porque esta zona anatómica está cerca del cráneo y de la región torácica, donde existen lesiones vitales que matan más rápidamente a los pacientes.
Los resultados muestran que las lesiones vasculares asociadas con traumatismo por accidente en motocicleta corren un riesgo alto de amputación mayor; el uso de arteriografía no presentó complicaciones asociadas ni retrasó el diagnóstico de los pacientes y su uso debe ser más liberal de acuerdo con la evaluación clínica y por dúplex y considerando también el sitio y los recursos que se tienen para el diagnóstico de lesión vascular. Este tipo de traumatismos se deben manejar en centros especializados y con experiencia en traumatología mayor, donde exista el recurso humano calificado y la tecnología suficiente para su diagnóstico y tratamiento oportunos.
Se requieren más trabajos a largo plazo para determinar que las extremidades que se salvan sean útiles y con funcionalidad ya que estas lesiones son muy largas de recuperar y, luego de una lesión vascular u ortopédica grave, el paciente nunca volverá a ser como antes.
Conflicto de interésesLos autores declaran no tener ningún conflicto de intereses.