Se evalúan los resultados funcionales actuales obtenidos en los pacientes intervenidos por lesión de esquina medial de la rodilla KD I. Se comparan los resultados obtenidos en pacientes con compromiso anteromedial (ligamento cruzado anterior, LCA) con los de compromiso posteromedial (ligamento cruzado posterior, LCP).
Materiales y métodosEstudio descriptivo observacional transversal de tipo serie de casos donde se valoraron pacientes con lesiones de esquina posteromedial de rodilla KD I intervenidos entre 2008 y 2013. La valoración clínica y funcional actual se realizó con las escalas IKDC, Lysholm, Tegner y EVA, y pruebas de movilidad y de estabilidad.
ResultadosSe examinaron 9 pacientes con 2 años y medio de seguimiento. La media de edad fue 36 años. Hubo 6 casos por accidentes de tránsito, con 4 lesiones del LCP y 5 del LCA. Durante la valoración clínica, se encontró a 7 pacientes asintomáticos durante las actividades cotidianas; la mitad obtuvo más de 70 y 82 puntos IKDC y Lysholm, respectivamente, con funcionalidad aceptable y disminución de la actividad física (Tegner de 7 a 5). Todos presentaron algún grado de inestabilidad residual anteroposterior según la lesión, en 4 casos inestabilidad medial leve y en 2, flexión limitada.
DiscusiónEl manejo quirúrgico de las lesiones mediales acompañadas de lesión del LCA o el LCP restaura la estabilidad en valgo con persistencia de leve inestabilidad anteroposterior y rotacional.
Nivel de evidencia clínicaNivel IV.
To evaluate current functional results in patients operated by medial corner injury of the knee KD I we compared the results obtained in patients with anteromedial involvement (LCA) with those of posteromedial involvement (LCP)
Materials & methodsCase series study where patients were assessed with posteromedial corner injuries knees KD I operated on between 2008 and 2013. The current clinical and functional assessment was performed with the IKDC, Lysholm, Tegner and EVA scales, and mobility and stability tests.
ResultsNine patients were included with a 21/2 years follow-up, the average age was 36 years. There were 6 cases of traffic accidents, 4 LCP injuries and 5 LCA injuries. During the clinical evaluation, we found 7 asymptomatic patients during daily activities, half of patients get more than 70 and 82 points on IKDC and Lysholm scales respectively, with acceptable functionality and decreased physical activity (Tegner from 7 to 5). All had some degree of residual anteroposterior instability, in 4 cases mild medial instability and limited flexion 2.
DiscussionThe surgical management of medial injury with ACL or LCP lesions restores valgus stability with persistent mild anterior-posterior and rotational instability.
Evidence leveIV.
Las lesiones multiligamentarias de rodilla son lesiones complejas, de baja frecuencia en la población general. Sin embargo, el uso generalizado de transporte del tipo motocicleta, la participación en deportes de contacto en disciplinas como el rugby y el fútbol, el alpinismo, el esquí acuático y el kite surfing, además de actividades laborales en las alturas o de gran exigencia física que predisponen a lesiones de gran energía, han influido directamente en el incremento del número de pacientes con lesiones complejas que involucran a la esquina posteromedial y el ligamento cruzado posterior (LCP) o el ligamento cruzado anterior (LCA) asociado.
Estas lesiones acarrean una gran pérdida funcional para el paciente y comprometen la vida diaria, laboral y deportiva de manera importante. La cirugía de reconstrucción ligamentaria representa la estabilización de la rodilla con semejanza biomecánica a la rodilla intacta, lo que permite el desplazamiento del paciente sin dolor, evitando lesiones condrales y meniscales que profundicen el problema y conduzcan de forma acelerada a degeneración articular, y logrando así una vida funcional e independiente, con retorno a actividades previas aunque, según la lesión inicial, esto sería, en muchas ocasiones, de forma parcial, sobre todo en relación con la actividad deportiva1.
La reconstrucción ligamentaria de la rodilla que involucre a los ligamentos cruzados anterior o posterior, o a ambos en conjunto con el manejo de lesiones de esquina posteromedial es una cirugía compleja que amerita un entrenamiento exhaustivo y requiere un vasto conocimiento de la anatomía y función de cada una de las estructuras de la rodilla, que, una vez lesionadas, modifican su apariencia, localización y función.
A pesar de su clara indicación, aún hoy existen dudas sobre la eficacia de la cirugía en el momento de conseguir mejoría clínica objetiva y subjetiva, y por su baja frecuencia no ha sido posible demostrar con contundencia los resultados logrados hasta hoy día con este tipo de reconstrucciones, a lo que se ha añadido en parte su variabilidad clínica2,3. Es de remarcar que no hay estudios nacionales al respecto y de igual forma hasta hoy día desconocemos que existan estudios latinoamericanos sobre el tema.
Dentro de la clasificación anatómica KD de las lesiones ligamentarias de la rodilla encontramos las de tipo I, definidas como lesión de LCA o LCP con posible lesión de una de las esquinas de forma asociada, lo que traducido a la región medial de la rodilla involucraría a un grupo de lesiones de las estructuras mediales asociadas a lesión del ligamento cruzado anterior y otro grupo asociado a la lesión del ligamento cruzado posterior.
Sabiendo que la función de cada ligamento cruzado es diferente y que, de igual forma, el mecanismo del traumatismo responsable de lesionar cada una de estas estructuras es distinta, podría suponerse que la evolución del manejo reconstructivo de estas estructuras sería diferente. Sin embargo, estas lesiones se clasifican dentro del mismo grupo y las indicaciones quirúrgicas están basadas en los mismos fundamentos, lo cual podría acarrear errores en el manejo con variabilidad en los resultados obtenidos.
Este estudio busca mostrar los resultados obtenidos en nuestro medio en el manejo general de estas lesiones poco frecuentes y de igual forma mostrar diferencias en la evolución obtenida del manejo quirúrgico de las lesiones mediales de la rodilla, comparando el grupo de las lesiones anteriores (con lesión del LCA) y las posteriores (con lesión del LCP).
Teniendo en cuenta esto, nos preguntamos cuál es la evolución clínica y funcional obtenida por los pacientes después de la reconstrucción del LCA o el LCP asociadas a la esquina posteromedial. ¿Existe alguna diferencia entre las lesiones de tipo I con compromiso anterior (AM) y las que tienen compromiso posterior (PM) respecto a los resultados de manejo?
Anatómicamente, la región medial de la rodilla consta de estabilizadores estáticos y dinámicos, donde los primeros, además del cuerno posterior del menisco medial y el ligamento oblicuo poplíteo, están formados por tres componentes principales4: el ligamento colateral medial superficial (LCMs), el ligamento colateral medial profundo (LCMp) y el ligamento oblicuo posterior (LOP), que es el principal constituyente de la esquina posteromedial con sus ramas superficial, central (más importante) y capsular.
Los estabilizadores dinámicos de la esquina posteromedial son dos principalmente: el semimembranoso (es un importante estabilizador y en extensión previene la excesiva rotación tibial externa. Durante la flexión tensiona el colateral medial y el oblicuo posterior, y los refuerza, y se lo considera la llave de la esquina posteromedial) y el vasto medial (refuerza durante la extensión activa el colateral medial).
Los reforzamientos activos podrían explicar por qué los pacientes con buen soporte muscular funcionan adecuadamente después de la lesión de la esquina medial y, de igual forma, por qué los atletas soportan mejor los traumatismos estresantes de estas esquinas en comparación con la población activa solo de fines de semana.
Biomecánicamente, el LCMs es el estabilizador primario en todos los ángulos de flexión de la rodilla y es un estabilizador secundario anteroposterior, y su función depende de la estrecha relación con el menisco medial5. La esquina es un estabilizador secundario en valgo en extensión y transmite una tercera parte de la carga. El colateral medial (LCM) es un estabilizador rotatorio externo, que es más evidente a 90°. El ligamento oblicuo posterior es un estabilizador en rotación interna principalmente en extensión de la rodilla.
Las lesiones del colateral medial y de la esquina posteromedial se producen por tres mecanismos principalmente:
- •
En el primero, el pie queda fijo en tierra con un traumatismo en la cara externa del muslo o la pierna, y la consecuente fuerza directa en valgo en la rodilla. Dependiendo del grado de flexión, debe haber una mínima rotación tibial o traslación envuelta en el traumatismo. El orden de lesión es debatido, pero se cree que se produce primero daño del colateral superficial y del profundo antes de lesionarse el posterior oblicuo.
- •
En el segundo mecanismo ocurre con estrés en valgo acoplado con rotación tibial externa. Este se produce principalmente en deportes con pivote, como es el caso del esquí, el fútbol y el básquet. De nuevo, no hay acuerdo en cómo es el orden de lesión aunque se considera lesionada primero la esquina posteromedial con el oblicuo posterior seguida del colateral superficial y profundo.
- •
El tercero se produce por traumatismo desde anterior con rodilla en flexión y traslación en posterior y valgo.
Se debe inspeccionar cuidadosamente la existencia de edema local o derrame articular y la localización precisa del dolor. Para el bostezo medial a 30° de flexión, que de igual forma debe compararse con la extremidad contralateral y en el cual diferencias de 3-5 mm se consideran lesión aislada; de 5-7 mm, lesión de esquina posteromedial asociada, y en la presencia de más de 7 mm, de discrepancia, debe haber lesión de otro ligamento, generalmente del cruzado anterior. Cuando está presente el bostezo medial en extensión, significaría daño de la esquina posteromedial asociada.
Debe realizarse cajón rotatorio que en rotación interna debe disminuir al tensarse estructuras posteromediales en rodillas sanas y, en el caso de existir lesión del ligamento cruzado posterior asociada y ser llevada la pierna en rotación interna y realizar cajón posterior, este va a persistir aumentado.
Cuando con el test de Swain aparece dolor en la línea media, se sospecha lesión. Algunos lo recomiendan para definir el momento de retorno deportivo durante el proceso de rehabilitación6.
La radiografía (Rx) nos permite descartar fracturas y subluxaciones. La lesión de Pellegrini-Stieda es una calcificación del colateral medial superficial posterior al desgarro en su origen femoral. Deben realizarse Rx con estrés en valgo y de forma comparativa (esto no se realiza con frecuencia en nuestro medio; además, debería aplicarse durante el seguimiento) tanto a 0° como en 20-30° de flexión, donde aperturas amplias y asimétricas hacen pensar en rotura ligamentaria. Las Rx en estrés posterior con desplazamiento mayor de 9 mm a 30° o 12 mm a 80° de flexión de rodilla indican lesión combinada de la esquina con lesión del LCP.
Las Rx panorámicas deben apoyarse en lesiones crónicas ya que se hace fundamental el manejo de las deformidades angulares óseas antes del manejo del tejido blando. La resonancia magnética (RM) permite definir la forma de la lesión medial, así como las lesiones asociadas7. Pierde validez en el diagnóstico de pacientes crónicos donde siempre van a predominar las manifestaciones clínicas. La artroscopia también se considera un método de diagnóstico por la imagen, pero invasivo, incluso define el tipo de tratamiento. En ella vamos a ver: hemorragia capsular posteromedial, avulsión periférica meniscal, o ascenso o descenso meniscal.
La clasificación para la lesión aislada del colateral medial más usada se basa en la RM, la cual coincide con las manifestaciones clínicas, aunque presenta el inconveniente de que no involucra al ligamento oblicuo posterior:
- •
Grado I: ligamento intacto con edema. Clínicamente es doloroso sin laxitud.
- •
Grado II: rotura incompleta con edema, clínicamente con una abertura de 5 a 15° en valgo con tope a 30° de flexión de rodilla, sin inestabilidad en extensión o rotacional.
- •
Grado III: rotura completa del LCM, donde clínicamente hay más de 15° de inestabilidad en valgo a 30° de flexión y posible inestabilidad en extensión; generalmente hay inestabilidad rotacional y sin tope en valgo.
Las lesiones con afectación posteromedial (PM) y anteromedial (AM), por su gravedad, normalmente se consideran y se clasifican como luxaciones de rodilla de acuerdo con las estructuras lesionadas, de forma anatómica, descritas por Schenck8,9:
- -
KD I: rotura de solo un ligamento cruzado, afectación variable de colaterales.
- -
KD II: lesión del LCA y el LCP.
- -
KD III: lesión del LCA, el LCP, el LCI o el LCE.
- -
KD IV: lesión del LCA, el LCP, el LCI y el LCE.
- -
KD V: luxofractura periarticular.
A la lesión vascular se le añade la letra C. A la lesión neurológica se le añade la letra N.
Las lesiones de grado III mediales, cuando están combinadas con lesión del LCA, representan entre el 7 y el 8% de las lesiones ligamentarias de rodilla, mientras que las lesiones de grado III mediales combinadas, pero con lesión del LCP, representan el 1% de las lesiones de rodilla.
Al manejar lesiones de la esquina posteromedial, hay que tener presente que son:
- •
Diferentes tanto anatómica como biomecánicamente de la lesión aislada del LCM.
- •
No curan solas principalmente cuando se producen en lesiones multiligamentarias, por lo cual ameritan reconstrucción10.
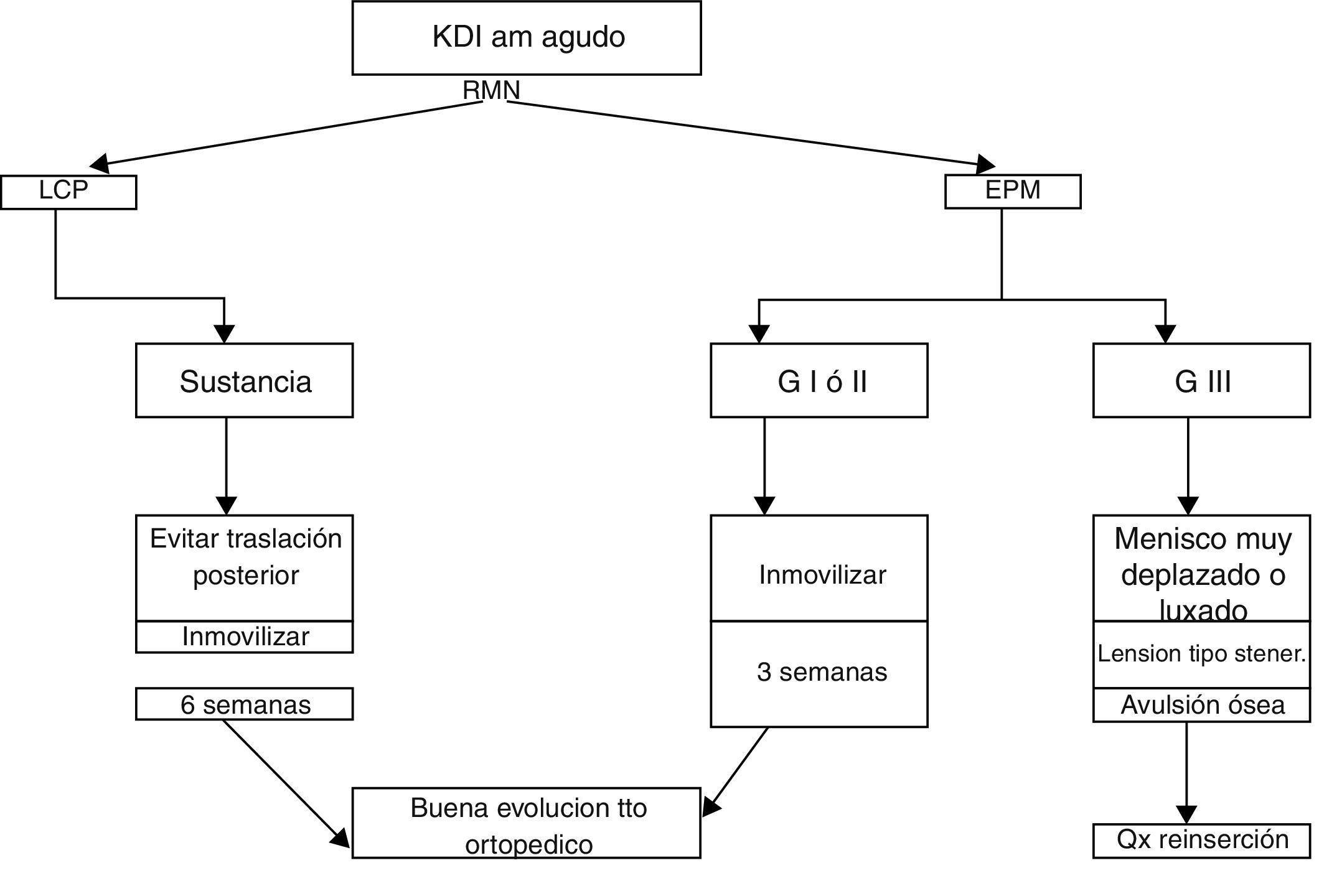
Los cirujanos coinciden en el manejo conservador de la mayoría de las lesiones, incluyendo las de grado III de colateral medial aisladas11,12, aunque la mayoría de estas últimas se asocian con otra lesión ligamentaria, entre las cuales la que se encuentra más comúnmente es la lesión del LCA. El manejo quirúrgico de las lesiones mediales tiene dos puntos clave: el primero es el tiempo de manejo, que puede ser agudo (menos de 3 semanas), subagudo (3-6 semanas) o crónico (más de 6 semanas) (Bonasia); el segundo es la alineación en el plano frontal de las extremidades, que puede ser en varo, en valgo o neutro.
Cuando además se afecta el LCP, generalmente es necesario el manejo quirúrgico de ambos ligamentos ya que, en estos casos, en extensión siempre se subluxa en sentido posterior la tibia, que produce síntomas y, en caso de reconstruirse el ligamento cruzado posterior, puede haber falla si no se maneja la esquina también por ser coadyuvante en cuanto a la estabilidad posterior.
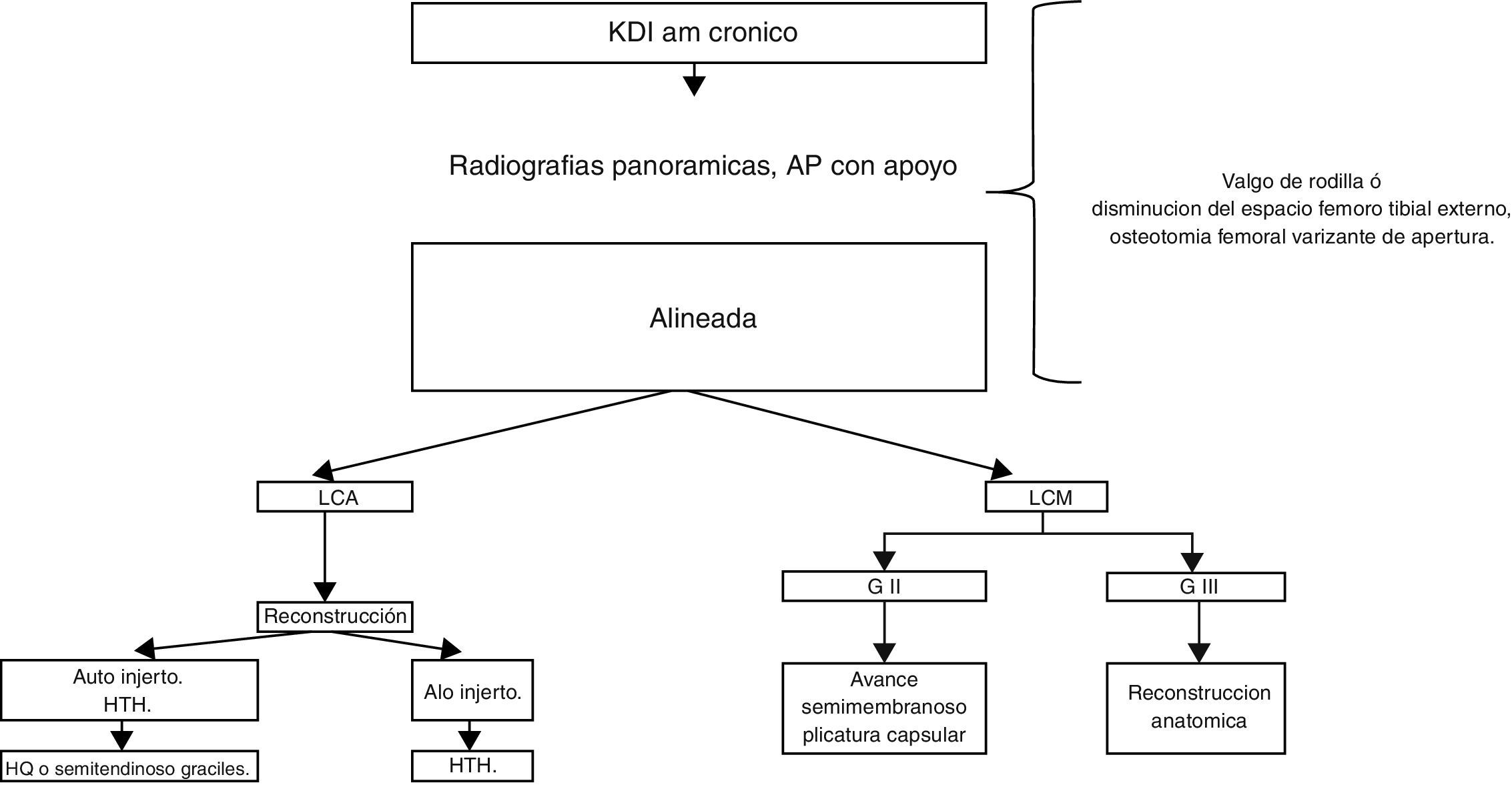
Muchos cirujanos recomiendan dejar curar las lesiones de los grados I y II mediales antes de la reconstrucción de alguno de los cruzados con manejo escalonado de 4 a 6 semanas de rehabilitación e inmovilización con brace, permitiendo flexoextensión y apoyo restringido que permite cicatrizar el ligamento colateral medial de forma adecuada. Después de la sexta semana, al realizar la reconstrucción del LCA, se valora y se decide la necesidad intraquirúrgica de reconstrucción del colateral medial ya que la laxitud residual y progresiva medial es causa de estrés y posterior falla de la reconstrucción del LCA y el LCP.
A modo de resumen, la cirugía estaría indicada en:
- -
Caso agudo:
- •
Lesión de menisco asociada con luxación de este.
- •
Lesión insercional con interposición de pata de ganso (se asemeja a la lesión de Stener del pulgar).
- -
Caso crónico:
- •
Lesiones de grados II-III del colateral medial y la esquina posteromedial, que permanecen sintomáticas, asociadas a:
- •
LCA.
- •
LCP.
- •
Lesiones multiligamentarias.
Hay dos escuelas en el manejo de este tipo de lesiones crónicas: en la primera realizan reparación y reconstrucciones en un solo tiempo, y en la segunda prefieren la reconstrucción del LCA y el LCP como manejo inicial, y postergar a un segundo tiempo las estructuras extracapsulares.
Se han descrito distintas técnicas de manejo de lesiones mediales, dentro de las cuales las usadas en el presente trabajo fueron: grupo 1 (aumento) principalmente en lesiones agudas13 y grupo 2 (reconstrucción). En esta última técnica se usan dos injertos separados, uno para el colateral medial y profundo, y otro para el oblicuo posterior.
Se producen pocas complicaciones en lesiones aisladas, entre las cuales la rigidez es la más común y en ella dos terceras partes de los pacientes ameritan manipulación posterior a la cirugía en caso de lesiones multiligamentarias. Se ha descrito la lesión del nervio safeno, que produce zona de anestesia no dolorosa normalmente. También hay reportes de molestias por material de fijación prominente. La infección, por ser una cirugía grande y demorada, también es un problema descrito.
Este estudio tiene como objetivo principal evaluar los resultados funcionales actuales obtenidos en los pacientes intervenidos por lesión de la esquina medial de la rodilla KD I; describir el nivel de dolor y de incapacidad actual; describir complicaciones en el seguimiento y el número y tipo de reintervenciones posteriores a la cirugía, y comparar la funcionalidad actual entre las lesiones de grado I con compromiso anterior (AM) y aquellas con compromiso posterior (PM)
Materiales y métodosSe trata de un estudio descriptivo observacional transversal de tipo serie de casos en pacientes con reconstrucción ligamentaria por lesiones de esquina posteromedial de rodilla junto con lesiones del LCA y el LCP.
La población total de los pacientes que cursaron con lesiones de esquina posteromedial de rodilla KD I en los registros correspondían a 22 pacientes entre los años 2008 y 2013; en 2 de ellos con lesiones KD I-PM (LCP y esquina posteromedial) se decidió manejo conservador con reintegro a actividades normales de forma satisfactoria actual, por lo que 20 pacientes fue la población total que requirió reconstrucción. De los pacientes que cumplían requisitos, 2 se negaron a realizar el estudio, con 7 fue imposible ponerse en contacto para valoración y 2 trasladaron su domicilio a otra ciudad, por lo que 9 pacientes fueron valorados de forma definitiva.
Los criterios de inclusión considerados fueron:
- •
Firmar el consentimiento informado.
- •
Paciente mayor de 18 años.
- •
Haber sido admitido en el hospital y/o en el centro médico durante el período de estudio con diagnóstico de lesión de esquina posteromedial de rodilla junto con lesión de un ligamento cruzado, y haber recibido tratamiento quirúrgico.
- •
Haber asistido a los controles posquirúrgicos en la consulta externa, por lo menos durante año y medio después del procedimiento.
Los criterios de exclusión fueron:
- •
Ausencia o pérdida de historias clínicas y/o radiografías en los archivos institucionales.
- •
Amputación, lesión nerviosa o vascular grave de extremidad contralateral.
La ejecución del presente estudio se realizó a través de cuatro fases, posteriores al concepto favorable del Comité de Ética del Centro Médico Imbanaco.
Los instrumentos empleados fueron historias clínicas y datos de pruebas de diagnóstico por la imagen previos a la cirugía. La informacio¿n se tomó de manera manual y el procesamiento se realizó electrónicamente.
Se citó a los pacientes a la consulta para la entrevista, valoración médica y diligenciamiento de cuestionario de preguntas abiertas. La aplicación del instrumento fue directa (un entrevistador con el paciente).
Se realizó el resumen de las variables por medio de estadísticos de tendencia central y dispersión, como la media, mediana, desviación estándar y rango para las variables de tipo cuantitativo; las variables cualitativas se expresan en frecuencias absolutas y porcentajes. Para la evaluación de la funcionalidad actual de los pacientes de acuerdo con el tipo de lesión, se usó la prueba de la t o U de Mann Whitney según criterios de normalidad.
Este estudio es de riesgo mínimo para los pacientes involucrados. Se solicitó la debida autorización por medio del consentimiento informado. Se protegió el derecho a la privacidad de los participantes. Se informó a los participantes que son libres de retirarse en cualquier momento del estudio si así lo desean y acceder al resultado final de la investigación.
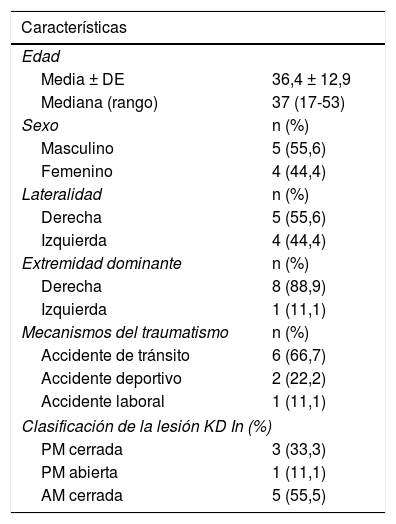
ResultadosSe examinó en total a 9 pacientes con lesiones KD I y compromiso medial con 2 años y medio de seguimiento. La media de edad de los pacientes en el momento de la lesión era 36 años (rango: 17-53), de los cuales 5 eran hombres. La mayoría de los casos se debían a accidentes de tránsito (6/9) y en 5 casos hubo afectación del lado derecho. Respecto a la clasificación de la lesión, 5 pacientes cursaron con lesiones KD I con compromiso anteromedial (LCA) cerrado, 3 casos con compromiso posteromedial (LCP) cerrado y un solo caso con un compromiso posteromedial (LCP) abierto que recibió múltiples lavados, y se programó cirugía al egresar y mejorar las partes blandas (tabla 1). En ningún caso se presentó lesión nerviosa, tendinosa o vascular.
Características generales
| Características | |
|---|---|
| Edad | |
| Media ± DE | 36,4 ± 12,9 |
| Mediana (rango) | 37 (17-53) |
| Sexo | n (%) |
| Masculino | 5 (55,6) |
| Femenino | 4 (44,4) |
| Lateralidad | n (%) |
| Derecha | 5 (55,6) |
| Izquierda | 4 (44,4) |
| Extremidad dominante | n (%) |
| Derecha | 8 (88,9) |
| Izquierda | 1 (11,1) |
| Mecanismos del traumatismo | n (%) |
| Accidente de tránsito | 6 (66,7) |
| Accidente deportivo | 2 (22,2) |
| Accidente laboral | 1 (11,1) |
| Clasificación de la lesión KD In (%) | |
| PM cerrada | 3 (33,3) |
| PM abierta | 1 (11,1) |
| AM cerrada | 5 (55,5) |
AM: anteromedial; DE: desviación estándar; PM: posteromedial.
Durante la exploración física reportada en la historia clínica antes de la intervención quirúrgica, la mayoría de pacientes experimentaba dolor (8/9). En 5 casos había inestabilidad grave por medio del test de Lachman; solo dos casos con prueba de desplazamiento del pivote positiva. En todos los pacientes, el bostezo medial fue positivo con grados II y III. Solo un paciente presentó un bostezo lateral dudoso positivo. La mayoría de pacientes presentó disminución del cajón en rotación externa, que permanecía aumentada con la rotación interna. Todos los pacientes fueron tratados en estado crónico una vez que se hubo ganado la movilidad completa, excepto un paciente que presentó accidente laboral, quien no realizó terapias antes de la intervención y presentaba 100° de flexión.
En todos los pacientes con inestabilidad posteromedial (PM) se realizaron reconstrucciones anatómicas tanto del haz anterolateral del LCP como de la esquina. Mientras que en 2 de los pacientes con lesión anteromedial (AM) se decidió manejo conservador de la esquina, en otros dos se avanzó la cápsula y el semimembranoso, y en el último, que era una cirugía de revisión, se realizó osteotomía varizante mas reconstrucción anatómica del LCA y esquina posteromedial. Se usaron dos aloinjertos, uno en inestabilidad anteromedial (AM) y el otro en posteromedial (PM), mientras que en todos los demás se usó autoinjerto: 3 LCA con isquiotibiales y 2 de LCP con HQ.
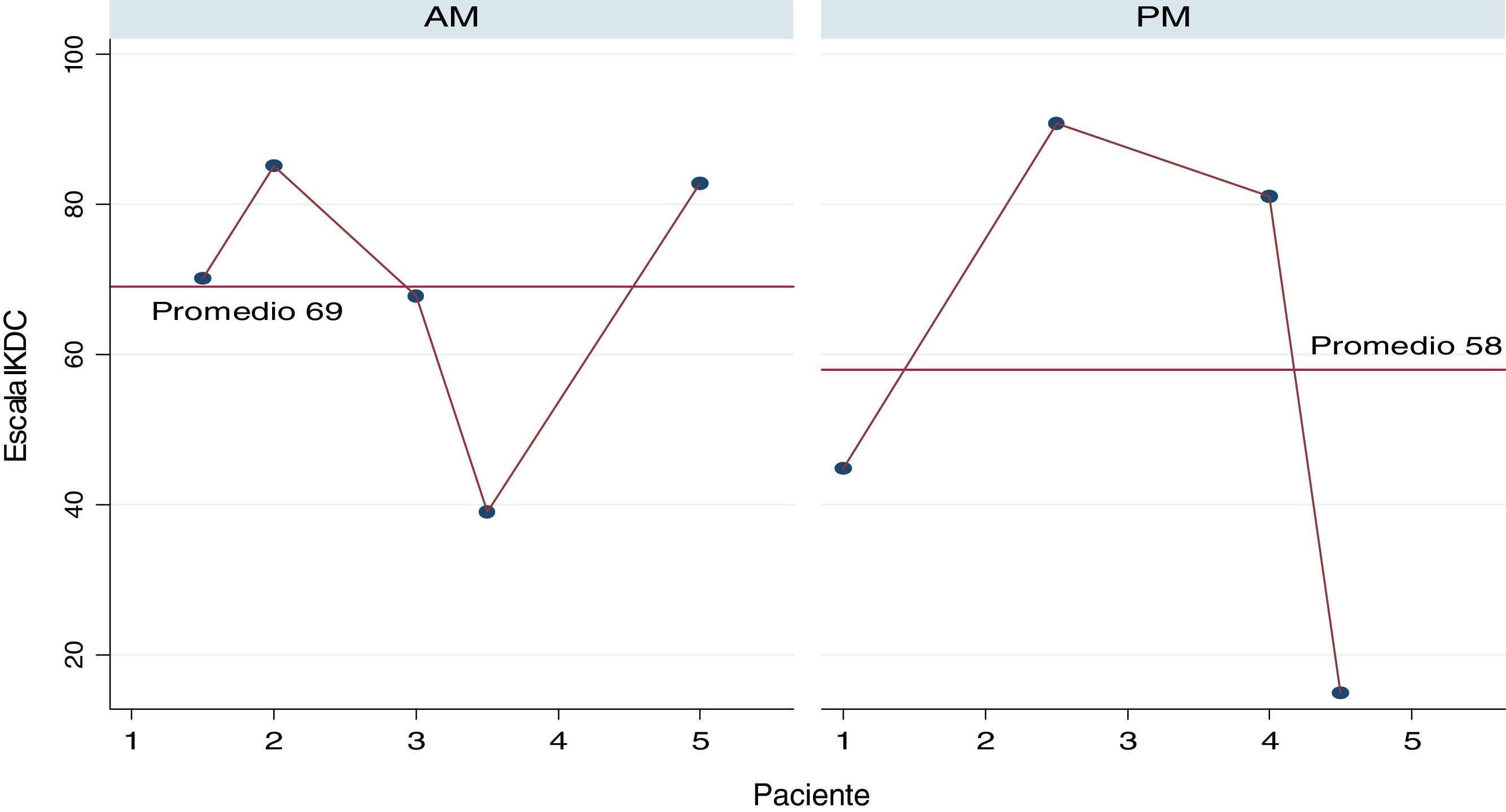
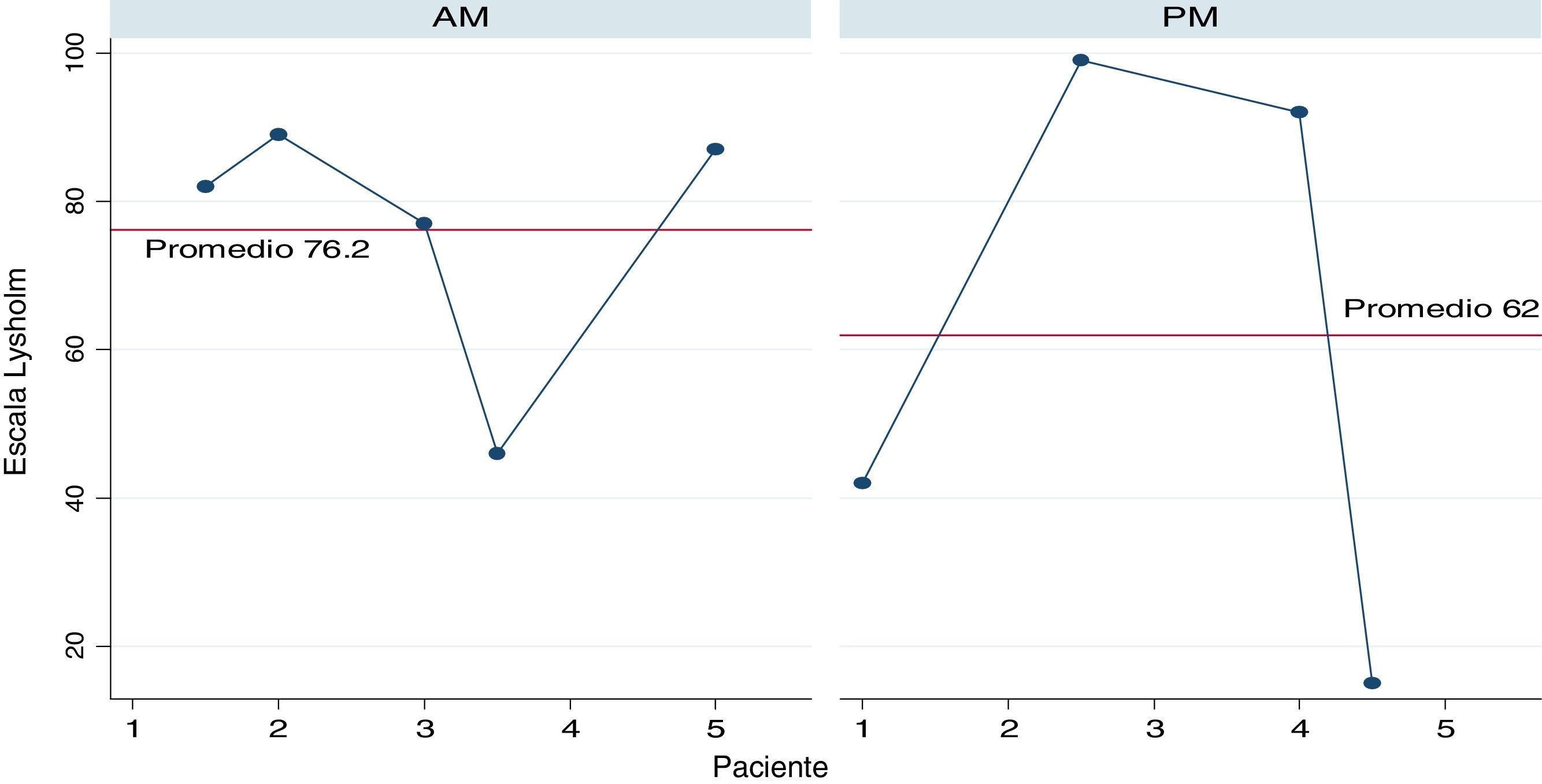
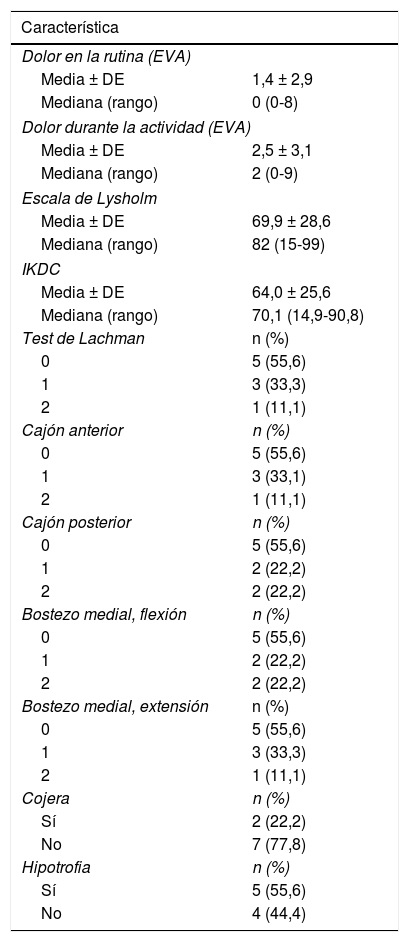
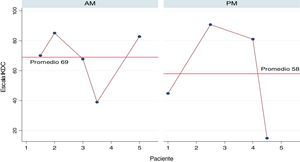
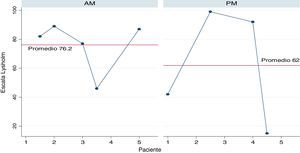
En la valoración clínica actual, se encontró que 7 pacientes no experimentan dolor durante las actividades cotidianas y 2 pacientes cambiaron de ocupación posterior al accidente realizando actividades con menor carga física. En la escala IKDC (fig. 1) y Lysholm (fig. 2), 5 pacientes obtuvieron más de 80 puntos, lo que significaba resultados excelentes y buenos, mientras que 1 paciente se encontró por encima de 65 punto, lo que indicaba resultado moderado y presencia de síntomas solo durante las actividades moderadas con un nivel de funcionalidad aceptable. De los pacientes con puntuaciones bajas en la escala IKDC y en la escala Lysholm, uno corresponde a un accidente laboral con lesión KD I (PM) con lesión posteromedial, con rodilla estable en valgo, grada y cajón posterior de grado 2 y flexión de 70° de la rodilla (IKDC: 14,94; Lysholm: 15); el otro corresponde a un paciente con inestabilidad posteromedial KD I (PM), quien sufrió accidente de tránsito, el cual presentó fractura de ramas ileo e isqueopúbicas y fractura de fémur contralateral, con adecuada movilidad sin dolor, la grada, cajón posterior y bostezo medial de grado 2-3 (IKDC: 44,82; Lysholm: 42) y el último caso corresponde a una paciente con lesión anteromedial (AM) de manejo conservador medial, con sensibilidad al palpar tornillo de cruzado anterior. La rodilla es estable, hay marcada hipotrofia y arcos de movimiento adecuados (IKDC: 39,08; Lysholm: 46).
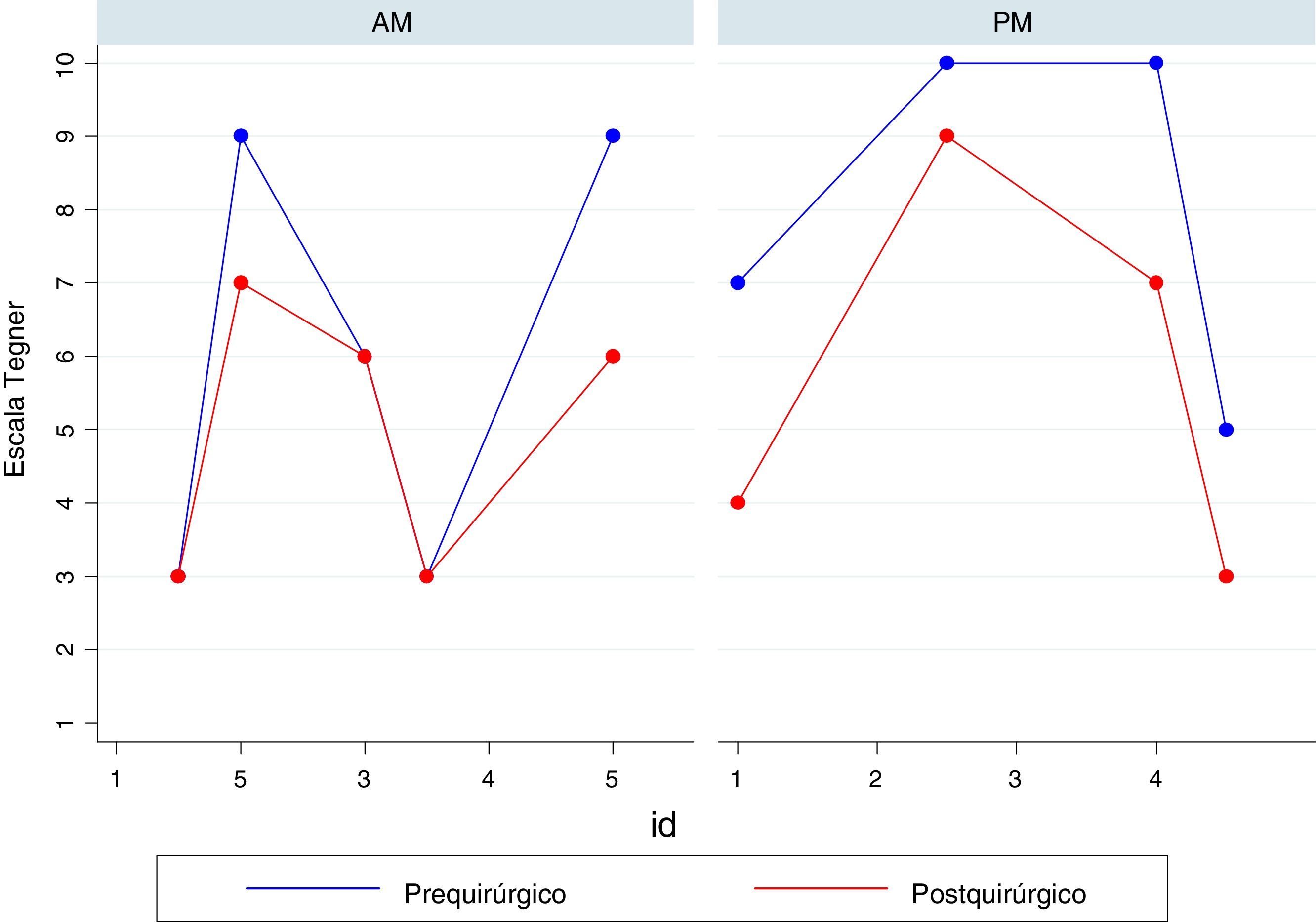
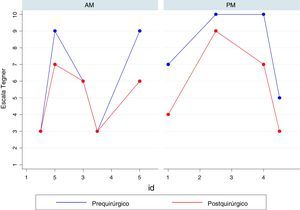
Se encontró una disminución de la actividad física de acuerdo con la escala Tegner en todos los pacientes (fig. 3). En algunos casos, este cambio según los pacientes se debió al miedo de sufrir una nueva lesión. Sin embrago, se encontró que cuatro pacientes practican aún deporte recreacional y uno de ellos juega a fútbol de manera competitiva.
De los pacientes con afectación antero medial (AM), 3 presentaron inestabilidad residual anterior leve (cajón anterior y Lachman de grado 1), uno con inestabilidad anterior moderada (cajón anterior y Lachman de grado 2) y otro sin inestabilidad clinica anterior residual, mientras que los 4 pacientes con afectación posteromedial presentaron laxitud residual posterior: en 2 de ellos fue leve y en 2, moderada. La estabilidad en valgo se normalizó en 5 pacientes mientras que persistió en extensión de grado 1 y grado 2 en 3 y 2 pacientes, respectivamente (tabla 2). Se encontró hipotrofia muscular en 5 casos y limitación marcada para la flexión en un caso y leve en otro, mientras que 2 pacientes aún presentan cojera al deambular. Un paciente usa soporte externo (bastón) al caminar sin ser posible determinar la influencia de la fractura de fémur contralateral actualmente consolidada.
Descripción del estado actual de los pacientes
| Característica | |
|---|---|
| Dolor en la rutina (EVA) | |
| Media ± DE | 1,4 ± 2,9 |
| Mediana (rango) | 0 (0-8) |
| Dolor durante la actividad (EVA) | |
| Media ± DE | 2,5 ± 3,1 |
| Mediana (rango) | 2 (0-9) |
| Escala de Lysholm | |
| Media ± DE | 69,9 ± 28,6 |
| Mediana (rango) | 82 (15-99) |
| IKDC | |
| Media ± DE | 64,0 ± 25,6 |
| Mediana (rango) | 70,1 (14,9-90,8) |
| Test de Lachman | n (%) |
| 0 | 5 (55,6) |
| 1 | 3 (33,3) |
| 2 | 1 (11,1) |
| Cajón anterior | n (%) |
| 0 | 5 (55,6) |
| 1 | 3 (33,1) |
| 2 | 1 (11,1) |
| Cajón posterior | n (%) |
| 0 | 5 (55,6) |
| 1 | 2 (22,2) |
| 2 | 2 (22,2) |
| Bostezo medial, flexión | n (%) |
| 0 | 5 (55,6) |
| 1 | 2 (22,2) |
| 2 | 2 (22,2) |
| Bostezo medial, extensión | n (%) |
| 0 | 5 (55,6) |
| 1 | 3 (33,3) |
| 2 | 1 (11,1) |
| Cojera | n (%) |
| Sí | 2 (22,2) |
| No | 7 (77,8) |
| Hipotrofia | n (%) |
| Sí | 5 (55,6) |
| No | 4 (44,4) |
DE: desviación estándar; EVA: Escala visual analógica para valorar la intensidad del dolor.
El ligamento colateral medial es uno de los ligamentos más comúnmente lesionados en la rodilla y, en vista de su capacidad de curación, se hace difícil encontrar lesiones con inestabilidad crónica medial que ameriten reconstrucción quirúrgica.
En el presente estudio se presentan resultados actuales de pacientes con lesiones mediales de la rodilla y afectación de un ligamento cruzado, clasificado como KD I en la clasificación de Schenk. No existen estudios de este tipo en la bibliografía. Sin embargo, los estudios disponibles son principalmente series de casos con grupos heterogéneos y con uso de distintos métodos de medición de resultados, por lo que se hace difícil la comparación entre ellos, lo que demuestra, además, la necesidad de estandarizar la clasificación donde se involucren lesiones combinadas14–18.
En el estudio de Yoshiya et al. sobre el manejo de 27 pacientes con lesiones mediales, había 12 que se acompañaban de lesión del LCA y 7 de lesión del LCP; se reportaron resultados a los 27 meses que pusieron de manifiesto estabilidad y movilidad que consideraron normales o casi normales sin complicaciones significativas. De igual forma, en otro estudio reportan resultados prospectivos de 28 pacientes a 1,5 años de seguimiento y se informa de aquellos a quienes le realizaron reconstrucciones anatómicas tanto en agudo como en crónico. De estos, 8 se acompañaban de lesión del LCA y 9 de lesión del LCP sin reportar de forma particular los resultados en este grupo. Encontraron de forma general IKDC de 76,2, sin laxitud recurrente ni medial ni de los cruzados intervenidos ni necesidad de posteriores cirugías19–24.
Nuestro estudio reporta IKDC subjetivo de 69 en lesiones anteriores y 58 en posteriores con Lysholm de 76,2 y 62, respectivamente. Estos resultados son comparables a los obtenidos por el grupo de LaPrade, por lo que es evidente una estabilización clínica en valgo con satisfacción en la mayoría de los casos. Comparativamente, los procedimientos en lesiones posteriores fueron más agresivos con reconstrucciones anatómicas que aquellos en las anteriores, donde se realizaron más reparaciones y avances, y se obtuvieron resultados funcionales muy similares sin ser excelentes25,26.
Nuestro estudio es limitado por varios factores. Primero, el número de pacientes es corto y no fue posible valorar al 55% de los pacientes por diferentes razones. Segundo, el tiempo de seguimiento, aunque es mayor que el reportado en otros estudios, aún es corto sin poder asegurar con ello que la inestabilidad pueda aumentar con el tiempo o no. Tercero, hubo variabilidad entre las técnicas quirúrgicas efectuadas en lesiones anteriores.
Las lesiones ligamentarias mediales de la rodilla son complejas y requieren una comprensión muy precisa de la anatomía y de las estructuras lesionadas.
Está establecido que las lesiones mediales aisladas de los grados I y II pueden manejarse conservadoramente. El manejo conservador consiste en frío, vendaje compresivo, restricción del apoyo mientras exista dolor e inmovilización con brace para evitar varo, valgo y permitir movilidad temprana; deben iniciarse ejercicios isométricos.
La mayoría de las lesiones de grado III son combinadas y ameritan atención especial ya que el manejo puede cambiar dependiendo de la gravedad de la lesión, la actividad física y laboral del paciente, y las lesiones asociadas, sin olvidar que la cicatrización laxa de las estructuras mediales aumenta el estrés en la reconstrucción del LCA y el LCP. Por tanto, debemos realizar resonancia magnética siempre que exista sospecha de lesión combinada.
En nuestra institución consideramos que el manejo de las lesiones combinadas KD I con compromiso AM y PM deben individualizarse en su manejo, por lo que tienen indicaciones propias para cirugía tanto en casos agudos como en crónicos.
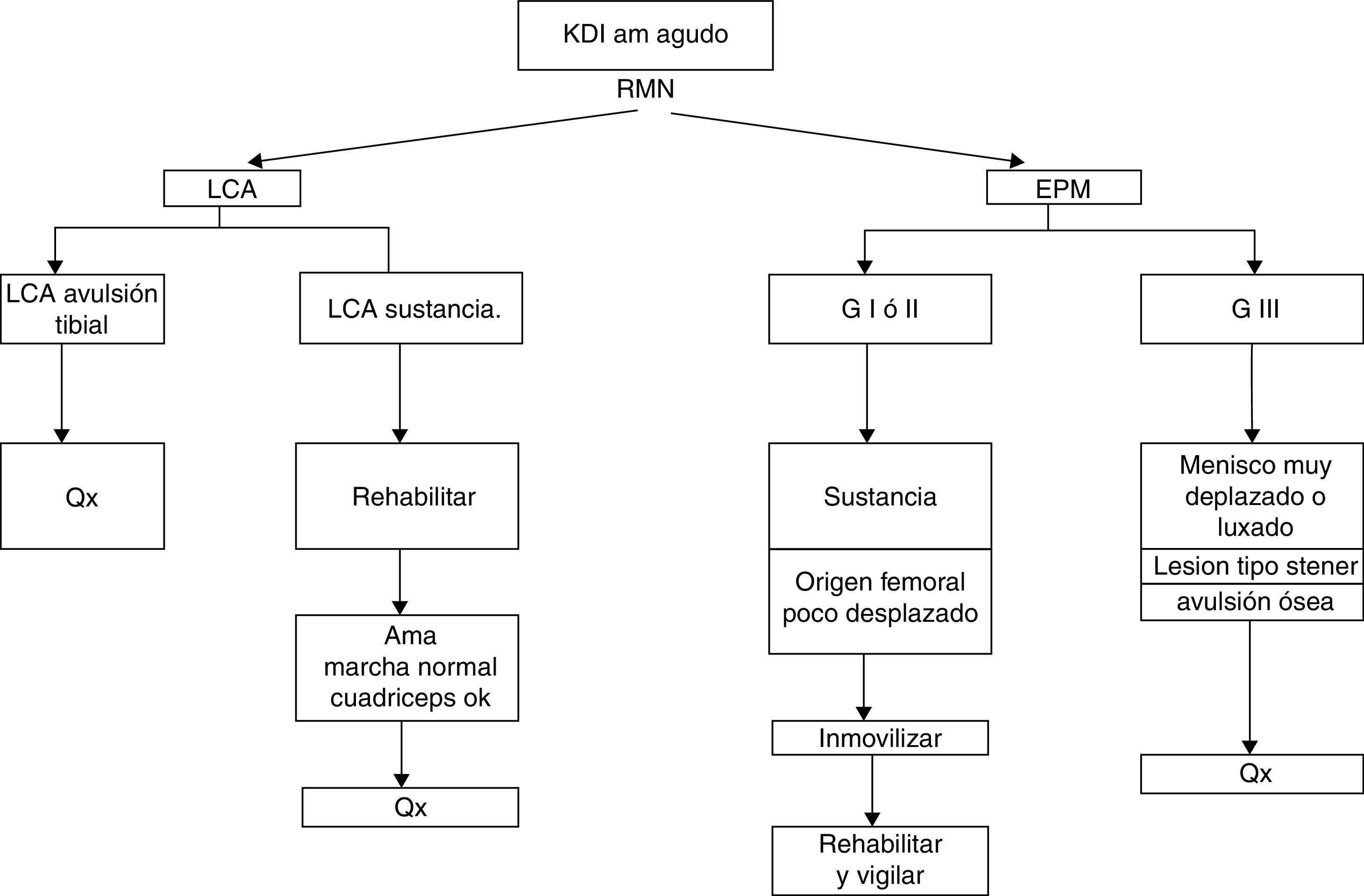
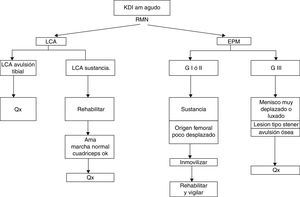
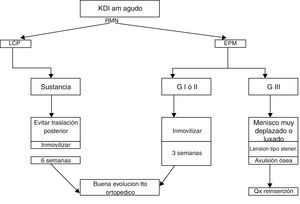
En lesiones agudas AM y PM, la cirugía está indicada en caso de menisco medial muy desplazado o luxado, avulsiones insercionales óseas o con pérdida de domicilio por interposición de tejido (semejante a la lesión de Stener del pulgar) o atrapamiento intrarticular27. Además, existen indicaciones propias de manejo en agudo de los ligamentos cruzados (figs. 4 y 5). En las lesiones AM con lesión intrasustancia o insercional sin desplazamiento inmovilizamos mientras haya dolor, iniciamos de forma temprana rehabilitación para ganar movilidad y marcha normal, esperando adecuada fuerza del cuádriceps para decidir el momento de reconstrucción del LCA. Mientras tanto, en las lesiones PM, en vista del poder de cicatrización de ambas estructuras, consideramos que la inmovilización adecuada para evitar traslación posterior ofrece una adecuada cicatrización y por ende adecuada estabilización. Para esto usamos una almohada en la pierna a la altura de la pantorrilla que simule un cajón anterior en el momento de colocar un inmovilizador de rodilla o yeso.
En las lesiones subagudas y crónicas indicamos cirugía en caso de inestabilidad clínica y persistente en lesiones aisladas, en caso de inestabilidad en valgo intraoperatoria en el momento de reconstruir el ligamento cruzado anterior o posterior, y en lesiones multiligamentarias, donde se considera que se pierde su poder de cicatrización por el daño de los tejidos circundantes.
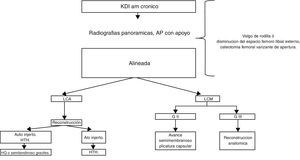
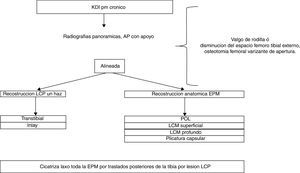
En pacientes crónicos es fundamental tomar radiografías panorámicas y, en caso de valgo óseo o con disminución del espacio femorotibial externo, realinear la extremidad, sin lo cual fallaría cualquier tipo de cirugía ligamentaria.
En caso de lesiones anteromediales (AM), preferimos el uso de autoinjerto de HTH para el cruzado anterior y, en caso de inestabilidad de grado II, realizamos avance del semimembranoso y de la cápsula, retensándola, mientras que en lesiones de grado III preferimos actualmente las reconstrucciones anatómicas con aloinjerto o autoinjerto según sea el caso (fig. 6).
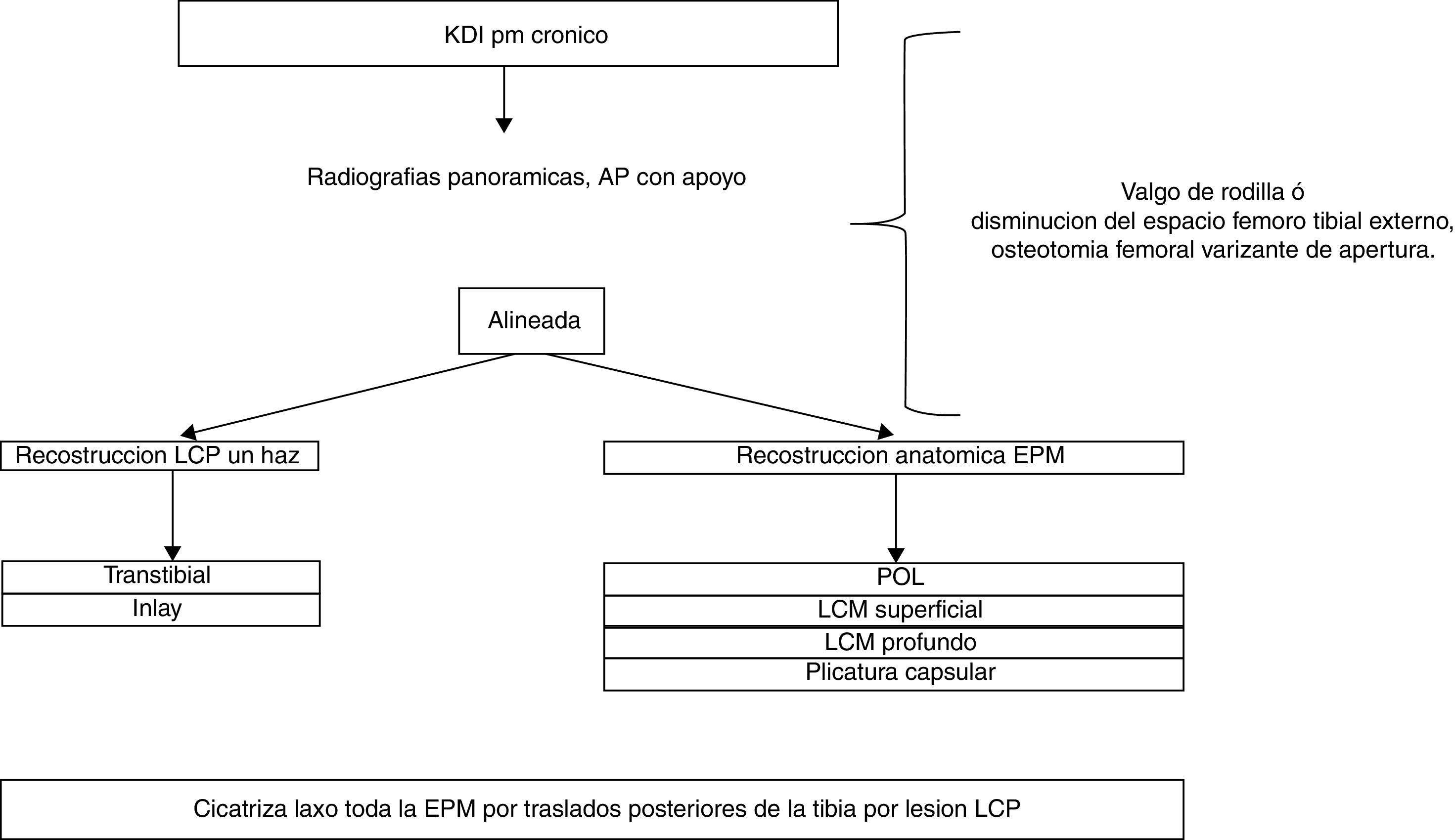
En pacientes con lesiones posteromediales, preferimos las reconstrucciones anatómicas de los colaterales y el oblicuo posterior, generalmente aunado a plicaturas capsulares junto con la reconstrucción del haz anterolateral del LCP (fig. 7).
El manejo quirúrgico de las lesiones mediales acompañadas de lesión del LCA o el LCP restaura la estabilidad en valgo con persistencia de leve inestabilidad anterior o posterior, y rotacional, y afectación de leve a moderada de su nivel de actividad física.
Las lesiones agudas de la esquina posteromedial tienen un buen poder de cicatrización con el manejo adecuado. En caso de lesiones ligamentarias crónicas mediales combinadas con LCA o LCP, recomendamos la reconstrucción del LCM (superficial y profundo) y oblicuo posterior de forma anatómica en procura de buenos resultados.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.