El infarto agudo de miocardio es la principal causa de muerte en el mundo. Las guías de manejo de esta patología indican el estudio invasivo urgente en los casos de infarto con supradesnivel del ST o bloqueo nuevo de rama izquierda. Se han descrito patrones electrocardiográficos, que cuando se presentan en el contexto clínico de angina inestable o infarto, predicen la presencia de obstrucciones coronarias severas que pueden ocasionar la muerte. El reconocimiento de estos patrones es clave para su manejo. Se describe el síndrome de Wellens como parte de estas alteraciones predictoras de riesgo.
Acute myocardial infarction is the leading cause of death worldwide. Dedicated management guidelines indicate urgent invasive study in cases of infarction with ST elevation or new left bundle branch block. Electrocardiographic patterns when present in the clinical setting of unstable angina or myocardial infarction predict the presence of severe coronary disease that can lead to death. The recognition of these patterns is very important to take management decisions. A description of Wellens’ syndrome as part of these high-risk predictors is offered.
El infarto agudo de miocardio sigue siendo la causa más frecuente de muerte en nuestro país y en el mundo a pesar de los avances en la prevención y tratamiento de la enfermedad coronaria. El reconocimiento de la enfermedad es clave para evitar su desarrollo y prevenir desenlaces fatales. Los estudios invasivos para realizar terapias de reperfusión están indicados en pacientes con diagnóstico de infarto de miocardio con supradesnivel del ST o nuevo bloqueo de rama izquierda1,2, sin embargo, existen algunas características electrocardiográficas que hacen sospechar compromiso severo de vasos con grandes territorios a riesgo que pueden desencadenar graves daños e inclusive el fallecimiento del paciente y que por tanto en su presencia se debe considerar el estudio invasivo urgente. Entre estos encontramos: ondas T positivas altas sin elevación del ST; depresión del ST con inclinación superior (upsloping) con ondas T positivas (signo de Winter); depresión difusa del ST en seis o más derivaciones inferiores y laterales asociadas a elevación del ST en aVr; inversión de la onda T con elevación del ST; ondas T invertidas profundas en derivaciones precordiales (síndrome de Wellens)3.
Presentamos dos casos tomados del Servicio de Hemodinamia de nuestra institución, con el fin de analizar las características del síndrome de Wellens.
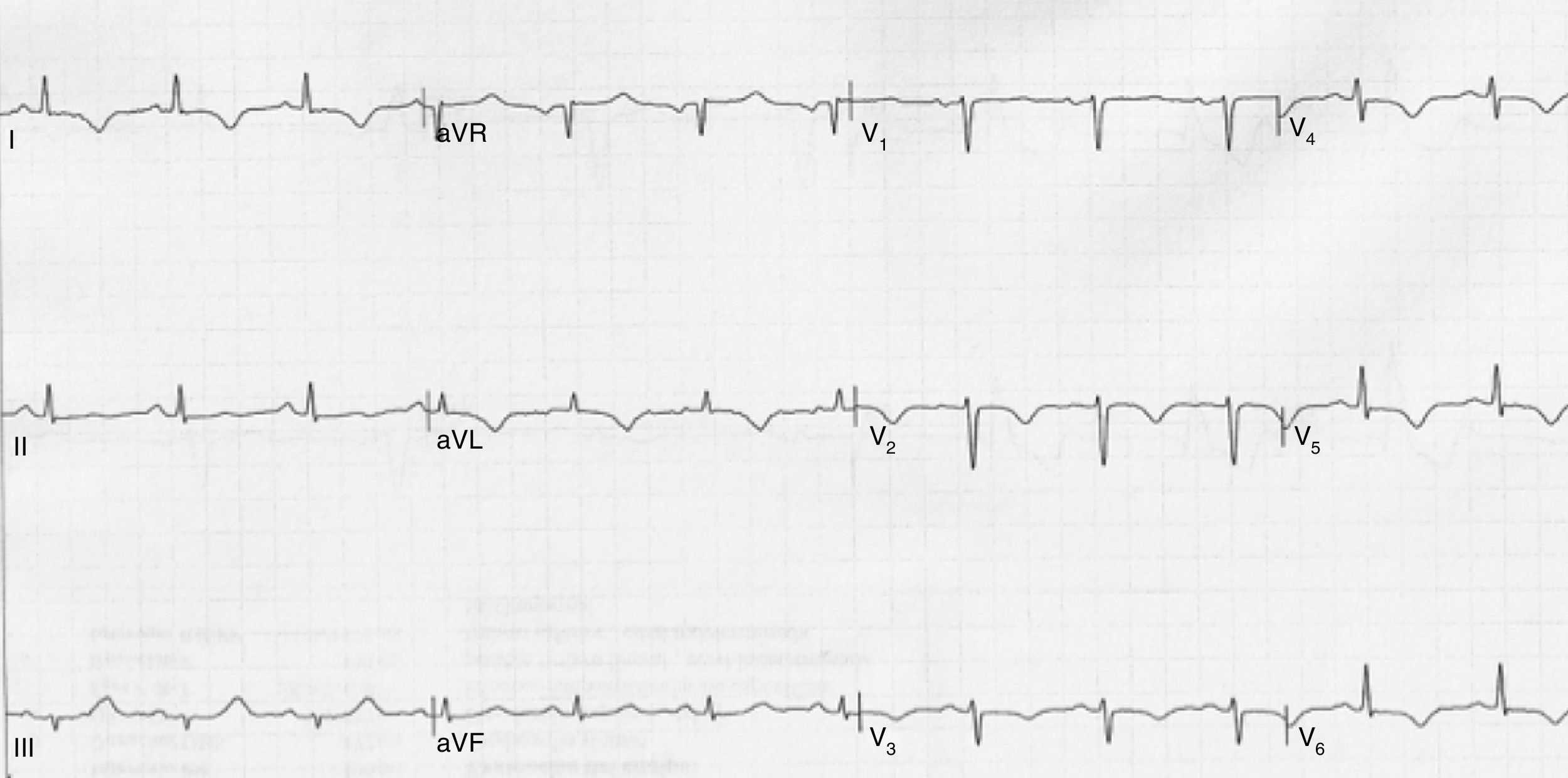
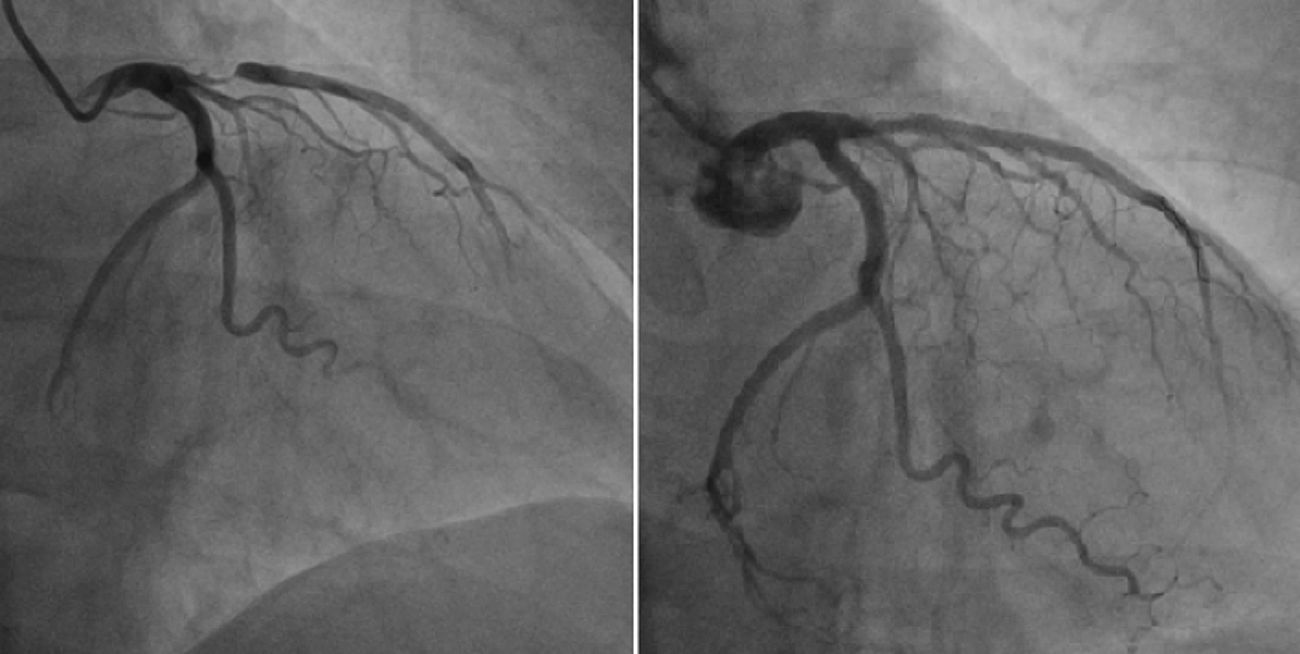
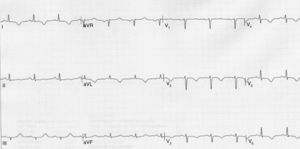
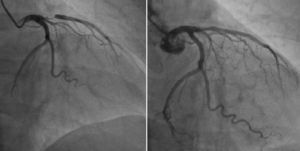
Caso 1Mujer de 67 años de edad, diabética no insulinorrequirente, obesa, con hipertensión arterial y dislipidemia que consulta al servicio de urgencias por presentar dolor de características anginosas de menos de 30 minutos de duración iniciado en reposo, al ingreso se encuentra en buena condición general, sin alteraciones hemodinámicas y con un examen físico general y cardiovascular normal. El electrocardiograma (fig. 1), tomado en ausencia de dolor mostró inversión simétrica de la onda T en V1 a V6, DI y aVl. La medición de troponina (I) fue normal, así como otros exámenes incluyendo electrolitos. Con la sospecha de cambios eléctricos asociados a lesión de descendente anterior proximal (síndrome de Wellens) se realizó arteriografía coronaria encontrando una lesión severa de la arteria descendente anterior proximal (fig. 2). Se llevó a cabo una angioplastia e implante de stent medicado con buen resultado angiográfico y resolución de los síntomas.
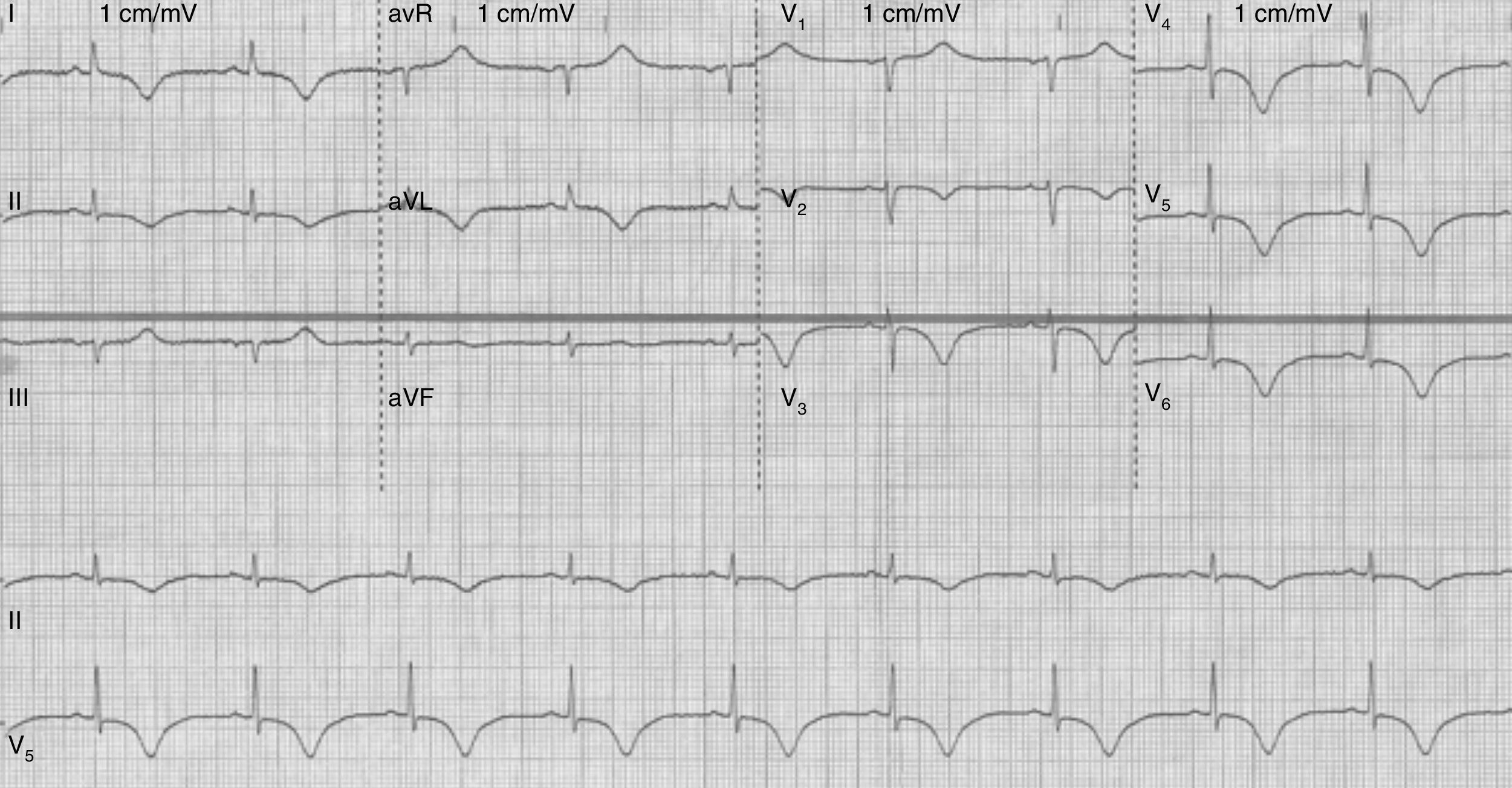
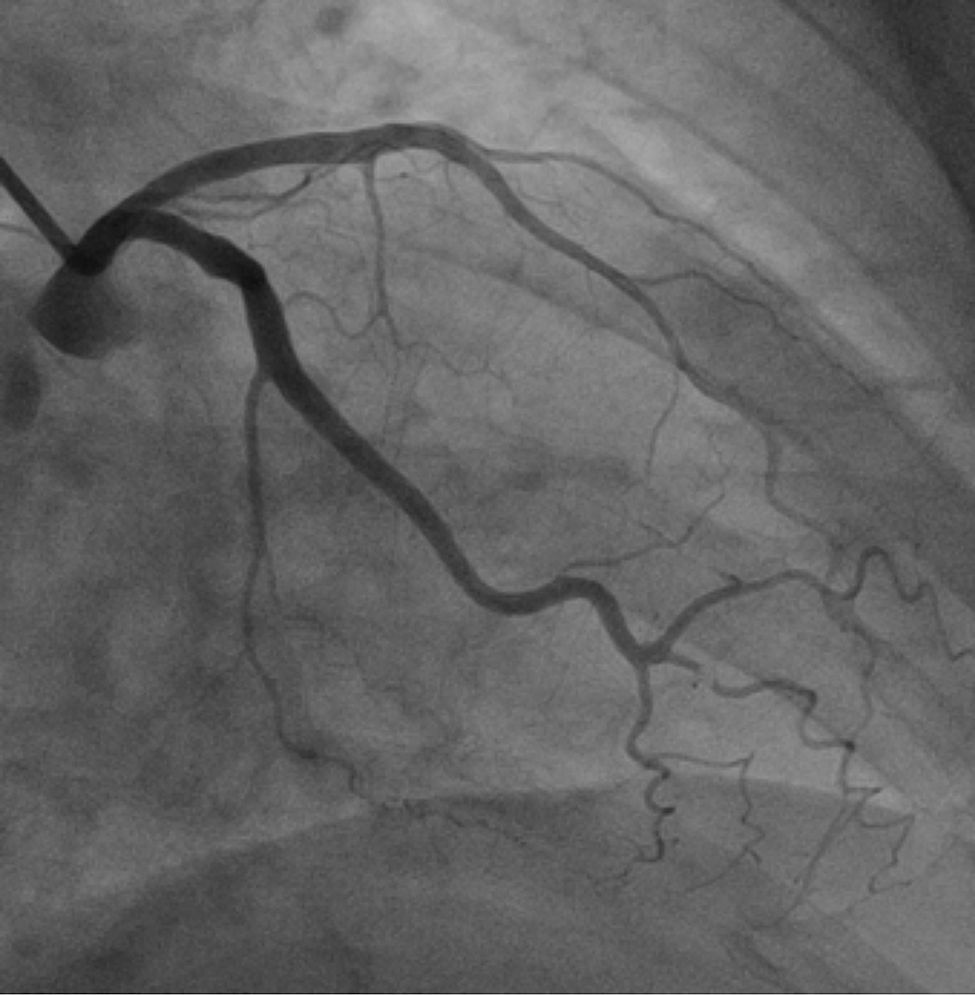
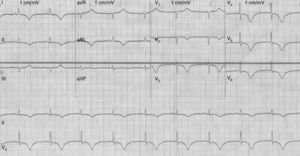
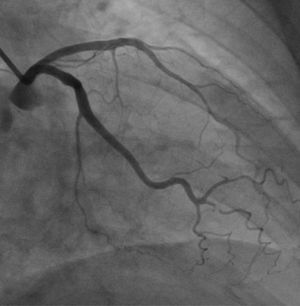
Mujer de 64 años de edad con antecedentes de hipertensión arterial y dislipidemia, quien ingresa en el servicio de urgencias con una historia de cuatro horas de evolución que consiste en episodios de dolor torácico en reposo, intermitente de características anginosas con duración no mayor a 15 minutos. Al ingreso su condición general es buena y al examen clínico no tenía alteraciones de importancia. Se toma un electrocardiograma que muestra inversión profunda y simétrica de la onda T en V2 a V6, DI y aVL (fig. 3). No presentó alteraciones en la medición de troponina (I), ni en otros paraclínicos incluyendo electrolitos. En la arteriografía coronaria no se demostró enfermedad coronaria significativa (fig. 4).
DiscusiónLa onda T normal es asimétrica con un ascenso rápido y un descenso gradual, normalmente positiva en DI, DII, V5 y V6; invertida en aVr y variable en DIII, aVl, aVf, V1 y V2. Las causas de inversión o alteraciones de la onda T se pueden dividir en cambios primarios en los que la despolarización es normal, como en los casos de patrón juvenil persistente de la onda T, el efecto digitálico, los eventos isquémicos o las enfermedades del sistema nervioso central; los cambios secundarios son resultado de un proceso de despolarización alterado como en los bloqueos de rama, la hipertrofia ventricular, la miocarditis, la pericarditis, los estados de preexcitación, las extrasístoles y los ritmos de marcapaso4. La mayoría de ellos tienen características clínicas que los hacen fácilmente reconocibles.
El síndrome de Wellens5, fue descrito por Wellens et al. en el año 19826. Consiste en un patrón electrocardiográfico de cambios en la onda T en las derivaciones precordiales (inversión profunda simétrica de la onda T u ondas T bifásicas, progresión de la onda R preservada, ausencia de ondas Q patológicas y de elevación del ST)7, asociados a síntomas de angina inestable, presentándose cuando el paciente está libre de dolor8, y sin elevación de las enzimas cardiacas (o solo una ligera elevación)9. Estos hallazgos se asocian a la enfermedad significativa del segmento proximal de la arteria descendente anterior y pueden predecir el desarrollo posterior del infarto de miocardio con alta sensibilidad y especificidad10–12; por tanto en los pacientes que tienen estas características se debe considerar una estrategia invasiva temprana13.
En el estudio que lo describió6, 26 de 145 pacientes admitidos con angina (18%) tenían cambios electrocardiográficos compatibles con síndrome de Wellens, el 75% que no fueron revascularizados desarrollaron un infarto anterior extenso en los siguientes 23 días con una media de 8,5 días10,11,14. En un estudio posterior se encontró que 160 de 1.260 pacientes hospitalizados tenían el característico patrón electrocardiográfico de síndrome de Wellens y en todos se encontró enfermedad de la descendente anterior proximal8. La prevalencia del síndrome varió entre el 14 y 18% de los pacientes7–9. La sensibilidad, la especificidad y el valor predictivo positivo de los cambios eléctricos de la onda T para una estenosis significativa de la descendente anterior proximal fue de 69, 89 y 86% respectivamente15.
El síndrome de Wellens se clasifica en dos tipos: el primero, que alcanza el 24% de los casos se identifican ondas T bifásicas en derivaciones V2 a V3; el segundo, más común, muestra ondas T invertidas simétricas en derivaciones V2 y V3 (ocasionalmente de V1 a V6)16.
Las causas de los cambios electrocardiográficos no están completamente entendidas, pueden representar un miocardio aturdido por reperfusión debido a la obstrucción completa del flujo en la descendente anterior proximal que se restablece espontáneamente, este mecanismo sugiere que otras alteraciones aparte de la lesión arterioesclerótica coronaria puedan producirlos como por ejemplo espasmo coronario17, trastorno inespecífico de la repolarización, sobrecarga ventricular derecha o enfermedad microvascular18.
El reconocimiento del síndrome de Wellens requiere de una alta sospecha y búsqueda del mismo porque su presentación es en general atípica: los pacientes están asintomáticos en el momento de la toma del electrocardiograma, las enzimas cardiacas no son de gran ayuda y los cambios eléctricos pueden ser interpretados como inespecíficos19. El envío de estos pacientes a una prueba de isquemia puede ser fatal20. A pesar de la evidencia de que se dispone y de lo esencial del reconocimiento del síndrome de Wellens, tanto las guías americanas1,21 como europeas2,22 para el manejo del síndrome coronario con o sin elevación del ST no especifican la importancia de este diagnóstico.
ConclusiónA pesar de que se puede no documentar la presencia de enfermedad ateroesclerótica como se mostró en el segundo caso revisado, la frecuente asociación de los cambios electrocardiográficos descritos en el síndrome de Wellens con lesión proximal de la descendente anterior y las consecuencias que acarrea su oclusión súbita (The Widow Maker)23, resalta la importancia del electrocardiograma como examen vital en el contexto de los síndromes coronarios agudos diagnosticados o sospechados y su papel en la decisión de realizar estudios invasivos tempranos.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.