El enfrentamiento y el manejo de las fracturas de platillos tibiales de alta energía representan un desafío para todo cirujano. El compromiso de partes blandas y la conminución articular secundaria a la energía involucrada determinan una mayor tasa de complicaciones y morbilidad.
ObjetivosEvaluar la tasa de complicaciones en fracturas de platillos tibiales de alta energía.
Materiales y métodoEstudio clínico imagenológico retrospectivo de fracturas de platillo tibial Schatzker V y VI con mecanismo de alta energía, tratadas con fijador externo y osteosíntesis diferida, entre 2007-2013. Análisis estadístico usando STATA 12.0.
ResultadosCincuenta y dos fracturas se presentaron durante el periodo de estudio, 39 de ellas fueron seleccionadas considerando los criterios de inclusión. Promedio edad 42,4 años, seguimiento 41,8 meses. Complicaciones: neuropraxia 5%, infección Schatzker V (20%) 16,2%, VI (80%) 12,1% (p=0,759). Sin asociación entre infección y edad (p=0,6056), mecanismo involucrado (p=0,131), tiempo de prefijador externo (p=0,0556), ni tiempo en el uso de fijador externo (p=0,53).
DiscusiónLas fracturas de platillos tibiales secundarias a traumatismos de alta energía se asocian a un importante compromiso de partes blandas. La reducción y osteosíntesis inmediata determina altas tasas de complicaciones; utilizar fijador externo transitorio las disminuiría. El abordaje anterior en línea media ha mostrado elevadas complicaciones, mientras que el uso de doble abordaje regularía esta situación.
ConclusiónAl afrontar el tratamiento de las fracturas de platillos tibiales de alta energía debemos considerar el uso de fijador externo transitorio para un adecuado control de la fractura y de las partes blandas para la cirugía definitiva.
The approach and management of high energy tibial plateau fractures is a challenge for every surgeon. Soft tissue injuries and joint comminution due to the energy involved are associated with a higher rate of complications and morbidity.
ObjectivesTo evaluate the rate of complications in high energy tibial plateau fractures.
Materials and methodA retrospective imaging-clinical study of Schatzker type V and IV high-energy tibial plateau fractures, treated with an external fixation and delayed osteosynthesis, was conducted between 2007 and 2013. Statistical analysis was performed using STATA 12.0.
ResultsA total of 52 fractures were treated during the study period, of which 39 met the criteria for selection. The mean age of the patients was 42.4 years, with a follow-up time of 41.8 months.
The complications include, neuropraxia, 5%, Schatzker V infection (20%), 16.2%, and Vl (80%), 12.1% (P=.759). There was no relationship between infection and age (P=.6056), mechanism involved (P=.131), time between accidents and the installation of an external fixator (P=.0556), or the time used for external fixation (P=.53).
DiscussionHigh-energy tibial plateau fractures are associated with significant soft tissue injuries. Immediate reduction and osteosynthesis are determining factors for high rates of complications, while using transient external fixation should decrease them. A midline anterior approach has shown increased complications, while a double approach could improve this situation.
ConclusionThe approach to high energy tibial plateau fractures must consider the use of a temporary external fixation for an adequate control of the fracture and the soft tissue for a definitive surgical treatment.
Dentro de las fracturas asociadas a la rodilla las fracturas de platillos tibiales representan un grupo heterogéneo de lesiones, cuyo enfrontamiento terapéutico y manejo constituye un constante enfrentamiento.
En la mayoría de los casos el tratamiento definitivo de estas lesiones es quirúrgico, debido al compromiso articular y/o periarticular asociado, la magnitud del desplazamiento de los fragmentos óseos, el compromiso de las partes blandas y la inestabilidad secundaria1.
La incidencia reportada en la literatura de las fracturas de meseta es cercana al 1% del total de fracturas2.
Por su parte, las fracturas de platillos tibiales secundarias a traumatismos de alta energía constituyen un subgrupo particularmente relevante. Este tipo de lesiones se encuentran asociadas a un importante compromiso articular determinado tanto por la conminución y la depresión de la superficie, como por la presencia de una inestabilidad muchas veces multidireccional, a lo cual se le agrega un significativo compromiso de partes blandas determinado por un importante edema, resultado de la activación de la cascada inflamatoria asociada al compromiso del drenaje venoso local e hipoxia cutánea, lo cual determina un aumento del daño de estas. La suma de estos factores determina un elevado riesgo de complicaciones y de morbilidades1,3–5.
Ha sido ampliamente descrito que la resolución quirúrgica precoz mediante reducción abierta determina una mayor tasa de complicaciones, llegando incluso hasta un 88%1,4–10.
El adecuado manejo de las partes blandas periarticulares tras una fractura de platillos tibiales de alta energía es fundamental en la obtención de un buen resultado1.
El uso de fijador externo transarticular en forma temporal mantiene la longitud y el eje de la extremidad comprometida, estabiliza la articulación y, en consecuencia, favorece la disminución del edema de partes blandas, lo cual es posible de seguir clínicamente1,6–9. De acuerdo con diversos reportes no existe una asociación entre su uso previo a la cirugía definitiva y un aumento en la tasa de infecciones1,6,11.
Los objetivos de este trabajo fueron:
- 1.
Evaluar las complicaciones en pacientes con fracturas de platillos tibiales de alta energía tratados con fijador externo inicial y reducción abierta y osteosíntesis con doble placa diferida (doble abordaje).
- 2.
Describir el mecanismo de lesión, la clasificación y los tiempos en pacientes con fractura de platillos tibiales de alta energía.
- 3.
Determinar el rango articular residual al final del seguimiento.
Se realizó un estudio observacional retrospectivo en una serie quirúrgica de pacientes con fracturas de platillos tibiales secundarias a mecanismos de alta energía, en un hospital sujeto a compensación laboral.
La identificación e inclusión de los pacientes se realizó a partir de la base de datos del servicio de pabellón del hospital. Se revisaron todas las fichas clínicas de los pacientes operados entre mayo de 2007 y julio de 2013 con el diagnóstico de fractura de platillos tibiales. La fecha de inicio de la búsqueda correspondió al inicio del registro clínico electrónico en nuestra institución. La fecha final fue determinada de forma arbitraria para tener al menos 2 años de seguimiento postoperatorio.
Se aplicaron los siguientes criterios de selección en el momento de la revisión de las fichas clínicas en Medisyn® (registro clínico electrónico de la institución).
• Criterios de inclusión:
- Fractura de platillos tibiales Schatzker V o VI.
- Estudio imagenológico preoperatorio con radiografías anteroposterior y lateral de rodilla y tomografía computarizada (TC).
- Osteosíntesis definitiva diferida con placas y tornillos.
- Tratamiento inicial y definitivo en el mismo centro hospitalario, por el mismo equipo de rodilla.
• Criterios de exclusión:
- Mecanismo de baja energía.
- Sin compensación laboral.
- Manejo inicial sin fijadores externos.
- Ausencia de estudio radiológico postoperatorio.
- Aún en tratamiento inicial en el momento de la revisión de la ficha clínica.
- Seguimiento clínico menor a 2 años.
- Pérdida de seguimiento clínico tras cirugías y/o previo al alta laboral.
Los atributos medidos fueron: sexo, edad, previsión, mecanismo de lesión, exposición, clasificación de acuerdo a Schatzker12 y Luo13, variables temporales (tiempo entre el accidente y la estabilización transitoria con fijador externo, entre el fijador externo y la osteosíntesis definitiva, período de descarga, tiempo entre el accidente y el alta laboral y el tiempo de seguimiento) y variables relacionadas con los resultados clínicos (complicaciones secundarias al accidente y al tratamiento, rango de movilidad articular al final del seguimiento). Las infecciones profundas fueron definidas como aquellas que requirieron de al menos un aseo quirúrgico y/o aislamiento de un agente patógeno en los cultivos.
Las clasificaciones de Schatzker y de Luo fueron realizadas por el mismo revisor (JV) usando Rx y TC preoperatorias.
Para el análisis estadístico se utilizó STATA® 12.0, realizando un análisis descriptivo, prueba de Chi cuadrado, prueba de «t» de Student y prueba de Wilcoxon-Mann Whitney.
El estudio fue aprobado por el comité científico hospitalario.
ResultadosSe identificaron 52 pacientes con diagnóstico de fractura de platillos tibiales Schatzker V y VI en el periodo descrito. De ellos solo 39 cumplieron los criterios de selección, descartando 13 casos por las siguiente razones:
- -
Un caso no correspondió a un accidente de trabajo/trayecto (no sujeto a compensación laboral).
- -
Cuatro casos no fueron manejados inicialmente con fijador externo.
- -
Seis casos no presentaron un mecanismo de alta energía.
- -
Dos pacientes continuaban en tratamiento en el momento de la revisión de fichas.
En todos los casos el fijador externo fue biplanar, transarticular, con 2 pins laterales en el fémur y 2 pins anteriores en la tibia.
El tiempo de seguimiento promedio fue de 41,8 meses (24 a 70 meses; DE: 12,9).
La edad promedio de la serie fue 42,4 años (22-63; DE: 9,9). El 12,8% de los casos correspondió a fracturas expuestas (5 pacientes).
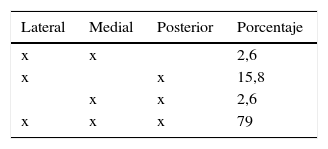
Respecto a la clasificación de Schatzker el 15,6% (6 pacientes) fueron tipo v y el 84,6% restante tipo vi (33 pacientes). Respecto a la de Luo, el 21% de los casos presentó compromiso de 2 columnas y el 79% restante de 3 columnas (tabla 1).
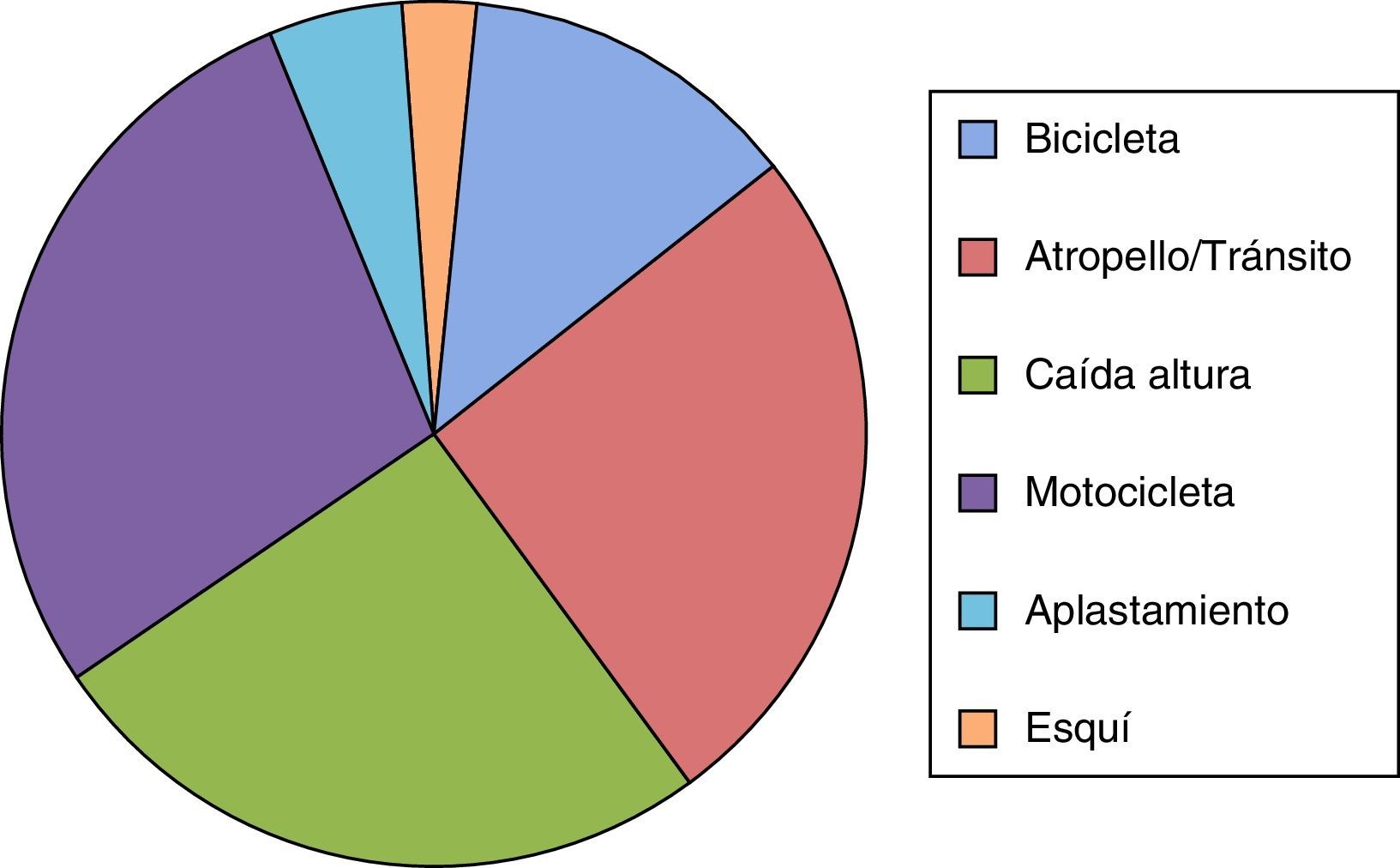
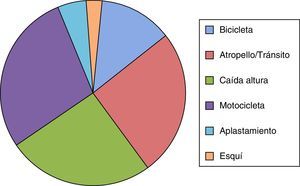
Los mecanismos de alta energía involucrados se detallan en la figura 1.
La presentación de las variables temporales fue la siguiente:
- -
Tiempo entre accidente y fijación externa: 1,0 día en promedio (0-5 días; DE: 1,4).
- -
Tiempo de uso de fijador externo: 12,4 días en promedio (4-46 días; DE: 8,8).
- -
Tiempo de descarga total tras la cirugía definitiva: 3,1 meses en promedio (1,5-6 meses; DE: 0,88).
- -
Tiempo entre el accidente y el alta laboral: 11,3 meses en promedio (3-29 meses; DE: 6,5).
El 5% de los casos (2 pacientes) presentó complicaciones relacionadas con el accidente: neuropraxia del nervio ciático poplíteo externo; ambos resueltos espontáneamente sin secuelas. No hubo complicaciones vasculares asociadas en esta serie.
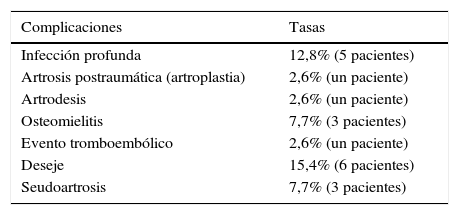
Las complicaciones secundarias al tratamiento afectaron al 33,3% de la serie (13 pacientes) (tabla 2).
Complicaciones postratamiento
| Complicaciones | Tasas |
|---|---|
| Infección profunda | 12,8% (5 pacientes) |
| Artrosis postraumática (artroplastia) | 2,6% (un paciente) |
| Artrodesis | 2,6% (un paciente) |
| Osteomielitis | 7,7% (3 pacientes) |
| Evento tromboembólico | 2,6% (un paciente) |
| Deseje | 15,4% (6 pacientes) |
| Seudoartrosis | 7,7% (3 pacientes) |
El 12,1% de las Schatzker VI tuvo infecciones profundas (4 pacientes) vs un 16,7% en las tipo v (un paciente) (p=0,759). Respecto a la clasificación de Luo e infecciones profundas tampoco hubo diferencias significativas (p=0,951).
De los 5 pacientes con fracturas expuestas, un caso evolucionó con osteomielitis crónica, los otros 4 no presentaron infecciones.
Ni la edad de los pacientes (p=0,6056), ni el mecanismo involucrado (p=0,131), ni el tiempo entre lesión y fijación externa (p=0,0556), ni el tiempo entre fijador externo y la osteosíntesis definitiva (p=0,7108) y tampoco respecto a las lesiones asociadas (p=0,53) lograron predecir la infección profunda.
Hubo una asociación estadísticamente significativa entre infección profunda y tiempo de descarga (p=0,0166).
En relación con los 6 desejes residuales, 4 pacientes evolucionaron con valgo y 2 con varo. Dos casos requirieron una osteotomía correctora de ejes (un valgo y un varo). Todos estos casos correspondieron a fracturas Schatzker VI, con compromiso de los 3 pilares de la clasificación de Luo.
Se reportaron 2 casos con inestabilidad lateral tras el tratamiento, y uno requirió de una osteotomía para tensar la cápsula posterolateral; ambos quedaron con un bostezo en 30° de varo tolerable clínicamente.
Respecto al rango de movilidad en el momento del seguimiento, hubo un caso de artrodesis, obteniendo una mediana de 120° (0-140°; DE: 24,2); sin incluir a este paciente la mediana se mantuvo y variaron los rangos y la desviación estándar: 80-140 y 14,8, respectivamente.
Una vez objetivada la consolidación de la fractura el 35,9% de los pacientes fue sometido a una nueva cirugía para la retirada de la osteosíntesis sintomática.
DiscusiónLas fracturas de platillos tibiales, producto de traumatismos de alta energía, se asocian a un importante compromiso de partes blandas periarticulares7.
El reconocimiento y la adecuada interpretación de las lesiones de partes blandas en el contexto de este tipo de fracturas es un factor determinante en la obtención de buenos resultados quirúrgicos6.
Los 39 pacientes estudiados correspondieron a casos bastante homogéneos determinados por los criterios de selección (mecanismo de alta energía, uso de fijador externo biplanar inicial, reducción y osteosíntesis diferida), todos ellos en un grupo etario similar (segmento laboral), todos compensados económicamente y cautivos en un sistema de salud cerrado, lo cual permitió un seguimiento sobre 2 años.
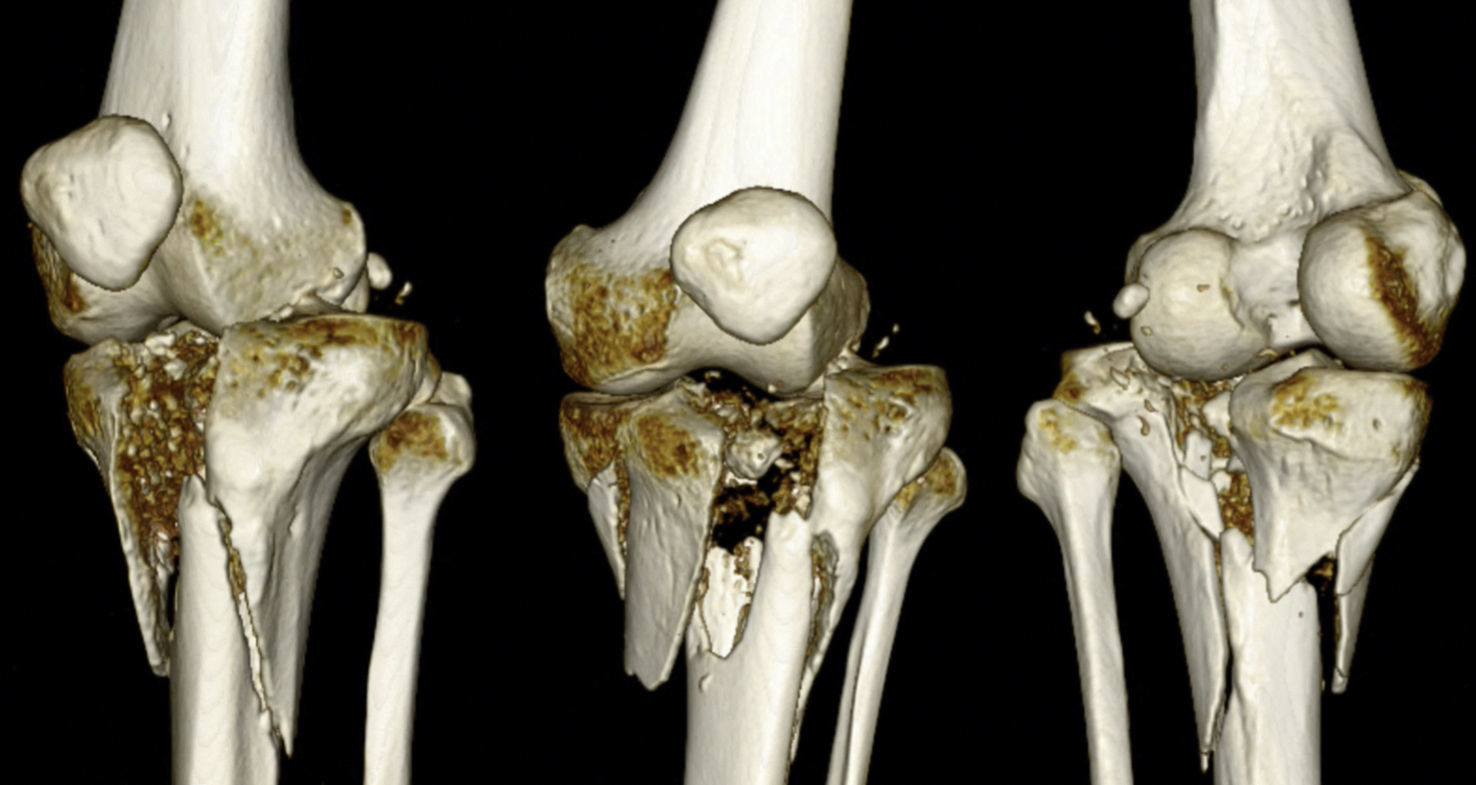
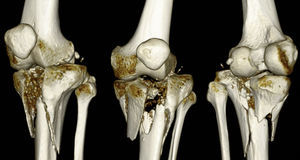
Es importante destacar que la mayoría de los casos correspondieron a fracturas de alta complejidad tipo Schatzker VI y Luo con 3 pilares (fig. 2), reportándose solo un 5% de complicaciones secundarias al accidente.
Por su parte, dentro de las complicaciones postoperatorias, las infecciones profundas y los desejes fueron las más frecuentes.
Respecto a la tasa de infecciones profundas esta correspondió al 12,8%, no encontrando asociación con las clasificaciones de Schatzker ni de Luo; tampoco con los tiempos en las distintas etapas. Destacamos además el hecho de que solo una de las fracturas expuestas evolucionó con osteomielitis crónica.
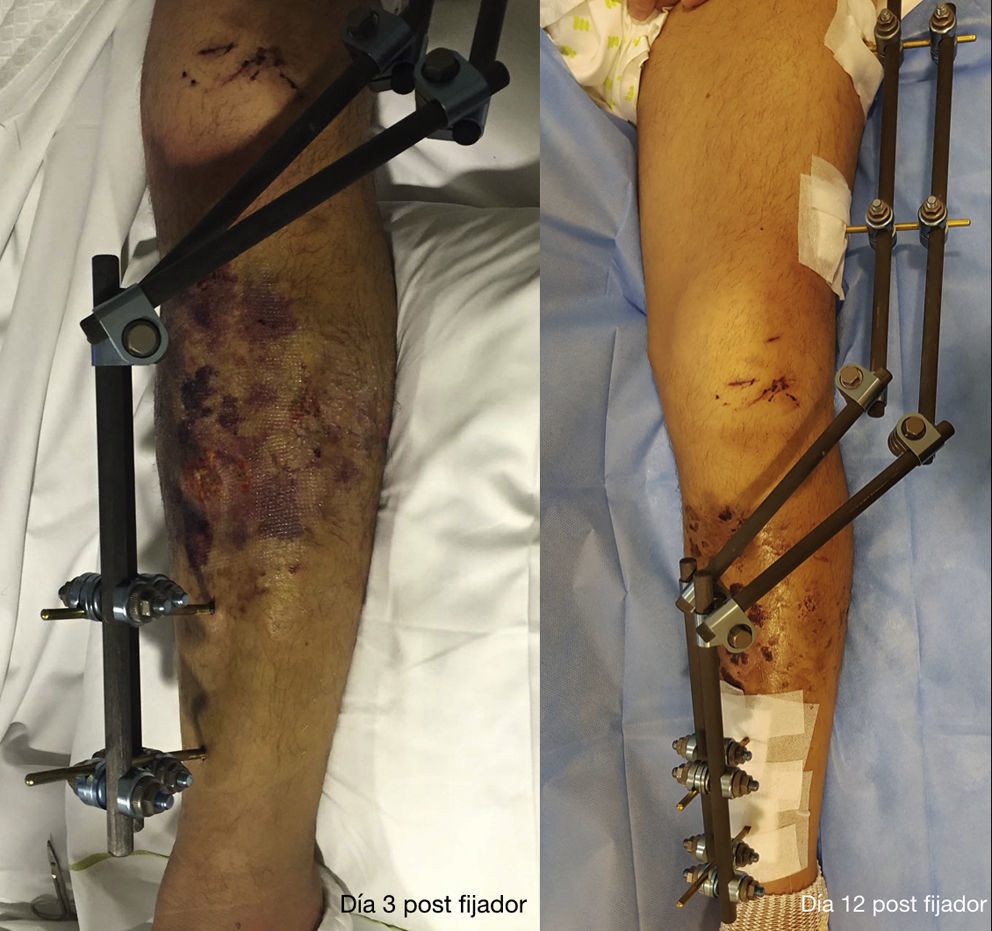
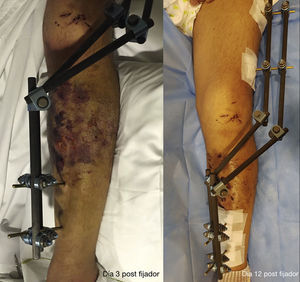
Los pacientes tuvieron que esperar casi 2 semanas en promedio con fijador externo, momento en el cual los pacientes estuvieron en condiciones clínicas para ser operados (Tcherne 0-I) (fig. 3).
No fue posible encontrar un modelo predictivo para esta complicación con los distintos atributos medidos. En relación con el tiempo de descarga, posiblemente la presencia de infección profunda determinó una mayor aprensión por parte de los cirujanos para autorizar la carga.
Por su parte, los desejes se presentaron solo en pacientes con fracturas tipo Schatzker VI y Luo 3 pilares, lesiones con disociación metafisio-diafisiarias. La tasa correspondió al 15,4%, en donde solo 2 casos requirieron de osteotomía correctora de eje dada su sintomatología.
La mediana del rango articular en el momento del seguimiento fue de 120°, lo que indica que muchos pacientes lograron rangos funcionales adecuados para realizar sus actividades. Solo un caso requirió de una artrodesis articular, paciente que tuvo una fractura de platillos tibiales expuesta tipo Schatzker VI y Luo 3 pilares, que además evolucionó con una seudoartrosis, infección profunda y osteomielitis.
En el transcurso de las últimas décadas las estrategias de tratamiento en fracturas de platillos tibiales de alta energía se han modificado. Es posible encontrar diversos métodos de tratamiento descritos en la literatura, entre los que se incluye reducción y osteosíntesis abierta con placas y tornillos, fijación percutánea a través de abordajes limitados o reducción indirecta y estabilización con fijadores externos circulares (Illizarov).
La reducción y osteosíntesis abierta por medio de abordajes amplios permite la visualización directa y la reducción anatómica de las fracturas, sutura meniscal y reinserción ligamentaria si esta fuese necesaria. Estos principios no se consiguen por medio de osteosíntesis percutáneas ni con fijadores externos circulares, especialmente en casos de fracturas con importante conminución7. La reducción abierta y estabilización interna en la etapa aguda de la evolución de las fracturas de platillos tibiales de alta energía implica un elevado riesgo de complicaciones de las partes blandas.
De forma independiente, Young, Moore y Mallik reportaron el 88%, 73% y 80% de infecciones profundas, respectivamente, asociando estas altas tasas de complicaciones al uso de doble placa en el momento de la reducción abierta; no obstante, no hicieron referencia respecto al manejo realizado de las partes blandas (tipo de abordaje) y etapificación del tratamiento (tiempo entre el accidente y la cirugía definitiva). Es posible que las tasas de complicaciones reportadas correspondan tanto a la inadecuada evaluación de estas estructuras como a una cirugía precoz6.
Por su parte, el manejo de estas fracturas a través de un abordaje anterior en línea media único ha presentado tasas inaceptables de complicaciones de herida operatoria y partes blandas (13% a 88%), en particular cuando se ha asociado al uso de doble placa7.
Con relación al doble abordaje (lateral y posteromedial), existen porcentajes de infecciones profundas reportadas en lesiones de alta energía, los cuales van desde un 8,4% a un 14,2%10. Stamer et al. reportan un 13% de infecciones profundas utilizando un fijador externo híbrido, asociado o no a osteosíntesis mínima en el manejo de 23 fracturas tipo Schatzker VI.
En este contexto, el uso de un fijador externo transarticular durante el período agudo constituye una adecuada solución transitoria estabilizando la articulación y restaurando el eje de la extremidad, mientras mejoran las condiciones de las partes blandas para la cirugía definitiva6. Además, respecto a la asociación entre infecciones profundas y uso de fijador externo producto de la sobreposición de los pines, Egol et al.6 indican que no existe correlación.
Respecto a los desejes residuales cabe mencionar que la estabilización lateral aislada en fracturas bicondíleas de platillos tibiales con placas convencionales es insuficiente para conservar el alineamiento axial, asociándose a una mayor tasa de deformidades en varo7. Una situación similar puede presentarse utilizando placas bloqueadas de ángulo fijo desde lateral. En general, esta complicación es el resultado de una inadecuada evaluación y comprensión del compromiso de la columna posteromedial, lo cual disminuye con el uso de doble placa, lateral y posteromedial eventualmente7.
En función de la evidencia planteada y de la experiencia local, proponemos el siguiente protocolo de manejo para las fracturas de platillos tibiales de alta energía:
- 1.
Considerar el mecanismo de lesión, discriminando entre alta y baja energía involucrada, ítem más importante para orientar el tratamiento a realizar.
- 2.
Tras aplicar los algoritmos de soporte vital es importante realizar una acuciosa evaluación de la extremidad afectada que permita determinar exposición ósea, los signos de isquemia, las lesiones neurológicas, la incongruencia articular y el estado inicial de las partes blandas.
- 3.
El estudio imagenológico inicial debe incluir radiografías en 2 proyecciones: anteroposterior y lateral. En aquellos casos con alta sospecha clínica de compromiso vascular recomendamos realizar una angio TC precoz.
- 4.
Confirmado el diagnóstico se debe reducir, alinear y estabilizar la extremidad con un fijador externo transarticular (biplanar, transarticular, con 2 pins laterales en el fémur y 2 pins anteriores en la tibia).
- 5.
Debe completarse el estudio con nuevas radiografías y TC para planificar la cirugía definitiva, que debe realizarse una vez que las partes blandas lo permitan (idealmente Tcherne 0 o I).
- 6.
La reducción y osteosíntesis habitualmente requiere de 2 abordajes, muchas veces lateral y posteromedial para lograr resultados satisfactorios con menos complicaciones.
Frente a fracturas expuestas es recomendable realizar aseos quirúrgicos seriados para disminuir el riesgo de osteomielitis.
ConclusiónEnfrentarnos a fracturas de platillos tibiales de alta energía requiere de una correcta evaluación y manejo de las lesiones de partes blandas, especialmente determinado por el mecanismo involucrado.
La estabilización transitoria inicial con fijador externo, seguido de una reducción abierta y osteosíntesis con doble placa diferida a través de doble abordaje, permite mantener tasas de complicaciones aceptables respecto a la evidencia descrita en la literatura.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLa realización de este estudio no cuenta con conflicto de intereses por ningún autor.
Agradecimientos a Mutual de Seguridad C.Ch.C.