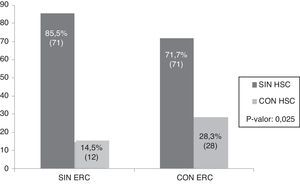
Los objetivos del presente trabajo fueron: 1) determinar la frecuencia de hipotiroidismo subclínico (HSC) en pacientes con enfermedad renal crónica (ERC), y 2) evaluar los cambios en la función renal de pacientes con ERC e HSC luego del tratamiento con levotiroxina. Se estudió a 182 pacientes, 99 con ERC y 83 sin ERC (grupo control), entre 20 y 70 años de edad, de ambos sexos, atendidos en centros de salud y consultorios hospitalarios de Posadas, Misiones. La frecuencia de HSC en el grupo con ERC fue del 28,3% y en el grupo control 14,5% (p=0,025). Los pacientes con ERC e HSC fueron derivados al servicio de endocrinología, donde luego de 3 meses de tratamiento con levotiroxina, se revaluó la función renal, observando en todos los pacientes disminución en los niveles de creatinina sérica y aumento del índice de filtrado glomerular. Sobre la base de estos hallazgos se podría recomendar el estudio de la función tiroidea a todo paciente con ERC de causa desconocida, considerando al HSC entre las posibles causas de deterioro de la función renal.
The objectives of the present study were: 1) to determine the frequency of Subclinical Hypothyroidism (SCH) in patients with Chronic Renal Disease (CKD), and 2) to evaluate the changes in renal function in patients with CKD and SCH after treatment with levothyroxine. A total of 182 patients were studied, 99 with CKD and 83 without CKD (control group), with ages between 20 and 70 years old, of both sexes, attending health centres and hospital clinics in Posadas, Misiones, Argentina. The frequency of SCH was 28.3% in the CKD group, and 14.5% in the control group (P=.025). Patients with CKD and SCH were referred to medical endocrinology, where after three months of treatment with levothyroxine, renal function was evaluated, after which a decrease in serum creatinine levels and an increase in the glomerular filtration rate were observed in all patients. Based on these findings, the study of thyroid function should be recommended for all patients with CKD of unknown cause, considering SCH among the possible causes of impaired renal function.
La enfermedad renal crónica (ERC) es un problema de salud pública mundial. La manifestación más grave de la enfermedad renal es la insuficiencia renal crónica terminal, que lleva al paciente a la necesidad de terapia de sustitución renal como diálisis crónica o trasplante renal1. Existen evidencias de que el tratamiento precoz de la enfermedad renal puede prevenir o retrasar la progresión a estadios más graves, sus complicaciones, así como disminuir el riesgo asociado a la enfermedad cardiovascular (ECV)1,2.
Los pacientes con ERC tienen reducciones leves de la función tiroidea, una condición que se acentúa a medida que disminuye la función renal3.
La afectación más común asociada al hipotiroidismo es la elevación de los niveles séricos de creatinina, la disminución del flujo plasmático renal y la reducción del filtrado glomerular4. Existen estudios que muestran una prevalencia aumentada de hipotiroidismo subclínico (HSC) y clínico en personas con ERC3–5.
El HSC hace referencia a la expresión de cambios sutiles en la función tiroidea sin que se presenten manifestaciones clínicas específicas. Se caracteriza por la presencia de valores elevados de tirotropina (TSH) y valores normales de hormonas tiroideas, habiéndose descartado otras causas de TSH elevada6–8.
En nuestro país existen pocos estudios sobre prevalencia del HSC. Sin embargo, trabajos realizados en otros países muestran una frecuencia en la población general que oscila entre el 4,3 y el 9,5%, siendo más frecuente en mujeres mayores de 65 años8,9.
Algunos autores afirman que las anomalías que se presentan en pacientes con ERC e HSC, además de representar un factor de riesgo para la ECV, podrían estar implicadas en la progresión de la enfermedad renal7,9. Otras publicaciones tratan sobre casos clínicos puntuales en los cuales el paciente presenta ERC e HSC y se muestra una mejoría de la función renal luego del tratamiento oportuno con levotiroxina3,4,10. Sin embargo, actualmente no se dispone de recomendaciones sobre el tratamiento del HSC en pacientes con ERC. El mecanismo fisiopatogénico adjudicado a la baja tasa de filtrado glomerular asociado al HSC obedece a la ocurrencia de un compromiso hemodinámico sistémico o local y a la acción de las hormonas tiroideas a nivel de los túbulos renales11.
A pesar de lo expuesto, son pocos los estudios que evalúan la relación entre elevaciones leves de la TSH en pacientes con enfermedad renal y la posibilidad de tratarlos con reemplazo de la hormona tiroidea. Por ello nos propusimos: 1) determinar la frecuencia de HSC en pacientes con enfermedad renal que concurren a distintos consultorios de centros de salud y hospitales de la ciudad de Posadas, Misiones, y 2) evaluar los cambios en la función renal de pacientes con ERC renal crónica e HSC luego del tratamiento con levotiroxina.
Materiales y métodosTipo de estudio y diseñoEstudio analítico, descriptivo, observacional en una primera etapa y analítico, experimental en la última.
PoblaciónPacientes adultos que asistieron a los consultorios externos del CAPS de Yacyretá, Hospital Favaloro, Hospital de Fátima y Hospital Escuela de Agudos Dr. Ramón Madariaga de la ciudad de Posadas, desde el 1 de noviembre del 2015 al 1 de junio del 2016 y que fueron derivados al Laboratorio de Alta Complejidad de Misiones para la realización de análisis clínicos. Todos los pacientes pertenecían al programa Incluir Salud y presentaban factores de riesgo para ERC.
Unidad de análisis. Criterios de inclusión y exclusiónEl grupo en estudio estuvo constituido por 99 pacientes de ambos sexos, entre 20 y 70 años de edad y que presentaron un índice de filtrado glomerular (IFG) < 60ml/min/1,73 m2.
También se evaluó un subgrupo de 83 pacientes con factores de riesgo para ERC pero sin ERC (IGF ≥ 60ml/min/1,73 m2) considerado como grupo control, en el mismo rango de edad que el grupo en estudio.
Fueron excluidos los pacientes amputados, embarazadas, desnutridos (índice de masa corporal: IMC<18kg/m2), con obesidad mórbida (IMC ≥ 40kg/m2), diabéticos, hipertensos o con diagnóstico previo de enfermedad autoinmune, patología tiroidea o renal.
Análisis bioquímicosLa toma de muestra sanguínea para los análisis químicos y hormonales se realizó por punción venosa con ayuno de 8 h antes de las 9 de la mañana.
Función renalLa determinación de creatinina sérica se realizó por método colorimétrico, cinético, de Jaffé modificado, en el equipo automatizado Dimension RXL Max Siemens Diagnostics (Siemens Healthcare S.A., Munro, Argentina). El coeficiente de variación interensayo (CVi) fue del 2,3% para el nivel normal y del 1,9% para el nivel alto.
Con el valor de creatinina sérica se calculó el IFG estimado (IFGe) utilizando la fórmula del Modification of Diet of Renal Disease (MDRD-4):
IFGe=186×(creatinina)−10,154×(edad)−0,203×(0,7402 si es mujer)×(1,203 si es de raza negra)
La presencia de enfermedad renal quedó definida por un valor de IFGe < 60ml/min/1,73 m2. Categorías de la variable:
- –
(0) Sin enfermedad renal (IFGe ≥60ml/min/1,73 m2).
- –
(1) Con enfermedad renal (IFGe < 60ml/min/1,73 m2).
Las determinaciones hormonales de TSH y T4L fueron medidas por quimioluminiscencia en el equipo automatizado Centaur XP Siemens Diagnostics (Siemens Healthcare S.A., Munro Argentina). El CVi para TSH fue del 7,8% para el nivel bajo, del 8,1% para el nivel normal y del 8,9% para el nivel alto. El CVi para T4L fue de 5,9% para el nivel bajo, el 7,5% para el nivel normal y el 7,8% para el nivel alto.
La función tiroidea se evaluó a través de la medición de TSH (valor de referencia: 0,350-4,940 mUI/ml) y T4L (valor de referencia: 0,80-1,90ng/dl).
El criterio diagnóstico de HSC quedó definido por TSH > 4,940 mUI/ml y T4L en rango normal (0,80-1,90ng/dl). Categorías de la variable:
- –
(0) Sin HSC (TSH y T4L dentro de los valores de referencia).
- –
(1) Con HSC (TSH > 4,94 mUI/ml y T4L dentro de los valores de referencia).
El control de calidad interno se realizó con sueros comerciales (BIORAD, Clinical Diagnostics Distributor BIODIAGNOSTICO, Buenos Aires, Argentina) y el externo a través de la Fundación Bioquímica Argentina y el Centro de Educación Médica e Investigaciones Clínicas (CEMIC).
Todos aquellos pacientes que presentaron enfermedad renal y que fueron diagnosticados de HSC en el momento de la consulta fueron citados al área de endocrinología del Hospital Escuela de Agudos Dr. Ramón Madariaga para evaluar la necesidad de tratamiento con levotiroxina.
Estos pacientes fueron citados a las 6 semanas de realizado el diagnóstico, al área de endocrinología y al laboratorio, para control del tratamiento y revaluación de la función renal y tiroidea.
Análisis estadísticoPara el análisis de los resultados, las variables fueron tratadas como categóricas. En la comparación entre el grupo en estudio y el grupo control se utilizó el test de la chi al cuadrado. Para evaluar los cambios en la función renal luego del tratamiento con levotiroxina se utilizó la prueba de Wilcoxon de los rangos con signos para muestras relacionadas. En ambos casos se consideró como variación significativa un p valor < 0,05. Todos los datos fueron procesados en el programa Statgraphics Centurión XV.II(Statgraphics.Net, Madrid).
Procedimientos para garantizar los aspectos éticos del trabajoSe contó con la autorización del responsable del programa Incluir Salud, de la dirección ejecutiva del LACMI para la toma de muestra y el procesamiento de las mismas, y del Hospital Escuela de Agudos Dr. Ramón Madariaga, donde se realizaban las consultas y el tratamiento endocrinológico. Todos los pacientes dieron su consentimiento por escrito para poder participar del estudio. El trabajo cuenta con el aval del Comité de Bioética del Hospital Dr. Ramón Madariaga.
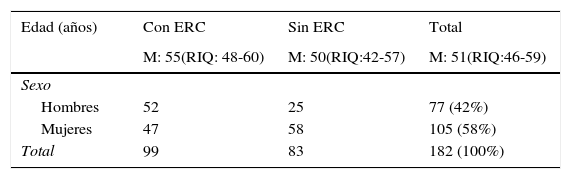
ResultadosEl grupo total estuvo constituido por 182 individuos de ambos sexos, entre 20 y 70 años de edad, 99 con ERC y 83 correspondientes al grupo control, Las características de la muestra estudiada se presentan en la tabla 1.
De los pacientes con ERC, el 91% se encontraba en el estadio 3 (IFG 30-59ml/min/1,73 m2) y el 9% restante en el estadio 4 (IFG 15-29ml/min/1,73 m2).
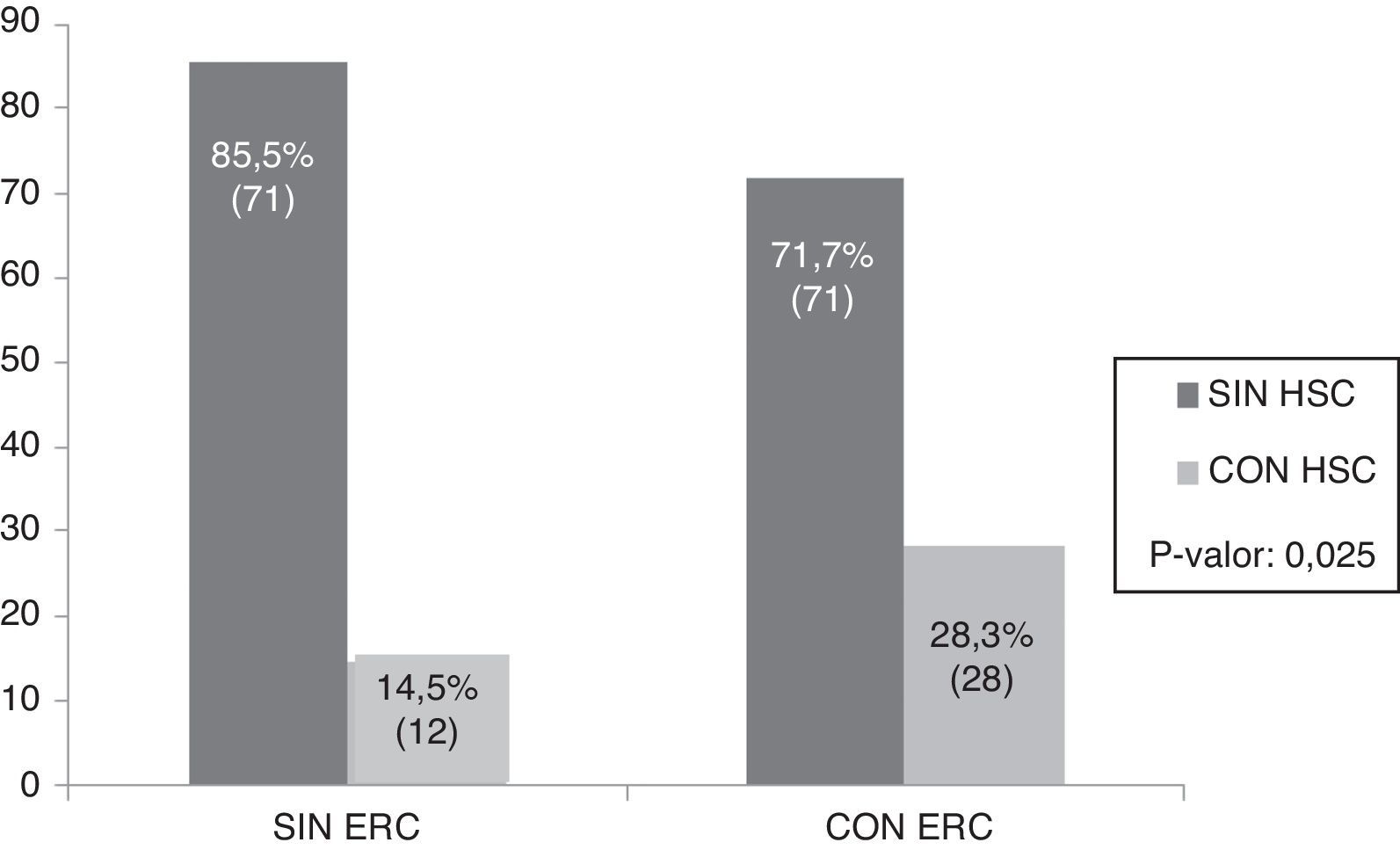
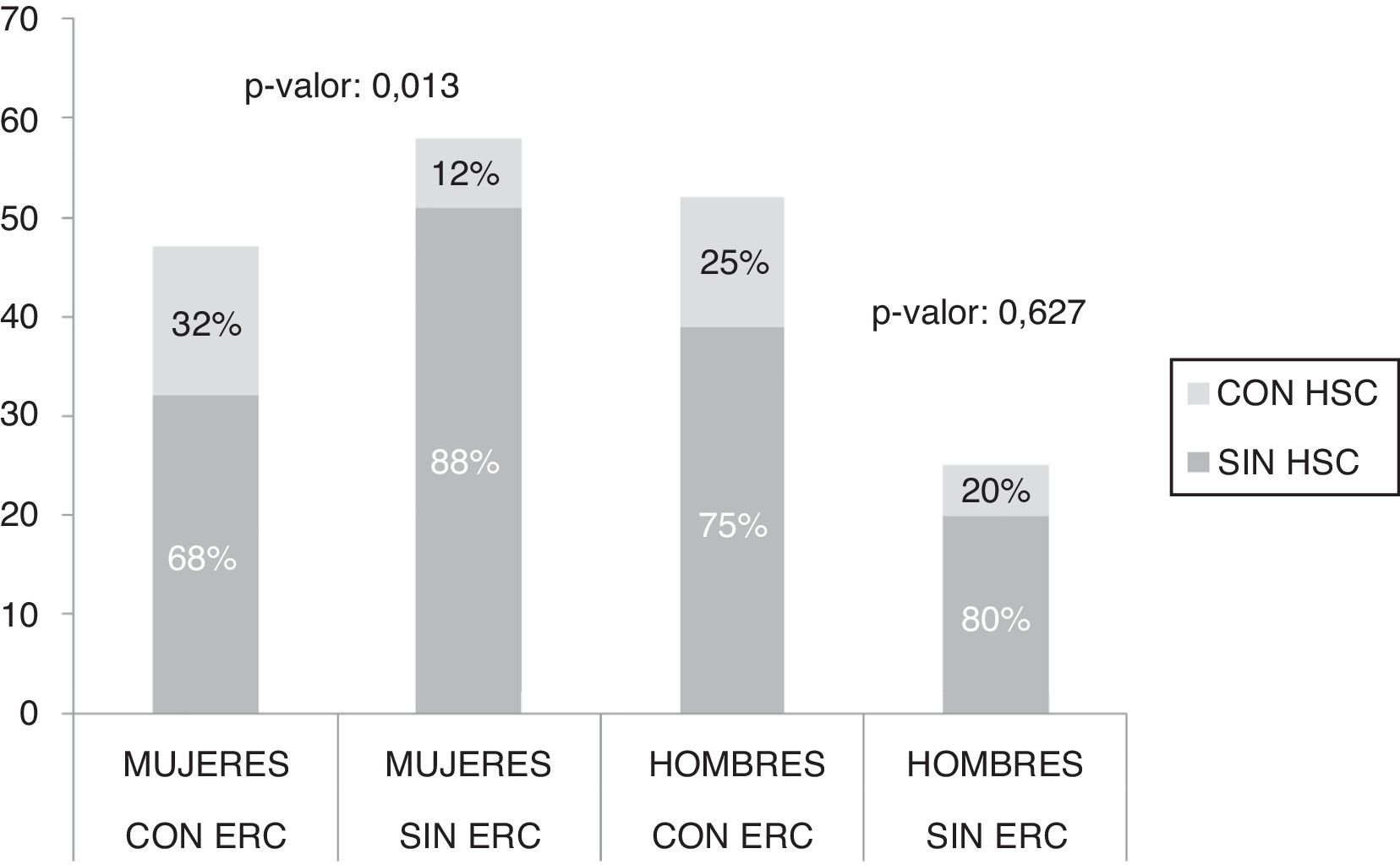
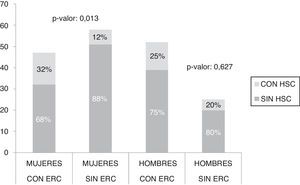
En la figura 1 se presenta la frecuencia de HSC en el grupo en estudio (28,3%) y el grupo control (14,5%), encontrando diferencias significativas entre ambos grupos (p=0,025). Al separar por sexo, únicamente se observaron diferencias significativas en el grupo de mujeres (p=0,013), no así en los hombres (p=0,627), como puede observarse en la figura 2.
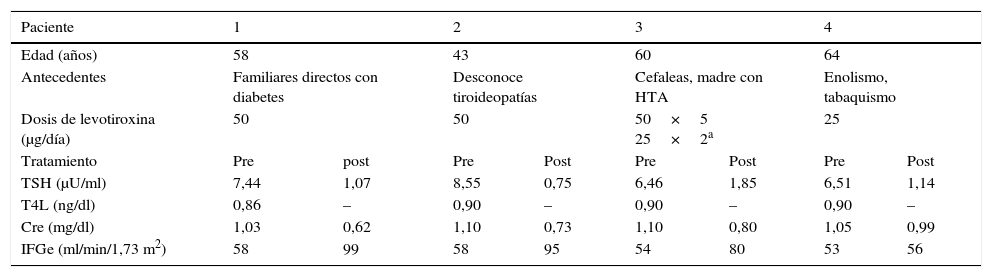
Para dar respuesta al segundo objetivo planteado, de los 28 pacientes diagnosticados con ERC e HSC solo 4 mujeres continuaron con el seguimiento, presentándose en la tabla 2 los resultados. Cabe mencionar que en el momento de la consulta, todos los pacientes presentaron en el examen físico tiroides de tamaño normal.
Resultados de los pacientes con ERC e HSC antes y después del tratamiento con levotiroxina
| Paciente | 1 | 2 | 3 | 4 | ||||
|---|---|---|---|---|---|---|---|---|
| Edad (años) | 58 | 43 | 60 | 64 | ||||
| Antecedentes | Familiares directos con diabetes | Desconoce tiroideopatías | Cefaleas, madre con HTA | Enolismo, tabaquismo | ||||
| Dosis de levotiroxina (μg/día) | 50 | 50 | 50×5 25×2a | 25 | ||||
| Tratamiento | Pre | post | Pre | Post | Pre | Post | Pre | Post |
| TSH (μU/ml) | 7,44 | 1,07 | 8,55 | 0,75 | 6,46 | 1,85 | 6,51 | 1,14 |
| T4L (ng/dl) | 0,86 | – | 0,90 | – | 0,90 | – | 0,90 | – |
| Cre (mg/dl) | 1,03 | 0,62 | 1,10 | 0,73 | 1,10 | 0,80 | 1,05 | 0,99 |
| IFGe (ml/min/1,73 m2) | 58 | 99 | 58 | 95 | 54 | 80 | 53 | 56 |
Cre: creatininemia; HTA: hipertensión arterial; IFGe: índice de filtrado glomerular estimado.
Al comparar las variaciones de creatininemia e IFG antes y después del tratamiento con levotiroxina no se observaron diferencias significativas (p = 0,068).
DiscusiónEn la muestra en estudio se observó una frecuencia aumentada de HSC en pacientes con ERC con respecto al grupo control. Al discriminar por sexo, esta asociación se observó únicamente en el grupo de mujeres.
La presencia de HSC en pacientes con ERC puede ser un factor de riesgo para ECV y para la progresión de la enfermedad renal. Aunque aún no están claras la naturaleza y las consecuencias de la relación entre la función tiroidea y la disminución de la función renal, cuando el hipotiroidismo se vuelve más severo puede causar una reducción de la función cardíaca, lo que puede conducir a empeoramiento progresivo de la función renal10,12.
En un estudio realizado por Chonchol et al. en el año 2008 en Colorado, Estados Unidos3, se observó una prevalencia del 9,5% de HSC en la población estudiada. Al analizar la relación entre HSC e IRC, se encuentra que el 17,9% de los pacientes con HSC (n=283) presentaron también ERC con IFG < 60ml/min/1,73 m2. Los autores concluyen que la prevalencia de ERC fue mayor en los individuos con HSC que en aquellos que no presentaron HSC.
Avasthi et al., en un estudio realizado en India con 30 pacientes con ERC, muestra que 13 pacientes (43,33%) presentaron niveles elevados de TSH comparados con un grupo control sin ERC (n=30) en el cual solo 2 individuos (6,67%) presentaron niveles aumentados de TSH13.
Un estudio realizado por Khatiwada et al. en Nepal, y publicado en el año 2015, refiere disfunción tiroidea en el 38,6% de los pacientes con ERC (n=360), siendo la patología más común el HSC (27,2%), seguida del hipotiroidismo manifiesto (8,1%) y el hipertiroidismo subclínico (3,3%)14.
Kim et al., en un estudio realizado en Korea entre los años 2005 y 2012, el cual incluyó a 168 pacientes con ERC en estadios entre 2 y 4, reportan que el 24,4% de los mismos fueron diagnosticados de HSC15.
La importancia de la detección temprana del HSC en los pacientes con ERC radica en la posibilidad de impedir su evolución hacia hipotiroidismo franco, con las consecuencias que ello representa para el desarrollo de ECV, sobre todo teniendo en cuenta que la ERC por sí misma se asocia a un alto riesgo cardiovascular. La frecuencia de progresión del HSC hacia la hipofunción clínica se presenta en el 5-20% de aquellos pacientes con TSH elevada y que presentan además anticuerpos antitiroperoxidasa positivos, principalmente en pacientes de edad avanzada16–18.
En el momento del diagnóstico, es necesario diferenciar el HSC de otras situaciones que también cursan con elevación de la concentración de TSH, no secundario a déficit de hormonas tiroideas, por ejemplo, en la fase de recuperación de una enfermedad grave no tiroidea. Por lo tanto, cuando se investiga la causa de un valor anormal de TSH en presencia de una T4L en el rango normal es importante reconocer que la TSH es una hormona lábil y sujeta a influencias hipofisarias no tiroideas (glucocorticoides, somatostatina, dopamina, etc.) que pueden alterar la relación TSH/T4L6.
Con respecto a los pacientes analizados antes y después de la instauración del tratamiento para el HSC, en todos ellos se observó la recuperación del filtrado glomerular tras la corrección del hipotiroidismo diagnosticado, lo cual se ve reflejado en la disminución de la creatininemia y el aumento del IFGe. Sin embargo, las diferencias no fueron estadísticamente significativas, probablemente debido al bajo número de pacientes que completaron la segunda etapa del estudio y a que en uno de los pacientes estudiados, la disminución de creatinina se encuentra dentro del error total permitido para este analito19.
Algunos autores mostraron el efecto de la levotiroxina al aumentar el filtrado glomerular de pacientes hipotiroideos y la reducción del mismo al suspender la hormona tiroidea, así como el impacto pre y postratamiento expresado como mejoría en las tasas medias de IFGe4,12.
Otro estudio realizado sobre 2 individuos con ERC, los cuales presentaban creatininemia y nitrógeno ureico aumentados, muestra que luego de 13 semanas de tratamiento con levotiroxina los parámetros bioquímicos se normalizaron10.
En un estudio realizado en Corea del Sur entre los años 2005 y 2011, se observó que 113 pacientes con ERC e HSC tratados con levotiroxina mejoraron su IFG, indicando los autores que el tratamiento en estos pacientes podría retrasar la evolución de la ERC hacia sus estadios terminales20.
Un trabajo publicado recientemente en el año 2017 sobre 73 pacientes con ERC no diabéticos de la India encuentra 2 individuos con hipotiroidismo manifiesto y 30 con HSC. La media del IFG basal (13,7±8,9ml/min/1,73 m2) se incrementó a 17,5±6,8 y 22,4±9,3 luego de 3 y 6 meses de tratamiento de reemplazo con hormona tiroidea, respectivamente21.
Como limitaciones planteadas en el presente estudio, podemos mencionar el tamaño reducido de la muestra, en parte debido a los criterios de exclusión establecidos, ya que muchos de los pacientes que presentaban ERC eran hipertensos. El problema principal se planteó en el seguimiento de los individuos, por la limitada comunicación con los mismos y la falta de concurrencia a la consulta con el servicio médico de endocrinología. También algunos individuos no cumplieron correctamente con el tratamiento instaurado por el médico endocrinólogo o no asistieron a los controles de laboratorio programados.
Cabe mencionar que en el presente trabajo no se evaluó la etiología del HCS ni de la ERC, debido a que dichos datos no figuran en las historias clínicas de los pacientes estudiados. Tampoco se registraron intervenciones que podrían modificar los hallazgos en los pacientes que recibieron tratamiento con levotiroxina.
ConclusionesEn el grupo en estudio constituido por pacientes con ERC, la frecuencia de HSC hallada fue del 28%, mientras que en el grupo control fue del 14,5%. De los 28 pacientes con ERC e HSC, solo 4 cumplieron con el tratamiento, los cuales mejoraron su función renal.
Sobre la base de los hallazgos y la bibliografía consultada, se podría indicar el estudio de la función tiroidea a todo paciente con ERC de causa desconocida, considerando al HSC en el proceso diagnóstico de la enfermedad renal. También se debería tener en cuenta la posibilidad de tratar el HSC en pacientes que presentan ERC.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.