Los objetivos de la implantología estética están centrados en la creación de una línea gingival armoniosa y natural que permita la sustitución imperceptible de dientes perdidos. Los tejidos blandos desempeñan también un papel clave desde el punto de vista funcional, por lo que se ha de aspirar siempre que sea posible a su optimización en cuanto a cantidad y calidad no sólo por cuestiones puramente estéticas. En lo que se refiere al acondicionamiento del tejido blando hace falta crear un volumen suficiente para conformarlo de forma óptima a través de una corona implantosoportada anatómicamente bien configurada y para dar la textura adecuada al tejido periimplantario. Por este motivo el tratamiento debe ser planificado siempre teniendo en cuenta aspectos estéticos y protésicos. En este artículo se describen técnicas para mantener y mejorar el tejido blando que se utilizan en diferentes fases del tratamiento con implantes con la finalidad de conseguir un armonía natural de la estética roja y blanca.
IntroducciónEn los últimos años, lo que era una rehabilitación puramente funcional con implantes ha experimentado un cambio progresivo hasta convertirse en un procedimiento estéticamente perfecto e «imperceptible» para la sustitución de dientes perdidos gracias a las expectativas crecientes de los pacientes y al perfeccionamiento de las técnicas quirúrgicas. En la planificación del tratamiento se prevé la posibilidad de llevar a cabo medidas de aumento que permitan colocar el implante en la posición anatómica correcta aun en situaciones de déficit de tejido duro y de tejido blando10. En este aspecto, el tejido blando desempeña un papel clave tanto desde el punto de vista funcional como estético. La anchura y la posición de la encía queratinizada, el contorno vestibular de los alvéolos, el plano y la configuración de la línea mucogingival así como la altura y la forma de las papilas desempeñan un papel importante en el aspecto natural de la estética roja14. El mantenimiento de la encía queratinizada periimplantaria es importante desde el punto de vista funcional para facilitar una buena higiene bucal y preservar la mucosa libre de estados irritativos a largo plazo1. En el contexto de los procedimientos de aumento, el tejido blando tiene la misión de cubrir el aumento, evitar las exposiciones prematuras y asegurar la correcta integración del injerto10.
La norma general es tratar el tejido blando durante los tratamientos con implantes con la máxima precaución posible para no perjudicar el resultado final ni estética ni funcionalmente. En lo que se refiere a la estética roja y blanca es misión del implantólogo crear una línea gingival armónica y natural, mientras que la estética blanca es competencia del técnico dental. Por ese motivo es imprescindible que se establezca una colaboración estrecha entre el implantólogo y el técnico dental. En este artículo se describen técnicas para mantener y mejorar el tejido blando utilizadas en diferentes fases del tratamiento con implantes con la finalidad de conseguir una armonía natural de la estética roja y blanca.
Manejo de los tejidos blandos antes de colocar el implantePreservación de la línea mucogingivalA pesar de la existencia de sistemas de implantes que permiten la integración transgingival, en la zona estética se recomienda el cierre primario de la herida después de la colocación del implante y sobre todo después de llevar a cabo medidas de aumento óseo12. Con objeto de evitar déficits de tejido blando y el desplazamiento de la línea mucogingival durante el cierre primario de la herida se recomienda diferir la implantación y los procedimientos de aumento hasta6–8 semanas después de la extracción dentaria, momento en que el alvéolo de extracción se ha reepitelizado totalmente. Esta forma de proceder permite ganar tejido blando adicional sin perder el alvéolo óseo3.
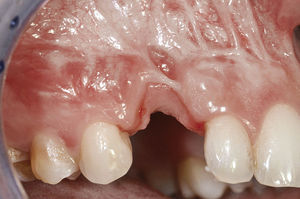
Preservación del alvéolo de extracción («socket preservation»)Los procesos de remodelación morfológica que tienen lugar después de una pérdida dentaria suelen propiciar una disminución del volumen en la zona del alvéolo de extracción. Esta pérdida de tejido duro y de tejido blando es clínicamente significativa y dificulta mucho la colocación de implantes en zonas estéticamente exigentes. La reabsorción se produce en un lapso de tiempo relativamente corto de apenas unos meses, por lo que es prácticamente imposible realizar un tratamiento con implantes sin recurrir a medidas de aumento complementarias8.
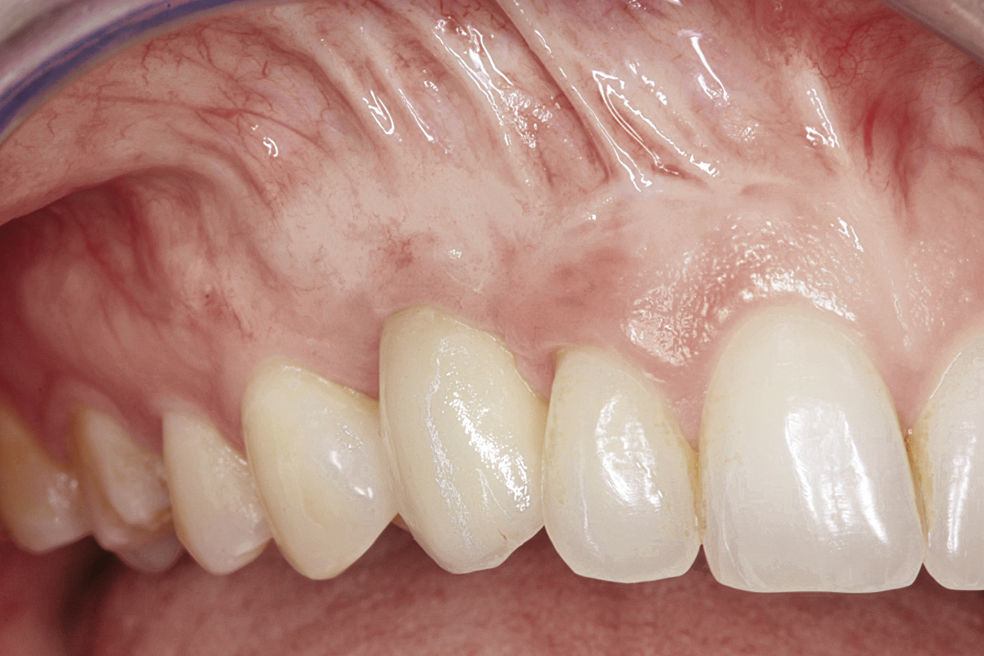
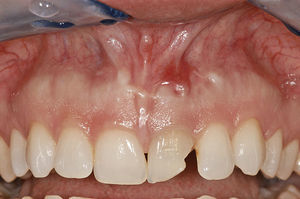
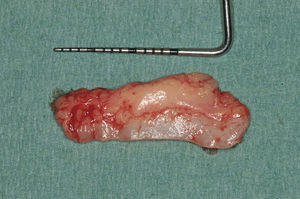
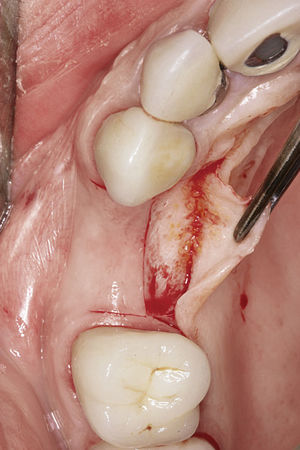
La preservación del alvéolo de extracción ofrece la posibilidad de conservar los contornos anatómicos de los alvéolos y de rellenar antes de la implantación pequeños defectos óseos en la tabla ósea vestibular por medio de la reconstrucción del alvéolo inmediatamente después de la extracción dentaria. Con este procedimiento se pretende estimular el tejido blando y prevenir la necesidad de realizar aumentos extensos en una fase posterior. Este procedimiento sólo se puede llevar a cabo en defectos óseos pequeños, siempre que el periostio esté intacto y el paciente no presente signos inflamatorios agudos. Después de la extracción dentaria y del curetaje del alvéolo de extracción se rellena éste con hueso autógeno5 o con material biológico9. Sin embargo, los problemas relacionados con la sutura del tejido blando limitan esta indicación, dado que durante el cierre clásico de la herida se produce un desplazamiento de la línea mucogingival. Algunas técnicas para el cierre del alvéolo como el uso de injertos gingivales pediculados10 o libres5,9 pueden resolver este problema (figs. 1a a 1e).
Si la cantidad de hueso disponible es insuficiente tanto en anchura como en altura hay que utilizar medidas de regeneración ósea. La morfología del defecto óseo es decisiva para la elección de la técnica de reconstrucción. El hueso alveolar neoformado ejerce una función de apoyo para el tejido blando, por lo que desempeña un papel esencial en la estética roja y blanc2,10. Con frecuencia, los déficits de tejido duro se acompañan de una disponibilidad insuficiente de tejido blando. En estos casos el tejido blando no sólo es importante por cuestiones estéticas, sino que también sirve para el cierre seguro de la zona aumentada. Por este motivo, y no sólo por exigencias estéticas, es razonable optimizar la calidad y la cantidad del tejido blando.
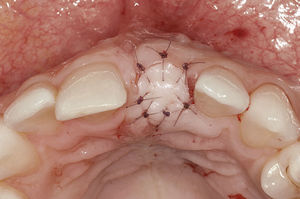
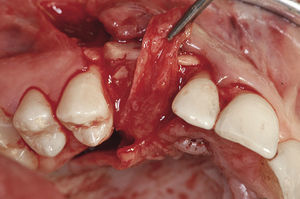
Colgajo de tejido conjuntivo palatino pediculadoCon la técnica del colgajo de tejido conjuntivo palatino pediculado se dispone de un procedimiento que permite la cobertura con tejido blando sin ninguna merma estética después de intervenciones de aumento con y sin membrana, de la colocación de implantes inmediatos, de reconstrucciones papilares, de correcciones de defectos locales, en el tratamiento de dehiscencias postaumento o en el tratamiento de la periimplantitis. En el marco de los aumentos verticales especialmente, esta técnica es ideal para generar un volumen adicional de tejido blando, además de crear un cierre estable de doble capa de tejido blando10. El pronóstico de los colgajos pediculados es claramente más favorable que el de los injertos libres, porque se conserva en gran medida la irrigación sanguínea del colgajo.
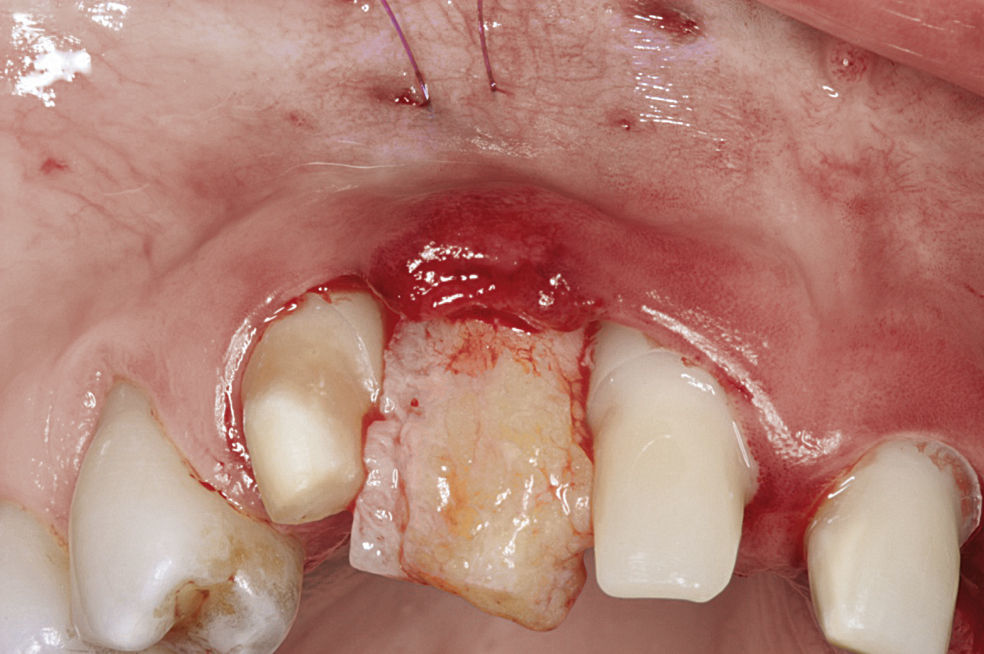
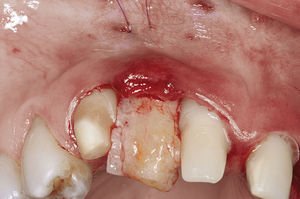
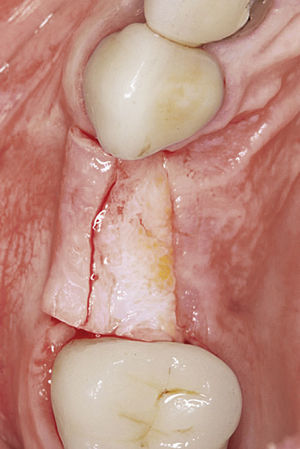
La fijación primaria del tejido, que permite la revascularización y la revitalización del tejido desde la zona receptora, es un factor esencial a la hora de utilizar injertos de tejido blando tanto pediculados como libres. Los colgajos subepiteliales pediculados de tejido conjuntivo están indicados sobre todo en zonas receptoras con un problema de déficit de irrigación, como puede ocurrir después de injertos de hueso en bloque o en el uso de membranas. En estos casos el pronóstico de un injerto libre es desfavorable. La estabilización relativamente fácil gracias al extremo pediculado y, por lo tanto, ya fijado del colgajo es otra ventaja en comparación con el injerto libre. En estos casos se gana además tejido blando, al que se puede recurrir en el momento de la exposición y que se puede utilizar para la conformación en el tratamiento con prótesis implantosoportadas (figs. 2a a 2c).
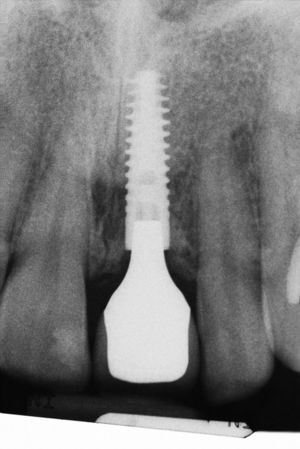
El resultado estético del tratamiento con implantes depende de forma decisiva de la posición del implante y de la configuración de la corona implantosoportada4,10,19. Si la distancia entre el hueso alveolar y el punto de contacto es a lo sumo de 5mm, la papila entre el diente y el implante se encuentra presente al 100%4. Si la distancia respecto al punto de contacto supera los 4mm no se puede predecir si se podrá conseguir una papila entre dos implantes adyacentes19. Además, la distancia entre implantes también es importante para preservar el tejido. La distancia mínima entre el implante y el diente debería ser de 2mm, y de 3mm entre dos implantes18. Las condiciones básicas para preservar las papilas incluyen el seguimiento de las directrices expuestas, un manejo cuidadoso del tejido blando durante la intervención quirúrgica y también la capacidad del técnico dental para estimar y configurar adecuadamente el perfil de emergencia.
IncisiónSiempre que sea posible se evitará practicar incisiones en la zona estéticamente relevante para impedir la formación de tejido cicatricial. En el caso ideal, se practica la incisión para la colocación del implante en la zona crestal sin añadir incisiones verticales en el vestíbulo7. Sin embargo, de evidenciarse la necesidad de practicar incisiones verticales a menudo es suficiente con una incisión de descarga vertical para exponer el campo quirúrgico. Este tipo de incisión conviene ubicarla en la zona distal no visible. Al preparar el colgajo es recomendable minimizar la exposición del hueso alveolar, dado que el levantamiento del periostio da lugar a una reabsorción ósea21.
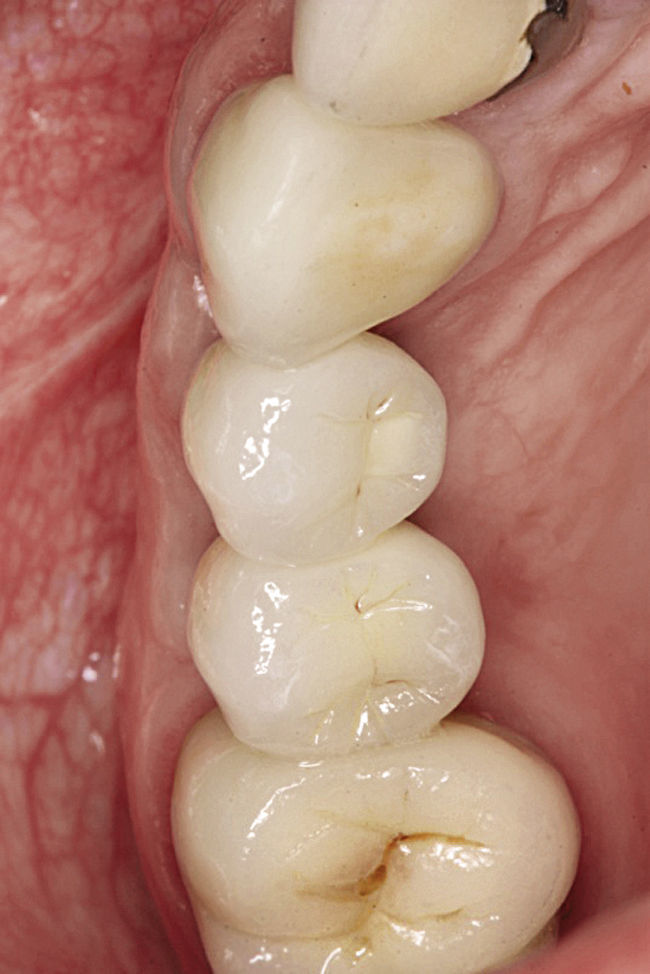
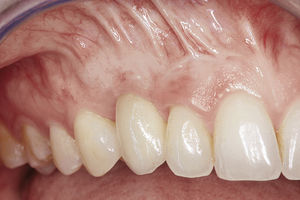
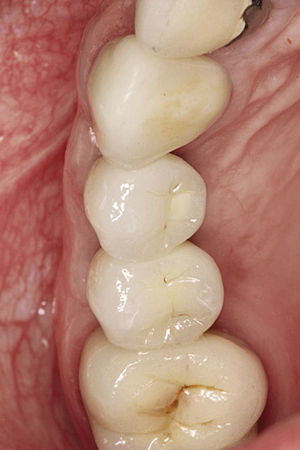
Injertos libres de tejido conjuntivoEl edentulismo prolongado provoca a menudo el colapso local de la cresta alveolar, lo que se asocia a una pérdida de tejido blando. Los injertos libres de tejido conjuntivo sirven en este caso para reconstruir defectos de tejido blando, pero también para ganar volumen en el tratamiento con implantes en la zona estética10. La mejor zona para la toma de injertos en el maxilar es el paladar, dado que en esta zona el grosor del tejido varía entre 2 y 5mm y, en general, se pueden extraer injertos de tamaño relativamente grande16. La integración de los injertos libres de tejido conjuntivo depende de la capacidad de vascularización del injerto por parte del lecho receptor17. Por este motivo hay que asegurar la disponibilidad de una superficie de contacto amplia y una buena fijación del injerto. Con este fin puede ser útil preparar un túnel supraperióstico. Éste permite emplazar de forma óptima el injerto libre de tejido conjuntivo en la zona estética sin necesidad de practicar incisiones de descarga verticales adicionales y también aumentar el volumen de tejido blando disponible (figs. 3a a 3d).
Todos los esfuerzos que se realizan para acondicionar el tejido blando van encaminados a crear una cantidad de tejido suficiente, obtener un margen de encía insertada adecuado y posicionar correctamente la línea mucogingival para dotar al tejido periimplantario de la textura y del color adecuados. La exposición del implante antes de colocar la prótesis implantosoportada ofrece en este aspecto la última oportunidad para realizar correcciones en el tejido blando. En el momento de exponer el implante se pueden aplicar técnicas de manejo de tejidos blandos distintas en función de la situación clínica y de las intervenciones quirúrgicas implantarias previas.
Exposición del implante mediante escisiónActualmente se siguen utilizando técnicas de exposición basadas en la escisión mediante punzón, láser o electrocirugía debido a que se trata de un procedimiento relativamente sencillo. Sin embargo, todas ellas provocan una pérdida de tejido blando, asociada muchas veces a la pérdida de encía queratinizada y de encía insertada. Estas técnicas deben aplicarse, por lo tanto, sólo si se dispone de una cantidad suficiente de encía queratinizada e insertada y siempre que la pérdida de tejido blando no afecte al resultado estético. Por ese motivo estas técnicas rara vez se aplican en la implantología estética10.
Exposición del implante por desplazamientoEn comparación con las técnicas de escisión, la técnica de desplazamiento ofrece la posibilidad de conservar y ensanchar localmente el tejido mediante un procedimiento de exposición rápido y mínimamente invasivo6. Se practica una pequeña incisión sobre el tornillo de cierre y se desplaza el tejido en sentido lingual y/o vestibular sin provocar una exposición extensa del implante o del hueso.
Exposición del implante por medio de un colgajo de desplazamiento apicalLos aumentos verticales voluminosos no dan lugar sólo a una pérdida de encía queratinizada y de encía insertada, sino también a un desplazamiento de la línea mucogingival y a un aplanamiento del vestíbulo. Con la creación de un colgajo de desplazamiento durante la exposición se puede trasladar encía insertada en palatino o lingual hacia la zona vestibular y dar simultáneamente una mayor profundidad al vestíbulo mediante una vestibuloplastia20. Para este procedimiento se elige una incisión supraperióstica de trazado paracrestal. Durante la incisión se evitará que el bisturí separe el periostio del hueso para no provocar reabsorciones óseas, sobre todo en los aumentos verticales21. A continuación, se desplaza hacia apical el colgajo pediculado en su parte vestibular y se sutura. La exposición de varios implantes adyacentes provoca déficits de tejido entre los implantes, los cuales se pueden cubrir con pequeños colgajos de rotación13 vestibulares o palatinos o con injertos de mucosa10.
El colgajo de desplazamiento apical es una buena opción para ganar encía queratinizada durante la exposición y para reposicionar la línea mucogingival. Sin embargo, la posibilidad de ganar volumen y de recuperar los contornos alveolares es limitada. Este déficit de volumen puede ser compensado con injertos de tejido conjuntivo obtenidos del paladar o de la tuberosidad ma xilar11.
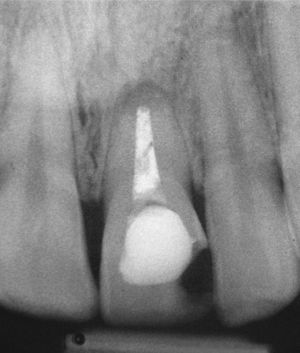
Exposición del implante mediante la técnica del colgajo enrolladoLos colgajos enrollados son una alternativa útil para lograr un perfil de tejido blando ancho alrededor de los implantes. Sin embargo, para poder aplicar esta técnica es imprescindible que se haya realizado la integración sumergida del implante. El principio del colgajo enrollado se basa en el hecho de que el colgajo, pediculado en su parte vestibular, contiene un fragmento de tejido conjuntivo palatino que se desplaza hacia vestibular y se pliega entre la mucosa y el periostio en una bolsa especialmente preparada. Con este fin se prepara un colgajo de mucosa de espesor parcial en el paladar para desepitelizar el tejido conjuntivo palatino en esta zona. A continuación, se despega el tejido conjuntivo expuesto junto con el colgajo pediculado del hueso y se pliega hacia vestibular15 (figs. 4a a 4d). De este modo se logra ensanchar el perfil de tejido blando periimplantario vestibular. En el caso de varios implantes adyacentes se pueden preparar y fijar entre los implantes pequeños colgajos pediculados de tejido conjuntivo10.
La ventaja de la técnica del colgajo enrollado reside en el volumen y el perfil de tejido blando que se puede ganar. Las posibilidades para ganar encía queratinizada son limitadas. En los aumentos óseos verticales es preferible optar por la técnica del colgajo de desplazamiento apical, dado que la técnica del colgajo enrollado se asocia a una exposición del hueso alveolar.
Manejo de los tejidos blandos en la rehabilitación protésicaAlgunos factores estéticos como la línea de sonrisa, el color y la calidad de la encía y la armonía dentomaxilar desempeñan junto con aspectos interoclusales y fonéticos un papel esencial en las restauraciones implantosoportadas en el sector anterior. Por ese motivo antes del tratamiento con implantes es esencial realizar un diagnóstico y una planificación minuciosos.
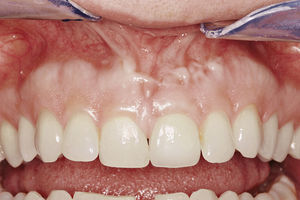
El perfil de emergencia depende decisivamente del posicionamiento correcto del implante, sobre todo en el caso de implantes colocados en el sector anterosuperior, una zona estéticamente crítica4,19. En muchos casos esto conlleva la necesidad de tomar medidas de aumento óseo, aunque si no se tuvieran en cuenta los aspectos estéticos sería posible colocar un implante. El técnico dental tiene la misión de aprovechar adecuadamente la posición del implante elegida por el implantólogo durante la fase quirúrgica y de potenciar el volumen de tejido blando creado configurando de forma adecuada la corona implantosoportada4,19. Actualmente las reconstrucciones de cerámica sin metal proporcionan las mejores soluciones en la zona estética para obtener un aspecto natural y la máxima tolerabilidad de los tejidos.
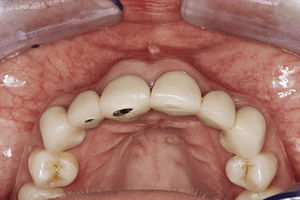
SíntesisDe las explicaciones anteriores se deduce que la rehabilitación con prótesis implantosoportadas se ha de planificar bajo puntos de vista protésicos y estéticos. El implantólogo debe tener una idea clara antes de iniciar el tratamiento de cuál ha de ser el resultado final y realizar una planificación basada en las exigencias protésicas en colaboración estrecha con el técnico dental. Las medidas implantológicas deben ir encaminadas a conservar los contornos anatómicos del tejido blando, idealmente el mismo día de la pérdida del diente, para evitar desde un principio la afectación estética. La adquisición de una mayor experiencia y la maduración de las técnicas para el aumento de tejido duro y de tejido blando hasta darles entrada en la consulta han permitido ampliar considerablemente el espectro de indicaciones. El perfeccionamiento de las técnicas y materiales dentales favorecen la estética roja y blanca y permite predecir el resultado terapéutico en zonas estéticamente sensibles.