Comparar las concentraciones séricas de troponinai en eclámpticas, preeclámpticas y embarazadas normotensas sanas.
Materiales y métodoSe incluyeron 30 pacientes con preeclampsia leve (grupoA), 30 pacientes con preeclampsia grave (grupoB) y 30 pacientes con eclampsia (grupoC). El grupo control fue seleccionado por tener edad e índice de masa corporal similar con los grupos en estudio y consistió en 30 embarazadas normotensas sanas (grupoD). Solo se incluyeron pacientes nulíparas. Las muestras de suero se recolectaron antes del parto y en los grupos en estudio inmediatamente después del diagnóstico para la determinación de las concentraciones de troponinai.
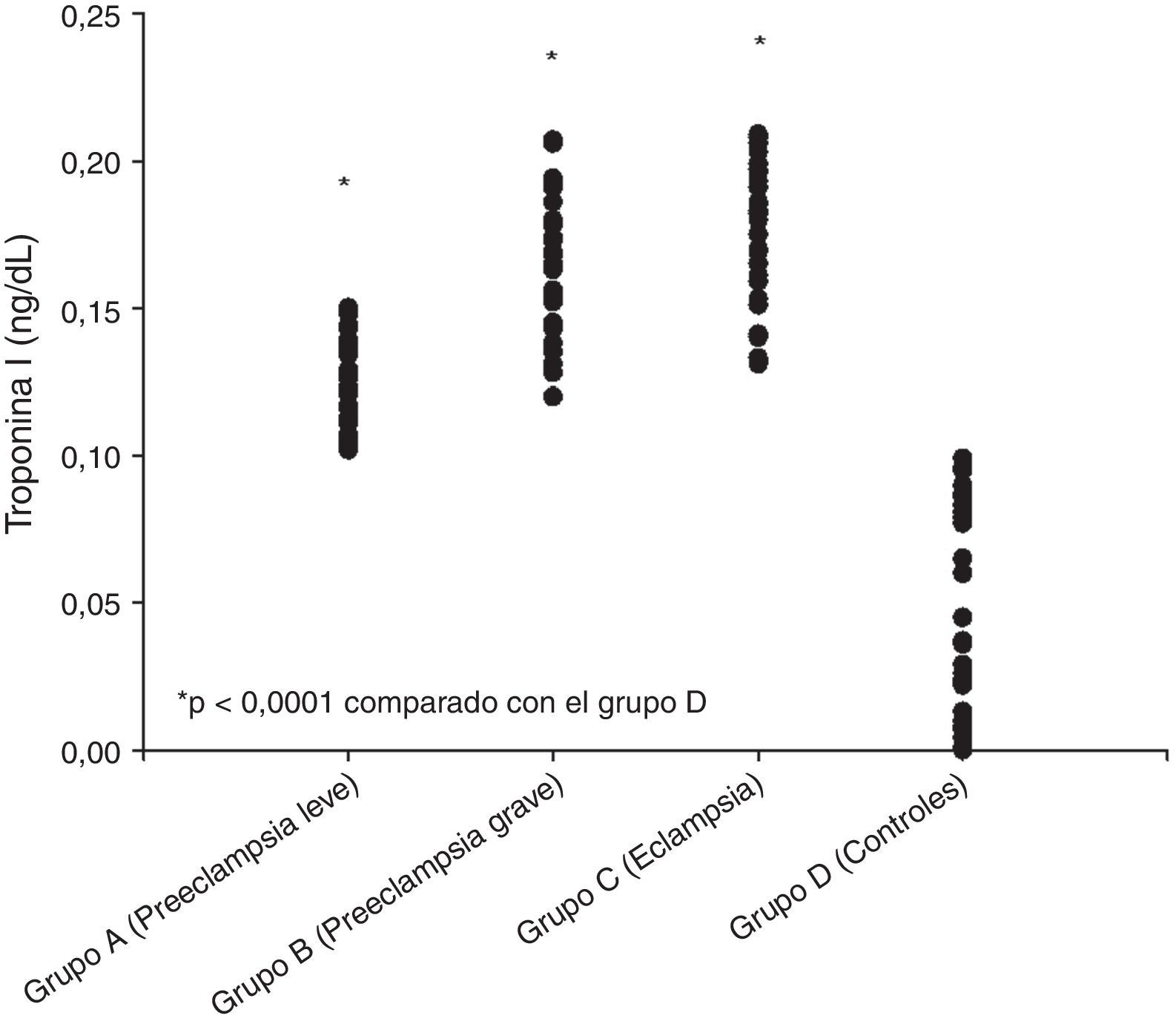
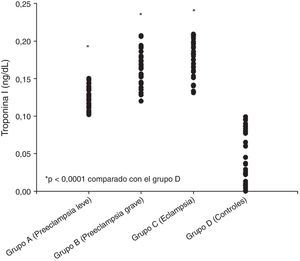
ResultadosLos valores más altos de troponinai fueron más elevados en el grupo de pacientes eclámpticas (0,171±0,025ng/ml) junto con las preeclámpticas graves (0,168±0,024ng/ml). Se encontraron valores más bajos en las preeclámpticas leves (0,123±0,015ng/ml). Los grupos en estudio presentaron valores de troponinai significativamente superiores que los controles (0,049±0,034ng/ml; p<0,0001). El análisis de regresión lineal mostró que los factores que se relacionaban significativamente con las concentraciones séricas de troponinai fueron la proteinuria en 24h y la creatinina (p<0,05).
ConclusiónLas pacientes eclámpticas y preeclámpticas presentan concentraciones séricas de troponinai más altas que las embarazadas normotensas sanas.
To compare serum troponini concentrations in eclamptic patients, preeclamptic patients, and normotensive pregnant women.
Materials and methodWe included 30 patients with mild preeclampsia (groupA), 30 patients with severe preeclampsia (groupB), and 30 patients with eclampsia (groupC). A control group was selected with a similar age and body mass index to the study groups and consisted of 30 healthy normotensive pregnant women (groupD). Only nulliparous women were included. Serum samples were collected from all patients before delivery and in the study groups immediately after diagnosis for troponini determination.
ResultsSerum troponini values were higher in eclamptic patients (0.171±0.025ng/mL) and in severe preeclamptic patients (0.168±0.024ng/mL) and were lower in mild preeclamptic patients (0.123±0.015ng/mL). Serum troponini values were significantly higher in the study groups than in the control group (0.049±0.034ng/mL; P<.0001). Linear regression analysis revealed that the factors significantly related to serum troponini concentrations were 24-hour proteinuria and creatinine (P<.05).
ConclusionTropinini concentrations were higher in eclamptic and preeclamptic patients than in healthy normotensive pregnant women without these complications.
La preeclampsia es una de las causas de mortalidad materna y se asocia con un incremento en la mortalidad perinatal1. Muchos de los hallazgos fisiopatológicos de la preeclampsia, como el aumento de la sensibilidad a los agentes vasopresores, la activación de la cascada de coagulación y el incremento de la permeabilidad vascular, sugieren que la disfunción endotelial es un componente importante del trastorno. Sin embargo, la patogénesis de esta disfunción es aún desconocida2. Existe evidencia que sugiere que el síndrome hipertensivo del embarazo, sobrepuesto a la adaptación cardiovascular materna producida por el embarazo (aumento del gasto cardiaco, disminución del tono vascular y baja resistencia vascular sistémica), también produce cambios en la función miocárdica, en especial sobre la mecánica del ventrículo izquierdo, además de en la estructura de los vasos miocárdicos y daño de las células musculares cardiacas3,4.
Las troponinas son elementos del complejo troponina-tropomiosina que regula la interacción entre actina y miosina en el músculo estriado. Las troponinas cardiacas poseen la característica cadena amino terminalN que se observa en las isoformas esqueléticas. Son liberadas a la circulación en respuesta a la lesión miocárdica, y es uno de los marcadores más sensibles y específicos del daño miocárdico en condiciones tanto isquémicas como no isquémicas5,6. Investigaciones previas demuestran aumento en las concentraciones de troponinai en pacientes con hipertensión arterial sin necrosis miocárdica significativa, lo que sugiere lesión tisular subclínica7. Se ha demostrado que la troponinai se eleva 5 veces más de su valor basal en pacientes con preeclampsia en comparación con embarazadas normotensas5. Sin embargo, hasta la fecha existe información contradictoria sobre las concentraciones de troponinai en la preeclampsia y la eclampsia, sugiriendo que el daño miocárdico puede ser común en esta patología.
El objetivo de la investigación fue comparar las concentraciones séricas de troponinai en eclámpticas, preeclámpticas y embarazadas normotensas.
MétodosEste estudio de casos y controles se realizó en el servicio de Obstetricia del Hospital Central «Dr. Urquinaona» en Maracaibo, Venezuela, de enero de 2006 a febrero de 2014. La investigación fue aprobada por el Comité de Ética e Investigación del hospital, y se obtuvo consentimiento por escrito de todas las pacientes. Se incluyeron 30 pacientes con preeclampsia leve (grupoA), 30 pacientes con preeclampsia grave (grupoB) y 30 pacientes con eclampsia (grupoC). El grupo control fue seleccionado por tener edad materna e índice de masa corporal similar con los grupos en estudio y consistió en 30 embarazadas sanas sin patologías obstétricas o sistémicas (grupoD). Solo se incluyeron pacientes nulíparas en la investigación. En las pacientes con eclampsia el consentimiento informado se obtuvo luego de la desaparición del episodio convulsivo o de coma.
La preeclampsia grave se definió como presión arterial diastólica por encima de 110mmHg o más, presión arterial sistólica de 160mmHg o más, 3 cruces de proteinuria en un examen cualitativo o 5g en una muestra de orina de 24h, presencia de cefalea, alteraciones visuales, dolor abdominal, oliguria (menos de 500ml/24h), hiperbilirrubinemia, elevación de las concentraciones séricas de creatinina (mayor de 1,0mg/dl), trombocitopenia (menos de 150.000mm3) y elevación de las concentraciones de las transaminasas después de las 20semanas de gestación. Las pacientes que cumplieron los criterios para el diagnóstico de preeclampsia, pero no para ser consideradas en el grupo de preeclampsia grave, fueron asignadas al grupo de preeclampsia leve. La eclampsia se definió como la aparición de convulsiones o coma en pacientes con signos y síntomas de preeclampsia8. La presión sanguínea se midió en posición sentada después de 15min de descanso.
Se excluyó a las embarazadas con polihidramnios, hemorragia del tercer trimestre (desprendimiento prematuro de placenta, placenta previa), sospecha de restricción del crecimiento intrauterino del feto (circunferencia cefálica, circunferencia abdominal y longitud del fémur menor del percentil 10 de referencia con confirmación posnatal de peso menor al percentil 10 de referencia), síndrome de HELLP, alteraciones de la frecuencia cardiaca fetal, gestaciones múltiples, presencia de infección intrauterina o materna activa, enfermedad hipertensiva crónica (antes de las 20semanas de embarazo), tratamiento con antihipertensivos, enfermedad cardiaca, hepática, renal o sistémica crónica, diabetes mellitus pregestacional o gestacional, hábito tabáquico y cambios isquémicos electrocardiográficos, que se definen como la inversión de la ondaT dinámica, infradesnivelación de segmento ST o supradesnivelación elevación de segmento ST en el electrocardiograma de 12derivaciones y antecedentes de enfermedad arterial coronaria. También se excluyó a las pacientes que se negaron a participar en la investigación.
Las muestras de sangre se recolectaron en un tubo libre de pirógenos en todas las pacientes antes del parto y en los grupos en estudio inmediatamente después del diagnóstico y antes de cualquier intervención. Después de esperar 20min, las muestras fueron centrifugadas a 1.400g durante 10min y el sobrenadante del suero fue separado y almacenado a −20°C. Se utilizó una prueba de inmunoanálisis ligado a enzima (ELISA) para la medición cuantitativa de troponinai (Elecsys, Roche Diagnostics, Ginebra, Suiza). Todas las mediciones fueron hechas por duplicado y el promedio fue el resultado final. El valor de referencia era menor de 0,05ng/ml. Los coeficientes de variación intraensayo e interensayo fueron de <9% y 13%, respectivamente.
El análisis estadístico usó los procedimientos disponibles en programa del Sistema de Análisis Estadístico (SAS, SAS Institute. EE.UU.). Los datos se presentan como valores promedios±desviación estándar. El análisis estadístico entre los grupos se realizó con la prueba de ANOVA con posprueba de Dunnett para comparar las características demográficas, el promedio de presión arterial y las concentraciones séricas de troponinai entre los grupos, tomando como controles a las normotensas sanas (grupoD). Los coeficientes de correlación entre la troponinai y los parámetros de laboratorio en las preeclámpticas y eclámpticas se evaluaron usando la prueba de Pearson. Se consideró un valor p<0,05 como estadísticamente significativo.
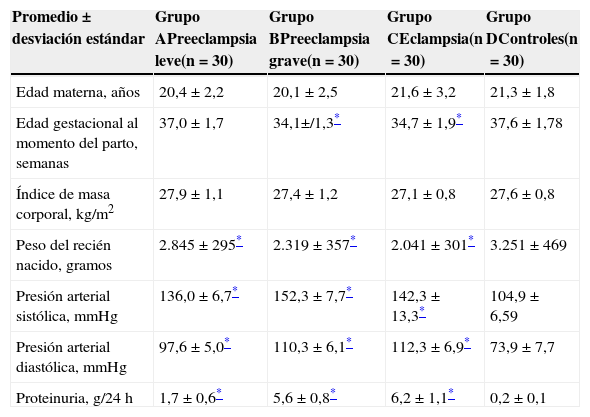
ResultadosLas características generales de las pacientes de los 4 grupos se muestran en la tabla 1. No hubo diferencias significativas en la edad materna y el índice de masa corporal entre los controles y los grupos en estudio. Se encontraron diferencias estadísticamente significativas en la edad gestacional al momento del parto entre los gruposB y C comparado con los controles (p<0,05). También se encontraron diferencias estadísticamente significativas entre los controles y los 3 grupos de estudio con respecto al peso de los recién nacidos (p<0,05). Se observaron diferencias estadísticas en los valores promedio de presión arterial sistólica, presión arterial diastólica y proteinuria de los 3 grupos en estudio comparado con los controles (p<0,05).
Características generales de los grupos de estudio y control
| Promedio±desviación estándar | Grupo APreeclampsia leve(n=30) | Grupo BPreeclampsia grave(n=30) | Grupo CEclampsia(n=30) | Grupo DControles(n=30) |
|---|---|---|---|---|
| Edad materna, años | 20,4±2,2 | 20,1±2,5 | 21,6±3,2 | 21,3±1,8 |
| Edad gestacional al momento del parto, semanas | 37,0±1,7 | 34,1±/1,3* | 34,7±1,9* | 37,6±1,78 |
| Índice de masa corporal, kg/m2 | 27,9±1,1 | 27,4±1,2 | 27,1±0,8 | 27,6±0,8 |
| Peso del recién nacido, gramos | 2.845±295* | 2.319±357* | 2.041±301* | 3.251±469 |
| Presión arterial sistólica, mmHg | 136,0±6,7* | 152,3±7,7* | 142,3±13,3* | 104,9±6,59 |
| Presión arterial diastólica, mmHg | 97,6±5,0* | 110,3±6,1* | 112,3±6,9* | 73,9±7,7 |
| Proteinuria, g/24h | 1,7±0,6* | 5,6±0,8* | 6,2±1,1* | 0,2±0,1 |
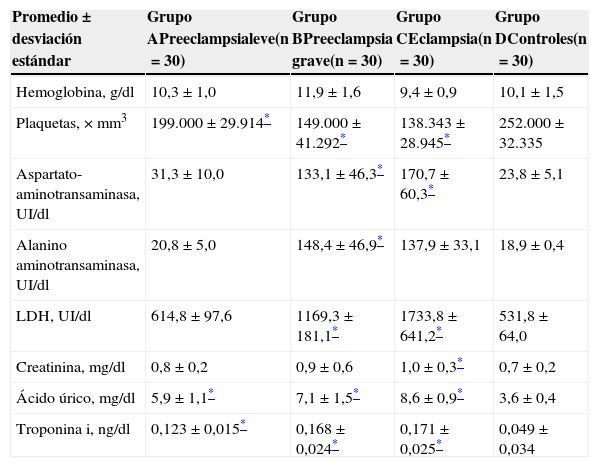
Las pacientes con preeclampsia grave presentaron las mayores concentraciones de hemoglobina de los 4 grupos estudiados, siendo esta diferencia estadísticamente significativa comparada con los controles (p<0,05). Las preeclámpticas graves y las eclámpticas presentaron valores más altos de transaminasas, deshidrogenasa láctica y ácido úrico comparado con los controles (p<0,05; tabla 2). Los niveles promedio de plaquetas fueron significativamente menores en los 3 grupos de estudio comparado con los controles (p<0,05).
Parámetros de laboratorio de los grupos de estudio y control
| Promedio±desviación estándar | Grupo APreeclampsialeve(n=30) | Grupo BPreeclampsia grave(n=30) | Grupo CEclampsia(n=30) | Grupo DControles(n=30) |
|---|---|---|---|---|
| Hemoglobina, g/dl | 10,3±1,0 | 11,9±1,6 | 9,4±0,9 | 10,1±1,5 |
| Plaquetas, × mm3 | 199.000±29.914* | 149.000±41.292* | 138.343±28.945* | 252.000±32.335 |
| Aspartato-aminotransaminasa, UI/dl | 31,3±10,0 | 133,1±46,3* | 170,7±60,3* | 23,8±5,1 |
| Alanino aminotransaminasa, UI/dl | 20,8±5,0 | 148,4±46,9* | 137,9±33,1 | 18,9±0,4 |
| LDH, UI/dl | 614,8±97,6 | 1169,3±181,1* | 1733,8±641,2* | 531,8±64,0 |
| Creatinina, mg/dl | 0,8±0,2 | 0,9±0,6 | 1,0±0,3* | 0,7±0,2 |
| Ácido úrico, mg/dl | 5,9±1,1* | 7,1±1,5* | 8,6±0,9* | 3,6±0,4 |
| Troponinai, ng/dl | 0,123±0,015* | 0,168±0,024* | 0,171±0,025* | 0,049±0,034 |
Los valores promedio de troponinai en cada uno de los grupos se muestran en la tabla 2 y en la figura 1. Los valores más elevados se observaron en el grupo de pacientes eclámpticas (0,171±0,025ng/ml) junto con las preeclámpticas graves (0,168±0,024ng/ml). También se encontraron valores elevados en las preeclámpticas leves (0,123±0,015ng/ml). Los grupos en estudio presentaron valores de troponinai significativamente superiores que los controles (0,049±0,034ng/ml; p<0,0001).
Al correlacionar las concentraciones séricas de troponinai con los diferentes parámetros de laboratorio, se observó una correlación positiva y significativa con los valores de proteinuria en 24h (r=0,326; p<0,05), alanino-aminotransaminasa (r=0,350; p<0,05), aspartato-aminotransaminasa (r=0,342; p<0,05) y creatinina (r=0,086; p<0,05), y correlación negativa y significativa con el número de plaquetas (r=−0,167; p<0,05). El análisis de regresión lineal mostró que los factores que se relacionaban significativamente con la concentración sérica de troponinai eran la proteinuria en 24h y la creatinina (p<0,05).
DiscusiónLos resultados de esta investigación demuestran que las pacientes eclámpticas y preeclámpticas tienen concentraciones séricas de troponinai más altas comparadas con las pacientes normotensas. También se demostró que las concentraciones de troponinai se correlacionan de forma positiva con la proteinuria en 24h, aminotransaminasas y creatinina, y de forma negativa con el número de plaquetas.
La troponina I es un marcador altamente específico para la lesión del miocito y su sensibilidad es aún mayor en daño miocárdico mínimo9,10. Numerosos estudios han demostrado que las concentraciones de troponina en embarazadas se incrementan en daño miocárdico debido a síndromes como uso de cocaína y síndrome coronario agudo11,12. Posterior al daño del miocardio, el aumento de la troponina aumenta a las 4h y dura varios días13,14. En las preeclámpticas, las concentraciones de troponinai son un marcador valioso en la detección de daño miocárdico en presencia de dolor torácico y alteraciones electrocardiográficas.
Se ha reportado que las mediciones de troponina tienen valor diagnóstico en enfermedades asociadas con daño miocárdico además de la enfermedad cardiaca coronaria. Ejemplos de esas patologías son trauma cardiaco, insuficiencia cardiaca congestiva, hipertensión, hipotensión, insuficiencia renal crónica, miocarditis, sepsis, amiloidosis y embolismo pulmonar. También se ha sugerido que existe una relación significativa entre las concentraciones de troponinas cardiacas y la severidad de la enfermedad, por lo cual cada vez está aumentando la importancia de establecer sus valores9.
Es conocido que la preeclampsia es una enfermedad multisistémica con daño capilar y vasoespasmo que producen lesiones renales, placentarias y cerebrales15. En el espectro más severo de la enfermedad es conocido que puede llevar a edema pulmonar y aumento de la presión de llenado ventricular. Sin embargo, se ha demostrado que las anomalías ecográficas se pueden presentar en periodos más tempranos de la enfermedad5. También se han descrito cambios histológicos en el miocardio en preeclámpticas. Por lo tanto, es razonable considerar que existe algún grado de daño miofibrilar cardiaco en asociación con la preeclampsia4. Los hallazgos de este estudio demuestran, utilizando un marcador específico de daño miofibrilar, que ocurren tales daños en estas pacientes y que puede ser un hallazgo común de la enfermedad más que una complicación rara de sus formas más severas5.
Aunque existe un número importante de informes sobre las concentraciones de troponinai en varios grupos de pacientes con diferentes patologías, existen pocos estudios sobre este marcador en la preeclampsia. Al igual que los resultados de la presente investigación, Fleming et al.5 reportaron concentraciones promedio de troponinai más altas en pacientes preeclámpticas y con hipertensión gestacional que en embarazadas controles sanas. Yang et al.16 reportaron que el 70% de las preeclámpticas tienen aumento en las concentraciones de troponinai en pacientes con preeclampsia comparado con controles normotensas. Al igual que lo reportado en la presente investigación, también encontraron concentraciones similares en pacientes con preeclampsia leve y preeclampsia severa. Atalay et al.17 confirmaron también que las preeclámpticas presentaban valores promedio de troponinai más elevados que los controles sanos. Estos investigadores consideraron que las concentraciones de troponinai indicaban algún grado de daño miofibrilar subclínico causado por la hipertensión inducida por el embarazo.
A diferencia de lo descrito en la presente investigación y lo reportado previamente, 2 investigaciones no encontraron diferencias significativas en las concentraciones de troponinai entre las preeclámpticas y las embarazadas normotensas6,18. De igual forma, Aydin et al.19 tampoco encontraron diferencias significativas en las concentraciones del marcado entre las preeclámpticas severas y los controles sanos. Las posibles causas de esta diferencia con los resultados de esta y otras investigaciones pueden ser por las diferentes características de las pacientes, como enfermedades sistémicas concomitantes o estado del volumen intravascular.
El tiempo de elevación de las concentraciones de troponinai en preeclámpticas y eclámpticas es desconocido. Los valores elevados observados en la presente investigación son similares a los observados en la insuficiencia cardiaca congestiva. Sin embargo, el significado clínico de las mediciones seriadas de troponinai en este grupo de pacientes y sus posibles modificaciones al tratamiento con antihipertensivos es desconocido. Este hallazgo produce preguntas sobre la función a corto y a largo plazo del ventrículo izquierdo en pacientes con preeclampsia5. Las elevaciones de las concentraciones de troponinai en la preeclampsia y la eclampsia resaltaría la posibilidad de que la hemoconcentración, que es característica en el síndrome, tiene un papel significativo sobre los resultados.
Debido a la especificidad establecida de las isoformas de la troponina al tejido cardiaco, la explicación más factible para este hallazgo es que ocurre algún grado de daño miofibrilar asociado a la hipertensión en el embarazo. Es poco probable que la troponinai cruce la placenta debido a que su peso molecular es de 24.000MW y al hecho de que se encuentre en forma predominante como un complejo binario en la circulación. No existen datos que sugieran que se dé la producción placentaria de troponinai, y su especificidad en el músculo cardiaco, el cual difiere del músculo liso vascular, anularía esta posibilidad. Además, se ha reportado que no existe inmunorreactividad para la troponinai en la placenta humana5,6.
Los resultados de la presente investigación demostraron que las concentraciones de troponinai se correlacionaban con los valores de creatinina y proteinuria en 24h, indicando que los daños en los órganos terminales pueden ser simultáneos. Por lo tanto, se deben evaluar los efectos de la preeclampsia en diferentes órganos para comprender el espectro completo de la disfunción orgánica del síndrome. La elevación de la troponinai observada en la presente investigación puede ser un epifenómeno de las modificaciones orgánicas observadas en la preeclampsia más que una lesión miocárdica. Se ha propuesto que el estado de alto gasto cardiaco incrementa la sobrecarga cardiaca y la demanda de oxígeno9.
El mecanismo exacto por el cual la alteración del funcionalismo renal aumenta las concentraciones de troponina sigue siendo un tema que aún está por definirse. En individuos sanos, las pruebas de alta sensibilidad son capaces de detectar concentraciones séricas muy pequeñas de troponina, lo que indica que la micropérdida continua de cardiomiocitos es normal20. La troponina es fragmentada para ser eliminada por los riñones, por lo que en la disfunción renal moderada no es suficiente para promover la acumulación de fragmentos de la troponina.
La elevación de las concentraciones séricas de troponinai en preeclámpticas y eclámpticas se debe considerar con cierta reserva para el diagnóstico de isquemia o infarto al miocardio21,22. Se debe prestar especial atención a las pacientes con preeclampsia severa o eclampsia complicada con edema pulmonar, esto último secundario a fuga capilar, hipoalbuminemia, hipertensión y disfunción ventricular izquierda. Es también importante hacer hincapié en otros marcadores utilizados para la evaluación de la isquemia miocárdica: la isoenzima MB de la cretinincinasa está elevada en cerca de un tercio de las embarazadas normales en el primer día del puerperio luego de un parto vaginal13. Así mismo, queda como propuesta de un nuevo marcador bioquímico para predecir el síndrome de preeclampsia en pacientes con factores de riesgo cardiovascular.
ConclusionesLas pacientes eclámpticas y preeclámpticas presentan concentraciones séricas más elevadas de troponinai que las embarazadas normotensas sanas.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.