PROGRESOS
DE OBSTETRICIA
Y GINECOLOGÍA
Volumen 41
Número 2
Marzo 1998
CASOS CLÍNICOSA. Sas
M. Torrents
V. Molina
J. Mallafré
P. J. Grases
Infarto placentarioInstituto Universitario Dexeus.
Servicio de Anatomía Patológica y Departamento de Obstetricia, Ginecología y Medicina de la Reproducción.
Barcelona
Correspondencia:
P. J. Grases
Servicio de Anatomía Patológica
Instituto Unversitario Dexeus
Paseo de la Bonanova, 67-69, sótano 1
08017 Barcelona
Placental infarctionSas A, Torrent M, Molina V, Mallafré J, Grases PJ. Infarto placentario. Prog Obstet Ginecol 1998;41:107-110Aceptado para publicación 16/7/97INTRODUCCIÓN
El crecimiento intrauterino retardado (CIR) obedece a causas diversas (1) y muchas de ellas se expresan en la placenta: infartos múltiples y extensos, fibrinosis perivellositaria extensa, inflamación vellositaria crónica, trombosis de los vasos coriónicos, esclerosis o calcificación de vasos umbilicales, hipoplasia placentaria o gestación múltiple con «gemelo donante» (2). Pueden presentarse alteraciones que afectan tanto al feto como a la placenta como es el caso de infecciones virales, o solamente constatarse afectación placentaria. Los infartos placentarios pueden diagnosticarse mediante ecografía y pueden producir insuficiencia vascular uteroplacentaria especialmente cuando son múltiples, centrales y mayores de 3 cm en su máxima dimensión. En la mayoría de los casos se asocian a hipertensión arterial idiopática o inducida por la gestación o más raramente están vinculados a lupus eritematoso sistémico (3).
Se presenta un caso con infartos placentarios múltiples y extensos, detectados en parte mediante ecografía, en una embarazada sin hipertensión arterial ni evidencia de lupus eritematoso sistémico o de síndrome antifosfolipídico. El feto reveló crecimiento intrauterino retardado con evolución ulterior satisfactoria.
CASO CLÍNICO
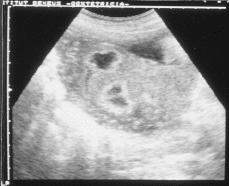
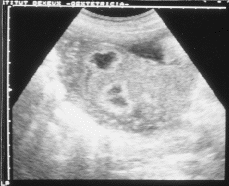
Paciente de 27 años sin antecedentes patológicos ni quirúrgicos de interés. Menarquia a los 17 años TM: 4/35. Talla 1,69 m., peso 57 kg. Grupo sanguíneo O Rh negativo. Acude a control de su gestación a las siete semanas de amenorrea. En la primera ecografía se visualiza gestación evolutiva con hematoma periovular de 19 x 4 mm constatándose un decalaje de una semana. El screening bioquímico y ecográfico efectuado en el segundo trimestre revela un bajo riesgo para anomalía cromosómica. La paciente presenta dos infecciones urinarias que remiten con tratamiento médico. La analítica durante la gestación revela un descenso del recuento plaquetario de 164.000 a 138.000 x 103/mm3 y un aumento de la uricemia de 3,8 a 4,4 mg/100 ml. Los controles ecográficos durante la gestación fueron normales hasta la semana 37 en que se visualizan en la placenta dos imágenes anecóicas de 21 mm con una zona periférica más densa, las cuales fueron interpretadas como compatibles con infartos (Figs. 1a y 1b). La placenta es tipo III según la clasificación de Grannum. El perfil biofísico es normal. La curva del área abdominal presenta aplanamiento por debajo del percentil 50. Anticoagulante lúpico y anticuerpos anticardiolipina negativos. Ingresa por amniorrexis espontánea y dinámica uterina a las 37.ª semanas de gestación. Se produce un parto espontáneo, asistido con espátulas de Thierry para abreviar expulsivo de un feto de sexo femenino con peso de 2,500 g, Apgar 9/10 al minuto y a los 5 minutos respectivamente y pH en la arteria umbilical de 7,19.
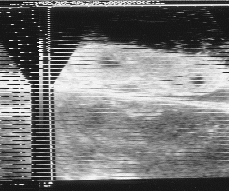
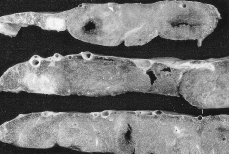
El estudio macroscópico de la placenta (550 g - 18 x 14 x 3 cm) reveló preservación de su configuración y una superficie fetal y materna sin cambios significativos exceptuando un pequeño infarto antiguo visible en uno de los cotiledones. Después de la fijación, incluida la perfusión de solución formólica a través de la vena umbilical y de estudio ecográfico in vitro (Fig. 2), se practicaron múltiples cortes transversales comprobándose numerosos infartos recientes en pleno espesor del parénquima placentario (un 40% del total), con dimensiones máximas variables entre 0,5 y 3,5 cm (Fig. 3). Los planos de sección previamente señalizados durante la ecografía in vitro mostraron infartos con reblandecimiento de su porción central (cavidad conteniendo material grumoso). El estudio histológico reveló áreas con vellosidades congestivas y discreta disminución de su afinidad cromática. En la vecindad de las cavidades se visualizaron vellosidades necróticas desprovistas de revestimiento trofoblástico (Fig. 4) o en su lugar, pérdida del detalle celular siendo sustituido por una banda de grosor uniforme y afinidad basófila. Algunas vellosidades se encontraron vinculadas a material fibrinoide intervellositario. También se apreció un trombo intervellositario con fibrina laminada e interposición de eritrocitos parcialmente hemolizados. No se apreciaron alteraciones vasculares con excepción de aquellas presentes en la decidua basal, constituidas por hipertrofia e hiperplasia de la pared arteriolar, con reducción apreciable de su calibre (Fig. 5). Los cortes de las membranas corioamnióticas y del cordón umbilical no mostraron cambios significativos.
DISCUSIÓN
Los infartos placentarios representan zonas de necrosis isquémica como resultado de la interrupción del aporte sanguíneo (4-6). La mayoría son el resultado de la oclusión o reducción del calibre de los vasos uteroplacentarios maternos. Debe tenerse presente que la corriente o chorro sanguíneo que aportan las arteriolas espirales maternas se comportan como cualquier otro tipo de arteria terminal; al interrumpirse ese flujo sanguíneo, se produce necrosis isquémica de la porción de parénquima placentario tributario del vaso afectado, al margen de la circulación fetal que tiene lugar en los vasos vellositarios.
En nuestro caso, el estudio ecográfico en el curso de 37.ª semana reveló cambios que fueron interpretados como compatibles con infartos, los cuales fueron ratificados mediante estudio ecográfico in vitro de la placenta fijada en formol. Es conocido que la ecografía es un procedimiento que permite detectar infartos placentarios recientes con mayor facilidad que los infartos antiguos (7). Por otra parte, no siempre se pueden distinguir los infartos placentarios de pequeño tamaño. Es por ello que ante imágenes sospechosas de infarto, exista la posibilidad de que el número de infartos sea en realidad mayor de lo que se aprecia ecográficamente.
El estudio anatomopatológico reveló que los infartos eran múltiples, extensos y recientes y que los de mayor tamaño mostraban reblandecimiento central y eran aquellos que se correspondían con el hallazgo ecográfico. El estudio histológico de numerosos bloques tisulares provenientes del «suelo placentario» sólo reveló hipertrofia e hiperplasia de la pared de algunas arteriolas ubicadas en la decidua basal. En el parénquima placentario no logramos visualizar otros cambios del tipo que se encuentran asociados a hipertensión arterial (nudos sincitiales). La afectación vascular con reducción de la perfusión del espacio intervellositario conocido como insuficiencia vascular uteroplacentaria materna (en sustitución del término insuficiencia placentaria) (8-10), es en nuestro caso el único hallazgo que permite explicar los infartos múltiples. Por otra parte, descartadas las otras causas capaces de producir retardo en el crecimiento fetal (principalmente fibrinosis perivellositaria extensa e inflamación vellositaria crónica) y tomando en cuenta que comprometía aproximadamente el 40% del parénquima, consideramos que los infartos explican por si solos el retardo de crecimiento fetal.
Aunque no fue factible constatar elevaciones de las cifras tensionales, cabe tomar en cuenta la reducción del recuento plaquetario y la discreta elevación del ácido úrico sanguíneo como posibles signos indirectos de una pre-eclampsia en etapa evolutiva temprana. La ausencia de manifestaciones clínicas y de anticuerpos antifosfolipídicos (ausencia de positividad del anticoagulante lúpico y de anticuerpos anticardiolipina) permiten descartar un síndrome antifosfolipídico. La ausencia de fenómenos trombóticos atribuibles a la resistencia a la proteína C activada (de tipo familiar o adquirida) también puede excluir esta entidad (11).
En conclusión, se presentan los hallazgos clínicos, ecográficos y anatomopatológicos en una paciente embarazada con compromiso del crecimiento fetal (aplanamiento de la curva abdominal por debajo del percentil 50), atribuible a infartos placentarios múltiples y extensos. Se logró evidenciar cambios vasculares focales que invocamos como posible causa de la insuficiencia vascular uteroplacentaria materna.
1 Carrera Maciá JM y cols. Protocolos de obstetricia y medicina perinatal del Instituto Universitario Dexeus. 3.ª ed. Barcelona: Masson; 1996. p. 120.
2 Driscoll SG. Placental examination in a clinical setting. Arch Pathol Lab Med 1991;115:688-71.
3 Macpherson T. Fact and fancy. What can we really tell from the placenta. Arch Pathol Lab Med 1991;115:672-81.
4 Naeye RL. Placental infarction leading to fetal or neonatal death: a prospective study. Obstet Gynecol 1977;50:583-8.
5 Perrin EVDK. Pathology of the placenta. Contemporary issues in surgical pathology, Vol. 5. New York: Churchill Livingstone; 1984.
6 Naeye RL. Disorders of the placenta, fetus, and neonate. Diagnosis and clinical significance. St. Louis: Mosby Year Book; 1992.
7 Redman CWG, Sargent IL, Starkey PM. Valoración ecográfica de la placenta y valoración clínica del crecimiento placentario. En La placenta humana. Colección de Medicina Materno-Fetal. Masson: Barcelona; 1995. p. 121.
8 Robertson WB, Brosens I, Dixon HG. Uteroplacental vascular pathology. Eur J Obstet Gynaecol Reprod Biol 1975;5:47-65.
9 Brosens I, Dixon HG, Robertson WB. Fetal growth retardation and the arteries of the placental bed. Br J Obstet Gynecol 1977;84:656-63.
10 DeWolf, Brosens I, Reaner M. Fetal growth retardation and the maternal arterial supply of the human placenta in the absence of substained hypertension. Br J Obstet Gynecol 1980;87:678-85.
11 Svensson PJ, Dalbäck B. Resistance to activated protein C as the basis for venous thrombosis. N Engl J Med 1994;330:517-22.
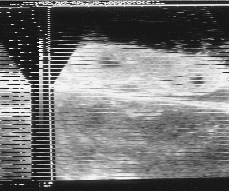
| Figura 1a y 1b.Ecografía prenatal de la placenta con las imágenes anecoicas de morfología irregular rodeadas de una zona densa, sugestivas de infartos placentarios. |
| Figura 4.Vellosidades coriales necróticas desprovistas de revestimiento trofoblástico. Los vasos vellositarios se muestran dilatados y repletos de sangre. |
| Figura 2.Estudio ecográfico «in vitro» que muestra imágenes muy semejantes a las encontradas en la ecografía prenatal. |
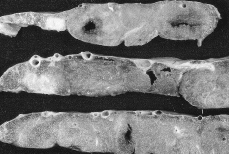
| Figura 3.Superficie de corte del parénquima placentario con infartos recientes múltiples, algunos con reblandecimiento de su porción central. |
| Figura 5.Hipertrofia e hiperplasia de la pared de una arteriola materna ubicada en la decidua basal. |
BIBLIOGRAFÍA