La hemorragia posparto precoz (HPP) es una complicación que por su frecuencia y morbimortalidad debe de manejarse de forma rápida y eficaz por todos los especialistas. En este caso, tras producirse el parto de una paciente de 35 años con gestación gemelar bicorial se produce una inestabilidad hemodinámica por una hemorragia interna que finalmente fue tratada mediante radiología intervencionista realizándose oclusión del vaso sangrante. Los avances en este tipo de técnicas brindan nuevas opciones terapéuticas de gran valor en la práctica.
Early postpartum hemorrhage (PPH) is a complication that requires rapid and efficient management carried out by specialists because of its frequency and associated morbidity and mortality. After delivery, a 35-year-old woman with a bichorial twin pregnancy developed hemodynamic instability due to internal bleeding, which was finally treated by bleeding vessel occlusion performed by the interventional radiology service. Progress in these kinds of technique is providing new therapeutic options with great practical value.
Existen diferentes definiciones para la hemorragia posparto, una de las más utilizadas es «una pérdida hemática superior a 500ml en un parto vaginal o a 1.000ml en una cesárea», o «como una bajada del 10% en el hematocrito». Este sangrado en muchas ocasiones se infravalora o se realiza su estimación de forma retrospectiva, por lo que su utilidad es discutible1. La situación clínica de la paciente tanto previa como en el instante en que se esté produciendo la exanguinación será la que nos marque preferentemente los pasos a seguir.
La hemorragia posparto precoz o primaria (HPP) es aquella que se produce en las primeras 24h tras el parto, después de este tiempo sería tardía o secundaria (HPT) hasta la semana 6-12 posparto2.
La HPP es una de las causas más importantes de mortalidad materna a nivel mundial y en muchos casos evitable3 por lo que es de gran importancia que cada unidad maternal cuente con un protocolo de actuación bien definido para su prevención, diagnóstico y tratamiento, siendo su manejo un reto multidisciplinar4.
CasoPaciente de 35 años que tiene como antecedentes personales generales, apendicectomía en la infancia y ginecológicos, ooforectomía izquierda por endometriosis mediante laparoscopia, fórmula obstétrica G2EE1 (resuelto con metotrexato); resto sin interés.
Actual gestación tras FIV gemelar bicorial a término con controles normales que finaliza como parto vaginal naciendo niño y niña de buen peso y test de Apgar el primero vacuo y la segunda mediante versión-gran extracción.
Tras suturar la episiotomía se observa sangrado abundante que no cede con masaje uterino, tratamiento con 20UI oxitocina iv, ni con 600μg de misoprostol rectal. Se comprueba que el útero está tónico, por lo que se decide pasar a quirófano para revisión del canal del parto bajo anestesia. Se encuentra desgarro contralateral a episiotomía que llega hasta cérvix y lo rodea, disecando fosa isquiorrectal izquierda que se sutura; además, también se liga vaso pulsátil en labio posterior de cérvix. Se realiza ecografía de control en la que se visualiza cavidad vacía sin coágulos ni restos placentarios y cese del sangrado vaginal a la exploración.
Durante la intervención la paciente requiere 5 concentrados de hematíes, 2 unidades de plasma fresco congelado y 2g de fibrinógeno.
La paciente pasa a reanimación con ventilación mecánica, aún se encuentra inestable hemodinámicamente, precisando fármacos vasoactivos y politransfusión (14 concentrados de hematíes, 3 unidades de plasma fresco congelado y un pool de plaquetas) por lo que ante la alta sospecha de sangrado interno se contacta con radiología intervencionista.
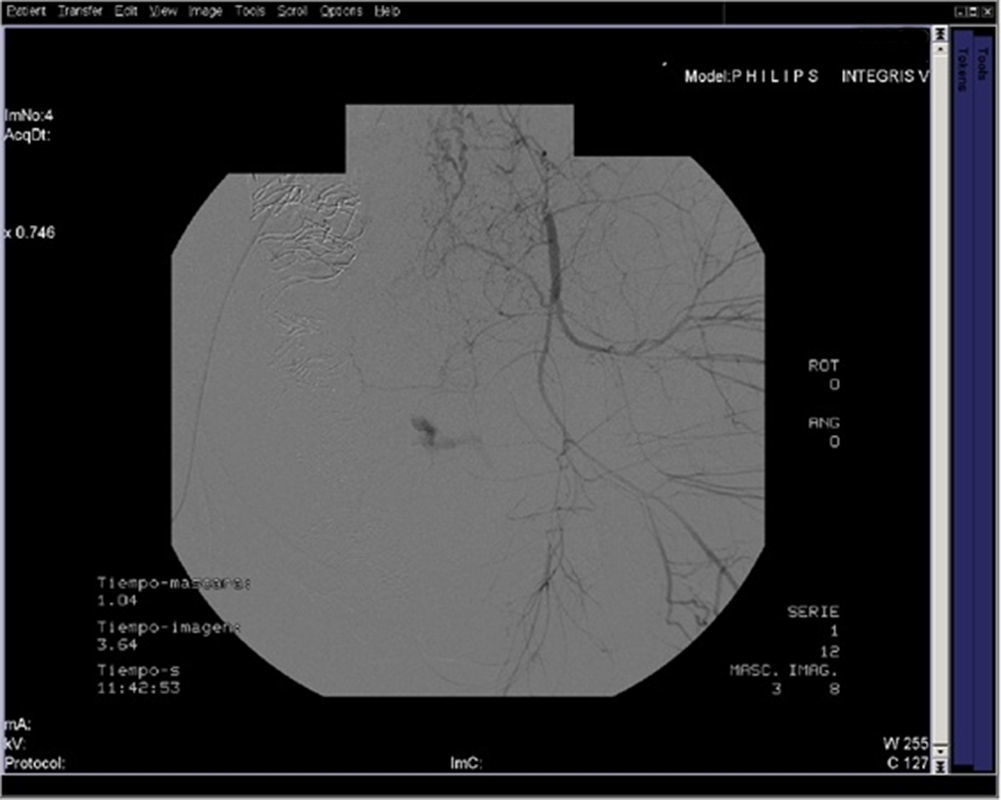
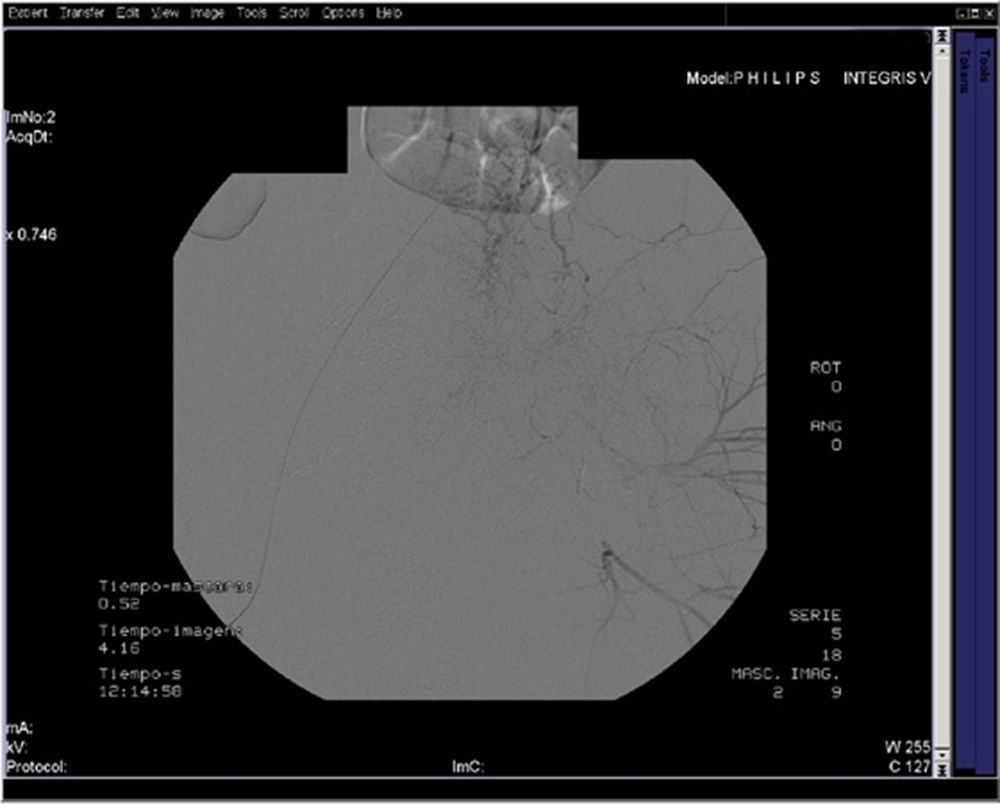
Tras la estabilización se realiza arteriografía de ambas hipogástricas, por abordaje femoral derecho y embolización de la rama medial de la arteria hipogástrica izquierda con espiras metálicas por sangrado activo de su territorio (figs. 1 y 2).
La paciente se extuba a las 24h estable, con controles gasométricos normales y diuresis mantenida.
DiscusiónEl sangrado que se produce tras el alumbramiento debe ser constantemente evaluado por el profesional que atiende el parto, en muchas ocasiones puede ser infravalorado por lo que se debe prestar atención a los signos de aparición y progresión del shock hemorrágico, así la pérdida sanguínea se relacionará con la aparición de clínica como: taquicardia, taquipnea, disminución de la presión sanguínea, alteraciones del relleno capilar, de la diuresis y del estado mental5,6.
Como en todo compromiso vital se debe poner en marcha el procedimiento de resucitación habitual: mantener la vía aérea permeable y aportar oxígeno, la volemia perdida debe reponerse, la situación ideal sería tener 2 vías de 16 G o superiores y aportar suero fisiológico o solución Ringer Lactato en un primer momento. El tratamiento transfusional de las hemorragias masivas se centra en la administración de coloides y de concentrados de hematíes. El uso de otros productos sanguíneos como plasma fresco congelado, crioprecipitados y plaquetas está indicado si los parámetros hematológicos correspondientes se encuentran alterados.
Las causas de la HPP se adaptan a la regla nemotécnica de las 4 T, que de mayor a menor frecuencia serían: tono, tejido, trauma, trombina (alteraciones de la coagulación previas o adquiridas durante el embarazo); cada una de las cuales tiene una serie de factores de riesgo asociados: obesidad materna, corioamnionitis, trabajo de parto prolongado, feto grande, gestación múltiple, alteraciones en la placentación o sangrado previo al parto, entre otras. En la mayoría de los casos, hasta 2/3, es imprevisible (pacientes de bajo riesgo), aún así la historia clínica y la correcta anamnesis previas al parto son importantes7. En el caso que presentamos el tiempo de dilatación no fue excesivo (5h y 15min), pero al ser una gestación gemelar (sobredistensión) y presentar manipulación en la extracción del segundo feto existe mayor riesgo de HPP, en nuestro caso de tipo traumático (10% causas HPP)8.
La no adecuada contracción del útero es por sí solo el mecanismo por el que se producen más de 1/3 de las HPP, cuya prevención y tratamiento se basan en1:
- –
Manejo activo del alumbramiento, masaje uterino.
- –
Uso de oxitocina, metilergometrina, carboprost y/o misoprostol.
Si el útero es tónico y la hemorragia continúa, se debe buscar la causa ya sea retención de restos ovulares/coágulos o laceraciones del canal blando del parto accesible con valvas, como se realizó en esta ocasión, debe hacerse bajo anestesia general en quirófano, se puede dejar taponamiento vaginal o uterino para evitar formación de hematomas o una mejor contractilidad y control, según el tipo de lesión. Se debe realizar una analítica completa que aunque no nos da una visión precisa de la pérdida sanguínea nos ayuda a conocer el punto de partida o alteraciones hematológicas si las hubiera y continuar con los controles a intervalos regulares2.
Si el manejo inicial de la HPP resulta inefectivo, como ocurría en nuestra puérpera que no llegaba a estabilizarse, y en ausencia de atonía uterina, esto puede indicar la rotura de un vaso. Técnicas quirúrgicas como suturas o ligaduras tanto de arterias uterinas o hipogástricas, o la histerectomía obstétrica han sido el manejo tradicional2,6,7.
Las técnicas endovasculares comenzaron a utilizarse hace más de 30 años en el campo de la HPP9,10 y han sufrido pocas variaciones desde sus inicios. Se han ido desarrollando como una alternativa a las intervenciones más invasivas, siempre y cuando la paciente permanezca estable, y vaya a estarlo el tiempo que dure el procedimiento (puede durar alrededor de una hora en manos de un radiólogo intervencionista experto)8, y sea factible su realización en el lugar que nos encontremos6. Se evitan riesgos derivados de la laparotomía y la pérdida de fertilidad que conlleva la histerectomía, lo cual es importante en pacientes jóvenes con deseo gestacional aún sin completar como nuestra paciente11. La embolización de vasos pélvicos está relacionada con tasas altas de recuperación de menstruaciones regulares y embarazos (llegando hasta el 100% según la serie)12.
El procedimiento se debe realizar guiado por fluoroscopia, con el paciente sedado y con profilaxis antibiótica; además, se debe evaluar la posible existencia de una coagulopatía y subsanarla en su caso antes de la intervención. El acceso percutáneo de la arteria femoral contralateral se suele realizar mediante la técnica de Seldinger, se introduce un catéter radiopaco en la división anterior de la ilíaca interna y hasta la zona que nos interese donde se realiza una angiografía para comprobar situación y existencia de sangrado, que suele ser evidente en el caso de las HPP, visualizándose extravasación del contraste13. Existen ocasiones en que no se puede objetivar debido a que el sangrado es intermitente, de flujo escaso o que se ha producido vasoespasmo14. Las arterias uterinas y las vaginales suelen ser en las que se identifique el sangrado, si no se ve claramente de donde procede se obstruirían vasos de mayor tamaño y/o de forma bilateral. La selectividad de la técnica viene derivada en muchas ocasiones de la situación clínica de la paciente15.
Los materiales con los que se suele realizar la embolización suelen ser microesferas de diferentes características y diámetros para el vaso pequeño y almohadillas o espumas gelatinosas, espirales y pegamentos para sangrados relacionados con arterias de mayor tamaño13. Las espiras metálicas se suelen utilizar en el caso de rotura de un gran vaso el cual no se llega a embolizar con espumas, que se utilizan con más frecuencia cuando es posible, ya que se produce reabsorción de estas y restauración de la vascularización, por lo que existe menos riesgo de complicaciones y se facilita la preservación de la fertilidad16. En nuestro caso el uso de «coils» se realiza ya que el daño arterial en el tracto genital produce un sangrado activo en un vaso de tamaño considerable17.
Las complicaciones importantes son escasas (3-6% morbilidad, mucho menores que en las laparotomías) siendo las más comunes la fiebre postembolización, la isquemia en la zona de irrigación del vaso y la perforación vascular e infección13. También se han descrito problemas derivados de la oclusión de los vasos ováricos como efecto colateral sobre todo en pacientes mayores de 45 años, pero también en pacientes más jóvenes, lo que produciría un fallo ovárico precoz18. Para tener tasas adecuadas de amenorrea y/o infertilidad (hipovascularización, sinequias…) es necesario que los tiempos de seguimiento en los estudios sean de más duración12.
Existen cada vez un mayor número de datos que avalan la eficacia y seguridad de las técnicas de radiología intervencionista, y cualidades como ser mínimamente invasivas y su coste y su efectividad (según diferentes series de casos poseen una tasa del 87 al 100%)13, hacen que se estén abriendo paso para ser de segunda línea en el manejo del sangrado obstétrico-ginecológico. Incluso en pacientes con alto riesgo de hemorragia, como en el caso de los problemas de placentación, se puede realizar la colocación previa de los catéteres en los vasos pélvicos, lo que mejoraría la rapidez en aplicar la embolización en el caso de necesitarse15. Por todo esto, es necesaria su inclusión en los protocolos de actuación cuando sea posible19 y la realización de más estudios clínicos aleatorizados20.
ConclusiónCaso clínico sobre hemorragia posparto precoz ocurrida tras la finalización de gestación gemelar bicorial mediante parto vaginal por desgarro del canal blando del parto y cómo se utilizó la radiología intervencionista en última instancia para su tratamiento y resolución.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.