INTRODUCCION
El embarazo ectópico constituye el 1% de todas las gestaciones. El 98% de los embarazos ectópicos son tubáricos, el 1% ováricos y el 1% abdominales1,2; aproximadamente, el 10-12% de todos los embarazos ectópicos suceden tras una esterilización tubárica3,4.
El embarazo abdominal, cuya incidencia varía entre 1/3.300 y 1/25.000 nacimientos5, se define como la implantación del producto de la concepción en la cavidad peritoneal, excluyendo las localizaciones tubáricas, ováricas o intraligamentarias2,6,7. Este tipo de gestación puede clasificarse como primaria o secundaria según los criterios de Studdiford8. El embarazo abdominal secundario es mucho más frecuente y suele ser consecuencia de un aborto tubárico u ovárico con implantación secundaria en la cavidad abdominal6,9-13. Entre los embarazos abdominales, la implantación en el epiplón (omento) es una rara localización y hay pocos casos descritos en la literatura médica5-7,9-12,14-21. Nosotros presentamos el primer caso de un embarazo abdominal secundario con implantación en el epiplón, en una mujer con esterilización tubárica previa.
CASO CLINICO
Mujer de 31 años de edad, que acudió a urgencias por presentar dolor abdominal en el hipogastrio y ambas fosas ilíacas, de aproximadamente 24 h de evolución, con náuseas sin vómitos; estaba apirética y no presentaba otra sintomatología acompañante. Carecía de antecedentes médicos de interés y como historia obstétrico-ginecológica había tenido 3 embarazos normales con partos mediante cesárea y esterilización tubárica en el último, hacía 3 años. Tuvo la menarquia a los 13 años y tenía una fórmula menstrual de 3-5/30-45, con dismenorrea habitual. La paciente refirió que la última regla la había tenido hacía 5 días, con retraso, pero sin saber precisar de cuántos días.
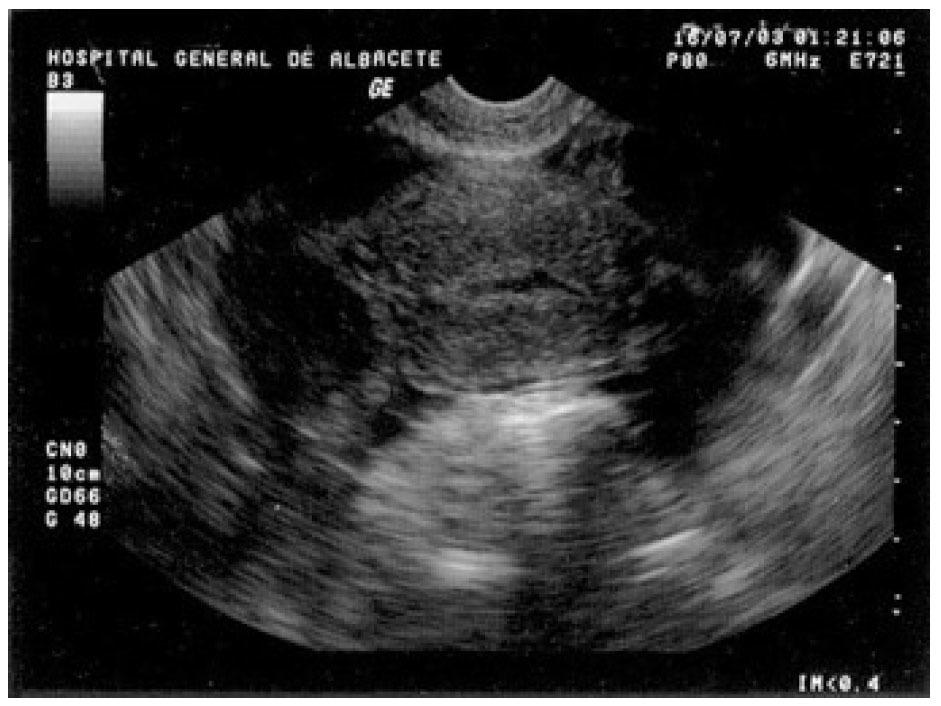
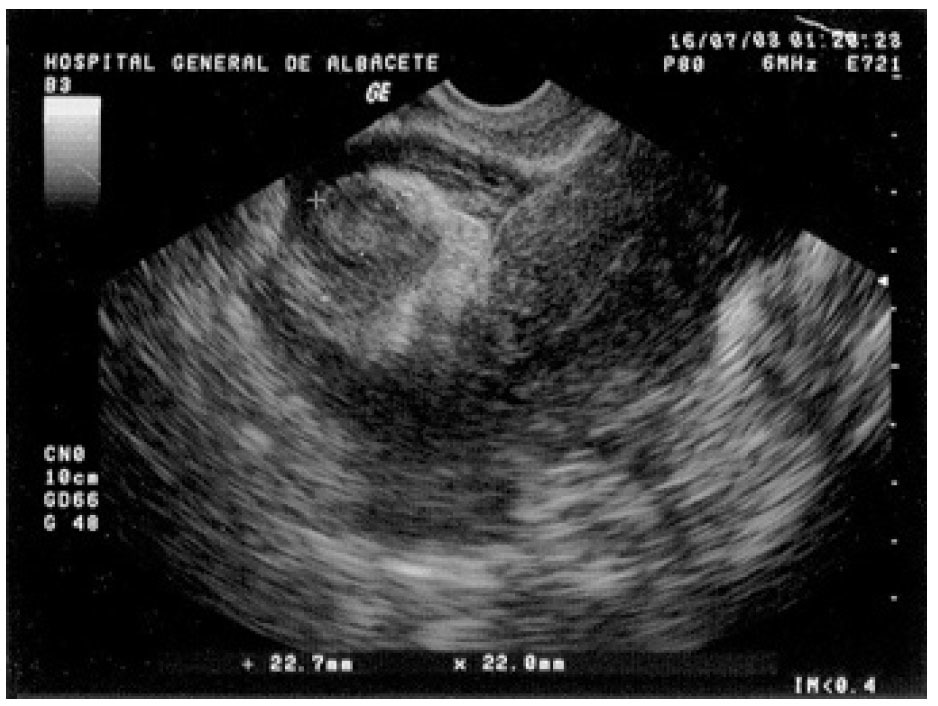
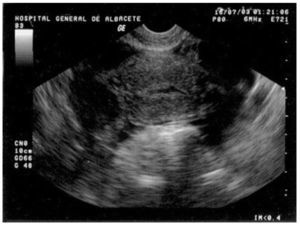
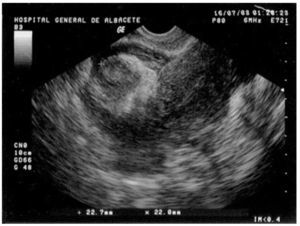
A la exploración presentaba una presión arterial de 90/55 mmHg y una temperatura de 37 °C; el abdomen era blando y depresible, con dolor a la palpación profunda en el hipogastrio y ambas fosas ilíacas, sin signos de irritación peritoneal. La movilización cervical no era dolorosa y el útero y los anejos no fueron delimitables por defensa de la paciente. En la analítica destacó una hemoglobina de 10,2 g/dl y un hematocrito del 30,6%; el resto del hemograma, las pruebas de coagulación y la bioquímica resultaron normales. La ecografía vaginal mostró un útero en anteflexión, de tamaño normal, con un endometrio lineal y una pequeña cavidad real, sin estructuras gestacionales en su interior y rodeado por una moderada cantidad de líquido libre y coágulos (fig. 1). Ambos ovarios eran normales y por encima del derecho se visualizaba una imagen redondeada, heterogénea, de 22,7 × 22 mm de diámetro (fig. 2), que se observó también en la ecografía ginecológica abdominal previa.
Figura 1. Ecografía transvaginal en la que podemos observar un útero vacío, sin estructuras gestacionales, rodeado por una moderada cantidad de líquido libre y coágulos.
Figura 2. Ecografía transvaginal en la que se visualiza una formación redondeada heterogénea de 22,7 × 22 mm, localizada por encima del anejo derecho.
Con el test de embarazo en orina positivo, β-HCG en suero de 1.538 mU/ml, y ante el diagnóstico de embarazo ectópico accidentado, se indicó una laparotomía de urgencia, que reveló la presencia de un hemoperitoneo de 600 ml, un útero y unos anejos normales, y un «coágulo» organizado con tejido de aspecto trofoblástico en su interior adherido al epiplón de 4 × 3,5 cm de diámetro. Se procedió a realizar una omentectomía parcial de un fragmento del epiplón de 8 × 4 cm, incluida la formación descrita, una aspiración del contenido hemático y una salpinguectomía bilateral.
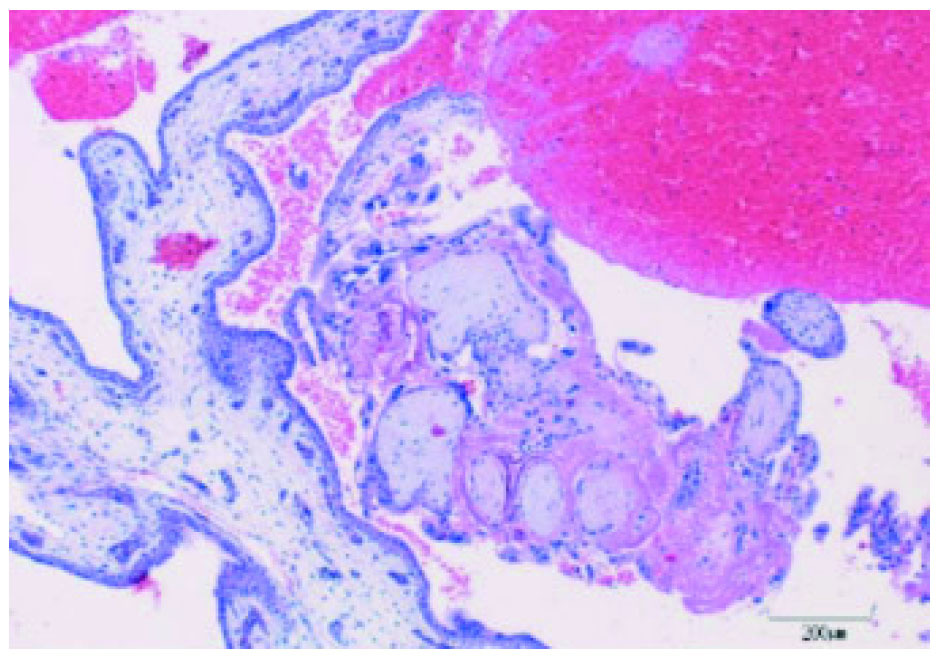
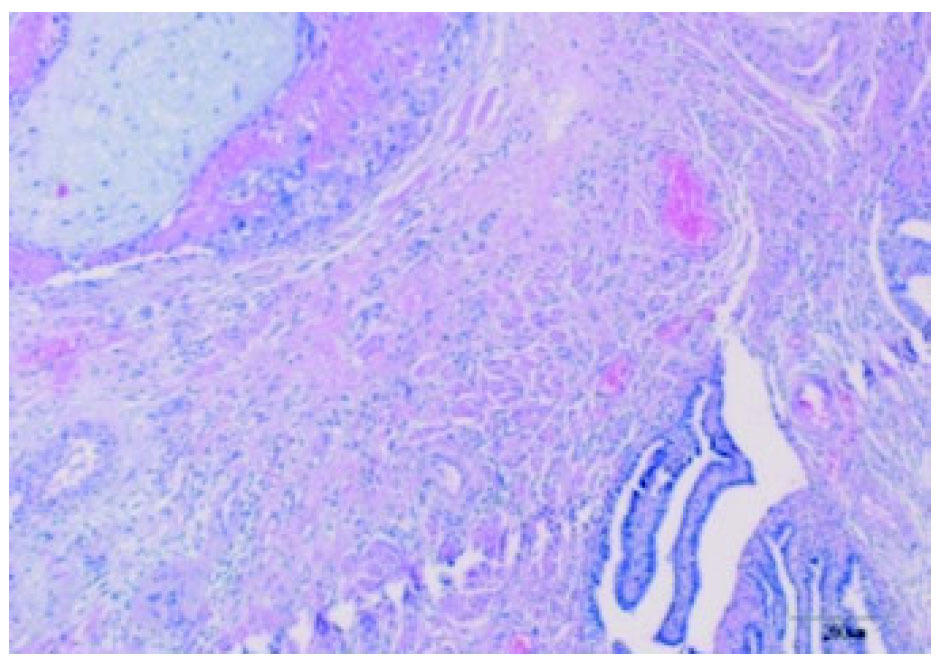
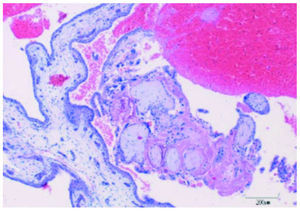
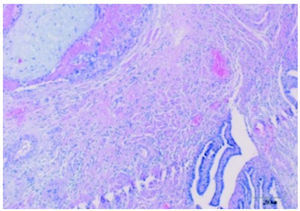
La anatomía patológica reveló en el tejido adherido al epiplón la presencia de células trofoblásticas y vellosidades coriales junto a restos hemáticos (fig. 3); en la trompa derecha se observaba la misma imagen (fig. 4) y la izquierda no presentaba alteraciones.
Figura 3. Anatomía patológica del tejido que se encontraba adherido al epiplón, en el cual aparecen células trofoblásticas y vellosidades coriales junto a restos hemáticos.
Figura 4.Trompa derecha que contiene células trofoblásticas y vellosidades coriales.
En el postoperatorio la paciente evolucionó favorablemente y la β-HCG descendió a 313,5 mU/ml a los 2 días. A los 4 meses acudió a una revisión; se encontraba asintomática, había presentado reglas normales desde entonces y no hubo hallazgos patológicos en la exploración ginecológica ni en la ecografía realizada.
DISCUSION
El embarazo abdominal puede ser primario o secundario. El embarazo abdominal primario se origina en la cavidad peritoneal y los criterios para su diagnóstico son los propuestos por Studdiford en 19428: a) trompas y ovarios sanos, sin evidencia de embarazo reciente o antiguo; b) ausencia de fístulas útero-placentarias y datos de rotura uterina previa, y c) embarazo exclusivamente unido a la superficie peritoneal, para eliminar la posibilidad de una implantación secundaria desde la trompa.
El omento es una rara localización para este tipo de embarazos y hay 16 casos descritos en la literatura médica5-7,9-12,14-21; en la mayoría de ellos se trata de gestaciones precoces, salvo 2 casos de fetos de 14 y 35 semanas, de los cuales el segundo sobrevivió7,10. Muchos se consideran embarazos abdominales primarios5,9,12,17-21, pero en realidad habría que demostrar, tanto con los hallazgos macroscópicos como histológicos, que no hay un embarazo ni en las trompas ni en los ovarios, así como la integridad anatómica uterina. Teniendo en cuenta este aspecto, opinamos, al igual que Berguella y Wolf6, que la mayoría de los embarazos abdominales deberían clasificarse como secundarios.
La causa de la implantación en el epiplón es desconocida. Las dos hipótesis más factibles son: a) un aborto tubárico a través de la fimbria o por una perforación en la trompa con implantación secundaria en el epiplón9-11, y b) un aborto de un embarazo ovárico que siguiera el mismo camino6; menos probable sería por propagación directa a través de un útero previamente traumatizado resultando en una fístula útero-peritoneal6,9. Podría suceder que el epiplón se desplazara para controlar la hemorragia en el lugar del embarazo ectópico que se estuviera abortando9 y, posteriormente, el trofoblasto se uniría e implantaría en el epiplón, pudiendo dejar el lugar de origen aparentemente normal6. La presencia de un embrión o vellosidades libres en la cavidad peritoneal o adheridas al peritoneo sólo mediante coágulos de sangre, sin un verdadero lugar de implantación, confirma que se trata de un aborto tubárico u ovárico o de una rotura tubárica o uterina; por tanto, para poder considerar el diagnóstico de embarazo abdominal primario debería tenerse la certeza histológica de que se ha producido una neovascularización y un crecimiento del trofoblasto en el tejido considerado6. En casi ninguno de los casos publicados hay evidencia de invasión trofoblástica del epiplón.
En nuestro caso se trata claramente de un embarazo abdominal secundario a partir de un aborto tubárico con implantación secundaria en el epiplón, puesto que aparecía tejido trofoblástico tanto en la trompa derecha como adherido al epiplón, sin invasión de éste.
Los embarazos ectópicos tras una esterilización tubárica corresponden a aproximadamente el 10-12% de los casos, y suelen localizarse en la trompa, sobre todo en su segmento distal3,4,22. El índice de fallos de la esterilización tubárica es relativamente pequeño (del 0,25-2% para la técnica de Pomeroy y del 0,4-1,7% para la electrocoagulación23); si se produce un embarazo, en el 15-20% de los casos pueden ser ectópicos3. Peterson et al22 observaron que durante 10 años la posibilidad de embarazo ectópico para todos los métodos de esterilización tubárica era de 7,3 por cada 1.000 procedimientos, variando según el método empleado, la edad de la paciente en el momento de su realización y los años transcurridos después de llevarla a cabo. Así, la posibilidad de embarazo ectópico es mayor si se emplea la electrocoagulación bipolar (17,1/1.000), y si la esterilización tubárica se realiza antes de los 30 años de edad (salvo para la salpinguectomía parcial posparto); sin embargo, en cuanto a la edad, estos autores sólo encontraron diferencias significativas en el caso de la electrocoagulación bipolar (27 veces más probable que con salpinguectomía parcial posparto)22. El embarazo ectópico también es más probable entre los 4 y los 10 años posteriores a la esterilización que en los 3 primeros (5,3/1.000 frente a 2/1.000; p = 0,006)22.
Si una paciente con esterilización tubárica se presenta con los signos y síntomas de embarazo, debemos considerar la posibilidad de que se trate de un embarazo ectópico porque la ratio gestación ectópica/intrauterina es más alta en los embarazos tras un fallo de esterilización que en la población general3,23.
La probable explicación para estos embarazos es la recanalización o la formación de una fístula tuboperitoneal, en la que puede pasar el esperma pero no el óvulo fecundado debido a su menor calibre3,4,23.
El diagnóstico del embarazo ectópico, abdominal y precoz es difícil, puesto que se presentará con los signos y síntomas de embarazo ectópico (dolor abdominal, amenorrea y test de embarazo positivo, con o sin metrorragia), pero la exploración ecográfica puede no aportar datos concluyentes y, por tanto, el diagnóstico se hará habitualmente en el momento de la laparotomía o la laparoscopia11,12.
Correspondencia:
Dra. E.M. Losa Pajares.
Rocinante, 28. Albacete. España.
Correo electrónico: losapajares@telefonica.net
Fecha de recepción: 1/4/05.
Aceptado para su publicación: 7/11/06.