La degeneración cerebelosa paraneoplásica (DCP) es una complicación neurológica infrecuente que aparece en pacientes con cáncer y se asocia a diferentes autoanticuerpos. La DCP asociada a anticuerpos anti-Yo ocurre más frecuentemente en pacientes con cáncer ginecológico. El uso de un método diagnóstico que permita su detección precoz y una adecuada conducta terapéutica no están establecidos.
MétodosSe describen 3 casos clínicos correspondientes a pacientes que comenzaron con disfunción cerebelar subaguda y anticuerpos anti-Yo positivos. Tras el diagnóstico y tratamiento del proceso oncológico y el cuadro neurológico, se realizó un seguimiento clínico para evaluar la evolución del síndrome neurológico.
ResultadosSe realizaron estudios de imagen complementarios para descartar un cáncer ginecológico. La tomografía por emisión de positrones/tomografía computarizada con fluorodesoxiglucosa (FDG-PET/TC) fue la única exploración de imagen que sospechó la lesión primaria en todos los casos. El estudio histológico confirmó carcinoma de ovario en 2 casos y carcinoma de trompa en un caso. Las pacientes fueron tratadas mediante cirugía radical y quimioterapia adyuvante. Se administraron corticoides sin observar ninguna mejoría del síndrome neurológico.
ConclusiónEl tratamiento oncológico no modificó los síntomas neurológicos. La FDG-PET/TC puede ser útil en algunos casos de DCP en los que las exploraciones de imagen convencionales no identifican la neoplasia subyacente.
Paraneoplastic cerebellar degeneration (PCD) is a rare neurological complication that develops in patients with cancer and is associated with different antibodies. PCD associated with anti-Yo antibodies usually occurs in patients with gynecological cancer. There is no diagnostic method that would allow early detection and appropriate treatment.
MethodsWe describe three patients who presented with subacute cerebellar dysfunction and positive anti-Yo antibodies. After diagnosis and treatment, the patients were monitored to evaluate persistence of the neurological syndrome.
ResultsImaging studies were performed when gynecologic cancer was suspected. In all patients, fluorodeoxyglucose-positron emission tomography/tomography computerized (FDG-PET/TC) was the only imaging test that led to suspicion of the primary lesion. Histological examination confirmed the diagnosis of ovarian carcinoma in two patients and carcinoma of the horn in the third patient. All patients underwent radical surgery and subsequent chemotherapy. Corticosteroids were administered with no improvement of the neurological syndrome in any of the patients.
ConclusionOncologic treatment does not improve neurological symptoms. FDG-PET/TC with fluorodeoxyglucose could be useful in cases of PCD in which conventional imaging tests do not identify the underlying malignancy.
La degeneración cerebelosa paraneoplásica (DCP) es una complicación neurológica devastadora que se presenta en pacientes oncológicos, sin guardar relación con la enfermedad metastásica, causada por anticuerpos con reactividad cruzada entre el tumor maligno y las células de Purkinje. Los anticuerpos más comunes y específicos son los anti-Yo (también denominados anticuerpos anticélulas de Purkinje), asociados a cáncer ginecológico (ovario, mama y trompa de Falopio). También son frecuentes los anticuerpos anti-Hu (asociados a cáncer de pulmón) y anti-Tr (asociados a linfoma de Hodgkin)1-5. A pesar de que se trata del síndrome paraneoplásico que más frecuentemente afecta al cerebro5, la DCP es una afección inusual que ocurre en aproximadamente el 0,2% de los pacientes oncológicos4. Clínicamente, se caracteriza por una disfunción pancerebelosa progresiva, con ataxia de tronco y marcha inestable, disartria y nistagmo6. Este síndrome puede preceder en años al diagnóstico de cáncer, por lo que su diagnóstico es difícil y habitualmente implica un retraso considerable en el tiempo7-9. Se presentan 3 casos de pacientes que comenzaron con DCP como primera manifestación de su enfermedad oncológica, con el objetivo de describir la forma de aparición del síndrome, su diagnóstico y la respuesta al tratamiento.
Pacientes y métodoPresentamos un estudio descriptivo efectuado en el Hospital Clínico de Barcelona, en el que se describen 3 casos de pacientes que comenzaron con disfunción cerebelar subaguda progresiva y en los que se evidenció presencia de anticuerpos anti-Yo. En todos los casos se realizó una anamnesis detallada, incluyendo una exploración neurológica exhaustiva y una exploración minuciosa por sistemas. Posteriormente, se llevaron a cabo pruebas de imagen complementarias y estudio histológico para confirmar el origen de las neoplasias asociadas. Todas las pacientes fueron sometidas a cirugía radical seguida de tratamiento quimioterápico y corticoide para la DCP.
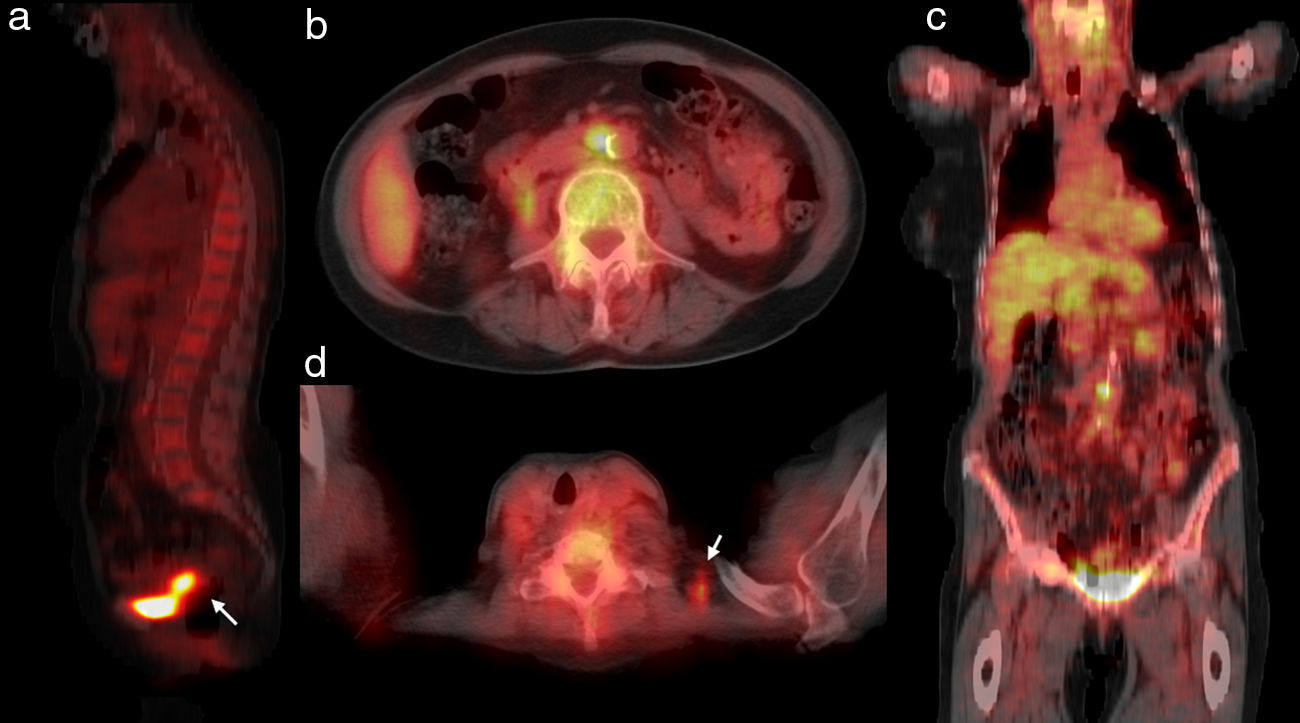
ResultadosCaso 1Paciente de 77 años de edad, con antecedente de cáncer de mama izquierda hacía 33 años, que comenzó con anorexia, distensión hipogástrica, disartria y dificultad para la bipedestación, de un mes de evolución. En la exploración física, destacaba disartria, nistagmo evocado y dismetría bilateral. La resonancia magnética (RMN) cerebral fue normal. La tomografía computarizada (TC) mostró discreta atrofia córtico-subcortical. Los estudios para descartar DCP revelaron anticuerpos anti-Yo. Los marcadores tumorales alterados fueron: antígeno CA-125 55/A U/mL, enolasa neuro-específica (NSE) 18ng/mL y beta-2-microglobulina (B2M) 3,5mg/L (límite de la normalidad). La ecografía transvaginal fue normal y la TC abdominal mostró adenopatías patológicas en la región para-aórtica izquierda, inter-aorto-cava e ilíaca común izquierda. La tomografía por emisión de positrones/TC con fluorodesoxiglucosa (FDG-PET/TC) mostró depósitos de captación patológicos en las regiones paraaórtica y supraclavicular izquierda, y en el ovario izquierdo (fig. 1). Se realizó una cirugía laparoscópica con anexectomía izquierda y el análisis peroperatorio reveló un carcinoma indiferenciado de ovario. Se realizó una cirugía radical con linfadenectomía. El estudio histológico confirmó un carcinoma seroso-papilar de ovario GIII/III y metástasis ganglionares pélvicas (2/14) y paraaórticas (4/8), estadio FIGO IIIc. La paciente recibió 6 ciclos de quimioterapia adyuvante con carboplatino y taxol y falleció por un tromboembolismo pulmonar masivo a los 6 meses del diagnóstico.
Caso 2Paciente de 54 años, con antecedente de cáncer de colon 12 años antes, consultó por vértigo de una semana de evolución. La exploración neurológica mostró nistagmo vertical, dismetría, disfonía, desviación de úvula y síndrome piramidal. La RMN y la TC cerebral fueron anodinas, pero el estudio analítico confirmó positividad para anticuerpos anti-Yo. El estudio de neoplasia oculta reveló elevación de antígeno CA-125 (148 U/mL). La ecografía transvaginal mostró una imagen anexial izquierda inferior a 2cm con signos de sospecha. La FDG-PET/TC mostró captación patológica en el ovario izquierdo indicativa de infiltración neoplásica. Se realizó una anexectomía izquierda laparoscópica, encontrando un carcinoma escasamente diferenciado en el estudio peroperatorio. Tras la cirugía radical el estudio histológico mostró un carcinoma indiferenciado GIII/III, estadio ia, de 1,5cm de diámetro, en el ovario izquierdo, sin afectación ganglionar pélvica (0/12) ni paraaórtica (0/14). El tratamiento adyuvante con 6 ciclos de quimioterapia con carboplatino no mostró mejoría de su sintomatología neurológica. La paciente presentó recurrencia pélvica y metástasis pulmonares, y falleció a los 10 meses. Los tratamientos sintomáticos y los corticoides no demostraron ninguna eficacia en el cuadro paraneoplásico.
Caso 3Paciente de 78 años con antecedente de mastectomía izquierda por cáncer de mama e histerectomía por prolapso genital realizada 8 años antes. Consultó tras 6 semanas de incoordinación de la marcha, dificultad al habla y disfagia. En la exploración física se observó nistagmo horizontal, limitación de los movimientos oculares verticales, hipotonía, reflejos osteotendinosos exaltados y dismetría. La RMN y la TC cerebral fueron normales, pero la determinación de anticuerpos antineuronales fue positiva para anticuerpos anti-Yo. La paciente fue tratada con corticoides a dosis altas con la intención de frenar el daño cerebelar, mientras se realizaban los estudios complementarios. La ecografía transvaginal fue anodina y la FDG-PET/TC mostró adenopatías paraaórticas patológicas y una masa pélvica anexial izquierda de 55×23mm de diámetro, indicativa de malignidad. Se realizó cirugía radical y el estudio histológico mostró un adenocarcinoma tubárico izquierdo de 25×16mm GIII/III, con afectación de adenopatías para-aórticas (2/5) y sin afectación de las pélvicas (0/9), estadio FIGO IIIc. Se administraron solo 2 ciclos de quimioterapia adyuvante con carboplatino por mala tolerancia y toxicidad, con un mínimo efecto en su estado neurológico. Tras 9 meses de seguimiento, la paciente persistía oncológicamente libre de enfermedad pero estable respecto a los síntomas neurológicos.
Por tanto, las 3 pacientes diagnosticadas de DCP y que se trataron con corticoides no experimentaron ninguna mejoría sustancial de su sintomatología neurológica.
DiscusiónLos síndromes paraneoplásicos con afectación neurológica son poco frecuentes y, por definición, están causados por un tumor maligno sin que exista asociación con metástasis o invasión directa del sistema nervioso4. En el presente artículo se describen 3 casos con DCP asociada a neoplasias ginecológicas (cáncer de ovario y carcinoma primario de trompa de Falopio). El cáncer de trompa es un tumor muy infrecuente, que supone aproximadamente el 0,14-1,8% de las neoplasias del tracto genital femenino10-17. La presencia de anticuerpos anti-Yo era indicativa de la posible existencia de una neoplasia ginecológica y esta sospecha fue clave en el diagnóstico del tumor primario. Por consiguiente, se determinaron marcadores tumorales y se realizaron pruebas de imagen para la detección de la neoplasia.
La DCP se caracteriza por la aparición subaguda de disfunción cerebelosa y pérdida difusa de células de Purkinje con una fisiopatología heterogénea. Las proteínas expresadas por los tumores inducen la producción de anticuerpos que reaccionan de forma cruzada con proteínas similares en el sistema nervioso central, dando lugar así a la patología neurológica. El anticuerpo detectado con más frecuencia en pacientes con DCP es el anti-Yo18. Los anticuerpos anti-Yo están dirigidos frente a la proteína human cerebellar degeneration-related protein 2 (CDR2), expresada en la superficie de las células de Purkinje19. La activación de linfocitos T citotóxicos T8 por parte de CDR2 induce lesiones en las células de Purkinje y consiguientemente DCP. Una hipótesis es que los antígenos onconeuronales, como CDR2, producidos por tumores podrían producir una respuesta inmunológica sistémica (inmunidad humoral y celular), que sería la responsable del daño en el sistema nervioso central y de la inmunidad antitumoral6, pero la fisiopatología definitiva no está clara.
En la experiencia de la literatura y en los casos descritos en este artículo, la DCP cursa invariablemente con síntomas cerebelosos progresivos, como diplopía, vértigo, nistagmo, ataxia, disartria y disfagia, con un rápido empeoramiento clínico. El reconocimiento de estos síntomas es importante, ya que las manifestaciones clínicas de DCP pueden preceder meses o años a los síntomas específicos producidos por el tumor20. Por lo tanto, el diagnóstico de DCP debería implicar siempre la búsqueda de una neoplasia oculta. Los anticuerpos onconeuronales indican la etiología del tumor. Cuando se diagnostica DCP con anti-Yo positivos, deben realizarse pruebas de imagen para la detección de un tumor ginecológico como ecografía, TC y/o RMN10. Cuando no es posible la detección de un tumor subyacente en pacientes con DCP mediante pruebas convencionales, debe considerarse la realización de una FDG-PET/TC debido a su capacidad de localización de la neoplasia oculta con una sensibilidad de 100% y una especificidad de 90%20,21. En los casos descritos, la FDG-PET/TC mostró la localización del tumor y la presencia de ganglios linfáticos patológicos. Si no es posible detectar masas tumorales mediante pruebas de imagen, la presencia de anticuerpos anti-Yo y su asociación con cáncer ginecológico justifican, según algunos autores, la realización de una laparoscopia exploradora con ooforectomía bilateral20. Un diagnóstico temprano de la DCP implica un tratamiento precoz antes que el daño neurológico sea irreversible. Este tratamiento debe ser dirigido al tumor subyacente cuyo control puede suponer una estabilización del síndrome paraneoplásico22. Como ocurre en los casos descritos, la cirugía de citorreducción en el cáncer ginecológico seguida de tratamiento quimioterápico permite, en la mayoría de los casos, la estabilización del cuadro neurológico. A pesar de la exéresis completa de la masa tumoral, normalmente no se evidencia mejoría significativa de los síntomas neurológicos, sino simplemente su estabilización, probablemente debido en parte a que los anticuerpos persisten y en parte a la irreversibilidad del daño neurológico provocado.
Algunas opciones terapéuticas para la supresión de la respuesta inmunológica descritas en la literatura son la plasmaféresis, la administración de inmunoglobulinas e inmunosupresores como corticoides o anticuerpos monoclonales3. No obstante, el efecto de estas terapias parece ser mínimo, en parte porque los anticuerpos son intratecales y ello los hace parcialmente inaccesibles a estos tratamientos. La rehabilitación intensiva, la logopedia y el soporte psicológico son fundamentales para la optimización de la recuperación funcional20. La muerte, con frecuencia, se produce como consecuencia de complicaciones neurológicas (como la neumonía secundaria a aspiración en pacientes con disfagia) más que por la progresión de la neoplasia23. En las pacientes sin tratamiento, el síndrome neurológico empeora progresivamente.
La conducta clínica ante las pacientes con DCP sigue siendo un reto en la práctica asistencial. Es importante llevar a cabo un diagnóstico precoz ante los primeros signos neurológicos. En los casos en los que las exploraciones de imagen convencionales no permiten confirmar el tumor primario debe considerarse la FDG-PET/TC, dada su elevada sensibilidad en la detección de tumores ocultos. Se requieren más estudios para identificar terapias combinadas (oncológicas y neurológicas) que aporten mayor eficacia en el tratamiento de pacientes con DCP.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Este artículo es el resultado de un trabajo de equipo en el que Olga Güell y Maria Perelló han contribuido de forma equitativa, por lo que deben ser consideradas al mismo nivel de autoría..