INTRODUCCIÓN
La histeroscopia es el método con mayor fiabilidad en el diagnóstico del cáncer endometrial, con altas sensibilidad y especificidad, que alcanzan su máxima expresión cuando se asocia con la biopsia dirigida, directa o indirectamente, por ella.
Algunos autores se muestran reacios ante esta técnica; así, Ben-Yehuda et al1 afirman que no mejora los resultados del legrado fraccionado; Lo et al2 aseveran que, sin el apoyo de la biopsia, la sensibilidad de la histeroscopia es sólo del 58,8%, con un valor predictivo positivo del 20,8%, y Dijkhsuzen et al3 refieren que comparando el legrado endometrial con la biopsia (con cánula de Pipelle) y con la histeroscopia, los 3 métodos tienen una alta especificidad (98%) pero la microbiopsia supera a la histeroscopia en sensibilidad. Sin embargo, otros autores, como Torrejón et al4, Jiménez López5 y Clark et al6, demuestran en sus trabajos altas sensibilidad y especificidad de la histeroscopia en el diagnóstico del cáncer endometrial.
En nuestro grupo, del Servicio de Ginecología del Hospital Arnau de Vilanova de Valencia, se mantiene una sensibilidad del 98% y una especificidad del 99,9%7 cuando se utiliza únicamente la histeroscopia en el diagnóstico del cáncer de endometrio.
Como toda prueba diagnóstica resolutiva, la histeroscopia necesita la existencia de nomenclaturas y clasificaciones aplicables a los distintos procesos endometriales, tanto fisiológicos como patológicos. De este modo, se logra una auténtica integración con el resto de métodos diagnósticos, complementándolos, aunque sin perder su valor e importancia particular.
Desde que comenzamos a utilizar la histeroscopia en nuestro servicio, hemos procurado agrupar y clasificar las distintas imágenes en grupos homogéneos que pudiesen ser contrastados con las demás pruebas diagnósticas.
Así ha sido con el cáncer endometrial, cuya clasificación, publicada en el año 19988, hemos utilizado con mínimas variaciones desde el principio (tabla 1).
Como demostramos en este trabajo, nuestra clasificación está validada, no sólo por las evidentes diferencias morfológicas, sino por la asociación de los distintos patrones a diferentes estadios y grados histológicos.
SUJETOS Y MÉTODOS
De las 7.517 histeroscopias realizadas en nuestro servicio, entre los años 1990 y 2005, hemos estudiado a 272 pacientes con diagnóstico histeroscópico satisfactorio de cáncer endometrial, a las que hemos aplicado nuestra clasificación morfológico-histeroscópica y comparado con la estadificación quirúrgica definitiva, así como con el grado histológico obtenido tras un informe anatomopatológico satisfactorio.
Los procedimientos utilizados en las pacientes han sido realizados tras la obtención del consentimiento informado.
En nuestra clasificación morfológico-histeroscópica del cáncer endometrial distinguimos 3 patrones claramente diferenciados (seudohiperplásico, nodular y malignización de pólipo), así como un subpatrón aplicable a los anteriores (avanzado).
En el patrón seudohiperplásico (fig. 1), cuando utilizamos el anhídrido carbónico (CO2) como medio de distensión, observamos un endometrio hipertrófico, seudopolipoide y con fallas. La coloración es ocre pálido, sin brillo. Hay presencia de quistes, cráteres y sinequias. La superficie de los seudopólipos es irregular y la vascularización es atípica en todas las formas, trayectos y calibres. Cuando utilizamos flujo continuo como medio de distensión, este patrón semeja un mar de algas, con grandes papilas individualizadas de bordes bien definidos y vascularización atípica en cada una de ellas. Las formas focales de este patrón se muestran como una placa o seudopólipo que ocupa una escasa superficie de la cavidad, de aspecto blando, que recuerda a la hiperplasia, pero con características malignas en el color, superficie y vascularización. Por el contrario, las formas difusas ocupan más de la mitad de la superficie endometrial.
Figura 1. Patrón seudohiperplásico.
En el patrón nodular (fig. 2), con CO2, se aprecia un nódulo que aparenta ser compacto, duro, fijo a la pared y de base ancha. Este nódulo carece de brillo en relación con los tumores benignos (pólipo y mioma). Presenta una vascularización atípica más escasa aunque mucho más aberrante que la mostrada en el patrón anterior. Frecuentemente, se acompaña de pequeñas excrecencias satélite. Aparece habitualmente sobre una superficie endometrial atrófica. Por último, cuando usamos flujo continuo como medio de distensión, no se modifica su forma.
Figura 2. Patrón nodular.
En el patrón malignización de pólipo (fig. 3) observamos, tanto con CO2 como con flujo continuo, un pólipo con signos de malignización que afecta total o parcialmente a su superficie. Estos signos se manifiestan como áreas ausentes del brillo propio de la tumoración benigna, vasos atípicos, excrecencias anormales en la superficie del tumor y proliferaciones blanco-grisáceas en las proximidades del pedículo.
Figura 3. Patrón malignización de pólipo.
Entre todos los patrones, en el subpatrón avanzado (fig. 4) se aprecia una desestructuración tisular, con amplias áreas necróticas y depósitos de fibrina. Frecuentemente, aparece hematómetra y piómetra. Estas alteraciones hacen que dicho subpatrón sea difícil de etiquetar dentro de cada uno de los patrones generales.
Figura 4. Subpatrón avanzado.
En nuestra casuística la mayor parte de las histeroscopias diagnósticas se han realizado con CO2 como medio de distensión, aunque también se ha utilizado el flujo continuo siempre que el diagnóstico no fuera totalmente satisfactorio con la primera visión; de este modo, se puede encasillar la imagen obtenida en un determinado patrón morfológico.
Los histeroscopios empleados han sido tipo Hamou I (Storz-Germany) para las histeroscopias con CO2 y tipo Bettocchi (Storz-Germany) para las de flujo continuo; ambos con sendas ópticas foroblicuas de 30o.
El insuflador utilizado ha sido el Hysteroflator 1000 (FM. Wiest KG, Alemania), mientras que para la distensión con flujo se han empleado bolsas de suero fisiológico colocadas con caída libre a una altura de 1,5 m por encima del nivel de la paciente.
La endocámara usada ha sido la Telecam pal 20210020 (Storz-Germany) con luz fría de xenón (Storz, Alemania).
Como complementos se han empleado un monitor en color (Sony, NSW, Australia), un magnetoscopio U-MATIC videocassette recorder, modelo VO-7630 (Sony, Australia) y, por último, una impresora en color Panasonic Multiinterface Digital Video Printer modelo NV-MPDY 306 dpi.
Tras completar la histeroscopia de forma satisfactoria, cada caso de cáncer endometrial ha sido encasillado en 1 de los 3 patrones morfológicos de nuestra clasificación (seudohiperplásico, nodular y malignización de pólipo) con o sin el subpatrón (avanzado).
A continuación se han asociado los tres patrones y el subpatrón avanzado con la estadificación quirúrgica definitiva, dividido en 4 grupos: el primero en estadios in situ y Ia, el segundo en estadio Ib, el tercero en estadio Ic y el cuarto en estadios II o superiores. Finalmente, se comparan los 3 patrones (en cada uno de ellos incluido su subpatrón avanzado) con el grado histológico del tumor (G-1, G-2 y G-3), obtenido, en la mayor parte de los casos, tras la histerectomía y, en las pacientes inoperables, por biopsia amplia y satisfactoria.
Para el estudio estadístico se han utilizado tablas de contingencia aplicando el método de la χ2.
RESULTADOS
De los 272 casos estudiados, se ha catalogado como patrón seudohiperplásico a 146 pacientes (54%); como patrón nodular, a 79 pacientes (29%), y como patrón malignización de pólipo, a 47 pacientes (17%). Por otra parte, como subpatrón avanzado se ha catalogado a 116 pacientes (43%) de las 272 totales.
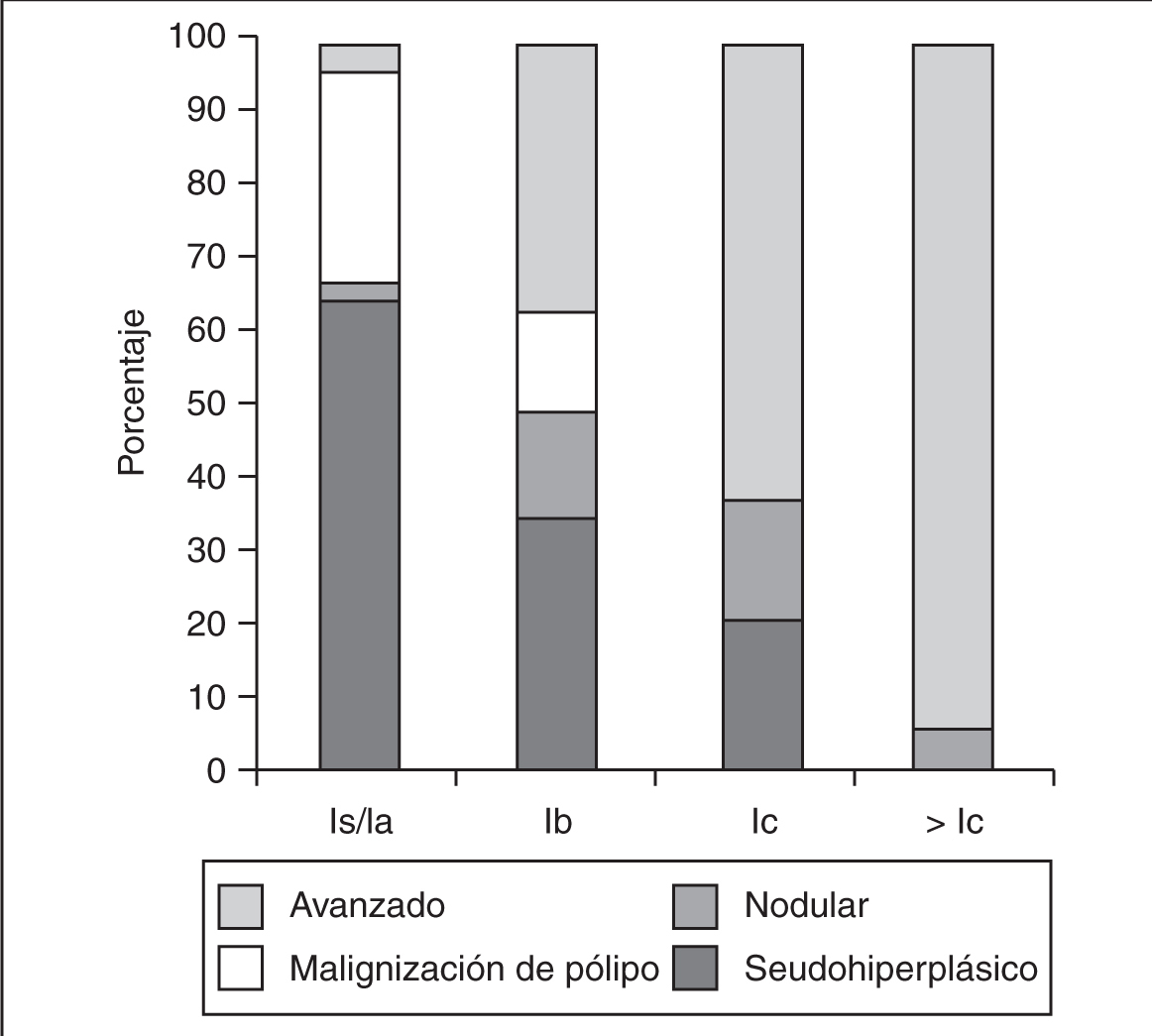
La comparación del patrón frente al estadio quirúrgico se ha realizado en un total de 259 pacientes, distribuidas del modo siguiente (tablas 2 y 3) (fig. 5):
Figura 5. Patrón histeroscópico frente a estadio quirúrgico.
-- Patrón seudohiperplásico (86 pacientes) que se encuentran en estadios in situ o Ia (42 casos; 49%), en estadio Ib (35 casos; 41%), en estadio Ic (9 casos; 10%) y en estadios igual o superior a II ningún caso.
-- Patrón nodular (26 pacientes) que se encuentran en estadios in situ o Ia (2 casos; 8%), en estadio Ib (14 casos; 54%), en estadio Ic (7 casos; 27%), en estadio II (ningún caso; 0%), en estadio III (2 casos; 8%) y en estadio IV (1 caso; 3%).
-- Patrón de malignización de pólipo (33 pacientes) que se encuentran en estadios in situ o Ia (19 casos; 54%), en estadio Ib (14 casos; 42%) y ningún caso en estadios Ic o superiores.
-- Subpatrón avanzado (114 pacientes) que se encuentran en estadios in situ o Ia (2 casos; 2%), en estadio Ib (37 casos; 32%), en estadio Ic (26 casos; 23%), en estadio II (22 casos; 19%), en estadio III (17 casos; 15%) y en estadio IV (10 casos; 9%).
Las diferencias han sido en todos los casos estadísticamente significativas: patrón seudohiperplásico frente al patrón malignización de pólipo (p < 0,001), patrón seudohiperplásico frente al patrón nodular (p < 0,001), patrón seudohiperplásico frente al subpatrón avanzado (p < 0,001), patrón malignización de pólipo frente al patrón nodular (p < 0,001), patrón malignización de pólipo frente al subpatrón avanzado (p < 0,001) y patrón nodular frente al subpatrón avanzado (p < 0,01).
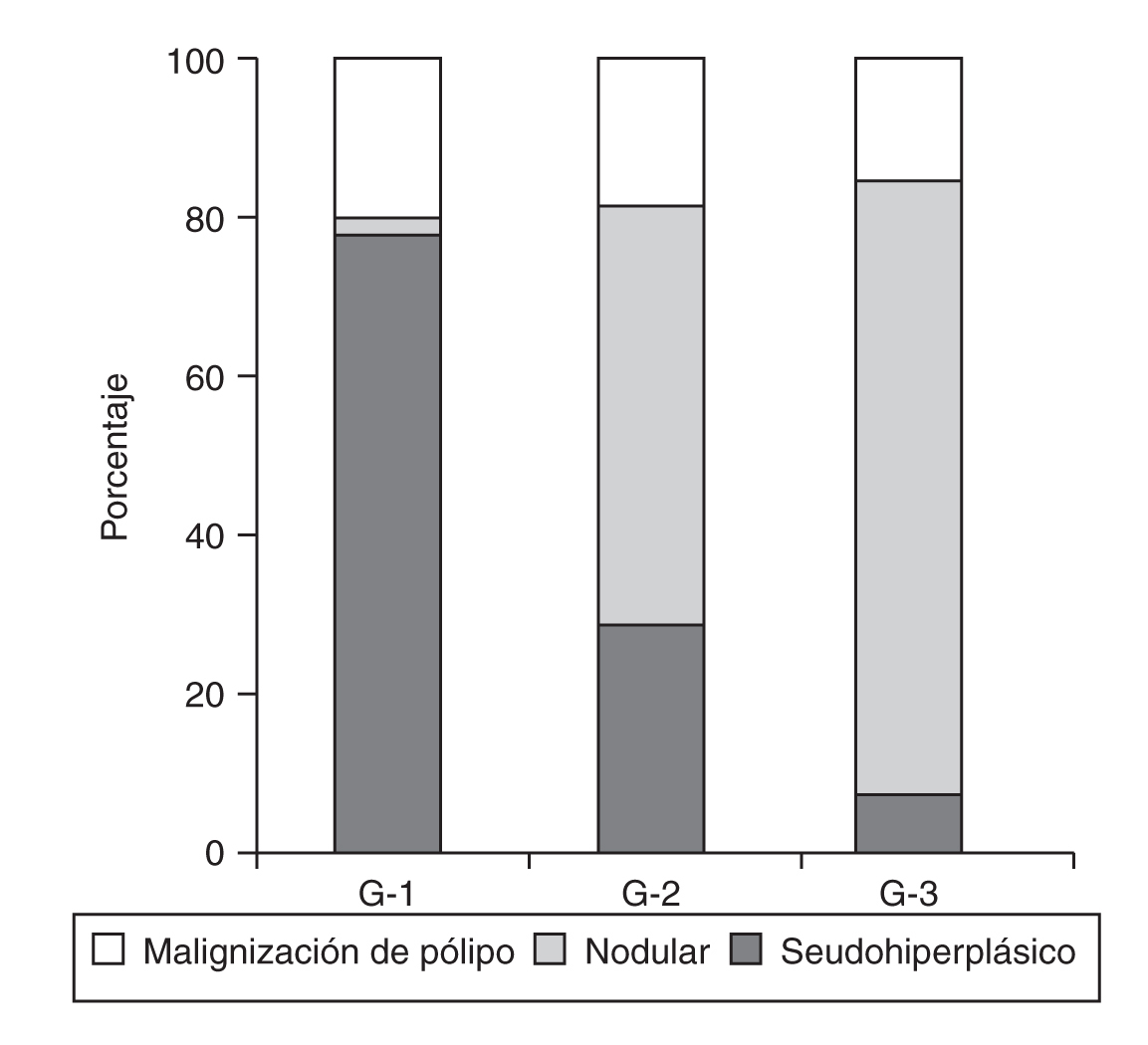
La comparación del patrón frente al grado histológico se ha realizado en un total de 272 pacientes distribuidas del siguiente modo (tabla 4) (fig. 6):
Figura 6. Patrón histeroscópico frente a grado histológico.
-- Patrón seudohiperplásico (146 pacientes) que se encuentran en grado 1 (121 casos; 83%), en grado 2 (22 casos; 15%) y en grado 3 (3 casos; 2%).
-- Patrón nodular (75 pacientes) que se encuentran en grado 1 (3 casos; 4%), en grado 2 (41 casos; 55%) y en grado 3 (31 casos; 41%).
-- Patrón malignización de pólipo (51 pacientes) que se encuentran en grado 1 (31 casos; 61%), en grado 2 (14 casos; 27%) y en grado 3 (6 casos; 12%).
También en esta nueva comparación las diferencias han sido estadísticamente significativas en todos los casos: el patrón seudohiperplásico frente al patrón malignización de pólipo (p < 0,001), el patrón seudohiperplásico frente al patrón nodular (p < 0,001) y el patrón malignización de pólipo frente al patrón nodular (p < 0,001).
DISCUSIÓN
La histeroscopia diagnóstica es, en la actualidad, el método más fiable para el diagnóstico del cáncer endometrial, tanto como técnica aislada como asociada a la biopsia dirigida, directa o indirectamente por ella, alcanzando, entonces, una sensibilidad de prácticamente el 100%.
Los patrones morfológicos empleados en nuestra clasificación para el diagnóstico histeroscópico del cáncer endometrial tienen, a nuestro entender, características específicas, suficientemente relevantes como para permitir su diferenciación correcta, a poco que se preste la dedicación adecuada durante la exploración, siempre y cuando se disponga de medios adecuados, así como del material correcto y de alta resolución.
Son escasos los autores que se han dedicado a clasificar las imágenes histeroscópicas del cáncer endometrial. Las primeras clasificaciones fueron descriptivas. Así, Sugimoto9 los clasifica en circunscritos y difusos, y ambos patrones, en exofíticos (nodulares, polipoides y papilomatosos) y endofíticos (ulcerados). Labastida10 los clasifica en derivados de hiperplasia (iniciales, evolucionados y avanzados) y no derivados de hiperplasia. Posteriormente, Kozakiewicz11 describe 3 morfologías: las 2 primeras (coliflor y graso) las asocia a cánceres diferenciados y con mayor supervivencia, mientras que la tercera (multifocal) la asocia a un tipo de cáncer menos diferenciado y con menor supervivencia. Por último, Garuti et al12 publican en el año 2001 un estudio, aplicando la clasificación de Sugimoto, sin hallar diferencias significativas entre patrones; sólo las encuentran relacionadas con la extensión intracavitaria del tumor.
Nosotros pensamos que aplicar una clasificación sencilla y contrastada, de ésta o cualquier otra enfermedad endometrial, enriquece enormemente esta técnica diagnóstica.
Demostramos en este trabajo la validez y la utilidad de nuestra clasificación morfológico-histeroscópica, ya que con ella no sólo diagnosticamos la presencia de cáncer y su extensión intracavitaria, sino que le damos nombre y forma, aventurando incluso un relativo pronóstico, relacionado tanto con la estadificación como con el grado de diferenciación histológico.
Cuando comparamos los 3 patrones sin signos avanzados y el subpatrón avanzado con el estadio quirúrgico definitivo, observamos que el patrón malignización de pólipo sin signos avanzados es, entre todos, el que se diagnostica en fases más precoces, encontrándolo siempre en estadios tempranos (in situ, Ia y Ib); a continuación le sigue en precocidad el patrón seudohiperplásico sin signos avanzados, con un 90% de los casos diagnosticados en estadios tempranos, sólo en un 10% en estadio Ic y ningún caso en estadios superiores; en tercer lugar se sitúa el patrón nodular sin signos avanzados, que ya lo encontramos en un 38% de los casos en estadios Ic y superiores; por último, cuando diagnosticamos un subpatrón avanzado, de cualquiera de los 3 patrones, el estadio quirúrgico definitivo lo encontramos, en un 66% de los casos, en estadios avanzados (Ic o superior); hay diferencias estadísticamente significativas entre todos los patrones.
Cuando comparamos los tres patrones (incluyendo en cada uno de ellos su subpatrón avanzado) con el grado de diferenciación histológica del tumor, observamos que, ante un patrón seudohiperplásico, cabe esperar un grado bien diferenciado en el 83% de los casos y sólo un 2% en grados indiferenciados; le sigue en diferenciación el patrón malignización de pólipo con un 61% de grados bien diferenciados y un 12% de indiferenciados; por último, cuando encontramos un patrón nodular, siempre habrá que pensar en un grado histológico poco diferenciado, ya que en un 55% de los casos presenta grados moderadamente diferenciados; en un 41%, grados indiferenciados, y sólo en un 4% de las pacientes se halla en grados bien diferenciados. También en este caso hay diferencias estadísticamente significativas entre todos los patrones.
Consideramos que todos los datos que exponemos en este estudio son suficientemente elocuentes como para dar validez a nuestra clasificación y servir de guía en la profundización de la imagen histeroscópica.
CONCLUSIONES
Demostramos, en este estudio, la validez y la utilidad de nuestra clasificación morfológico-histeroscópica, ya que, con ella, no sólo se cumple con el objetivo esencial, el de diagnosticar la presencia de un cáncer endometrial y su extensión intracavitaria, sino que, además, le damos nombre y forma, aventurando incluso un relativo pronóstico, tanto en estadificación como en grado de diferenciación histológico.
Comprobamos, de este modo, que cuando diagnosticamos un patrón malignización de pólipo o un patrón seudohiperplásico de cáncer endometrial, sin signos avanzados, podemos prever, además, una estadificación temprana y una buena diferenciación en su grado histológico. Mientras que ante un patrón nodular esperamos encontrar un cáncer poco diferenciado. Finalmente, cuando nuestro hallazgo histeroscópico sea el de un cáncer endometrial con subpatrón avanzado, sea cual fuere el patrón básico, intuiremos un estadio avanzado.
AGRADECIMIENTOS
A la enfermera Amparo García Benlloch y la auxiliar de clínica Teresa Almazán Gil, ya que, sin su buen hacer, hubiera sido imposible realizar este trabajo.
Correspondencia:
Dr. J. Gilabert Aguilar.
Servicio de Ginecología. Hospital Arnau de Vilanova.
San Clemente, 12. 46015 Valencia. España.
Correo electrónico: gilabert_jua@gva.es
Fecha de recepción: 24/4/06.
Aceptado para su publicación: 4/7/06.