El farmacéutico puede realizar intervenciones dirigidas a la prevención de la fractura osteoporótica mediante diversos tipos de estrategias. Las que se centran en la población en general no resultan demasiado eficientes; sí, en cambio, las que se realizan sobre sujetos de alto riesgo. La colaboración farmacéutica en este importante tema ha de tener en cuenta los principios que aquí se citan.
Estrategias de intervención
Aunque muchas mujeres son clasificadas como osteoporóticas, el riesgo de fractura puede ser lo suficientemente pequeño para que no sea apropiado ningún tratamiento. Por otro lado, existen mujeres que no presentan osteoporosis, pero que tienen otros factores de riesgo que justificarían un tratamiento. Así pues, si bien la existencia de osteoporosis es muy importante, no puede utilizarse como única justificación para instaurar un tratamiento preventivo, pues el riesgo de fractura depende de la esperanza de vida restante y de otros factores de riesgo, además de la densidad de masa ósea (DMO).
Por estos motivos, a la vista del problema sanitario que representa la osteoporosis, se han planteado dos tipos de estrategias para implementar intervenciones: una, actuaría selectivamente en ciertos grupos de personas, mientras que la otra se llevaría a cabo en toda la población. La primera, consiste en la identificación de personas de alto riesgo, como mujeres con baja DMO, pacientes propensos a caídas y aquellos con ciertas patologías o con fracturas previas por fragilidad. La segunda estrategia es de tipo global, con el fin de modificar factores de riesgo en la población general, como la variación en el estilo de vida: cesación del tabaquismo, aumento de la actividad física y mejoras nutricionales, fundamentalmente aumento de la ingestión de calcio y vitamina D.
Estrategias globales
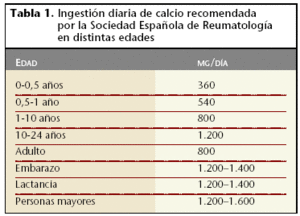
Este tipo de actuaciones son problemáticas, como ocurre en el caso de las actuaciones en dieta, tabaquismo o ejercicio. Así, la administración de calcio (tablas 1 y 2) ha demostrado una disminución en el riesgo de fracturas1, motivo por el que es recomendada su ingestión en diversas guías2,3, no obstante, el estudio MEDOS4 mostró que una ingestión alta de calcio se asociaba con una reducción significativa de fracturas en mujeres de 50 años (RR: 0,71; IC95: 0,58-0,87), mientras que en varones, la reducción no fue significativa (RR: 0,81; IC95: 0,62-1,06). Ahora bien, el número necesario a tratar (NNT) para prevenir una sola fractura era extraordinariamente elevado (hasta 2 millones de pacientes). Estas consideraciones han conducido a que las estrategias basadas en la población no sean viables en el momento actual.
Estrategias para alto riesgo
Centrando las intervenciones en ciertos subgrupos de población se consigue una mayor eficiencia en la estrategia adoptada. De esta forma, se agrupan los esfuerzos en individuos de alto riesgo, independientemente de la edad, con el objetivo de optimizar el pico de masa ósea, pues la masa ósea, hasta una edad avanzada, es función de aquel parámetro y de la velocidad de pérdida ósea. Por su parte, el pico de masa ósea depende de caracteres de herencia genética, actividad física y dieta adecuada, mientras que la pérdida excesiva de masa ósea depende de la insuficiencia gonadal (menopausia), de cambios por motivo de la edad (reducción de actividad o de la absorción gastrointestinal del calcio) o por efectos adversos de ciertas condiciones médicas (gastrectomía, alcoholismo) o fármacos (corticoides).
Por este motivo, este tipo de estrategias son más apropiadas en el último tercio de la vida, particularmente en mujeres menopáusicas, en donde se produce una pérdida acelerada de hueso.
Identificación de personas de riesgo
A partir de los 50 años, las mujeres posmenopáusicas y los varones deberían ser evaluados para analizar la presencia de ciertas condiciones consideradas como factores de riesgo para la osteoporosis. Las fracturas por esta enfermedad ocurren principalmente a partir de los 65 años, y las intervenciones médicas han demostrado ser efectivas en la prevención de fracturas, únicamente a partir de esa edad. No obstante, existen tratamientos que previenen la patología o revierten la pérdida de masa ósea cuando se instauran tempranamente, sobre los 50 años. Por ello, es muy adecuado identificar en ese estadio de la vida a la población con alto riesgo de osteoporosis para la aplicación de tratamientos. Esta acción tiene una considerable repercusión económica en la enfermedad.
Existen 4 factores de riesgo fundamentales. La DMO es el mejor predictor cuantificable de la fractura osteoporótica. La edad es otro importante factor y muy relacionado con el anterior, del mismo modo que la existencia previa de fractura por fragilidad o la historia familiar de fractura osteoporótica.
Densidad de masa ósea
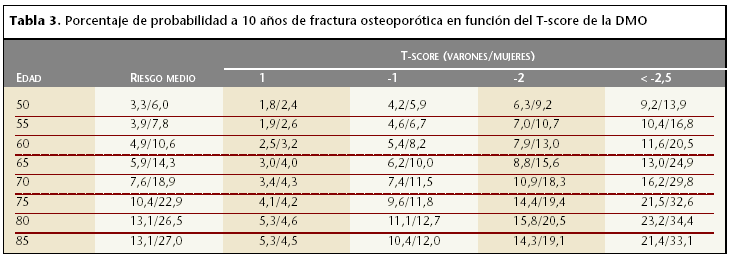
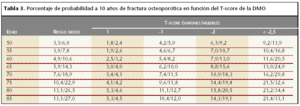
Marshall et al5 realizan un metaanálisis en el que se evidencia la DMO como el principal predictor cuantificable de riesgo de fractura en personas que no han presentado aún fractura por fragilidad: por cada desviación estándar por debajo del valor medio máximo de masa ósea, o de referencia de la población con su sexo y edad, se dobla aproximadamente el riesgo de fractura. Kanis et al6 evalúan el riesgo a 10 años de fractura en función de la DMO (tabla 3). Es preciso indicar que el riesgo depende absolutamente de la edad, así un individuo de 25 años con una DMO baja presenta un riesgo a 10 años similar a otro de la misma edad, pero con gran DMO, sin embargo, una persona con baja DMO, pero una edad de 65 años tiene un riesgo a 10 años considerablemente superior. Por este motivo, es importante, desde el punto de vista farmacoeconómico, seleccionar aquellas personas que deberán ser evaluadas por su DMO, pues no es adecuado, bajo ningún concepto, su aplicación a la totalidad de la población.
La cuestión a responder es cuáles son los factores de riesgo que se asocian con una baja DMO (tabla 4). La respuesta indica una medida de esta variable cuando hay o bien un factor mayor de riesgo, o bien 2 menores. Entre los factores mayores citados, el uso de glucocorticoides durante más de 2 o 3 meses de duración, especialmente en mujeres posmenopáusicas y varones mayores de 50 años, aumenta el riesgo de pérdida ósea y de fractura. Ello se ha comprobado en un estudio de casos y controles7 en el que pacientes que recibían más de 2,5 mg de prednisona diarios tenían un aumento del riesgo de fractura, por lo que deberían ser evaluados (al menos con una medida de DMO).
A partir de los 50 años, las mujeres posmenopáusicas y los varones deberían ser evaluados para analizar la presencia de ciertas condiciones consideradas como factores de riesgo para la osteoporosis
Existen igualmente diversos modelos de decisión, para seleccionar pacientes para su medida de la DMO, que utilizan diversos factores de riesgo8 y, a pesar de sus limitaciones, pueden identificar al menos al 95% de las mujeres de 65 años que son candidatas a esta medida. Debido a que se ha observado que la DMO disminuye con la edad, se recomienda hacer una medida de DMO en mujeres seleccionadas menores de 65 años y en todas las mayores de esta edad, debido al alto riesgo de fractura después de esta edad.
* Historia previa de fractura por fragilidad. Este factor incrementa entre 1,5 y 9,5 veces el riesgo relativo de fractura, dependiendo de la edad, el número de fracturas anteriores y el lugar de la fractura9. Así, la presencia de fractura previa de cadera duplica el riesgo de una nueva fractura de cadera, mientras que si previamente había fractura de vértebras, el riesgo de fractura de cadera sigue algo superior al doble y el de una nueva de vértebras se cuadriplica.
Edad
Como se observa en la tabla 3, la edad es un factor mayor de riesgo para la producción de una fractura osteoporótica. Este riesgo aumenta más de cuatro veces cuando se analiza el subgrupo de mujeres de 85 años y más respecto del subgrupo de recientes menopáusicas6.
Historia familiar de fractura osteoporótica
El grupo de investigación de fracturas osteoporóticas10 identificó recientemente un incremento de riesgo de fractura de cadera cuando existía una historia materna de fractura.
Conclusión
Se puede concluir que existen diferentes estrategias para la prevención de la fractura osteoporótica, si bien las que actúan selectivamente en personas de alto riesgo serán más eficientes, pues rentabilizarán más el presupuesto destinado a ellas al focalizarse en aquellos individuos que presentan un mayor riesgo de presentar un episodio de fractura posterior. De esta forma, la selección de parámetros clínicos de cualquier tipo de intervención farmacéutica conducente a la prevención de la fractura osteoporótica conllevará los mejores parámetros farmacoeconómicos.