El paraganglioma yugular es un raro tumor de cabeza y cuello.
Caso clínicoMujer de 34 años de edad con un paraganglioma yugular de larga evolución con componente extracraneal e intracraneal que ocupa gran parte de la fosa posterior oprimiendo el tallo y el cerebelo. Realizamos la correlación clínica, imaginológica e histopatológica del caso. La identificación del tumor demostró hallazgos típicos en sal y pimienta tanto en las secuencias de resonancia como en los cortes histológicos.
ConclusionesEl paraganglioma yugular es un tumor histológicamente benigno, sin embargo, su crecimiento progresivo puede comprometer estructuras intracraneales de importancia.
The jugular paraganglioma is a rare tumor of head and neck.
Case report34 year old woman with a long standing jugular paraganglioma with extracranial and intracranial component that occupies much of the posterior fossa, this compress the stem and the cerebellum, we conducted a clinical, imaging and histopathologic correlation. The identification of the tumor showed typical findings in salt and pepper on both magnetic resonance sequences and histological sections.
ConclusionsThe jugular paraganglioma is histologically a benign tumor, but its progressive growth, may compromise important intracranial structures.
El paraganglioma es un tumor poco frecuente de origen neuroectodérmico derivado del sistema nervioso autónomo, que representa tan solo el 0,6% de los tumores de cabeza y cuello1.
Se encuentra anatómicamente relacionado con la bifurcación carotídea, la vena yugular, el nervio vago y el oído medio en cabeza y cuello. También puede localizarse en otras estructuras, como en la cola de caballo2.
La incidencia de paraganglioma yugular (PGY) es de uno en 1,3 millones de personas3. A pesar de su baja frecuencia, los PGY, junto con los timpánicos, constituyen el segundo tumor en frecuencia del hueso temporal1.
Afecta a adultos entre los 20 y 60 años, con predominio por el sexo femenino. La disfonía, el tinitus pulsátil y la sordera neurosensorial son los síntomas más frecuentes en la presentación inicial, la cual suele ser insidiosa por el lento crecimiento tumoral. La mayoría de pacientes en el momento del diagnóstico tienen compromiso de al menos un nervio craneal bajo, manifiesto como disfagia, parálisis de la lengua y hombro caído4.
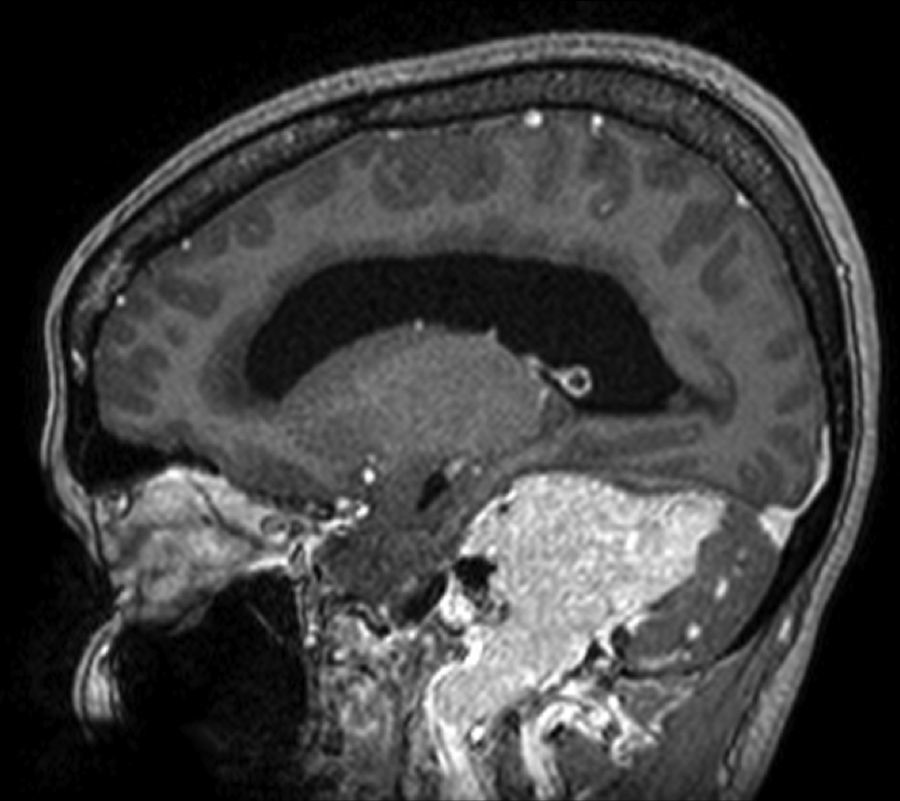
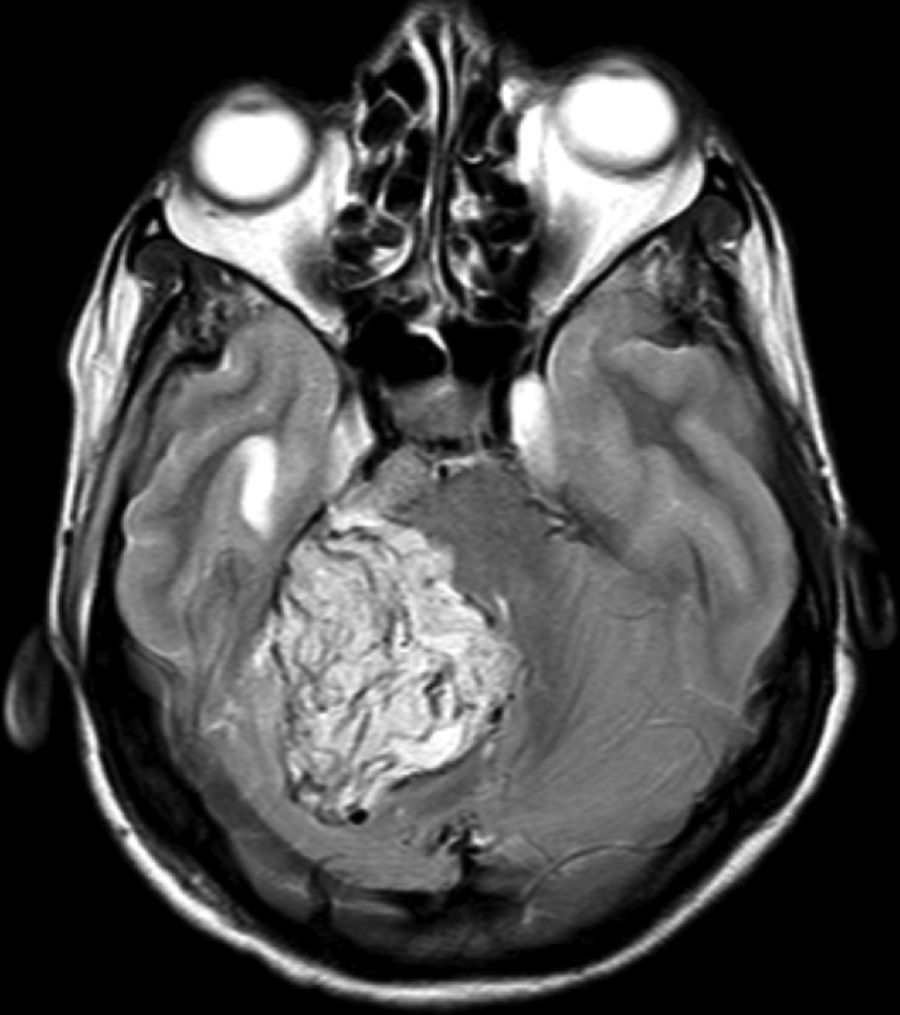
Caso clínicoPaciente de 34 años femenina sin antecedentes de importancia, con cuadro que inicia hace 5 años consistente en tinitus pulsátil en oído derecho y disfagia progresiva para sólidos. Hace 2 meses presentó dolor craneofacial derecho, parálisis facial e hipoestesia en hemicara ipsilateral, asociada a un síndrome cerebeloso derecho florido que impedía la marcha. Al examen físico neurológico la paciente se encontraba en aceptables condiciones, alerta, orientada, con los siguientes hallazgos en pares craneales: esotropía del ojo derecho, hemihipoestesia facial derecha para todas las modalidades desde el vértex hasta el mentón, parálisis facial ipsilateral grado v en la escala de House-Brackmann con disartria severa, hipoacusia neurosensorial ipsilateral, signo de Vernet positivo con descenso del paladar blando derecho, nauseoso disminuido, voz nasal, hemilengua derecha con fasciculaciones y atrofia del trapecio derecho con limitación predominante para la elevación del hombro, en el examen motor con temblor cerebeloso espontáneo en miembro superior derecho, dismetría y disdiadococinesia ipsilateral. Con la sospecha de un tumor en la base del cráneo se realiza una resonancia magnética (RM) contrastada con gadolinio que muestra una masa extra-axial sólida e hipercaptante procedente del foramen yugular derecho con un gran componente intracraneano que rechaza y comprime el cerebelo y el tallo cerebral. Con hidrocefalia obstructiva secundaria a la compresión del acueducto de Silvio y del cuarto ventrículo (fig. 1). La principal característica de esta imagen por RM sugestiva de un PGY es el realce en «sal y pimienta», el estroma tumoral representa las zonas blancas, la «sal», con alta captación al contraste, y los vasos tumorales de alto flujo, sin señal o negros, la «pimienta» (fig. 2).
Secuencia T2 axial (RM 1.5 Teslas del cráneo). El tumor presenta un componente cefálico intracraneano extra-axial extendiéndose al ángulo pontocerebeloso. El tallo cerebral está marcadamente desplazado a la izquierda y la compresión del cuarto ventrículo es evidente. Se observa la clásica estructura interna del tumor en «sal y pimienta».
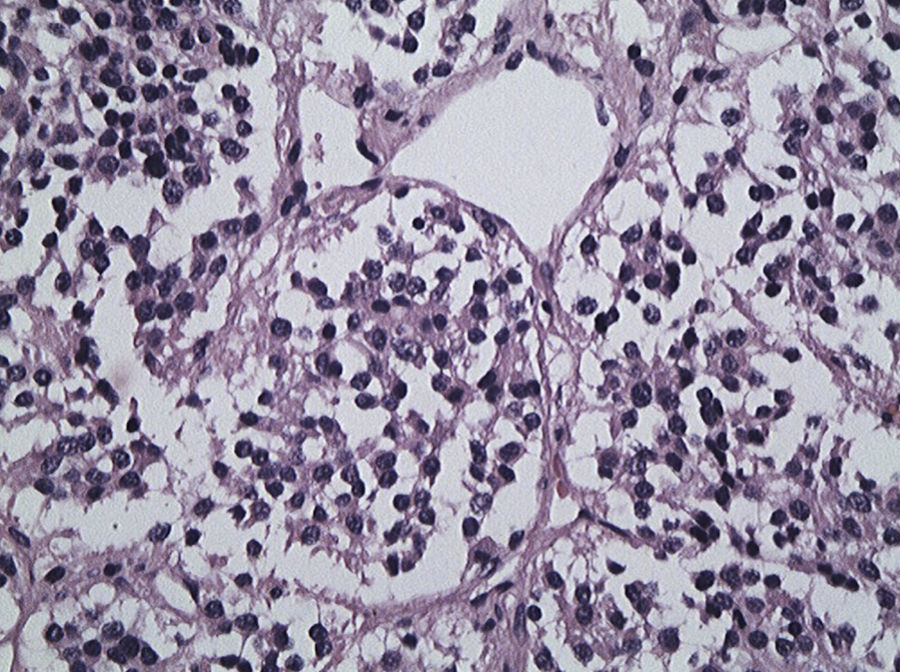
La paciente fue llevada a cirugía con sospecha de tumor del glomus yugular; la biopsia por congelación evidenció abundantes células con cromatina en «sal y pimienta» y el preparado definitivo muestra un clásico patrón histológico (fig. 3).
Corte histológico en hematoxilina-eosina, ×10. Se observa neoplasia vascularizada constituida por células epitelioides de núcleos redondeados de cromatina abierta (en «sal y pimienta») y citoplasma eosinófilo bien delimitado. Las células se disponen en grupos redondeados delimitados por septos vascularizados, estructura conocida como Zellballen.
Los PGY histológicamente son tumores encapsulados e hipervascularizados4. Aunque son considerados benignos, pueden ser localmente invasivos1. Solo el 1-2% son histológicamente malignos y el 1-5% son secretores de catecolaminas5. El PGY posee un patrón en Zellballen que consiste en pequeños acinos o nidos de células epitelioides rodeadas de capilares; ocasionalmente puede formar seudorrosetas (fig. 3). En inmunohistoquímica son fuerte y difusamente positivos para sinaptofisina, enolasa neuronal específica y cromogranina6,7.
En la RM son hipointensos o isointensos en T1, hiperintensos en T2, presentan captación de contraste y marcado incremento de flujo debido a que son tumores muy vascularizados. Los vasos de alto flujo penetran el estroma tumoral ávido por el contraste inyectado (gadolinio) y dan el aspecto, en imágenes, descrito como patrón en «sal y pimienta»4 (fig. 1).
Nuestro caso clínico presentó características clínicas típicas y los hallazgos imaginológicos e histológicos orientaron a este diagnóstico.
El diagnóstico diferencial de las lesiones localizadas en la región del agujero yugular debe incluir, además del PGY, los tumores de vaina nerviosa de los pares craneanos, los meningiomas, las metástasis y, cuando son pequeños, las seudolesiones del agujero yugular tales como el bulbo yugular dehiscente o el bulbo yugular alto8.
La resección quirúrgica permite la extracción completa del tumor5. En pacientes mayores de 50 años con masas pequeñas se puede realizar observación clínica e imaginológica1.
La radiocirugía ha demostrado ser igual de efectiva al manejo quirúrgico con menor morbimortalidad, y está recomendada en pacientes con tumores recurrentes y en administración fraccionada para tumores grandes irresecables2. La controversia respecto al manejo ideal en estos pacientes ha crecido en los últimos años; un metaanálisis reciente sugiere la radiocirugía como manejo inicial por encima de la resección quirúrgica convencional9.
En caso de tomar una decisión quirúrgica los tumores de gran tamaño como el aquí presentado se pueden beneficiar de la embolización prequirúrgica intravascular o percutánea con el propósito de disminuir la probabilidad de importante sangrado intraoperatorio10,11.
Conflicto de interesesLos autores declaran que no existe ningún conflicto de interés.