El neumomediastino se define por la presencia de aire o gas en el mediastino. Su etiología puede ser primaria (neumomediastino espontáneo [NE]) o secundaria (neumomediastino traumático). Es una entidad que fue definida como síndrome clínico específico en 1819 por Laennec, y posteriormente por Hamman, en 19391. En 1944 Macklin y Macklin describieron sus bases fisiopatológicas, que actualmente permanecen vigentes. Como factores desencadenantes del NE se han descrito todos aquellos que contribuyen a un aumento del gradiente de presión alveolointersticial de forma no iatrógena, y entre ellos se encuentra el asma bronquial.
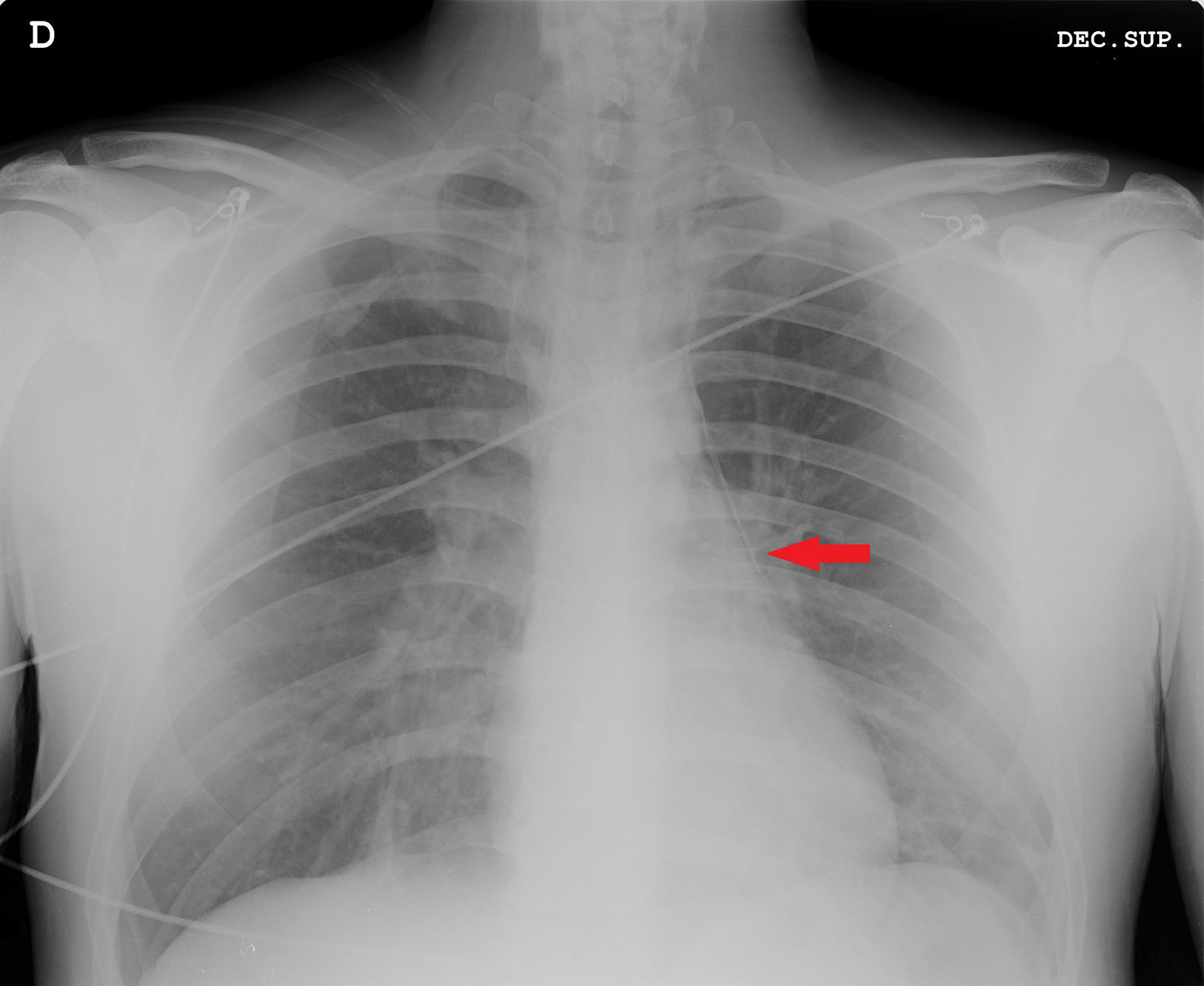
Presentamos el caso de un varón de 28 años con antecedentes de asma persistente moderada en tratamiento con salbutamol a demanda y budesonida/formeterol de mantenimiento. Refería desde hacía 3 días aumento de rinorrea y sensación distérmica, por lo que su Médico de Atención Primaria le había pautado azitromicina. Acude a Urgencias por un empeoramiento de su estado y la aparición de dificultad respiratoria y sibilancias. A su llegada se encuentra consciente, con una frecuencia respiratoria de 25rpm, y presenta una saturación basal de oxígeno (SatO2) de 89%. Se realiza gasometría basal de O2 (pH 7,44, PaO2 47mmHg, PaCO2 38mmHg, SatO2 84%), analítica básica sin alteraciones y radiografía (Rx) de tórax sin imágenes patológicas. Se maneja como crisis asmática moderada-grave. Tras 12h de observación, presenta una importante mejoría clínica, auscultatoria, y con SatO2 basal de 98% se procede al alta hospitalaria con tratamiento con prednisona vía oral y budesonida/formeterol inhalado cada 12h. Cinco horas después del alta hospitalaria acude de nuevo al hospital por aumento de la disnea, taquipnea y dolor torácico en hemitórax izquierdo. A su llegada se encontraba afebril, con tensión arterial 131/81mmHg y SatO2 84%. Se realizó un electrocardiograma sin alteraciones en el ritmo ni la repolarización. Ante la escasa mejoría con tratamiento pautado (hidrocortisona intravenosa, salbutamol y bromuro de ipratropio inhalados, sulfato de magnesio intravenoso), se decide realizar de nuevo gasometría arterial (con FiO2 31%-6l’, pH 7,34, PaO2 56mmHg, PaCO2 37mmHg, SatO2 87,8%), analítica que muestra leucocitosis con neutrofilia y nueva Rx que muestra despegamiento lateral de las 2 hojas pleurales, indicativo de neumomediastino, objetivando la pleura despegada como una línea radiopaca que tiene un recorrido más o menos paralelo al contorno cardiomediastínico (fig. 1). Dicho diagnóstico se confirma mediante TC torácica (fig. 2). El paciente ingresa en la Unidad de Cuidados Intensivos, manejándose con tratamiento médico. Presentó una buena evolución clínica, que permitió alta a planta a los 6 días, y alta hospitalaria 10 días después, sin imágenes de neumomediastino en la Rx.
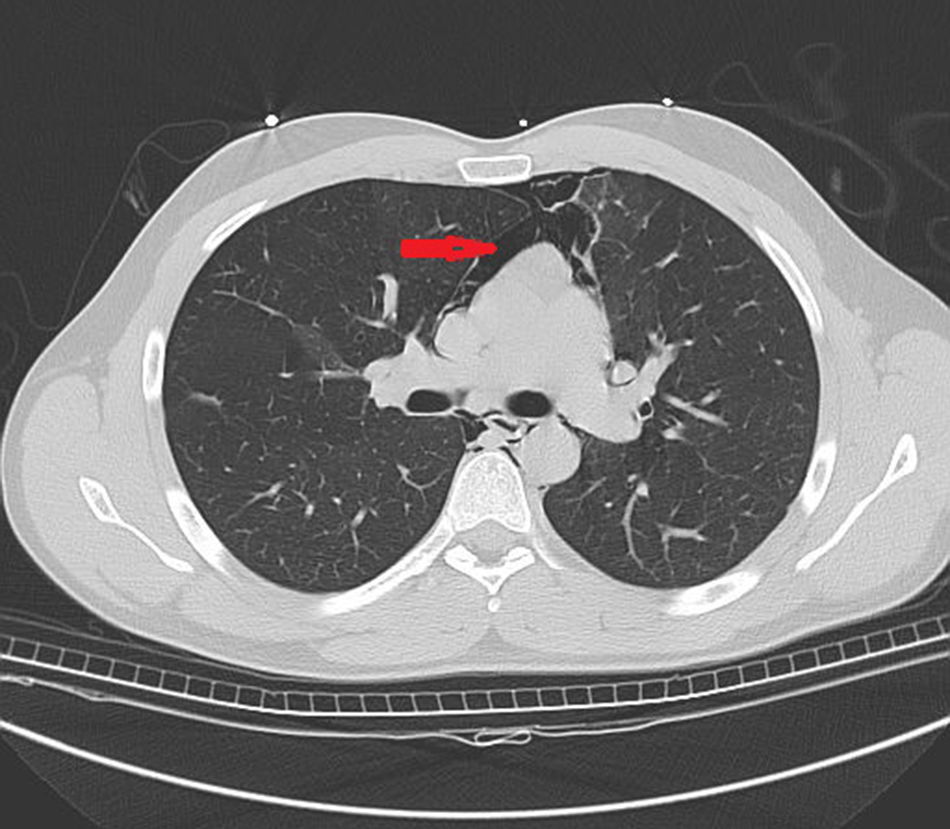
Imagen de TC torácica que muestra neumomediastino, con extensión del aire hasta la región cervical (flecha). En el informe de la TC se recoge la existencia de pequeños neumotórax bilaterales, pequeñas atelectasias subsegmentarias a nivel lingular, así como a nivel del lóbulo inferior izquierdo. No se evidencian imágenes indicativas de nódulos a nivel de parénquima pulmonar.
Como se ha relatado anteriormente, el neumomediastino es un cuadro clínico que presenta aire libre en el mediastino. Se trata de una afección poco frecuente, aunque es difícil establecer la incidencia real debido a que la mayor parte de la literatura médica recoge la descripción de casos aislados, y las series de casos recogidas apenas hacen referencia a unas pocas decenas de pacientes. Es más frecuente en varones (la relación hombre/mujer se estima en 8/1, siendo muy similar a la observada en casos de neumotórax espontáneo) y entre la segunda y la tercera décadas de la vida2. El NE se presenta por rotura de los alvéolos pulmonares como consecuencia de la hipertensión alveolar, siendo esta secundaria tanto al aumento de la presión intratorácica como a la reducción de la presión pulmonar intersticial. El aire se difunde a través del intersticio pulmonar y la vaina peribroncovascular hacia el hilio pulmonar, el mediastino, e incluso el cuello, hasta donde llega después de disecar la fascia cervical profunda3. Dentro de los NE, en un 75% de los casos encontramos una causa desencadenante (consumo de drogas como la cocaína, la heroína, el éxtasis o el cannabis, el asma bronquial, los accesos de tos, las maniobras de Valsalva, la cetoacidosis, los vómitos repetidos, la disminución de la presión atmosférica, los esfuerzos durante el parto, las respiraciones forzadas y las actividades físicas que requieren un esfuerzo intenso y mantenido)4. El síntoma más frecuente es la aparición de dolor torácico agudo, con irradiación o no a ambos brazos, junto con disnea, disfagia, odinofagia y enfisema subcutáneo. La presentación como dolor torácico, disnea o la combinación de ambos está presente hasta en el 70% de los casos. La aparición del signo de Hamman5 (crujido pericárdico, sincrónico con los latidos cardíacos) es muy variable (5-85%) y actualmente no se considera patognomónico. En nuestro caso no se objetivó. El diagnóstico de confirmación se realiza mediante Rx, donde se observa la existencia de aire alrededor del corazón, grandes vasos y mediastino, delimitado por la pleura. Puede apreciarse también el signo de la V de Naclerio (presencia de aire entre el hemidiafragma izquierdo y la aorta descendente). En proyección lateral, que suele ser más adecuada para el diagnóstico, pueden observarse cantidades variables de aire en el mediastino anterior, alrededor de la aorta ascendente e incluso alrededor del timo (signo de la aleta tímica). En ocasiones, estos hallazgos coexistirán con la presencia de enfisema subcutáneo cervical y/o torácico y neumotórax, como ocurría en nuestro paciente. En la mayoría de los casos, la Rx es suficiente para establecer el diagnóstico, y el estudio mediante TAC6 se realizará en los casos en que se precise aclarar la etiología causal y ver la extensión del proceso. El tratamiento es sintomático, basado en el reposo, la oxigenoterapia y la analgesia, así como el tratamiento del agente causal7. La evolución generalmente es satisfactoria. La estancia media hospitalaria viene determinada por la existencia de una causa subyacente o por criterios clínicos. En el caso presentado, la evolución de la crisis asmática fue la que determinó la estancia hospitalaria (tanto en la Unidad de Cuidados Intensivos como en hospitalización convencional). Como conclusión, podemos afirmar que el neumomediastino espontáneo debería considerarse entre los diagnósticos diferenciales en aquellos pacientes con crisis asmática y escasa mejoría al tratamiento iniciado. Generalmente, la Rx es suficiente para establecer el diagnóstico. En la gran mayoría de los casos la evolución es buena con tratamiento sintomático, dependiendo más de la enfermedad de base o causa subyacente si la hubiera.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.