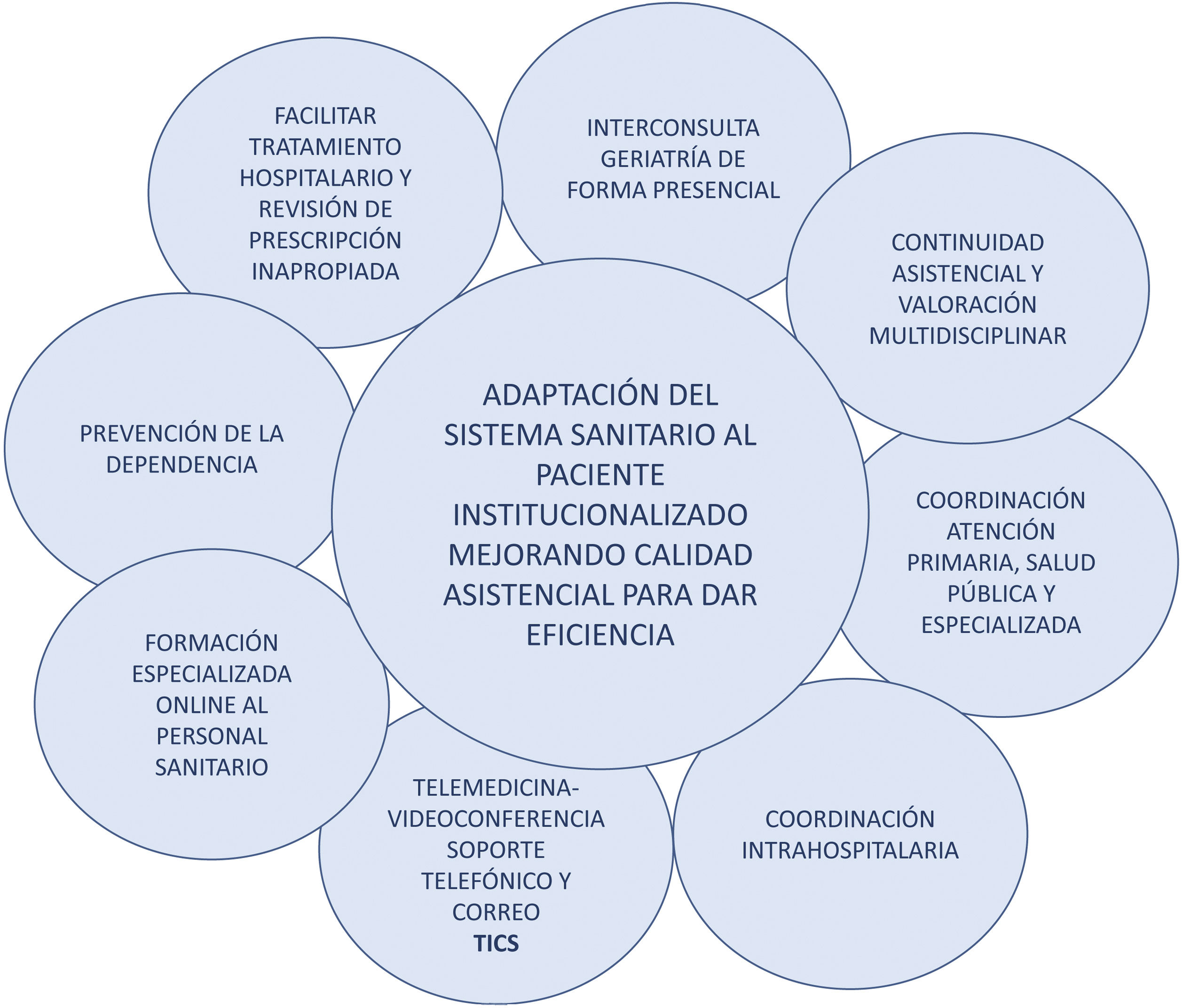
Describir las intervenciones incluidas en la implantación de un programa multidisciplinar de Atención Primaria, Salud Pública, centros sociosanitarios de forma coordinada con un servicio de Geriatría y el apoyo de otros servicios hospitalarios.
MétodosEstudio descriptivo observacional que se realizó en un área con 60 residencias y 4.600 residentes entre el 1-6-2020 y el 1-10-2021. El programa se dividió en diferentes intervenciones que implicaron el empleo de telemedicina y coordinación con un equipo de Geriatría de enlace. Se realizó también una estimación de costes evitados con la intervención de videoconsultas-telemedicina y por la intervención de los tratamientos intravenosos que se pautaron en residencia calculada a través de los Grupos Relacionados con Diagnóstico (GRD).
ResultadosLa actividad que se registró incluyó 2.247 correos electrónicos recibidos de residencias, 11.502 llamadas telefónicas, se realizaron 313 visitas médicas, en las que se valoraron 4.085 pacientes de forma integral, y se pautó tratamiento intravenoso a 422 pacientes en sus centros, empleando 7.541 fármacos, de los cuales 5.850 fueron antibióticos. La reducción de costes estimada según los GRD de los pacientes que se trataron en sus residencias fue de aproximadamente 1.500.000€ y 2.800 días de estancia hospitalaria evitados. Con las primeras videoconsultas que se realizaron a 198 pacientes se estimó una reducción de costes de 37.026€. Se creó un grupo de trabajo multidisciplinar del paciente institucionalizado en el hospital.
ConclusionesEste programa garantiza una mejora en la coordinación y continuidad entre los centros sociosanitarios, Atención Primaria, Salud Pública y Geriatría en colaboración con el resto del hospital y la Consejería de Sanidad, el cual a su vez y de forma secundaria reduce costes.
To describe interventions included in the implementation of a multidisciplinary Geriatrics Program that gives support to nursing homes, in coordination with Primary Care and Public Health, in collaboration with other hospital departments.
MethodsAn observational descriptive study was conducted in an area that includes 60 nursing homes with nearly 4600 residents from June 1 st, 2020 to October 1 st, 2021. The program consists of different interventions including Telemedicine and support of a Geriatric Consultation Liaison Team. An estimation of avoided costs through these interventions was carried out.
ResultsThe activity recorded was 11502 telephone calls, 2247 e-mails, 313 visits to these centres in where 4085 patients underwent comprehensive geriatric assessment. During this period of time 442 patients received intravenous therapy in their nursing homes, including 7541 different types of medication which 5850 of them were antibiotics. According to the Diagnosis-related-Group (DRG) of the patients that received intravenous treatment in their nursing homes, was estimated a cost reduction of 1,500,00€ and a total of 2800 days of hospital stay avoided. In the group of 198 patients that received video consultation was estimated reduction of costs of 37,026€. A hospital multidisciplinary care team focused on the nursing home patients was created.
ConclusionsThis program improves continuity of nursing homes patients care and to enhance communication and coordination among Primary Care, Hospitals and Public Health services and secondarily, reducing hospital costs.
La población más afectada, sin duda alguna, por la pandemia COVID-19 ha sido la de los mayores institucionalizados, que han supuesto el 46% de los fallecidos por COVID-19 en los datos obtenidos de 21 países analizados1. En un estudio realizado en un hospital de la misma comunidad autónoma entre marzo y junio de 2020, la mortalidad de pacientes institucionalizados que ingresaron por COVID-19 fue del 45%2. Esto ha puesto en evidencia el grupo más frágil de la población, con más necesidad de optimizar su atención sanitaria y que más necesita de una adaptación a sus necesidades. Tal y como ya se ha publicado, en numerosas ocasiones, requiere de un cambio en el modelo asistencial3–6.
El deterioro funcional, cognitivo, anímico y nutricional condicionado por el aislamiento provocado por la pandemia en los pacientes institucionalizados demanda un plan de actuación. En un estudio realizado en nuestro hospital con 435 residentes de 4 centros sociosanitarios de nuestra área, se objetivó que tras la primera ola había un 48% más de depresión, un 38,4% había perdido peso, un 36,8% había pasado a estar en situación de malnutrición, un 26% había empeorado cognitivamente y un 20,2% había empeorado en su funcionalidad dejando de participar en sus actividades básicas de la vida diaria7.
La atención sanitaria y social de los mayores debe incluir siempre una estimulación funcional y en el caso de los institucionalizados esto adquiere aún mucha más importancia8. Así, los mayores institucionalizados son la población que presenta más comorbilidad, fragilidad y dependencia. El 80% de los residentes presenta deterioro funcional, el 68% presenta deterioro cognitivo, el 51% presenta una complejidad de grupos de morbilidad ajustados (GMA) de alto riesgo, y una alta prevalencia de situación de final de vida (54%), con una mortalidad anual global superior al 20%9,10.
En España hay 5.358 centros residenciales11,12 con 372.985 plazas, de los que 2.609 (el 48,7%) son centros de menos de 50 plazas en los que viven 72.573 personas (el 19,5%) y 1.229 centros son de más de 100 plazas, en los que viven 191.767 residentes. Con esta diversidad de centros residenciales, las intervenciones y el plan de actuación deben ajustarse a las necesidades de cada centro. Además, la distribución de recursos sanitarios y sociales en España es muy heterogénea entre comunidades autónomas, e incluso dentro de la misma comunidad autónoma presenta una normativa muy variable, con ratios de personal en general muy bajos y/o sin requisitos de formación13,14.
La categorización de los centros es una asignatura pendiente desde hace muchos años. Los centros con personal sanitario disponible las 24 horas pueden asumir personas mayores con mayor dependencia, comorbilidad y necesidades, a diferencia de los centros que no tienen esta disponibilidad15. El crecimiento progresivo de estos servicios sociosanitarios conlleva problemas organizativos crecientes en los centros de salud correspondientes, en los servicios de urgencias hospitalarios16,17, así como en el resto del hospital, suponiendo un reto permanente para los equipos sanitarios y las gerencias de área.
Los estudios de proyección económica muestran que el incremento de gasto de cuidados continuados, la mayoría del medio residencial, va a incrementarse los próximos años de tal forma que se considera de difícil sostenibilidad18. Por este motivo, se han publicado diferentes intervenciones que han demostrado reducir costes, pero es básico que se basen en mejora de la calidad asistencial.
Por este motivo, el objetivo del estudio es describir y analizar las intervenciones que se han realizado en un área de salud con 60 residencias de mayores, que implican un importante cambio en el modelo asistencial sanitario adaptándose a las necesidades de este grupo de personas para mejorar su atención sanitaria. Se muestra en la figura 1 el resumen gráfico del programa. Este programa integra las recomendaciones sanitarias publicadas recientemente por los principales comités y sociedades científicas nacionales e internacionales, con propuestas de actuación en residencias14,19–22.
Pacientes y métodosSe ha realizado un estudio descriptivo observacional de la actividad asistencial de un programa de Geriatría en coordinación con Atención Primaria y Salud Pública, llevado a cabo en el área noroeste de Madrid, con relación a la atención sanitaria específica a residencias de mayores: se han incluido todos los centros residenciales de personas mayores a las que el hospital da cobertura, 60 residencias con alrededor de 4.600 usuarios durante el periodo comprendido entre el 1 de junio de 2020 y el 1 de octubre del 2021.
Contexto previo al programa de intervenciónDesde el 13 de marzo de 2020 los «geriatras de enlace» en la Comunidad de Madrid dieron soporte telefónico desde las 8:00am a las 22h a las residencias. Esta atención telefónica ya se realizaba previamente en nuestro hospital en horario de mañanas y permite responder a dudas médicas de los profesionales de las residencias, ayudar en la toma de decisiones, ayudar en la comunicación con otros profesionales del hospital, prescribir oxigenoterapia para poder ser entregada con un concentrador en la residencia, entregar tratamiento intravenoso o medicación de uso hospitalario, solicitar análisis de sangre y con la pandemia se añadió la realización de pruebas diagnósticas como la reacción en cadena polimerasa del SARS-CoV-2 (PCR SARS-CoV-2), tramitar desinfección por parte de la Unidad Militar de Emergencias (UME) y gestionar traslados desde la urgencia hospitalaria, o desde la propia residencia, a hospitales de apoyo de nivel II con camas de agudos de geriatría.
En el mes de abril 2020, dada la situación crítica de las residencias, con gran número de profesionales de baja, este hospital organizó equipos de personal sanitario voluntario del centro para ir a las residencias coordinados por el servicio de Geriatría. Cada uno de estos 12 Equipos de Soporte a Residencias (ESR) acudían a unas 5 residencias y estaban formados por al menos los siguientes sanitarios:
- -
Jefe de servicio o directivo del hospital, para ayudar a la dirección de la residencia en temas organizativos, a conseguir material de protección individual, a sectorizar el centro garantizando la protección de los residentes negativos, y organizar a su equipo en las residencias asignadas. A este cargo se le denominó «padrino» del equipo de ESR. En nuestro hospital fueron los jefes de servicio/sección de Cardiología, Dirección de Enfermería, Dirección Médica, Geriatría, Neumología, Pediatría, Rehabilitación, Traumatología y Urgencias.
- -
Médico especialista del hospital para dar apoyo a los médicos de los centros sociosanitarios, a valorar mayor número de residentes para intentar diagnosticar en fases iniciales e iniciar tratamiento precoz, a gestionar la realización de pruebas (ecografía portátil, PCR de SARS-CoV-2, analíticas, serologías, cultivos…), dar formación sobre tratamiento de la COVID-19…
- -
Enfermera del hospital para ayudar a la enfermería del centro sociosanitario, si precisaba, dando sesiones formativas de prevención en el centro, valorando pacientes, recogida de PCR de SARS-CoV-2, analíticas, realización de electrocardiogramas que eran enviados a la Unidad de Arritmias para su valoración.
- -
Médico residente para dar apoyo al resto del equipo.
- -
Sanitario voluntario para el apoyo desde el hospital, para labores burocráticas u organizativas.
El servicio de Geriatría recogió de las residencias el número de fallecidos desde el inicio de la pandemia, objetivando como a los 10 días de empezar a ir de forma presencial los profesionales del hospital a los centros sociosanitarios se produjo un descenso en la mortalidad del 90%23. El soporte presencial durante la primera ola de la pandemia se asoció a una reducción de mortalidad que no se había logrado con el soporte telefónico.
Descripción del programa y de la evaluación de la intervenciónEl contexto de la primera ola de la pandemia favoreció y desencadenó el desarrollo de un programa de apoyo a las 60 residencias de mayores del área del hospital con las siguientes intervenciones:
- -
De coordinación. Se llevaron a cabo diferentes reuniones con el objetivo de facilitar la continuidad de la atención y la coordinación entre el medio residencial y Atención Primaria, Salud Pública y el hospital:
- ∘
Reuniones protocolizadas con las residencias a través de videoconferencia según posibilidades de la licencia programa Zoom® de la Comunidad de Madrid. Estas reuniones tuvieron el mismo orden del día y se registró el acta con las necesidades de cada centro, asistentes a la misma y la descripción de este programa para conocimiento de cada centro.
- ∘
Reuniones semanales entre la Unidad de Atención en Residencias (UAR) de Atención Primaria que dan soporte a los centros de menos de 70 residentes, Salud Pública y Hospital de Apoyo integrado en el programa con el servicio de Geriatría del hospital terciario. Dichas reuniones son realizadas también por videoconferencia Zoom®. El Hospital de Apoyo es el servicio de Geriatría del Hospital Central de la Cruz Roja San José y Santa Adela, que visita y da soporte a 5 de las grandes residencias del área. Estas reuniones permiten la organización conjunta de todas las necesidades sanitarias del área, conocer la situación actual de todos los centros, así como trabajar de forma coordinada y uniforme24.
- ∘
Reuniones semanales con los geriatras de enlace de los otros hospitales y el director general de Coordinación Sociosanitaria de la Consejería de Sanidad por videoconferencia vía Teams®.
- -
Intervenciones específicas y directas con las residencias. Se recogieron el número de las intervenciones realizadas y en algunas, la estimación de costes evitados:
- ∘
Intervención telemática con soporte a través de:
- •
Vía telefónica disponible las 24 horas por parte del servicio de Geriatría.
- •
Correo electrónico: atención a una dirección de e-mail propia del servicio de Geriatría. El envío de información confidencial se realizó de forma encriptada.
- •
Intervención multidisciplinar de telemedicina a través de videoconsulta, también a través del programa Zoom®: esta actividad se realizaba ya previamente a la pandemia con la residencia pública del AMAS (Agencia Madrileña de Atención Social) de 570 plazas. Esta actividad registraba el día previo los pacientes que se iban a presentar en el correo electrónico de Geriatría para contactar con los especialistas de referencia implicados con anterioridad. De tal forma que en las videoconsultas estaban siempre en el hospital un referente de Farmacia, Enfermería de Continuidad Asistencial, referente de Geriatría y un referente de las otras especialidades solicitadas por los casos, entre las que se encontraban predominantemente Dermatología y Unidad de Heridas. En esta intervención se realizó una estimación de costes evitados por el transporte y la consulta evitada, por la ausencia de personal administrativo, auxiliares y limpieza. Estos costes se estimaron mediante los precios públicos por la prestación de los servicios y actividades de naturaleza sanitaria de la red de centros de la Comunidad de Madrid publicados en el BOCM con fecha del año 201725.
- ∘
Intervención de soporte presencial en el centro residencial por parte de un equipo de Atención Geriátrica a Residencias (AGR) a modo de equipo interconsultor hospitalario, formado por el geriatra de enlace, enfermería especializada y un nutricionista. La estimación de reducción de costes se estimó en los primeros pacientes tratados con tratamiento intravenoso en sus residencias, de acuerdo a sus GRD y días de estancia hospitalaria evitados26.
- ∘
Intervención de soporte presencial por parte de la UAR en los centros residenciales de menor tamaño formada por médico y personal de enfermería.
- -
Coordinación con otras unidades del hospital implicadas más directamente con los centros residenciales:
- ∘
Unidad de Atención al Paciente Institucionalizado del servicio de Urgencias las 24 horas. Unidad adaptada del servicio de Urgencias creada en el año 2016.
- ∘
Creación de un grupo multidisciplinar intrahospitalario para dar soporte a residencias por los servicios hospitalarios que más demanda tenían por los residentes. Se describe como resultado la situación del grupo al final del periodo de estudio.
- -
Otras intervenciones de impacto en la calidad asistencial que se realizaron de forma paralela al programa en los 13 meses que comprende el estudio fueron las siguientes:
- ∘
Categorización de los centros de acuerdo a la Sociedad Española de Geriatría y Gerontología (SEGG)15, se realiza en conjunto con los equipos de la UAR y Salud Pública.
- ∘
Formación.
- ∘
Actos o intervenciones de humanización.
- -
Las reuniones con las residencias fueron protocolizadas. Todas tuvieron el mismo orden del día, se registraron los asistentes y se realizó un acta de cada reunión.
- -
El registro de llamadas, videoconsultas, visitas a residencia y pacientes valorados en las residencias se obtuvieron del sistema informático del hospital que utiliza la aplicación SELENE.
- -
El registro de medicamentos dispensados a centro sociosanitario ha sido registrado en el sistema informático del servicio de Farmacia. Se excluyeron los sueros de dilución de los antibióticos y sí se incluyeron los sueros de sueroterapia.
- -
El registro de correos electrónicos lo realizó el personal administrativo del hospital de forma mensual sin incluir datos personales y fueron guardados en carpetas del hospital que cumplen la ley de protección de datos.
El análisis de la actividad realizada fue descriptivo.
El cálculo de la reducción de gastos de la telemedicina-videoconferencia se realizó teniendo en cuenta solo la actividad evitada al no venir el paciente al hospital, según los precios públicos de la prestación de los servicios sanitarios de la Comunidad de Madrid publicada en el BOCM, número 198, Orden 727/2017. Se incluyó el transporte no realizado y la consulta externa evitada.
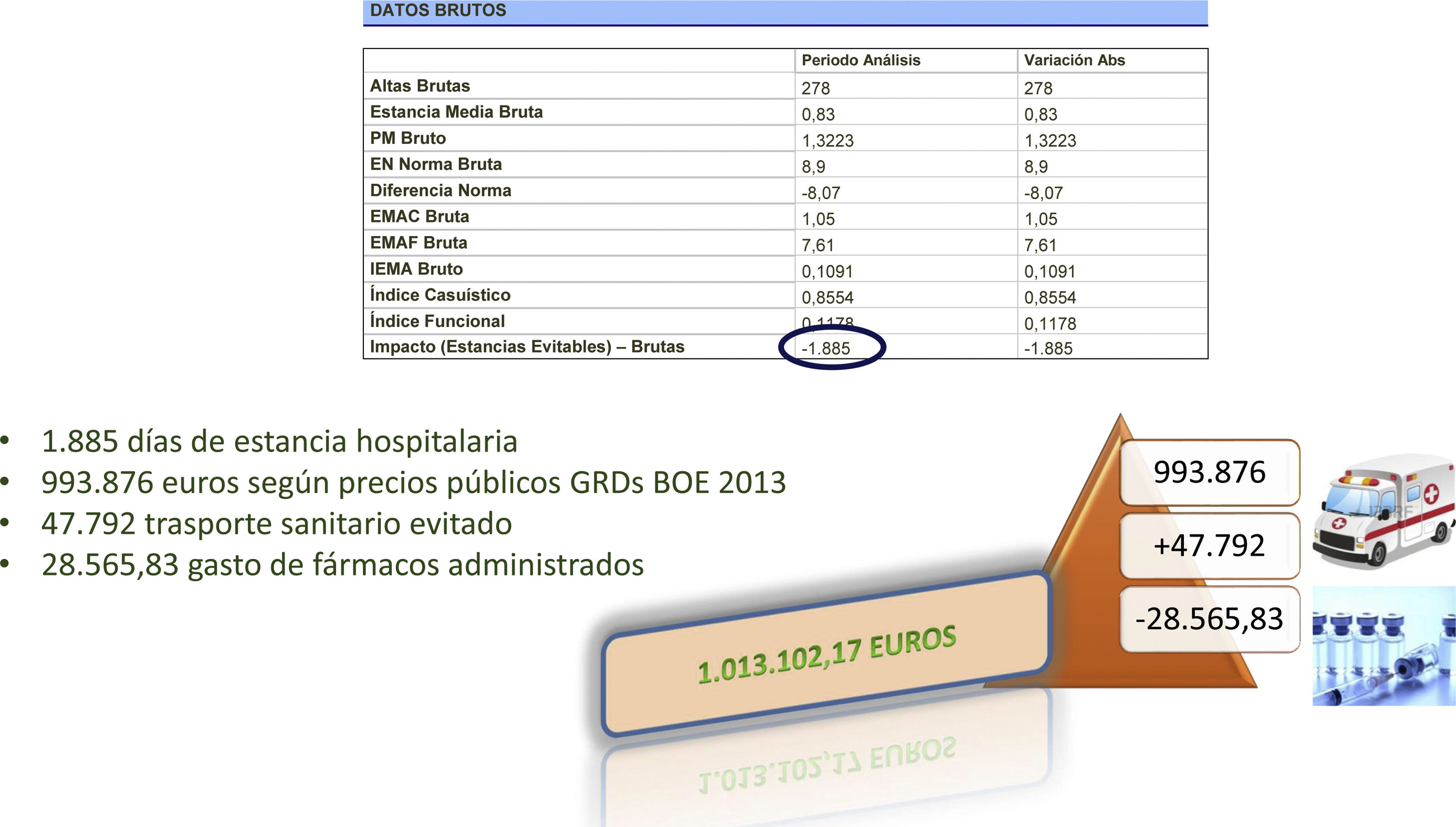
El cálculo de la reducción de gastos del tratamiento pautado en residencias incluyó los cálculos mostrados en la figura 2 y publicados por Bermejo et al. en el año 201726 sobre los primeros 233 residentes tratados en sus residencias:
- -
El servicio de Admisión y Documentación Clínica realizó la codificación de los informes médicos entregados a los pacientes que se les pautó tratamiento intravenoso en residencia. El servicio de Admisión y Documentación Clínica calculó los gastos evitados por las estancias hospitalarias ahorradas según sus GRD.
- -
El servicio de Farmacia calculó los gastos del hospital asociados al tratamiento entregado a las residencias según el precio de venta de laboratorio a hospitales.
- -
El gasto evitado asociado a los traslados de los pacientes que no precisaron venir al hospital, y que iniciaron el tratamiento directamente en la residencia gracias al programa de coordinación, se calculó según los precios públicos por la prestación de los servicios sanitarios de la Comunidad de Madrid publicada en el BOCM en ese momento.
Costes asociados a tratamiento intravenoso pautado a 278 residentes26.
Este estudio sigue los principios éticos para la investigación médica de la Declaración de Helsinki de la Asociación Médica Mundial. De acuerdo con el Comité Ético de Investigación (CEI) del hospital, este proyecto no precisó autorización puesto que solo implicó la descripción de una actividad asistencial del servicio de Geriatría en un periodo de tiempo. Se presenta el estudio de forma objetiva y detallada con toda la información recogida disponible. Es un programa original que pretende dar a conocer nuevos modelos o estrategias que se pueden reproducir en otros hospitales o comunidades para mejorar la atención sanitaria de los mayores institucionalizados. Los autores han participado de forma significativa en el diseño, ejecución y redacción del estudio. No existe conflicto de intereses, ni financiación.
ResultadosLa tabla 1 recoge la actividad de algunas de las intervenciones del programa de atención y soporte a las residencias de nuestra área.
Descripción mensual de la actividad del programa
| Jun 20 | Jul | Ago | Sep | Oct | Nov | Dic | Ene 21 | Feb | Mar | Abr | May | Jun | Jul | Ago | Sep | Total | |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Actividad telemática | |||||||||||||||||
| 56 | 37 | 34 | 62 | 157 | 110 | 154 | 133 | 194 | 152 | 177 | 136 | 207 | 218 | 196 | 224 | 2.247 | |
| Teléfono | 854 | 486 | 367 | 700 | 1.502 | 546 | 935 | 578 | 622 | 515 | 570 | 465 | 578 | 784 | 1.102 | 898 | 11.502 |
| Actividad de AGR | |||||||||||||||||
| Residencias visitadas | 22 | 23 | 12 | 28 | 28 | 24 | 23 | 11 | 18 | 23 | 17 | 17 | 17 | 19 | 15 | 16 | 313 |
| Residentes valorados | 452 | 174 | 75 | 184 | 336 | 259 | 301 | 413 | 375 | 321 | 270 | 225 | 199 | 233 | 119 | 149 | 4.085 |
| Fármacos IV en residencias | |||||||||||||||||
| N.o pacientes | 25 | 30 | 22 | 18 | 32 | 27 | 28 | 25 | 30 | 36 | 23 | 24 | 26 | 26 | 31 | 19 | 422 |
| N.o dispensaciones | 33 | 55 | 30 | 21 | 42 | 43 | 46 | 38 | 44 | 66 | 33 | 41 | 37 | 43 | 42 | 28 | 642 |
| N.o fármacos totales dispensados (unidades) | 294 | 619 | 271 | 294 | 639 | 741 | 548 | 326 | 447 | 667 | 336 | 602 | 409 | 554 | 432 | 362 | 7.541 |
| N.o ATB dispensados (unidades) | 217 | 309 | 189 | 274 | 552 | 650 | 404 | 251 | 345 | 514 | 262 | 506 | 304 | 407 | 362 | 304 | 5.850 |
AGR: Atención Geriátrica a Residencias; ATB: antibióticos; IV: intravenoso; N.o: número.
Dentro de la actividad de coordinación llevada a cabo:
- -
Se realizaron 20 reuniones protocolizadas con las residencias de mayor tamaño. Las de menos de 70 residentes se coordinan con la UAR, ya que se consideran centros de carácter social: categorías B y C de la SEGG15.
- -
Se realizaron reuniones semanales conjuntas con la UAR, Salud Pública y servicio de Geriatría del Hospital de Apoyo desde el mes de junio excepto la primera quincena de agosto (16 reuniones).
- -
Las reuniones con los geriatras de enlace de la Comunidad de Madrid y el director general de Coordinación Sociosanitaria de la Consejería de Sanidad permiten tener la información y documentación actualizada, así como optimizar las posibilidades de acción al conocer lo que se está realizando en los demás hospitales. Se realizaron de forma semanal desde junio a septiembre, y desde agosto fueron quincenales (14 reuniones).
Se registraron 11.502 llamadas telefónicas (tabla 1) y se recibieron 1.609 correos electrónicos. La vía e-mail fue empleada por los centros para la solicitud de pruebas, documentos o trámites no urgentes.
En relación con telemedicina, mediante las videoconsultas que se realizaron a 198 pacientes se estimó un coste evitado de 37.026€ (fig. 3), obtenido de la ausencia de necesidad de:
- -
Servicio urbano de ambulancia no urgente no asistida25 de 36€×198 pacientes × 2 servicios: 14.256€.
- -
Asistencia ambulatoria consulta externa25. La primera consulta es de 115€×198 pacientes: 22.770€.
En el periodo de tiempo estudiado el equipo de AGR realizó 313 visitas a residencias, en las que se valoró a 4.085 pacientes de forma integral, se puso tratamiento intravenoso a 422 pacientes, empleando 7.541 fármacos en dichos centros, de los cuales 5.850 fueron antibióticos. La estimación de reducción de costes en los primeros 278 pacientes tratados en las residencias por parte del hospital con tratamiento intravenoso se estimó, de acuerdo a sus GRD, en 1.013.102,17€ y en 1.885 días de estancia hospitalaria26 (fig. 2), por lo que en 422 residentes se podría estimar una reducción aproximada de 1.537.873,5€ y 2.800 días de estancia hospitalaria evitados.
Como intervención específica con otras unidades hospitalarias cabe destacar la creación organizativa con soporte por parte de la dirección de un Grupo Multidisciplinar Intrahospitalario para dar soporte a residencias integrando las especialidades que se ofrecieron a colaborar:
- -
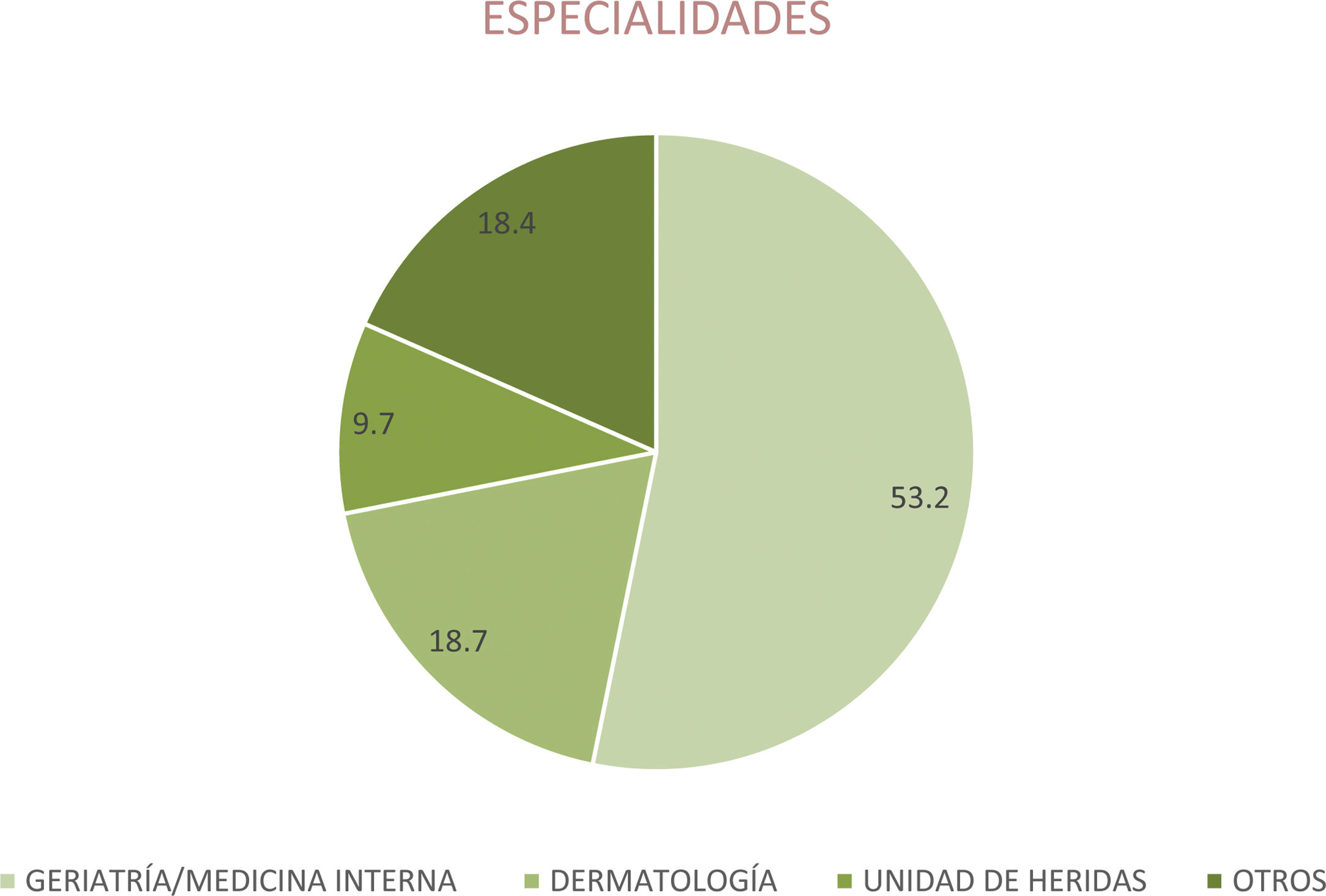
Dermatología: puso a disposición de las residencias un correo para envío de iconografía para interconsultar, realizaron 3 cursos de formación para dichos centros, se estableció un día fijo semanal para comentar con el geriatra de enlace los casos de las residencias activos y se formó a dicho geriatra para poder realizar las biopsias en las residencias evitando desplazamientos a los residentes.
- -
Unidad de Arritmias: ofreció a las residencias un correo corporativo para enviar electrocardiogramas para su valoración.
- -
Farmacia: facilitó los tratamientos de uso hospitalario en las residencias donde eran prescritos. El servicio de Farmacia realizó documentos informativos sobre su forma de administración y conservación para garantizar una mayor seguridad.
- -
Hematología: ofreció la posibilidad de la realización de trasfusión programada en las propias residencias.
- -
Unidad de Infecciosas de Medicina Interna: con el fin de establecer estrategias de uso adecuado de antibióticos.
- -
Neumología: ofreció la posibilidad de informar por telemedicina ecografías pulmonares realizadas por el equipo técnico que el geriatra de enlace lleva a residencias.
- -
Unidad de Heridas: ofreció su correo corporativo para el envío de casos de forma encriptada.
- -
Anestesia: puso a su disposición la posibilidad de facilitar la optimización de los sistemas de oxigenoterapia en los centros.
- -
Dirección Médica y de Enfermería del hospital estuvieron presentes en las reuniones de dicho equipo para garantizar la viabilidad de sus acciones.
Por último, otras intervenciones que proporcionaron calidad al programa son las dos siguientes:
- -
Actividad formativa: las residencias tuvieron la posibilidad de inscribirse a cursos con una sesión teórica semanal y/o una bibliográfica semanal. También se realizaron 3 jornadas formativas monográficas (dermatología geriátrica, nutrición, diabetes) y un curso de contenido variado con talleres con cerca de 450 inscritos. Todos estos cursos eran con acreditación solicitada a la Comisión de Formación Continuada de las Profesiones Sanitarias de la Comunidad de Madrid.
- -
Humanización: se organizaron concursos que fomentaban la estimulación cognitiva, funcional y social (relatos, manualidades, pinturas, vídeos) por el Día Internacional de las Personas Mayores y en Navidades. Igualmente se hizo difusión del protocolo para detección de maltrato a personas mayores en los centros y de otros eventos del hospital.
Existe un déficit universal de comunicación entre las residencias, Atención Primaria y los hospitales que ha demostrado traducirse en la realización de pruebas diagnósticas y terapéuticas innecesarias27, en polifarmacia, en prescripciones inapropiadas, así como mayor riesgo de errores. La coordinación entre los diferentes medios asistenciales, la mayor colaboración sanitaria, se traduce en mejor calidad asistencial en la salud. Esto adquiere mayor importancia en pacientes mayores, en pacientes crónicos y en pacientes institucionalizados24.
Este programa ha mejorado ostensiblemente la calidad de la atención sanitaria a las residencias del área, facilitando la coordinación del hospital con otros hospitales, Atención Primaria, Salud Pública, con las residencias y con los servicios intrahospitalarios garantizando la tan necesaria continuidad asistencial del anciano institucionalizado. Este modelo de atención sanitaria ha implicado un profundo cambio en la forma de trabajo adaptándose a la persona y centrándose en la persona28. Los recursos que muchas veces se ofrecen, como es la derivación a urgencias o la hospitalización, no son la mejor opción, como se ha demostrado en muchas ocasiones29 al no existir la posibilidad de otro recurso para el mayor institucionalizado, como podría ser el seguimiento presencial del equipo de la UAR, con la posibilidad de interconsultar al geriatra de enlace, si precisara una atención especializada, o un tratamiento de uso hospitalario.
Este estudio muestra que entre las actividades ofertadas a estos centros la que más ha sido utilizada por las residencias es el soporte telefónico. Con más de 11.500 llamadas atendidas, sin lugar a dudas, sigue siendo en el siglo XXI el recurso de atención sanitaria más rápido y directo, corroborado también en otro programa de Geriatría de enlace4. En el mismo hospital esta actividad se ha visto muy incrementada ya que en el año 2019 solo se registraron 317 llamadas telefónicas, por lo que es un servicio que aumentará de forma progresiva en los próximos años. El correo electrónico es una alternativa para los trámites programados que no requieren una resolución rápida.
Cada vez es mayor la evidencia de la telemedicina (videoconsulta) como recurso que permite la valoración conjunta de diferentes especialistas del hospital y el médico responsable del paciente de la residencia, con el principal beneficio de evitar el desplazamiento del paciente, lo que sin duda es un ahorro de coste tanto tangible como intangible (coste del familiar o gerocultor que habitualmente se traslada con el paciente institucionalizado)30. El coste estimado de ahorro de nuestro programa fue de 37.026€, o lo que es lo mismo, de 187€ de media por cada paciente. Este resultado está en la línea de otras experiencias publicadas antes de la pandemia de otros equipos de coordinación con centros residenciales31.
La atención extrahospitalaria especializada en los centros sociosanitarios es una intervención eficiente que mejora la atención sanitaria de los mayores en sus centros evitando la necesidad de traslado a los hospitales. El resultado es una adaptación del sistema sanitario para que los mayores institucionalizados reciban una atención integral e individualizada centrada en ellos. Así, aunque la evaluación de costes siempre es una tarea difícil de evaluar con numerosas limitaciones, los equipos de AGR muestran un alto coste-eficacia en relación principalmente con el ahorro de los días de estancia hospitalaria evitados, que en nuestro estudio fue de 2.800 días, lo que ha supuesto un total de 1.537.873,5€, con un ahorro medio por paciente tratado de 3.644,25€. Pero a estos costes brutos y objetivos, sería necesario añadirles otros costes difíciles de cuantificar derivados de la actuación presencial del equipo en la residencia, como son: toma de decisiones conjuntas (familia-equipo residencia) en pacientes geriátricos complejos, apoyo sistemático en enfermedad de órgano avanzada, exploraciones complementarias y consultas de otros especialistas evitadas, y cuando han sido realizadas porque han sido necesarias, con acceso directo y rápido a cualquier especialista de forma coordinada, etc.
Un elemento a destacar del programa es el desarrollo del grupo multidisciplinar con un gran número de especialistas involucrados centrando la atención sanitaria en el paciente facilitando una mejora en su atención en residencias. La coordinación entre los diferentes niveles asistenciales con estos centros garantiza a su vez una continuidad asistencial del paciente. Globalmente el programa ha mejorado la coordinación intrahospitalaria, con otros hospitales, Atención Primaria y Salud Pública.
Por último, las intervenciones formativas y de humanización adquieren más importancia en este grupo poblacional y cohesionan el programa con una importante satisfacción de los pacientes, las familias y profesionales de la propia residencia, con sentimiento de apoyo y respaldo del sistema sanitario. Y en sentido opuesto han ayudado a sensibilizar a los profesionales de la Salud Pública conociendo mejor a los sanitarios de los centros residenciales con sus propias características en su trabajo diario.
Las limitaciones del estudio son claras y están en relación con el diseño descriptivo del programa, sin ser un estudio de intervención con grupo control. Así mismo, el análisis de costes fue solo de costes evitados pero no se incluyeron los costes derivados del programa. No obstante, el estudio aporta en este momento de desarrollo de estos nuevos programas una descripción somera de su estructura, desarrollo y resultados valiosos que pueden ser exportables a otras áreas del resto del territorio nacional, tendiendo a una uniformidad de trabajo que siempre debe adaptarse a las características del entorno residencial y del paciente.
ConclusionesEl programa de atención integral y multidisciplinar de forma coordinada entre las residencias, Atención Primaria, Salud Pública y Geriatría ha constituido una mejora de la calidad asistencial de los mismos, con una optimización del coste sanitario del anciano institucionalizado a través de un apoyo continuo al medio residencial, reduciendo así la necesidad de uso de recursos, principalmente ingresos hospitalarios y traslados.
Declaración de transparenciaLos autores firmantes de este artículo garantizan la precisión, transparencia y honestidad de los datos y la información contenida en el estudio; ninguna información relevante ha sido omitida; y no han habido discrepancias entre autores.
FinanciaciónSin financiación.
AutoríaTodas las personas incluidas cumplen realmente los criterios de autoría, y no se excluye a nadie que también los cumpla.
Conflicto de interesesNinguno.
Agradecemos el esfuerzo y trabajo conjunto diario con el Equipo de Atención Residencias (UAR) de Atención Primaria (Mireya Rey Pérez de Pipaon y Carmen Palacín Santamaría) y de Salud Pública (María José Domínguez Rodríguez).
Agradecemos la participación voluntaria de los más de 120 profesionales sanitarios que salieron de forma voluntaria a las residencias durante la primera ola de la pandemia por COVID-19, como si de una parte más del hospital se tratara, de los servicios de Anestesia, Cardiología, Digestivo, Dirección, Endocrinología, Ginecología, Hematología, Nefrología, Neumología, Oftalmología, Paliativos, Pediatría, Rehabilitación, Traumatología, Urgencias, residentes de Atención Primaria, Geriatría del Hospital Central de la Cruz Roja.
Agradecemos la participación de los voluntarios que decidieron colaborar con las residencias y el servicio de Geriatría desde el hospital de los servicios de Admisión, Anatomía Patológica, Dermatología, Farmacia, Ginecología, Medicina Nuclear, Medicina Preventiva, Microbiología, Oftalmología, Oncología, Pediatría y Urgencias.
Agradecemos su colaboración a los integrantes del grupo multidisciplinar del paciente institucionalizado del hospital descrito en el estudio.
Agradecemos el esfuerzo de todos los sanitarios de las residencias de nuestra área sanitaria, así como la heroicidad y ejemplo que nos están dando nuestros mayores en esta pandemia.