Analizar el nivel de preparación, conocimiento y experiencia sobre la violencia de género de las/os tutoras/es médicas/os y las/os residentes de medicina de familia de las Unidades Docentes de Atención Familiar y Comunitaria de Galicia.
MétodoEstudio descriptivo transversal en las siete Unidades Docentes de Atención Familiar y Comunitaria de Galicia. Se utilizó el cuestionario Physician Readiness Manage Intimate Violence Survey (PREMIS), en su versión validada en español. Esta encuesta permite recoger información de las/os profesionales sanitarios de atención primaria sobre sus actitudes, conocimientos y prácticas con respecto a la violencia de género. Se realizó análisis estadístico descriptivo y comparativo de los datos.
ResultadosSe recibieron 159 cuestionarios, 72,32% procedían de mujeres, 59,1% de las respuestas fueron de médicas/os tutoras/es. Se apreció que existían diferencias estadísticamente significativas en la detección/diagnóstico de violencia a favor que aquellas/os profesionales que tenían conocimiento del protocolo de violencia de género o que habían recibido formación sobre esta materia (p < 0,01). En la autopercepción de la formación sobre violencia de género se observaron peores resultados con significación estadística en aquellas/os profesionales con mayor carga asistencial (p < 0,05).
ConclusionesHaber recibido formación o conocer el protocolo de atención sanitaria se asocia con una mayor detección de casos de violencia de género. Se ha constatado déficit en formación en violencia de género tanto en tutoras/es como en residentes de medicina de familia, especialmente en los que tienen mayor carga asistencial, por lo que es una prioridad desarrollar estrategias de formación médica en este campo.
To analyse the level of preparation, knowledge and experience of gender violence of medical tutors and family medicine trainees of the Teaching Units of Family and Community Care of Galicia.
MethodsDescriptive cross-sectional study conducted in the 7 Teaching Units of Family and Community Care in Galicia. The Physician Readiness Manage Intimate Violence Survey (PREMIS), in its validated version in Spanish was used. This survey allows the collection of information from primary health care professionals about their attitudes, knowledge, and practices as regards gender violence. A descriptive and comparative statistical analysis was performed on the data.
ResultsOut of a total of 159 questionnaires received, 72.32% came from women, and 59.1% of the responses were from doctors / tutors. It was noted that there were statistically significant differences in the detection / diagnosis of violence by those professionals who were aware of the gender violence protocol or who had received training in this area (P<.01). In the self-perception of gender violence training, statistically significant worse results were observed in those professionals with greater care burden (P<.05).
ConclusionsHaving received training or knowing the health care protocol on gender violence is associated with greater detection of cases of gender violence. There has been a deficit in training in gender-based violence both in tutors and in family medicine residents, especially in those with greater care burden, so it is a priority to develop medical training strategies in this field.
La violencia de género (VG) es definida por las Naciones Unidas como todo acto de violencia basado en el género que tiene como resultado posible o real un daño físico, sexual o psicológico, incluidas las amenazas, la coerción o la privación arbitraria de la libertad, ya sea en la vida pública o en la vida privada1. La VG está constituida por un conjunto de actitudes, vivencias y comportamientos que producen daño, malestar y sufrimiento a la víctima y a su entorno más próximo y vulnerable (hijos, padres, familiares discapacitados, etc.).
Para contextualizar la magnitud del problema en España, el Consejo del Poder Judicial indica que 158.590 mujeres fueron víctimas de VG en 20182.
La forma de violencia de género o de violencia contra la mujer más prevalente y, por lo tanto, con mayor repercusión en el ámbito sanitario es la violencia de pareja, también denominada violencia del compañero íntimo3 (VCI), e incluye maltrato físico, sexual o emocional y comportamientos controladores4 por un compañero íntimo masculino (pareja, expareja o relación similar). La VCI resta años de vida como causa de lesiones físicas y psicológicas irreversibles y, en algunos casos, de muerte5. Hasta hace pocos años la VCI, se consideraba como algo estrictamente privado6, que pertenecía a lo más profundo de la intimidad familiar y que de ninguna manera debía de salir al exterior. Esta situación ha persistido en el tiempo independientemente de los tipos de régimen político, estatus socioeconómico o nivel cultural7.
En nuestro país la VG ha experimentado, en los últimos años, importantes cambios debido al incremento de la atención que los poderes públicos están dedicando a este problema y a sus víctimas, con políticas de prevención y protección y con campañas de educación y sensibilización. Destaca la entrada en vigor de la Ley Orgánica 1/2004, de 28 de diciembre, «de Medidas de Protección Integral contra la Violencia de Género» 8 y la Ley Orgánica 3/2007, de 22 de marzo, «para la Igualdad efectiva de mujeres y hombres»9. En diciembre del 2017, los distintos Grupos Parlamentarios, las Comunidades Autónomas y las Entidades Locales representadas en la Federación Española de Municipios y Provincias, ratificaron el Pacto de Estado contra la Violencia de Género, que incide en todos los ámbitos de la sociedad. En el contexto de la salud propone mejorar la detección precoz de la VG en los centros sanitarios, a través de una mayor formación especializada de las/os profesionales sanitarios, difundiendo los protocolos de actuación e incluyendo la formación en género en los planes de estudios de las especialidades del Médico interno residente (MIR)10.
La VG crea múltiples problemas de salud en las mujeres, por este motivo, el sistema sanitario tiene una gran responsabilidad en la detección y actuación en los casos de VG. Detectarlos de forma precoz es un desafío que permitirá realizar una actuación temprana sobre este problema social y de salud.
La atención primaria de salud, como primer nivel del sistema sanitario, accesible a las necesidades de la población y centrada en la persona, es el ámbito idóneo para la detección temprana y el seguimiento de las mujeres afectadas11. Sin embargo, muchas/os médicas/os de familia (MF) y residentes tienen la percepción de que no están bien formados para abordar la VG12, por este motivo es necesario realizar estudios que nos indiquen qué debilidades existen en los conocimientos y experiencia en el ámbito sanitario sobre la VG, para poder subsanarlas y así dar una respuesta sanitaria temprana, rápida, personalizada y eficaz.
El hecho de que el examen del MIR de 2019 haya sido el primero en la historia de esta prueba selectiva en el que una de las preguntas tipo test fuera sobre VG13, es un indicio de que la formación en medicina no es ni puede ser ajena a este problema de la VG.
Por todo lo expuesto anteriormente, se plantea el presente estudio con el objetivo principal de evaluar el conocimiento y la práctica asistencial de especialistas en Medicina de Familia, así como médicos internos residentes de dicha especialidad.
Material y métodoSe diseñó un estudio transversal, descriptivo, basado en una encuesta tipo Likert, dirigida a las/os MF y residentes de MF. Como criterios de inclusión debían cumplir alguno de los siguientes criterios: 1) MF, tutor de residentes de MF, en una de las siete áreas sanitarias de Galicia o 2) MIR de MF adscrito durante el periodo del estudio (octubre de 2019 a enero de 2020), en las siete Unidades Docentes de Atención Familiar y Comunitaria (UDAFyC) de Galicia. Se excluyeron las respuestas correspondientes a profesionales que: 1) no formaran parte de la docencia de Médicos Especialistas en Medicina de Familia y 2) no fueran MF en activo.
En las siete UDAFyC de Galicia hay 295 tutores y 298 MIR de MF, lo que hace una población total de 593 médicos. Con un margen de error de entre el 5% y 10%, la muestra estimada se sitúa en el intervalo de 84 a 248 encuestas completas.
A través de las UDAFyC se remitió el cuestionario por vía telemática para que respondieran de forma anónima, prescindiendo de datos identificativos de las/os participantes para garantizar la confidencialidad.
El estudio fue evaluado por el Comité de Ética de la Investigación de Santiago de Compostela el 18 de junio de 2019 (código de registro: 2019/297).
El instrumento de medida utilizado es una versión electrónica, realizada con la aplicación informática Google Form (Google LLC©), del cuestionario Physician Readiness to Manage Intimate Partner Violence Survey (PREMIS)14. Este cuestionario es una herramienta estandarizada internacionalmente, que está traducida, adaptada y validada para la atención primaria en España15. Integra cuestiones relacionadas con aspectos formativos y de nivel de conocimientos, opiniones/percepciones y actuaciones/prácticas de los profesionales que pueden llegar a intervenir con víctimas de VG.
Los datos fueron compilados y depurados con Microsoft Excel 2016 (Microsoft©). El análisis estadístico se realizó con el paquete estadístico SPSS versión 25 (IBM©).
Se analizaron variables pertenecientes a las Secciones I (perfil del participante), II (preparación: nivel de formación y conocimientos) y IV (acciones) del cuestionario PREMIS.
Se realizó un análisis descriptivo (frecuencia, porcentajes y media de respuestas) y comparativo mediante las pruebas de Mann-Whitney y de Kruskal-Wallis, al comprobar la distribución no normal de las muestras, para analizar las posibles diferencias entre grupos. La significación estadística se estableció en p < 0,05.
Al disponer los ítems tipo Likert del cuestionario PREMIS la opción de centralidad de carácter neutro, se procedió a recodificar las respuestas del cuestionario en tres grupos16: negativas, positivas y neutras (tabla 1). En ese proceso se tuvo en cuenta que el cuestionario utilizado contenía preguntas formuladas positivamente y otras negativamente.
| Recodificación de respuestas | ||
|---|---|---|
| Negativa | Neutra(opción de centralidad) | Positiva |
| - Nada preparada/o- Mínimamente preparada/o- Algo preparada/o | - Moderadamente preparada/o | - Preparada/o- Bien preparada/o- Muy bien preparada/o |
| - Nada- Muy poco- Un poco | - Moderadamente | - Lo justo- Bastante- Mucho |
| - Nunca- Rara vez | - Algunas veces | - Casi siempre- Siempre |
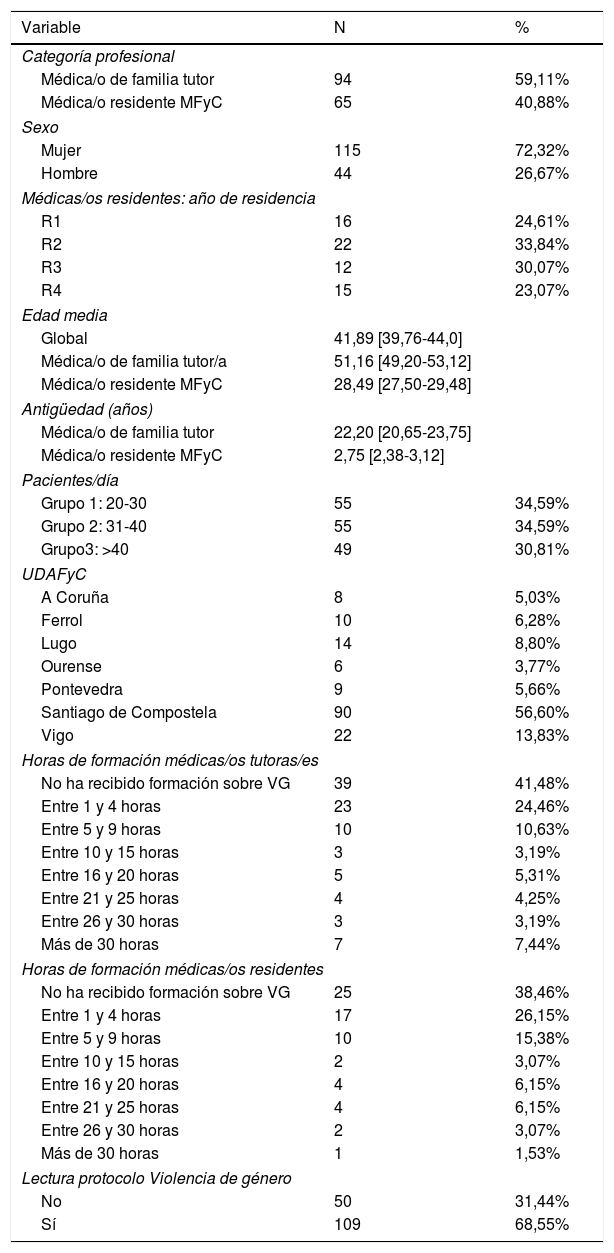
En total se recibieron 159 cuestionarios, lo que representa una tasa de respuesta del 22,9% y un margen de error del 6,7%, el 72,32% correspondía a mujeres, el 59,11% a médicas/os tutoras/es y el 40,88% a médicas/os residentes. La edad media fue de 41,89 años (IC 95%: 39,76-44,03). El resto de las características de la muestra están reflejadas en la tabla 2.
| Variable | N | % |
|---|---|---|
| Categoría profesional | ||
| Médica/o de familia tutor | 94 | 59,11% |
| Médica/o residente MFyC | 65 | 40,88% |
| Sexo | ||
| Mujer | 115 | 72,32% |
| Hombre | 44 | 26,67% |
| Médicas/os residentes: año de residencia | ||
| R1 | 16 | 24,61% |
| R2 | 22 | 33,84% |
| R3 | 12 | 30,07% |
| R4 | 15 | 23,07% |
| Edad media | ||
| Global | 41,89 [39,76-44,0] | |
| Médica/o de familia tutor/a | 51,16 [49,20-53,12] | |
| Médica/o residente MFyC | 28,49 [27,50-29,48] | |
| Antigüedad (años) | ||
| Médica/o de familia tutor | 22,20 [20,65-23,75] | |
| Médica/o residente MFyC | 2,75 [2,38-3,12] | |
| Pacientes/día | ||
| Grupo 1: 20-30 | 55 | 34,59% |
| Grupo 2: 31-40 | 55 | 34,59% |
| Grupo3: >40 | 49 | 30,81% |
| UDAFyC | ||
| A Coruña | 8 | 5,03% |
| Ferrol | 10 | 6,28% |
| Lugo | 14 | 8,80% |
| Ourense | 6 | 3,77% |
| Pontevedra | 9 | 5,66% |
| Santiago de Compostela | 90 | 56,60% |
| Vigo | 22 | 13,83% |
| Horas de formación médicas/os tutoras/es | ||
| No ha recibido formación sobre VG | 39 | 41,48% |
| Entre 1 y 4 horas | 23 | 24,46% |
| Entre 5 y 9 horas | 10 | 10,63% |
| Entre 10 y 15 horas | 3 | 3,19% |
| Entre 16 y 20 horas | 5 | 5,31% |
| Entre 21 y 25 horas | 4 | 4,25% |
| Entre 26 y 30 horas | 3 | 3,19% |
| Más de 30 horas | 7 | 7,44% |
| Horas de formación médicas/os residentes | ||
| No ha recibido formación sobre VG | 25 | 38,46% |
| Entre 1 y 4 horas | 17 | 26,15% |
| Entre 5 y 9 horas | 10 | 15,38% |
| Entre 10 y 15 horas | 2 | 3,07% |
| Entre 16 y 20 horas | 4 | 6,15% |
| Entre 21 y 25 horas | 4 | 6,15% |
| Entre 26 y 30 horas | 2 | 3,07% |
| Más de 30 horas | 1 | 1,53% |
| Lectura protocolo Violencia de género | ||
| No | 50 | 31,44% |
| Sí | 109 | 68,55% |
Preparación
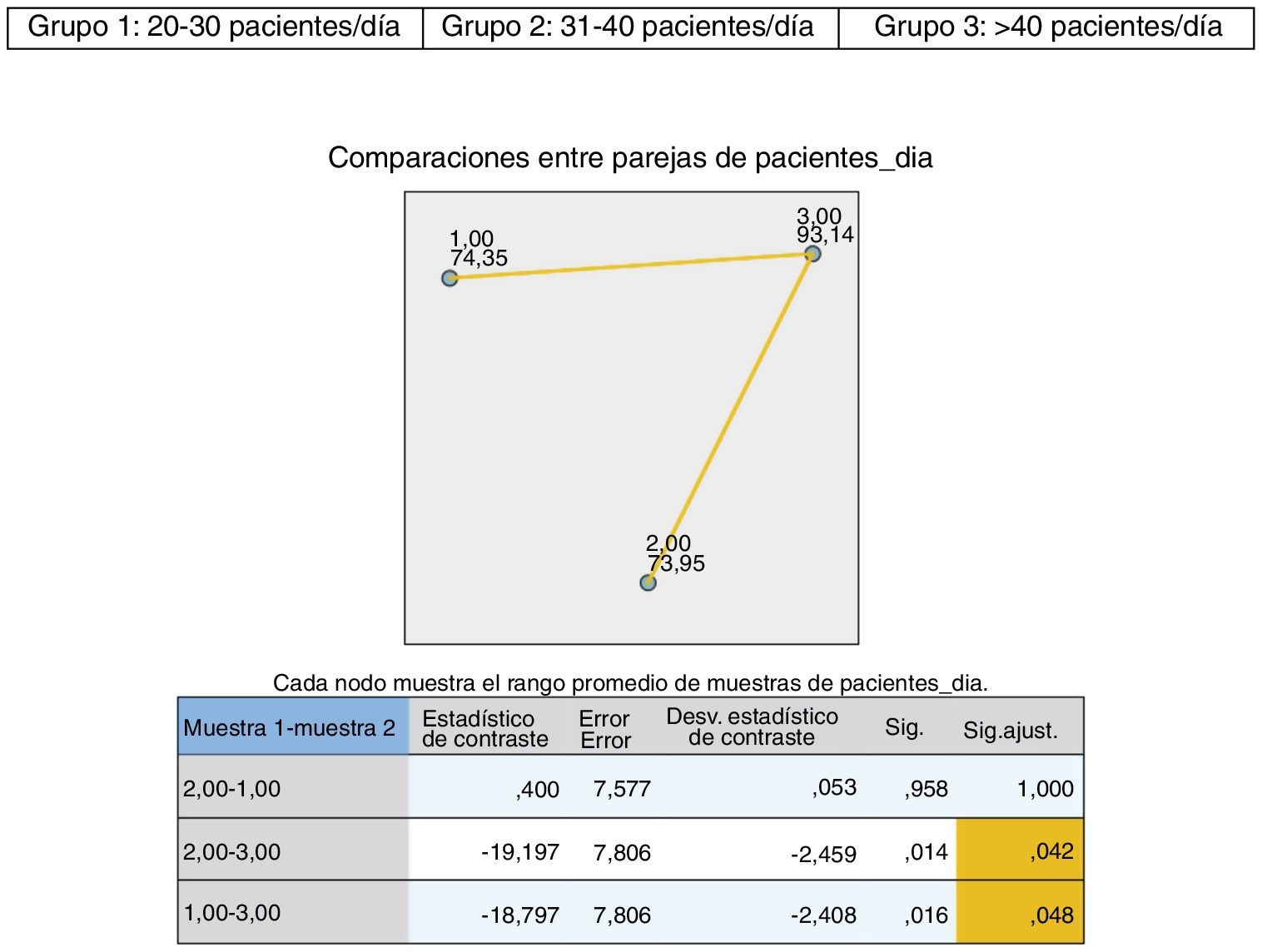
El 59,1% de las personas encuestadas refirieron una valoración negativa en cuanto a su formación sobre VG, obteniéndose peores resultados con significación estadística en aquellas/os profesionales con mayor número de pacientes/día (fig. 1).
No se encontraron diferencias estadísticamente significativas al comparar tutoras/es y residentes (tutoras/es = 56,4% vs. residentes 6 = 3,1%; p = 0,242), ni al realizar desagregaciones por género (mujeres = 56,8% vs. hombres = 57,4%; p = 0,171), año de residencia (R1 = 63,2%; R2 = 63,1%; R35 = 9,9%; R45 = 9,5%; p = 0,135), antigüedad (< 35 años = 63,1%; 35-44 años = 57,1%; 45-55 años = 56,3%; > 55 años = 56,6%; p = 0,340) o UDAFyC (A Coruña = 59,3%; Ferrol = 59,1%; Lugo = 58,7%; Ourense = 59,2%; Pontevedra = 58,6%; Santiago de Compostela = 58,9%; Vigo = 58,7%; p = 0,814).
La formación recibida más frecuente fueron los cursos de una a cuatro horas (al alcanzar el 42% entre los encuestados que recibieron formación en VG).
El 68,55% de las personas encuestadas refirieron haber consultado en algún momento el protocolo de VG.
El 47,8% refirió una valoración negativa sobre su preparación para realizar una anamnesis durante la atención médica de casos de VG.
El 38,4% consideró que no se encuentra preparada/o para para documentar la historia sobre VG y los hallazgos del examen físico en la historia clínica.
Conocimientos
El 27,7% alcanzó una valoración negativa en su nivel de conocimientos sobre VG, el 13,8% consiguió una valoración positiva, siendo el 58,5% restante valorado como neutro.
En los ítems que valoran la autopercepción sobre los conocimientos de los requerimientos legales en caso de VG, el 48,4% obtuvo una valoración negativa, el 32,7% neutra y el 18,9% positiva.
ExperienciaEl 56,6% de los participantes refirió no haber detectado ningún caso de VG en los últimos seis meses. Se encontraron diferencias estadísticamente significativas a favor de las personas que habían recibido formación sobre VG o que habían leído el protocolo de actuación sanitaria en estos casos (65,7% grupo sin formación vs. 49,4% grupo con formación; p < 0,01).
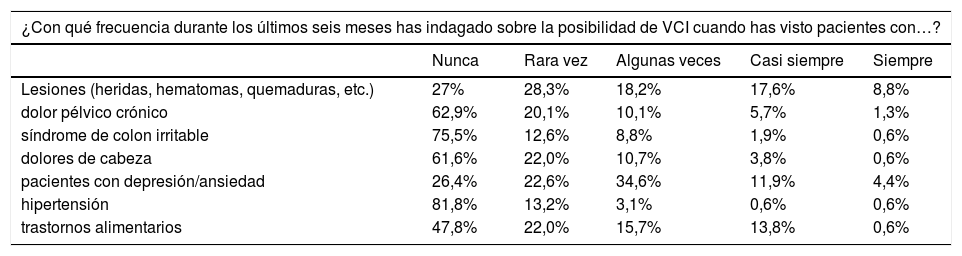
En la evaluación de la posibilidad de sospecha de VG en la práctica clínica, el 68,6% obtuvo resultados negativos, ya que «nunca» o «rara vez» pensaron o indagaron en la posibilidad de diagnosticar un caso de VG ante ciertos signos/síntomas clínicos (tabla 3). Es reseñable que aún ante lesiones de tipo físico (hematomas, heridas), el 55,3% indicó que «nunca» o «rara vez» sospecharon VG. En el 18,2% de las respuestas se encontró que «alguna vez» pensaron en este diagnóstico. El 17,6% respondió que «casi siempre» y el 8,8% «siempre» tienen en cuenta la posibilidad de VG en caso de lesión física.
| ¿Con qué frecuencia durante los últimos seis meses has indagado sobre la posibilidad de VCI cuando has visto pacientes con…? | |||||
|---|---|---|---|---|---|
| Nunca | Rara vez | Algunas veces | Casi siempre | Siempre | |
| Lesiones (heridas, hematomas, quemaduras, etc.) | 27% | 28,3% | 18,2% | 17,6% | 8,8% |
| dolor pélvico crónico | 62,9% | 20,1% | 10,1% | 5,7% | 1,3% |
| síndrome de colon irritable | 75,5% | 12,6% | 8,8% | 1,9% | 0,6% |
| dolores de cabeza | 61,6% | 22,0% | 10,7% | 3,8% | 0,6% |
| pacientes con depresión/ansiedad | 26,4% | 22,6% | 34,6% | 11,9% | 4,4% |
| hipertensión | 81,8% | 13,2% | 3,1% | 0,6% | 0,6% |
| trastornos alimentarios | 47,8% | 22,0% | 15,7% | 13,8% | 0,6% |
Ante la cuestión sobre como consideraban el tiempo disponible en su jornada laboral para el manejo de un caso de VG, el 56,6% consideró que era insuficiente.
DiscusiónEste es el primer estudio que se realiza en Galicia con el objetivo de analizar los conocimientos y experiencia sobre la VG en el ámbito de la atención primaria, y específicamente en tutoras/es médicas/os y MIR de la especialidad de medicina de familia.
Como ya se ha mencionado, el Pacto de Estado contra la Violencia de Género propone mejorar la detección precoz en los centros sanitarios, a través de una mayor formación especializada de las/os profesionales sanitarios. En este mismo sentido, la Organización Mundial de la Salud (OMS) indica que la formación del personal sanitario es fundamental para dar apoyo a las mujeres que son víctimas de VG17.
En este estudio se muestra que las/os médicas/os que recibieron formación específica sobre este problema y los que tenían conocimiento activo del protocolo de actuación ante la VG tuvieron mayor capacidad para detectar/diagnosticar en su práctica clínica diaria casos de VG. Estos resultados son concordantes con otros estudios publicados como el de Rodríguez-Blanes et al. que observó mayor probabilidad de hacer preguntas sobre VCI en profesionales con al menos 21 horas de formación, con conocimientos en las políticas y programas y con protocolos de actuación en su servicio18, por otra parte, Murillo et al., que incluyeron en la encuesta a trabajadores sociales y sexólogos, observaron también que a partir de las 21 horas de formación el nivel de preparación y conocimientos era superior19.
Los resultados indican que un porcentaje significativo de las médicas/os tutoras/es y MIR tienen una autopercepción deficiente sobre su preparación y conocimiento en este campo20, lo que concuerda con otros estudios realizados en atención primaria como el de Murillo et al., que también la mitad de la muestra no se consideraba suficientemente preparada19. Esta situación puede limitar su capacidad para dar una respuesta sanitaria temprana, rápida, personalizada y eficaz, como observaron Valdés-Sánchez et al. cuyo estudio basado también en un cuestionario confirmó la relación entre la baja detección de VCI y la baja autopercepción de conocimiento y la falta de formación21, que es lo deseable en los casos de VG. Ramsay et al., con un estudio realizado en AP en el Reino Unido observó que los profesionales con deficiente formación tienen escasa habilidad y confianza para diagnosticar y manejar de manera eficiente la VG22.
Los resultados también nos indican que a mayor presión asistencial (consultas con más de 40 pacientes/día) peor es la valoración sobre la formación en VG, por lo que este dato indica que este factor es una barrera importante en la asistencia a la VG en atención primaria, y detectado por un tercio de los profesionales encuestados en el estudio de Arredondo-Provecho et al., para identificar barreras para la detección de VCI23.
En este estudio se corrobora que existen dos pilares básicos en la atención a las mujeres víctimas de VG. Por un lado, la formación específica del personal médico, ya que favorece la sensibilización hacia este problema, y por otro la elaboración y difusión por parte de las instituciones sanitarias de protocolos y guías de actuación ante la VG en el ámbito sanitario24. Los resultados obtenidos indican la necesidad de afianzar la formación en VG y de fomentar el conocimiento activo del protocolo de actuación, ya que por muchos autores es identificado como el factor deficitario más importante en la detección de VG18,19,21,25, ya sea mediante su lectura o realizando sesiones divulgativas, por parte de todo el personal médico del primer nivel asistencial. Es lógico pensar que este tipo de actuaciones también serían necesarias en otros profesionales sanitarios, como puede ser el personal de enfermería26, su extensión al nivel hospitalario, y especialmente en los dispositivos de la atención de urgencias27.
En cuanto a las limitaciones del estudio se debe tener en cuenta que la cumplimentación del cuestionario PREMIS ha sido voluntaria, y teniendo en cuenta que requiere al menos 15 minutos28, es posible que se haya producido un sesgo de selección, de forma que las personas que cumplimenten la totalidad de las respuestas sean las más sensibilizadas dentro del grupo estudiado. En cambio, al haberse garantizado en todo momento el anonimato de las/os participantes y la confidencialidad, el posible sesgo de aceptación social se minimiza29.
En la extrapolación de los resultados al resto del personal médico de atención primaria también puede haber un efecto de selección, ya que la muestra obtenida para el estudio está formada por docentes y personal médico en formación, por lo que es de suponer que tengan una mayor predisposición hacia la integración en su conocimiento y quehacer diarios de aspectos emergentes30, como puede ser la asistencia sanitaria a la VG.
Aparentemente, la mejor estrategia para incrementar la detección de VG en las consultas de AP es la formación de los profesionales sanitarios. Por nuestra parte, desde la UDAFyC de Santiago de Compostela ya hemos implementado, con la colaboración del Instituto de Ciencias Forenses de la Facultad de Medicina de la Universidad de Santiago de Compostela, un primer curso este año para los residentes de las cuatro promociones de Medicina Familiar y Comunitaria, que ha permitido introducir la VG en el currículum formativo.
ConclusionesA pesar de las limitaciones referidas, el estudio aporta información sobre las debilidades en cuanto a los conocimientos y manejo de la VG por parte del personal de las UDAFyC, ya sea docente o en periodo de formación. Los datos indican que existe una limitada capacidad de las/los profesionales de las UDAFyC para diagnosticar/detectar casos de VG, existiendo diferencias relacionadas con el conocimiento del protocolo de actuación o la formación específica. La presión asistencial influye de forma negativa en el nivel de conocimiento y formación en VG, lo que implica la necesidad de medidas organizativas que modulen la carga asistencial.
Las acciones que se pueden y se deben implementar serían difundir de manera periódica, programar sesiones sobre el protocolo de asistencia en VG, dar formación sobre VG para tutoras/es y la inclusión de la formación en VG en el programa docente de la especialidad de medicina de familia. Se trata de actuaciones que se ajustan a las medidas del Pacto de Estado contra la Violencia de Género en el ámbito sanitario.
FinanciaciónLos autores no han recibido ninguna financiación para el desarrollo de este estudio.
Conflicto de interesesLos autores no declaran ningún conflicto de intereses en relación a este artículo.