En los pacientes con enfermedad arterial periférica que requieren intervenciones quirúrgicas la anemia se ha comprobado que puede ser un factor independiente de mal pronóstico tanto a corto como a medio plazo.
Pacientes y métodosRevisión retrospectiva de los pacientes intervenidos en cirugía vascular de forma consecutiva durante 2 meses en 12 unidades de cirugía vascular. Se analizan los factores de riesgo habituales y se valora la hemoglobina (Hb) preoperatoria. Con un seguimiento de 12 meses, se registran eventos cardiovasculares, muerte y cifras de Hb. El análisis de supervivencia con tablas de Kaplan-Meier y, posteriormente, análisis de regresión logística para evaluar los factores que pueden influir en la mortalidad.
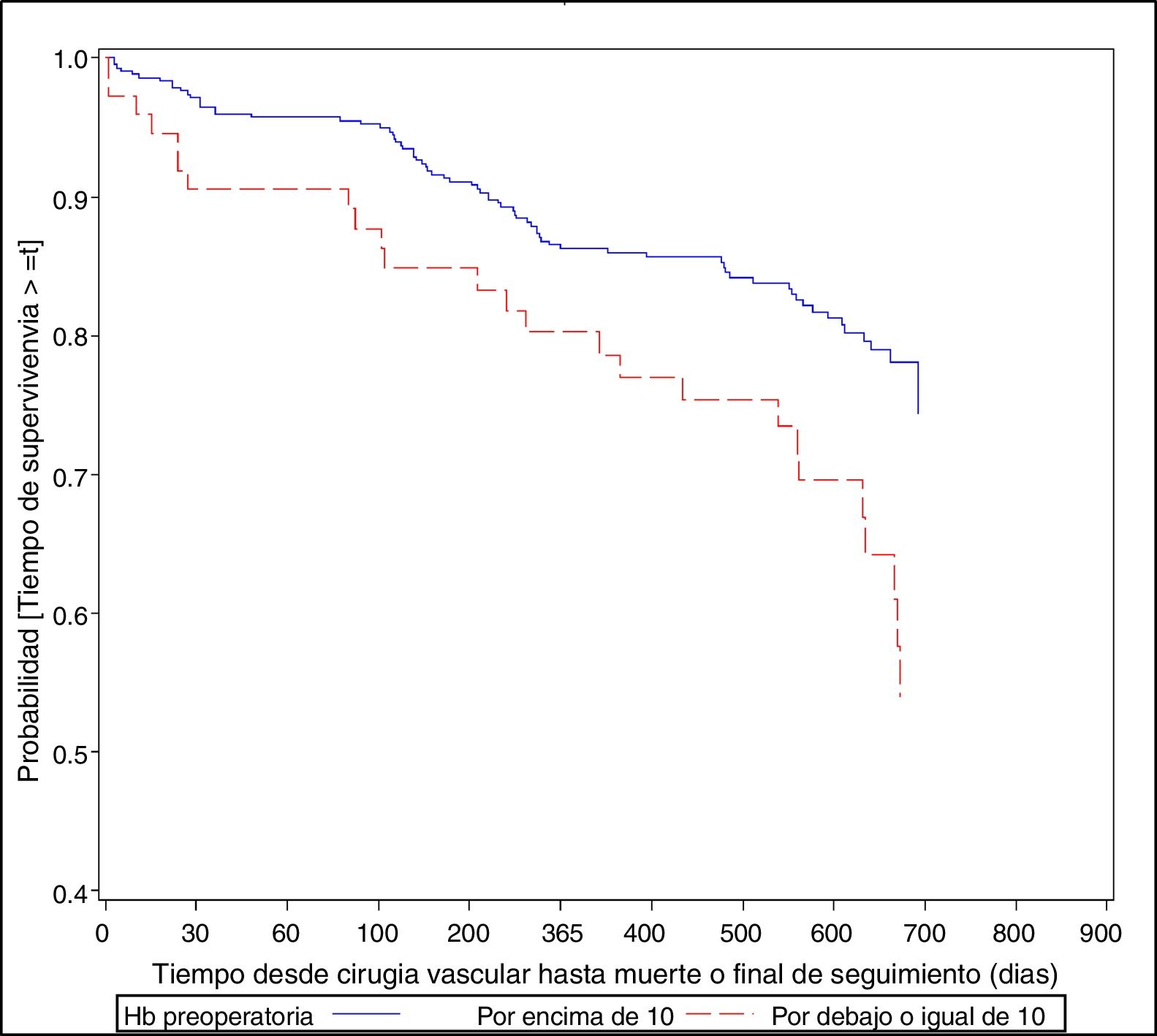
ResultadosEn 518 pacientes, la mortalidad al año es del 21% y los eventos cardiovasculares del 34%. La anemia preoperatoria fue del 63% en isquémicos y el 23% en aneurismas, siendo superior al año de la cirugía, el 68 y el 50%, respectivamente. Si la Hb preoperatoria es mayor de 10mg/dl, la supervivencia al año es mayor (96% vs. 90%), se producen menos eventos cardiovasculares y menos amputaciones (24% vs. 68%).
ConclusionesEn el análisis multivariante, las variables que influyeron en la mortalidad fueron la edad, la insuficiencia renal, la enfermedad pulmonar obstructiva crónica, la cardiopatía isquémica, haber presentado complicaciones hospitalarias, tener un evento cardiovascular. La Hb preoperatoria influye proporcionalmente, de manera que cada unidad de Hb que aumenta, disminuye la probabilidad de muerte 0,81 veces. Una anemia con Hb preoperatoria inferior a 10 se asocia a una mayor probabilidad de amputación de la extremidad y de fallecimiento.
In patients with peripheral artery disease requiring surgery, anaemia has been found to independently predict short and medium term higher morbidity and mortality.
Patients and methodsWe retrospectively studied all patients undergoing surgery, consecutively during 2months in 12 vascular surgery units. We analysed cardiovascular risk factors and preoperative haemoglobin. Statistical analysis was done with Kaplan-Meier for survival and logistic regression modelling to identify predictors of mortality.
Results518 patients were consecutively operated on in our vascular units, the mortality rate was 21% the first year and 34% for cardiovascular events. Preoperative anaemia was present in 63% of the ischemic patients and in 23% of the patients requiring aneurysm repair, one year after surgery it increased to 68% and 50% respectively.
When preoperative anaemia was superior to 10mg/dl, one year survival increased (96% vs. 90%), fewer cardiovascular events occurred and there were fewer amputations (24% vs. 68%).
ConclusionsOn multivariable analysis: age, renal failure, chronic lung disease, coronary artery disease, postoperative complications and previous cardiovascular events were associated with an increased risk mortality rate. Preoperative haemoglobin influenced proportionally such that for every 1mg /dl increase, the probability of mortality decreases by 0.81. Preoperative anaemia, especially when haemoglobin is inferior to 10mg/dl, is associated with an increased risk of death and amputation.
La anemia es una situación clínica frecuente en la población con enfermedad arterial periférica (EAP) que es intervenida por este motivo. La Organización Mundial de la Salud (OMS) define anemia como aquellos valores de hemoglobina (Hb) inferiores a 13mg/dl en hombres y 12mg/dl en mujeres1.
El déficit de Hb ha demostrado ser un elemento que influye negativamente en pacientes que presentan insuficiencia cardiaca2 o que son tratados mediante cirugía ortopédica3, abdominal4 y cirugía cardiaca5,6, aumentando la morbimortalidad. El estudio más extenso publicado sobre la influencia de la anemia preoperatoria en los resultados se basa en los datos del National Surgical Quality Improvement Program (NSQIP) del colegio americano de cirugía. Con una muestra de 227.425 pacientes intervenidos de cirugía mayor no cardiaca, demuestra que la anemia preoperatoria aumenta el riesgo de morbimortalidad a 30 días7.
No existen muchos estudios que evalúen la relación de la anemia y la evolución de los pacientes con EAP. Pero ya empieza a haber trabajos que corroboran dicha influencia negativa, sobre todo a corto plazo, en este tipo de pacientes.
Así se ha demostrado que en aquellos pacientes con EAP severa que deben ser intervenidos, niveles bajos de Hb preoperatoria aumentan la morbimortalidad a corto y medio plazo8-10. Incluso aquellos pacientes con EAP moderada que son seguidos en una consulta externa, la anemia multiplica por 2el riesgo de muerte11. Además, los niveles de Hb preoperatorios tienen una relación proporcional en la morbimortalidad postoperatoria12,13.
Hay que tener en cuenta que los pacientes que son intervenidos quirúrgicamente tienen riesgo de sangrado en cualquier tipo de cirugía pero especialmente en cirugía vascular. La anemia en el perioperatorio implica menos capacidad del organismo para afrontar la agresión quirúrgica. O en casos en que sea necesario el uso de transfusión de hemoderivados, hay que añadir las complicaciones propias de la transfusión a las inherentes al postoperatorio.
En los pacientes tratados mediante cirugía vascular, sobre todo aquellos que lo son por isquemia crítica, el tiempo entre el diagnóstico y la cirugía es siempre corto. Por lo tanto, los protocolos habituales que se aplican en las consultas preanestésicas para la corrección de la anemia antes de la cirugía no son útiles. Esto implica que las circunstancias clínicas obligan a intervenir pacientes con déficit de Hb que en otras condiciones, como puede ocurrir en la cirugía bariátrica o en la cirugía de recambio de cadera no se dan. Parece pues lógico que se deberían implementar protocolos específicos para los pacientes de cirugía vascular que pudieran corregir el déficit de Hb o preparar el organismo para afrontar las pérdidas de sangre con la mayor eficacia posible.
Se sabe que el déficit de Hb es factor de mal pronóstico a corto plazo y que en cirugía vascular dicho déficit está infratratado. Es necesario conocer si dicho factor negativo persiste en el medio plazo y, por tanto, sería conveniente tratarlo, si no en el perioperatorio, por lo menos en el postoperatorio.
El objetivo principal del estudio es evaluar la relación de los niveles de Hb preoperatoria con la aparición de eventos cardiovasculares, amputaciones o muerte en el primer año del postoperatorio en los pacientes con arteriopatía periférica que son intervenidos quirúrgicamente.
Pacientes y métodosPara ello se ha diseñado un estudio retrospectivo, descriptivo, observacional y multicéntrico con un seguimiento de un año. Se ha incluido a todos aquellos pacientes que han sido intervenidos de forma consecutiva en cirugía vascular durante 2 meses (entre el 1 de febrero y el 31 de marzo del 2014) en 12 unidades de cirugía vascular. Se ha excluido del análisis a aquellos tratados mediante cirugía de urgencias, cirugía carotídea, cirugía por isquemia aguda y también los reingresos durante el periodo de reclutamiento para evitar duplicidad de casos. Además, no se incluyó a los pacientes intervenidos por insuficiencia venosa o accesos para hemodiálisis.
En las 12 unidades donde se han recogido los datos se han aplicado los protocolos habituales de actuación de cada una de ellas, tanto para el diagnóstico, el tratamiento de la anemia como en el protocolo de seguimiento.
Se han recogido las variables habituales, los factores de riesgo cardiovascular y las enfermedades asociadas. Tabaquismo: los fumadores activos y exfumadores. Enfermedad pulmonar obstructiva crónica (EPOC): los que toman broncodilatadores. Hipertensión arterial: los conocidos hipertensos o que toman fármacos antihipertensivos. Diabetes mellitus (DM): aquellos con antecedentes de DM o que tomen antidiabéticos por vía oral o insulina. Dislipidemia: los pacientes con dicho antecedente conocido en su historia clínica o que reciben tratamiento hipolipidemiante. La cardiopatía isquémica se ha considerado como variable dicotómica, definiéndola como aquellos con antecedente de infarto agudo de miocardio o angina o portadores de stent/angioplastia o cirugía revascularizadora coronaria. Respecto a la insuficiencia renal, se ha registrado como creatinina plasmática (mg/dl) normal o patológica según los parámetros de cada hospital.
Además, se ha registrado el diagnóstico de la enfermedad por la cual han sido intervenidos, ya sea aneurismática o arteriopatía periférica isquémica y el tipo de cirugía realizada (tabla 1). Las determinaciones de Hb se han realizado en el preoperatorio, intraoperatorio, postoperatorio inmediato y en el seguimiento en consultas externas durante al menos el primer año. Para el análisis del seguimiento de los niveles de Hb se ha considerado el último valor disponible.
Entre febrero y marzo del 2016 se revisaron las historias clínicas de los pacientes y se recogieron los datos de Hb y la aparición de eventos cardiovasculares mayores o muerte. No se han recogido datos de reintervenciones o reingresos durante el periodo de seguimiento.
La definición de eventos cardiovasculares utilizada es la habitual en la literatura. Evento cardiaco o coronario cuando hay angina inestable o de reposo, infarto agudo de miocardio, insuficiencia cardiaca aguda o crónica que requiera que requiera intervencionismo o ingreso por descompensación. Evento cerebral cuando se produzca un accidente isquémico transitorio o accidente cerebrovascular en cualquiera de sus manifestaciones. Evento vascular periférico es cualquier episodio isquémico en extremidades inferiores (EEII) que requiera intervencionismo o ingreso, rotura de aneurisma de aorta o periférico o cualquier amputación. No se contabilizan como eventos periféricos los casos de reintervención por otras causas como hematomas o infecciones de herida quirúrgica. Tampoco se contabilizan como eventos periféricos las amputaciones realizadas como primera cirugía o aquellas amputaciones diferidas tras revascularizaciones durante el ingreso.
En cuanto a la muerte, se ha registrado muerte cardiovascular si se ha producido por un evento cardiovascular ya sea cardiaco, cerebral o periférico. Muerte no cardiovascular cuando no ha sido debida a causa cardiovascular.
El análisis descriptivo de los datos se ha realizado en función del tipo de variable. Se ha hecho una determinación de curvas ROC para intentar discriminar el punto de corte de Hb preoperatoria que pudiera influir en la evolución de los pacientes. El análisis de supervivencia se ha llevado a cabo con estimadores de Kaplan-Meier y test de log-rank para comparación de curvas. El análisis bivariante con t-test o ANOVA, en caso de normalidad de las variables, y test no paramétrico, en caso de no normalidad (test de Wilcoxon o Mann-Whitney). Las variables categóricas con tablas de contingencia (chi al cuadrado o Fisher). Las variables con una p < 0,10 en el análisis bivariante entraron a formar parte en el modelo multivariable. El análisis multivariable ha pretendido evaluar los factores que pueden influir en la mortalidad o en la aparición de eventos cardiovasculares. La significación estadística asumida ha sido del 5% y el paquete estadístico utilizado ha sido SAS versión 9.2.
ResultadosSe incluyó inicialmente a 530 pacientes. Durante el seguimiento más allá del postoperatorio inmediato, no se realizaron determinaciones de Hb en 12 pacientes, por lo que el análisis se ha hecho con los 518 que tuvieron al menos una determinación de Hb en el año posterior a la cirugía. El seguimiento medio ha sido de 14,5 meses.
La mortalidad global al año ha sido del 21,4% (111/518), siendo el 4,1% la mortalidad postoperatoria. El 34,2% (177/518) de los pacientes han presentado algún evento cardiovascular el primer año desde la cirugía, siendo la mayoría de ellos periféricos (74,4%), el 28,5% coronarios y el 7,5% cerebrales.
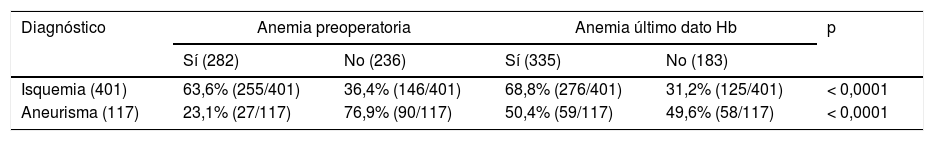
La prevalencia global de anemia preoperatoria ha sido del 54,4% (282/518), siendo del 63,6% (255/401) para los pacientes con isquemia de EEII y del 23,1% (27/117) para los que presentaban aneurismas. Esta prevalencia está aumentada al año, siendo la global del 64,7% (335/518), del 68,8% (276/401) en los isquémicos y del 50,4%(59/117) en los pacientes intervenidos por aneurisma, siendo estas diferencias significativas (tabla 2).
Prevalencia de anemia preoperatoria y en el seguimiento según diagnóstico
| Diagnóstico | Anemia preoperatoria | Anemia último dato Hb | p | ||
|---|---|---|---|---|---|
| Sí (282) | No (236) | Sí (335) | No (183) | ||
| Isquemia (401) | 63,6% (255/401) | 36,4% (146/401) | 68,8% (276/401) | 31,2% (125/401) | < 0,0001 |
| Aneurisma (117) | 23,1% (27/117) | 76,9% (90/117) | 50,4% (59/117) | 49,6% (58/117) | < 0,0001 |
Durante el primer año se han registrado 90 fallecimientos de un total de 111. Todos los pacientes supervivientes tienen una determinación de Hb más allá de los 12 meses. La prevalencia de anemia en este grupo de pacientes que han sobrevivido más de un año ha sido del 57,3% (245/428), similar a la preoperatoria.
Se realizó un análisis con curvas ROC con el objetivo de determinar el nivel de Hb que mejor nos podría discriminar la supervivencia de los pacientes. Ese valor fue de 10mg/dl (test de Youden; área bajo la curva 0,75). Un 15,1% de los pacientes tuvieron una Hb menor o igual a 10 en el preoperatorio.
De los pacientes con Hb menor o igual a 10, el 63% (49/78) presentó una amputación; en cambio, solo el 25% (108/440) de los que tenían Hb superior a 10 fueron amputados (p < 0,0001).
No se halla significación estadística cuando se comparan los niveles de Hb con la presencia de algún evento vascular ni tampoco cuando se comparan con algún evento periférico que son los más frecuentes.
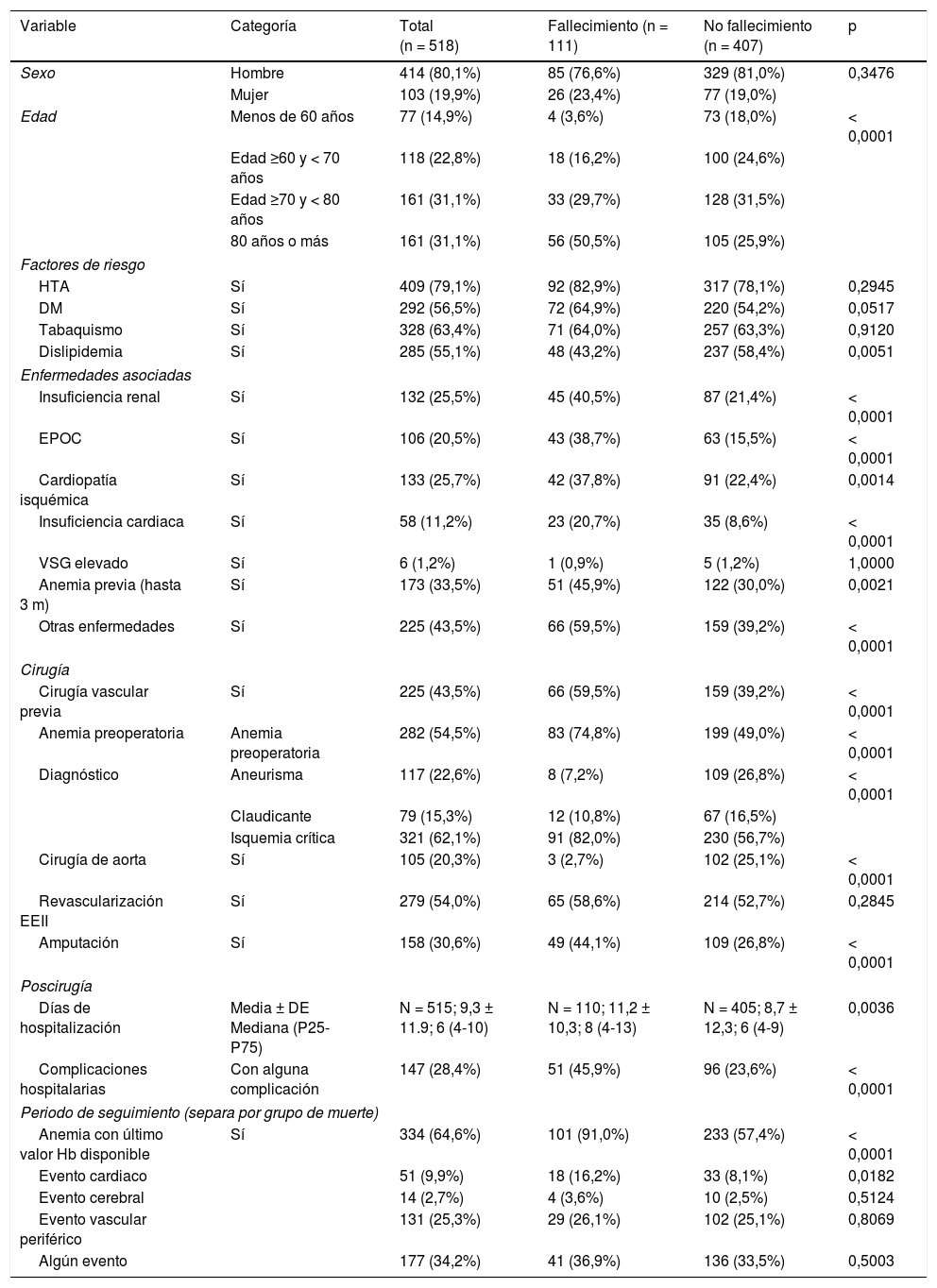
La curva de supervivencia que analiza el tiempo transcurrido desde la cirugía vascular hasta el último seguimiento o la muerte del paciente, indicó que hay diferencias significativas en función del valor Hb (≤ 10g/dl vs. > 10g/dl), de manera que valores de Hb ≤ 10 están asociados a una reducción de la supervivencia (p < 0,0031); a los 30 días tras la cirugía vascular es del 90,5% vs. 96,4% y al año del 78,6% vs. 86,2%, respectivamente (fig. 1).
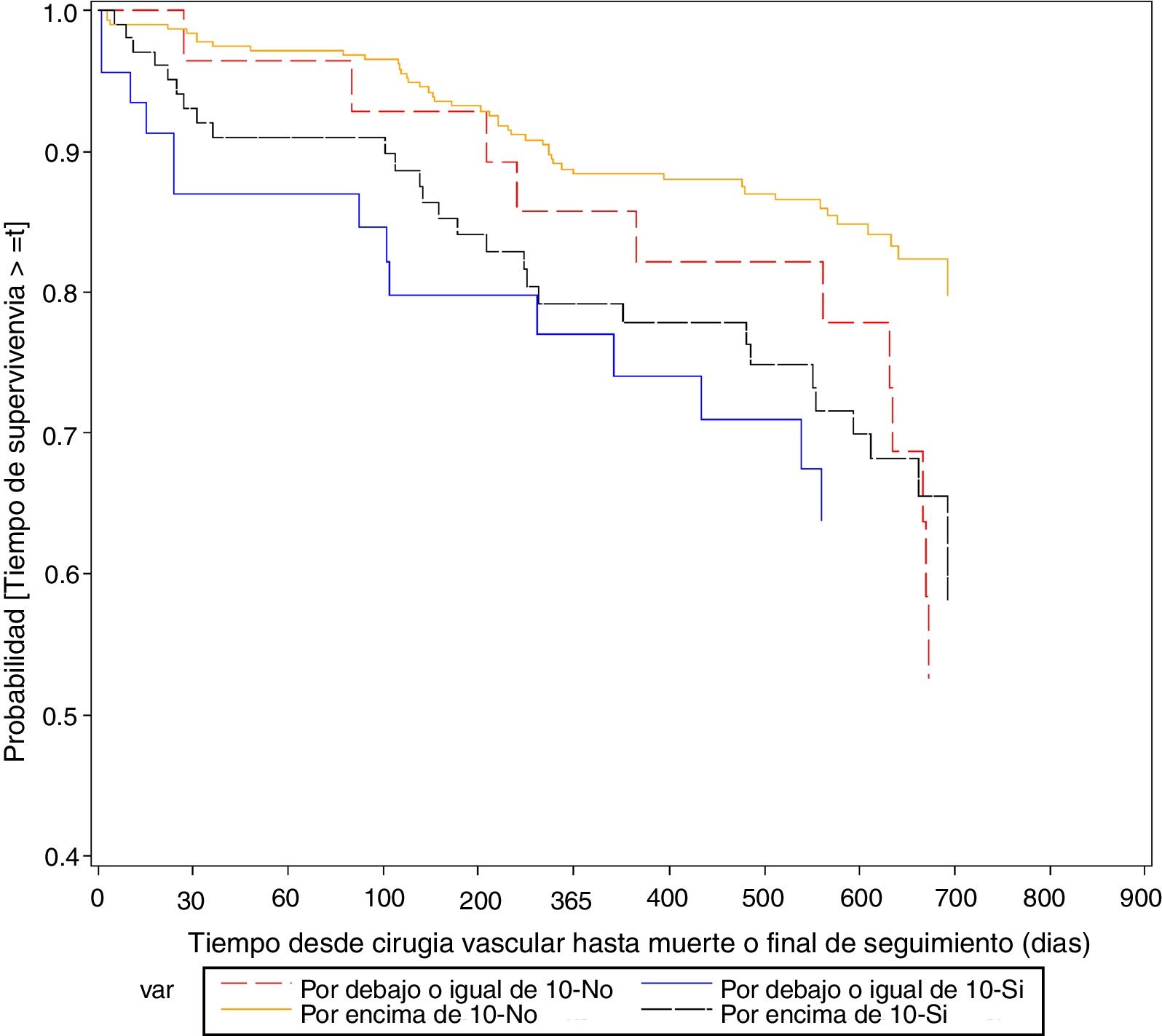
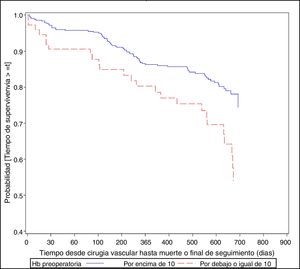
Por lo que respecta a la curva de supervivencia que analiza los eventos cardiovasculares, en general se observa una mayor supervivencia en los pacientes con Hb >10 (p = 0,0201), si bien el hecho de haber presentado un evento en el seguimiento y tener Hb < 10 tiene peor supervivencia. En pacientes sin evento vascular y Hb < 10 se produce una drástica disminución de la supervivencia a los 30 días (serían pacientes mayoritariamente con muerte inmediata de causa no cardiovascular) (fig. 2).
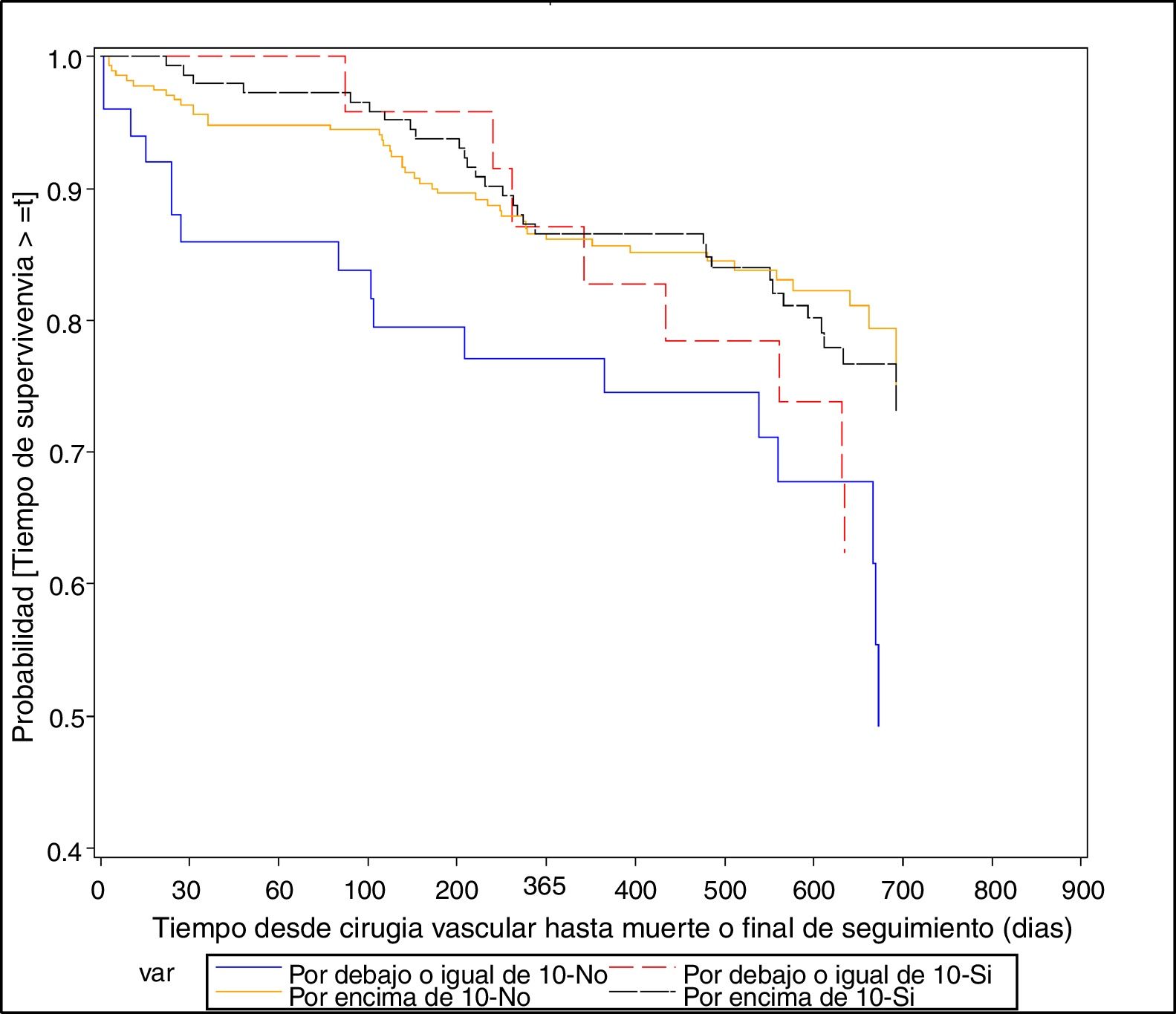
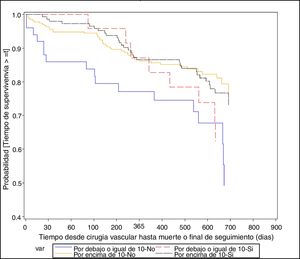
En cuanto a la curva de supervivencia de los pacientes amputados, los resultados son ligeramente diferentes de los anteriores. Se observa una mayor supervivencia en pacientes no amputados que en los amputados (p = 0,0004), pero, además, dentro de cada grupo (amputado/no amputado) se observa una mayor supervivencia en pacientes con Hb mayor a 10mg/dl (fig. 3).
En el análisis univariante de los datos se introdujeron todas las variables a estudio (tabla 3) y aquellas que resultaron significativas fueron introducidas en un modelo de regresión logística multivariante (tabla 4). Las variables que influyen en la aparición de muerte son la edad, insuficiencia renal crónica, EPOC, la cardiopatía isquémica, haber presentado complicaciones hospitalarias y los eventos cardiacos durante el seguimiento. En cuanto a la Hb preoperatoria, se comprueba que por cada unidad de Hb preoperatoria aumentada, la probabilidad de muerte es 0,817 veces menor. También se ha hallado un factor protector de muerte que es la dislipidemia (OR 0,45).
Análisis univariante de los posibles factores de riesgo de muerte
| Variable | Categoría | Total (n = 518) | Fallecimiento (n = 111) | No fallecimiento (n = 407) | p |
|---|---|---|---|---|---|
| Sexo | Hombre | 414 (80,1%) | 85 (76,6%) | 329 (81,0%) | 0,3476 |
| Mujer | 103 (19,9%) | 26 (23,4%) | 77 (19,0%) | ||
| Edad | Menos de 60 años | 77 (14,9%) | 4 (3,6%) | 73 (18,0%) | < 0,0001 |
| Edad ≥60 y < 70 años | 118 (22,8%) | 18 (16,2%) | 100 (24,6%) | ||
| Edad ≥70 y < 80 años | 161 (31,1%) | 33 (29,7%) | 128 (31,5%) | ||
| 80 años o más | 161 (31,1%) | 56 (50,5%) | 105 (25,9%) | ||
| Factores de riesgo | |||||
| HTA | Sí | 409 (79,1%) | 92 (82,9%) | 317 (78,1%) | 0,2945 |
| DM | Sí | 292 (56,5%) | 72 (64,9%) | 220 (54,2%) | 0,0517 |
| Tabaquismo | Sí | 328 (63,4%) | 71 (64,0%) | 257 (63,3%) | 0,9120 |
| Dislipidemia | Sí | 285 (55,1%) | 48 (43,2%) | 237 (58,4%) | 0,0051 |
| Enfermedades asociadas | |||||
| Insuficiencia renal | Sí | 132 (25,5%) | 45 (40,5%) | 87 (21,4%) | < 0,0001 |
| EPOC | Sí | 106 (20,5%) | 43 (38,7%) | 63 (15,5%) | < 0,0001 |
| Cardiopatía isquémica | Sí | 133 (25,7%) | 42 (37,8%) | 91 (22,4%) | 0,0014 |
| Insuficiencia cardiaca | Sí | 58 (11,2%) | 23 (20,7%) | 35 (8,6%) | < 0,0001 |
| VSG elevado | Sí | 6 (1,2%) | 1 (0,9%) | 5 (1,2%) | 1,0000 |
| Anemia previa (hasta 3 m) | Sí | 173 (33,5%) | 51 (45,9%) | 122 (30,0%) | 0,0021 |
| Otras enfermedades | Sí | 225 (43,5%) | 66 (59,5%) | 159 (39,2%) | < 0,0001 |
| Cirugía | |||||
| Cirugía vascular previa | Sí | 225 (43,5%) | 66 (59,5%) | 159 (39,2%) | < 0,0001 |
| Anemia preoperatoria | Anemia preoperatoria | 282 (54,5%) | 83 (74,8%) | 199 (49,0%) | < 0,0001 |
| Diagnóstico | Aneurisma | 117 (22,6%) | 8 (7,2%) | 109 (26,8%) | < 0,0001 |
| Claudicante | 79 (15,3%) | 12 (10,8%) | 67 (16,5%) | ||
| Isquemia crítica | 321 (62,1%) | 91 (82,0%) | 230 (56,7%) | ||
| Cirugía de aorta | Sí | 105 (20,3%) | 3 (2,7%) | 102 (25,1%) | < 0,0001 |
| Revascularización EEII | Sí | 279 (54,0%) | 65 (58,6%) | 214 (52,7%) | 0,2845 |
| Amputación | Sí | 158 (30,6%) | 49 (44,1%) | 109 (26,8%) | < 0,0001 |
| Poscirugía | |||||
| Días de hospitalización | Media ± DE Mediana (P25-P75) | N = 515; 9,3 ± 11.9; 6 (4-10) | N = 110; 11,2 ± 10,3; 8 (4-13) | N = 405; 8,7 ± 12,3; 6 (4-9) | 0,0036 |
| Complicaciones hospitalarias | Con alguna complicación | 147 (28,4%) | 51 (45,9%) | 96 (23,6%) | < 0,0001 |
| Periodo de seguimiento (separa por grupo de muerte) | |||||
| Anemia con último valor Hb disponible | Sí | 334 (64,6%) | 101 (91,0%) | 233 (57,4%) | < 0,0001 |
| Evento cardiaco | 51 (9,9%) | 18 (16,2%) | 33 (8,1%) | 0,0182 | |
| Evento cerebral | 14 (2,7%) | 4 (3,6%) | 10 (2,5%) | 0,5124 | |
| Evento vascular periférico | 131 (25,3%) | 29 (26,1%) | 102 (25,1%) | 0,8069 | |
| Algún evento | 177 (34,2%) | 41 (36,9%) | 136 (33,5%) | 0,5003 | |
Análisis multivariante de regresión logística
| OR | IC 95% | |||
|---|---|---|---|---|
| Edad | 80 años o más vs. menos de 60 años | 7,922 | 2,610 | 24,043 |
| Edad ≥60 y < 70 años vs. menos de 60 años | 4,008 | 1,200 | 13,391 | |
| Edad ≥70 y < 80 años vs. menos de 60 años | 3,734 | 1,198 | 11,644 | |
| Hb preoperatoria | 0,817 | 0,712 | 0,937 | |
| Dislipidemia | 0,455 | 0,270 | 0,768 | |
| Insuficiencia renal | 2,176 | 1,247 | 3,795 | |
| EPOC | 2,921 | 1,632 | 5,228 | |
| Cardiopatía isquémica | 2,071 | 1,185 | 3,620 | |
| Tipo intervención | Amputación vs. revascularización EEII | 1,205 | 0,683 | 2,126 |
| Cirugía aorta vs. revascularización EEII | 0,123 | 0,036 | 0,424 | |
| Complicaciones hospitalarias | Con alguna complicación vs. sin complicaciones | 2,469 | 1,445 | 4,217 |
| Evento cardiaco durante el seguimiento | 2,208 | 1,044 | 4,673 | |
Uno de cada 3pacientes que tiene que ser intervenido de cirugía mayor no cardiaca está anémico7. En el caso de pacientes con EAP severa que tienen que ser intervenidos, todavía es más elevada. En nuestro trabajo es del 54% pero en trabajos con una muestra similar se han comunicado prevalencias del 4714, el 4915, el 5313, el 6516, el 708 o el 75%9, por lo que la anemia es una situación clínica a tener en cuenta en este tipo de pacientes. Además, hemos observado que la prevalencia de anemia es significativamente superior al año respecto al preoperatorio, tanto en el global de la serie como en los subgrupos según el diagnóstico. No hemos hallado ningún trabajo que informe de este dato. En cualquier caso demuestra que la anemia en este tipo de pacientes está infratratada.
Hemos concluido que la mortalidad postoperatoria y a medio plazo es superior en los pacientes con Hb preoperatoria menor o igual a 10mg/dl que en los no anémicos. Uno de los primeros trabajos que publicó esta asociación en 1.363 pacientes tratados mediante cirugía vascular abierta reporta que la mortalidad postoperatoria es 4,8 veces superior en los pacientes con anemia severa y 6,1 veces superior a los 5 años, si bien se trata de un estudio retrospectivo17. El mismo resultado obtiene en una serie de 101 pacientes tratados mediante angioplastias periféricas con un seguimiento de 14 meses16.
Curiosamente, en un trabajo con 64 aneurismas intervenidos mediante endoprótesis vasculares, con una prevalencia de anemia del 32% y un seguimiento de 5 años, concluyen que los pacientes anémicos tienden a tener un peor pronóstico pero no llegan a la significación estadística18. Sin embargo, en otra serie retrospectiva con 224 casos, criterios de inclusión muy similares y con un seguimiento de 2 años, concluyen que la mortalidad de los pacientes con anemia preoperatoria es superior a la de los pacientes no anémicos19.
Si bien estos trabajos son retrospectivos, existen publicadas 2series prospectivas que tratan este tema. La primera es un registro prospectivo (COPART registry) de 925 pacientes hospitalizados por primera vez por EAP; con un seguimiento de un año demuestra que la anemia es un predictor independiente de mortalidad a un año10. La segunda es un registro prospectivo (registro FRENA) de 1663 pacientes que han presentado algún evento vascular periférico, seguidos en consulta externa, donde con una media de seguimiento de 18 meses se concluye que la anemia aumenta 2,32 veces la probabilidad de muerte11.
Se han publicado recientemente los resultados de un registro prospectivo, observacional y multicéntrico (22 hospitales) con unos criterios de inclusión y exclusión muy similares a los nuestros. Con 2.976 pacientes intervenidos y con resultados a 30 días concluyen que las transfusiones perioperatorias son un factor independiente predictor de morbimortalidad. En el análisis de regresión logística afirman que la anemia preoperatoria multiplica por 4,15 el riesgo de presentar una transfusión en el perioperatorio20.
Además, hemos encontrado que la mortalidad es proporcional a los niveles de Hb preoperatoria. Nuestros resultados dicen que por cada unidad (g/dl) de Hb preoperatoria menos, aumenta 1,2 veces la probabilidad de muerte. Esto concuerda con un estudio retrospectivo realizado con 360 pacientes intervenidos por EAP. El riesgo de muerte a 30 días es 1,5 veces superior13. Muy similares conclusiones obtienen tanto el grupo de Desormais et al.10 como una publicación reciente donde se analiza a 5.081 pacientes intervenidos por isquemia crítica de las EEII8.
Por lo que respecta a los eventos cardiovasculares, en nuestro trabajo no hemos podido demostrar asociación con niveles bajos de Hb preoperatoria. Los datos publicados a este respecto del registro FRENA coinciden con los nuestros11. Si bien el registro del NSQIP demuestra que en 31.857 pacientes intervenidos por arteriopatía periférica, los eventos cardiovasculares en el postoperatorio inmediato son el doble en los pacientes anémicos14. Y Oshin y Torella, en su estudio retrospectivo con 360 pacientes intervenidos de cirugía arterial reconstructiva periférica, demuestran que por cada g/dl que disminuye la Hb preoperatoria, aumenta 1,2 veces la probabilidad de presentar un evento cardiovascular en el postoperatorio13. Resultados similares se obtienen en la serie de Dunkelgrun et al.17, quienes afirman que la aparición de eventos cardiovasculares a 30 días y a 5 años es proporcional a la severidad de la anemia preoperatoria.
Se obtienen resultados significativos en el análisis de los eventos cardiovasculares en general, no así con los eventos periféricos. Con ello no pretendemos igualar la importancia clínica de los 3tipos de eventos cardiovasculares, ni siquiera analizar las implicaciones que tiene cada uno de ellos. Nuestros datos señalan que la Hb preoperatoria parece que puede influir en la aparición de cualquier tipo de evento sin entrar a valorar las diferentes implicaciones clínicas de cada uno, aunque es evidente que los eventos implican actuaciones clínicas que no se darían en caso de que no se produjeran.
Hemos hallado una clara asociación entre Hb ≤ 10 en el preoperatorio y la amputación durante el primer año. Estos resultados son totalmente coincidentes con trabajos similares. Los pacientes con anemia preoperatoria tienen tasas superiores de amputación en el primer año según el registro COPART10. En pacientes tratados mediante revascularización endovascular por arteriopatía periférica severa, los que tienen anemia severa preoperatoria tienen una probabilidad 5 veces superior de presentar una amputación en los 14 meses posteriores a la cirugía16. Y un extenso y reciente estudio con 41.882 pacientes intervenidos por EAP refrenda estos resultados. Con un seguimiento de más de 2años la probabilidad de amputación es 1,2 veces superior en aquellos pacientes con anemia21. Un estudio reciente y muy extenso, con 5.081 pacientes intervenidos de bypass por arteriopatía periférica concluye que los pacientes con anemia severa (definida como hematocrito < 29%) tienen una probabilidad 1,6 veces mayor de presentar una amputación comparados con los no anémicos8. Los resultados de un trabajo con 672 pacientes intervenidos por isquemia grave y seguidos durante 2 años también demuestran que un hematocrito inferior al 30% multiplica por 2,5 el riesgo de presentar una amputación. Esta serie es la base para elaborar la escala de riesgo escala de riesgo en isquemia crítica de Valladolid (ERICVA), que con una serie de parámetros clínicos y analíticos calcula el riesgo de presentar una amputación a corto y medio plazo22.
Curiosamente, los resultados publicados del registro FRENA afirman que parece que los pacientes anémicos tienen más riesgo de presentar una amputación. Sin embargo, en el análisis multivariante no adquiere significación estadística. Esta diferencia respecto a los otros estudios se podría explicar por el hecho de que en los pacientes del registro FRENA hay un elevado porcentaje de pacientes en fase de claudicación intermitente que constituye un estadio menos evolucionado de la arteriopatía periférica11.
En el análisis multivariante, la dislipidemia aparece como factor protector de mortalidad. Consideramos que este dato probablemente está relacionado, más que con la dislipidemia, con la toma de estatinas. Podemos asumir que casi todos los pacientes con arteriopatía periférica y diagnóstico de dislipidemia toman estatinas. Así quedaría explicado este efecto protector. No hay muchos estudios que hayan analizado este dato, pero en una serie de 711 aneurismas de aorta abdominal intervenidos mediante endoprótesis vasculares con un seguimiento de más de 4 años, encuentran que el uso de estatinas es un factor protector de mortalidad23.
No está bien estudiado el impacto que tendría un adecuado tratamiento de la anemia en el perioperatorio, ya sea antes o después de la cirugía en los pacientes que son intervenidos. Además, no existen estudios que tengan este parámetro como objetivo primario en pacientes con arteriopatía periférica. Bodewes et al. demuestran que en pacientes tratados mediante cirugía de bypass en EEII las transfusiones en el postoperatorio (en pacientes con niveles similares de Hb preoperatoria) no mejoran la morbimortalidad8. Un trabajo realizado en 134 pacientes tratados mediante cirugía de recambio valvular compara a 75 pacientes a los que se les administra eritropoyetina y hierro por vía intravenosa en el preoperatorio con 59 pacientes que no reciben tratamiento. Demuestra que el grupo de tratamiento tiene mejor supervivencia postoperatoria, menor número de transfusiones y hospitalizaciones más cortas24.
En Reino Unido, hay en marcha un pionero y ambicioso estudio (CAVIAR Study) para analizar el efecto en la morbimortalidad postoperatoria que tendría el tratamiento de la anemia preoperatoria en los pacientes con arteriopatía periférica. Se trata de un estudio de casos (no tratamiento) y controles (hierro intravenoso) donde se pretende reclutar a 150 pacientes y cuyos resultados se verán en los próximos años25.
El hecho de que la prevalencia de anemia sea superior al año que en el periodo preoperatorio indica que probablemente hay un déficit de tratamiento de dicha anemia. Una revisión completa del tema en el paciente quirúrgico recomienda que se debería realizar un estudio etiológico y un tratamiento adecuado de la anemia en el preoperatorio de todos los pacientes quirúrgicos26.
Aunque creemos que nuestro trabajo demuestra de forma clara que la anemia está infratratada, tiene algunas limitaciones. En primer lugar, se trata de un estudio retrospectivo. A pesar de la influencia que, a la vista de nuestros resultados, tiene el hecho de presentar una amputación, no se han analizado las amputaciones realizadas durante el periodo de seguimiento. No se ha analizado la etiología de la anemia, que es lo que se recomienda en la mayoría de los algoritmos para decidir cuál es el tipo de tratamiento más adecuado. Y, por último, a pesar de tratarse de una serie extensa y de que la mayoría de los pacientes tiene una determinación de Hb más allá de un año tras la cirugía, la determinación de Hb se ha hecho en diferentes tiempos.
Por tanto, de los resultados de nuestro estudio podemos afirmar que, de los pacientes intervenidos por arteriopatía periférica, al año, uno de cada 5ha fallecido y uno de cada 3ha presentado un evento cardiovascular grave. Además, la prevalencia de anemia es superior un año después de la intervención. La Hb menor o igual a 10mg/dl se asocia a una mayor mortalidad al año y especialmente a una elevada probabilidad de presentar una amputación. La Hb preoperatoria influye en la mortalidad de forma gradual de manera que por cada unidad (g/dl) que aumenta la probabilidad de muerte es 0,8 veces menor.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.