Antipsicóticos convencionales y atípicos (y II)
Tras revisar en la primera parte de este artículo (farmacia profesional. 2006;20(10)73-8), las características generales de los diferentes tipos de antipsicóticos, se aborda en esta segunda y última entrega el apartado correspondiente a sus indicaciones y efectos secundarios.
Como se señaló en la primera entrega de este artículo, el arsenal farmacológico disponible para el tratamiento de la esquizofrenia es muy amplio y heterogéneo, por ello es importante precisar al máximo las indicaciones y los efectos adversos de cada una de las moléculas utilizadas.
Indicaciones y uso de los antipsicóticos
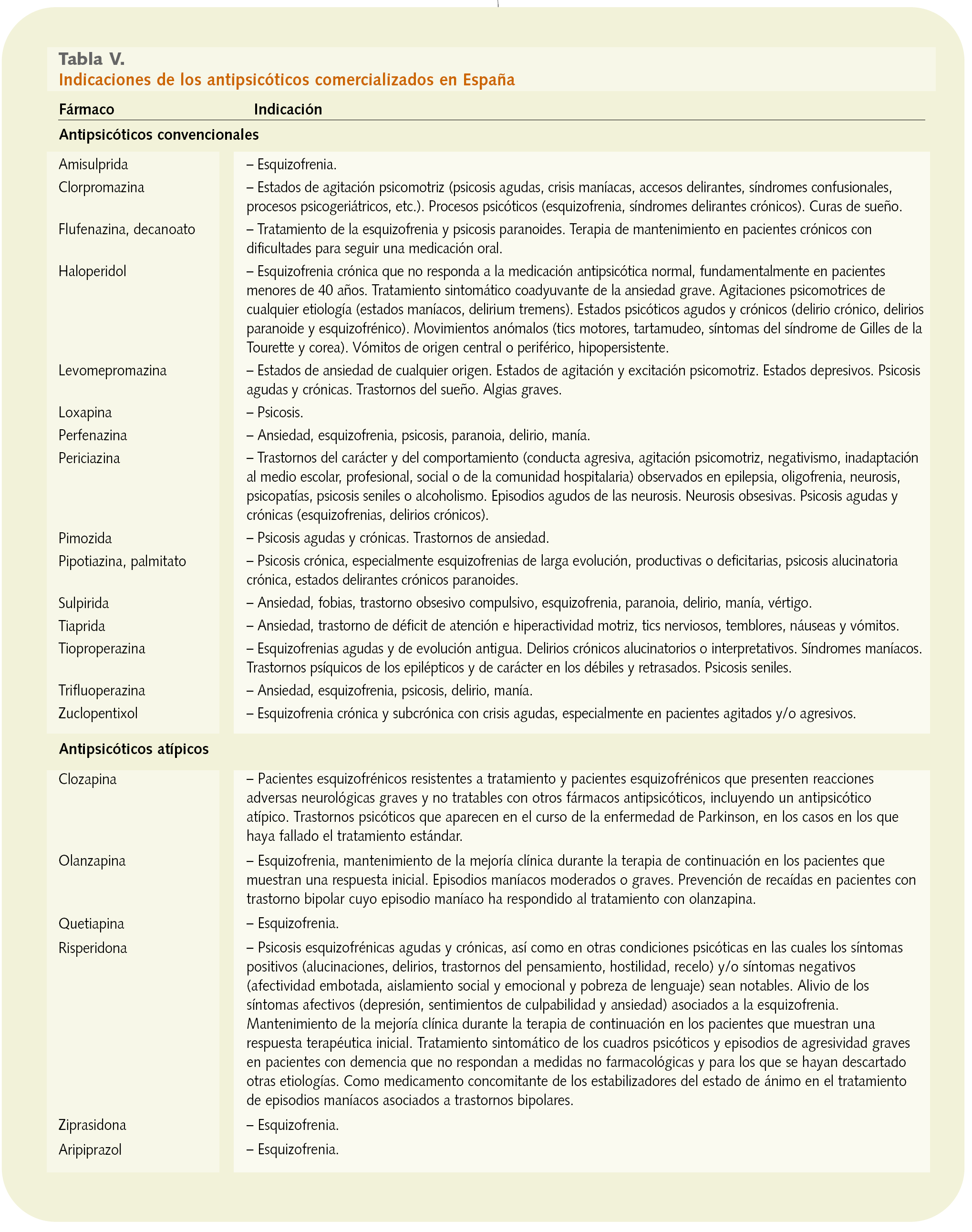
Al estudiar las indicaciones de los antipsicóticos, hay un hecho que destaca sobre los demás, y es que, con la denominación de antipsicóticos se engloban compuestos de muy reciente comercialización, junto con otros que llevan ya en el mercado más de 50 años. Obviamente esto hace que estemos hablando de fármacos que han sido estudiados y registrados con criterios bastante diferentes, lo que justifica un amplio abanico de indicaciones terapéuticas (tabla V).
Así, los antipsicóticos son utilizados para tratar no sólo la esquizofrenia, sino también otras patologías como delirio, demencia, manía y depresión, ansiedad (a dosis bajas), hipoincoercible, náuseas y vómitos, síndrome de Gilles de la Tourette y corea de Huntington, entre otras.
Efectos adversos
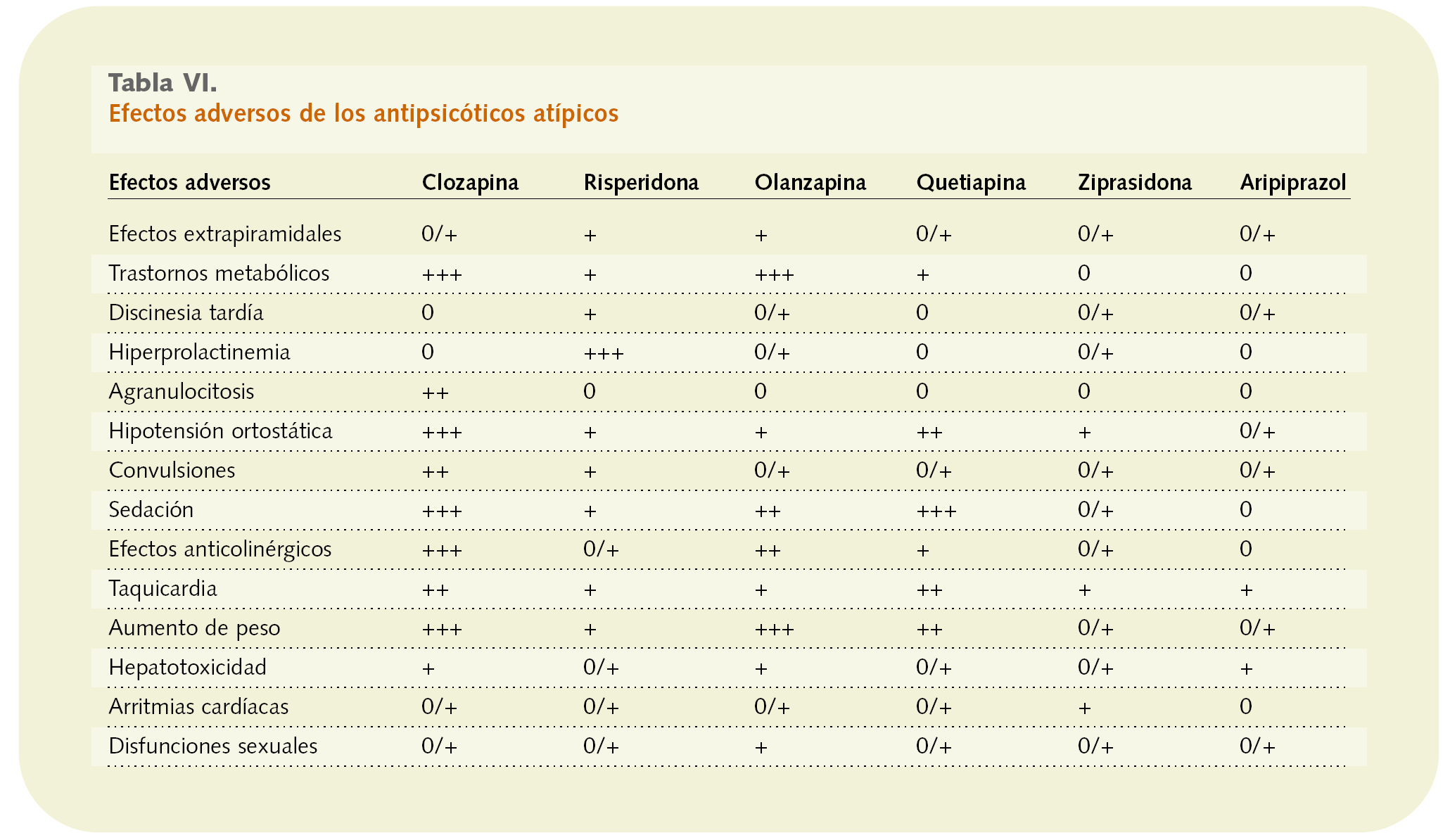
Los efectos secundarios de los antipsicóticos (tabla VI) suelen ser muy desagradables para el paciente, lo que probablemente disminuye el cumplimiento posológico por su parte. Peor aún, dichos efectos representan, en muchas ocasiones, los signos más visibles de la enfermedad. Así como los síntomas positivos y negativos pueden disminuir significativamente o incluso desaparecer, algunos de los efectos adversos extrapiramidales marcan al paciente y provocan que los demás lo perciban como un enfermo con un trastorno mental o con una lesión cerebral, lo que dificulta sobremanera su integración social.
Tradicionalmente la terapia se había centrado en la supresión total de los síntomas, aunque se lograse a costa de la aparición de graves efectos secundarios. Sin embargo, la estrategia actual está orientada a la prescripción de tratamientos que reduzcan al mínimo los síntomas y, al mismo tiempo, eviten los efectos secundarios, añadiendo simultáneamente otras intervenciones terapéuticas no farmacológicas que alivian aún más la sintomatología.
El índice terapéutico de los medicamentos antipsicóticos es relativamente alto, lo que permite su utilización dentro de unos límites posológicos bastante amplios; de hecho, la letalidad por sobredosificación es rara.
Es bien sabido que los efectos adversos más frecuentes de los neurolépticos convencionales son los derivados de sus acciones sobre el sistema nervioso central: extrapiramidalismos y discinesia tardía, junto con sedación y empeoramiento de la capacidad cognitiva. Otros efectos secundarios habituales en este tipo de fármacos son los cardiovasculares, los anticolinérgicos, las disfunciones sexuales, los efectos hepáticos y el aumento de peso (tabla IV de la primera parte de este artículo).
Por otra parte, quizás uno de los mayores avances obtenidos con la introducción de los antipsicóticos atípicos haya sido una notoria mejoría de su perfil de seguridad, ya que se han minimizado ostensiblemente los efectos extrapiramidales, aunque persisten otros de menor trascendencia clínica.
Efectos adversos neurológicos
Los efectos motores extrapiramidales destacan por su gran incidencia y por su relevancia terapéutica y asistencial; de hecho, estos efectos se consideran una parte más, dentro del espectro farmacológico de estos medicamentos.
Efectos extrapiramidales
Bajo esta denominación se incluye un conjunto de síntomas motores objetivos y síntomas mentales subjetivos, que pueden aparecer tanto de forma aguda como tardía (tras meses o años de tratamiento).
Estos efectos se describen brevemente a continuación:
Acatisia. Es un efecto extrapiramidal, de carácter agudo, caracterizado por la aparición de intranquilidad motora, que impide al paciente permanecer quieto, produciéndole un alto nivel de ansiedad, incapacidad de relajarse y dificultad para concentrarse. Puede aparecer a las pocas horas o a los pocos días del inicio del tratamiento con antipsicóticos convencionales, y se relaciona con la dosis utilizada. Su tratamiento consiste en disminuir la dosis.
Distonía aguda. Se caracteriza por la adopción de posturas anormales causadas por contracciones involuntarias de músculos opuestos. Las posturas se producen estando el enfermo consciente, y afectan fundamentalmente a la musculatura del cuello, la cara y los ojos, aunque también pueden ocurrir en el tronco y en los miembros. La sintomatología mejora rápidamente al reducir la dosis de antipsicótico o cuando se administran anticolinérgicos centrales.
Parkinsonismo. El parkinsonismo o aparición de síntomas característicos de la enfermedad de Parkinson se manifiesta en forma de temblor, rigidez, bradicinesia, trastornos de la marcha y del lenguaje, etc. Esta sintomatología es relativamente frecuente en enfermos tratados con antipsicóticos clásicos. El temblor parkinsoniano puede afectar a las extremidades o a la cabeza, habiéndose descrito también un temblor que afecta a los labios y que se conoce como síndrome del conejo. Si bien los síntomas motores son los más característicos del parkinsonismo, los aspectos mentales tienen igual importancia, pudiendo impedir también las actividades cotidianas del paciente; entre ellos se incluye la disminución de la actividad mental, un enlentecimiento del pensamiento y alteraciones cognitivas. Su aparición puede tener lugar varios días o semanas después de iniciado el tratamiento continuo, sin que habitualmente aparezca después de 10 o 20 semanas de su inicio. La frecuencia con que ocurre el parkinsonismo inducido por antipsicóticos clásicos es de aproximadamente el 50% de los pacientes.
Discinesia. La discinesia tardía se caracteriza por la aparición de movimientos de tipo estereotipado, repetitivos, indoloros e involuntarios, en forma de tics en la cara, los párpados y la lengua, que pueden afectar también a las extremidades o el tronco. Estos movimientos, al igual que sucede con otros síntomas extrapiramidales, desaparecen durante el sueño y se hacen menos intensos cuando se realizan movimientos voluntarios; el nivel de excitación o de tensión emocional influye en la intensidad de esos movimientos, a los que frecuentemente se asocian también trastornos cognitivos. Esta alteración suele aparecer tras varios meses o años de tratamiento, e incluso puede manifestarse después de suspender el tratamiento farmacológico; sus posibilidades de aparición son directamente proporcionales al tiempo y a la dosis de exposición al tratamiento antipsicótico. Factores como la edad, el sexo femenino o la presencia de depresión predisponen a su aparición.
Efecto proconvulsivante
Los antipsicóticos disminuyen el umbral de convulsión, con el riesgo de desencadenar crisis convulsivas, especialmente en pacientes con antecedentes epilépticos.
Las fenotiazinas de baja potencia parecen particularmente capaces de alterar el electroencefalograma, mientras que las de alta potencia y los tioxantenos lo hacen en menor medida. Las butirofenonas tienen un efecto impredecible.
Los antipsicóticos atípicos tienen un riesgo muy bajo de producir crisis convulsivas, con la excepción de la clozapina, cuyo riesgo para generar convulsiones es dependiente de la dosis, habiéndose estimado una incidencia del 4,4% a dosis superiores a 600 mg/día.
Efecto sobre la temperatura corporal
Las fenotiazinas interfieren con los mecanismos termorreguladores del organismo, lo que se pone de manifiesto fundamentalmente en ancianos o en pacientes con hipotiroidismo, en los cuales puede producirse una hipotermia.
En otras ocasiones, las fenotiazinas pueden provocar hipertermia, la cual puede ser grave si el sujeto se encuentra en ambientes calurosos, tras un ejercicio físico intenso o si se asocia con fármacos anticolinérgicos.
Síndrome neuroléptico maligno
Es una reacción idiosincrásica, poco frecuente, que afecta aproximadamente al 0,5% de los pacientes tratados con neurolépticos. Este síndrome se presenta con rapidez, tras horas o días de iniciado el tratamiento y de forma independiente de la dosis. Como posibles factores de riesgo se han descrito los siguientes: edad avanzada, deshidratación, administración por vía parenteral, hospitalización del paciente y sexo masculino.
Clínicamente este síndrome se caracteriza por hipertermia (> 38 ºC), sopor, rigidez muscular de tipo parkinsoniano, temblor, incontinencia, cambios en el nivel de conciencia y elevación brusca de la creatinincinasa plasmática, entre otros.
Se trata de una complicación bastante importante, ya que la mortalidad se sitúa próxima al 10%.
El agente farmacológico más frecuentemente implicado es el haloperidol. En el caso de los antipsicóticos atípicos, la incidencia es muy escasa, aunque se han descrito algunos casos puntuales especialmente asociados a clozapina, olanzapina y risperidona.
Efectos adversos cardíacos
Los antipsicóticos pueden generar anomalías cardíacas que se manifiestan en el electrocardiograma: aplanamiento de la onda T, alargamiento de los intervalos PR y QRS y cambios en el segmento ST; estas alteraciones son producidas por la tioridazina, fundamentalmente.
Algunos antipsicóticos atípicos (ziprasidona y quetiapina) también originan alteraciones cardíacas, manifestadas básicamente por un incremento del intervalo QT. Estas anomalías son especialmente importantes en pacientes cardiópatas y en ancianos.
Las cardiomiopatías y la miocarditis son uno de los efectos adversos reconocidos para la clozapina.
Los pacientes en tratamiento con antipsicóticos deben recibir una estrecha vigilancia por la posibilidad de alteraciones del ritmo cardíaco que generan arritmias ventriculares o, incluso, muertes súbitas. Según datos de un reciente estudio, el uso actual de antipsicóticos se asocia con un incremento de 3,3 veces el riesgo de muerte súbita de origen cardíaco. Dicho riesgo se aprecia fundamentalmente en aquellos pacientes que reciben dosis elevadas y en tratamientos cortos.
Efectos endocrinos y metabólicos
Los antipsicóticos poseen la capacidad de bloquear los receptores dopaminérgicos del sistema nervioso central, por lo que afectan a la secreción de hormona de crecimiento, gonadotropinas, hormona tirotropa, hormona adrenocorticotropa y prolactina.
La acción más constante e intensa tiene lugar sobre la prolactina, hormona fuertemente sujeta a regulación dopaminérgica, cuyos niveles en sangre se ven incrementados por estos fármacos. Esta hiperprolactinemia se traduce en la aparición de galactorrea, anomalías en el ciclo menstrual incluida la amenorrea, y disfunción sexual.
Los antipsicóticos atípicos, dado su escaso efecto sobre los niveles de prolactina, ocasionan disfunciones sexuales con mucha menor frecuencia, a excepción de la risperidona, que da lugar a hiperprolactinemia de forma dependiente de la dosis.
Otras alteraciones endocrinometabólicas que ocasionan los antipsicóticos atípicos tienen que ver con la elevación de los niveles plasmáticos de colesterol y triglicéridos. También se ha señalado que estos agentes tienen capacidad para inducir hiperglucemia y diabetes, habiéndose aconsejado suspender el tratamiento si se detectan elevaciones de la glucemia.
La ganancia de peso es uno de los efectos más comunes que aparecen durante el tratamiento con antipsicóticos atípicos. Dicho incremento ponderal lleva asociada una importante tasa de abandonos del tratamiento. Su incidencia depende enormemente del fármaco empleado, siendo clozapina y olanzapina los más significativos, mientras que la incidencia es prácticamente nula con ziprasidona.
Efectos vegetativos
Los efectos vegetativos observados con algunos antipsicóticos son consecuencia de su capacidad para bloquear distintos receptores del sistema nervioso autónomo, sobre todo los adrenérgicos y los colinérgicos.
El bloqueo de los receptores α-adrenérgicos puede dar lugar a congestión nasal, dificultades eyaculatorias, hipotensión ortostática, etc.
La clorpromazina es un potente bloqueador alfa, capaz de generar una hipotensión ortostática leve, que suele desaparecer tras varias semanas de tratamiento; sin embargo, en ancianos, estos cuadros de hipotensión ortostática pueden aparecer tras prolongados períodos de tratamiento.
El bloqueo de los receptores colinérgicos puede generar sequedad de boca, estreñimiento, pérdidas de memoria, midriasis, e incluso incremento de la presión intraocular en sujetos predispuestos. Las fenotiazinas y la clozapina son los antipsicóticos convencional y atípico, respectivamente, de mayor acción anticolinérgica.
Alteraciones hematológicas
Los antipsicóticos pueden provocar leucopenia transitoria y reversible, dependiente de la dosis, que se presenta aproximadamente en el 10% de los pacientes tratados con clorpromazina y alcanza su máxima intensidad entre las 6 y 12 semanas de iniciado el tratamiento.
Mención especial merece la clozapina, cuya capacidad para provocar depresión de la médula ósea o, con menor frecuencia, agranulocitosis, se ha estimado en un 1%, en un plazo de varios meses de tratamiento. Actualmente existe un programa de control del tratamiento con clozapina.
Alteraciones cerebrovasculares
Recientemente se ha notificado a través de la Agencia Española de Medicamentos y Productos Sanitarios, el riesgo de episodios isquémicos cerebrales con la utilización de antipsicóticos atípicos (olanzapina y risperidona) en pacientes ancianos con demencia.
Tolerancia y dependencia física
Los antipsicóticos no causan adicción. Sin embargo, si se interrumpe repentinamente su administración, puede llegar a producirse un cierto cuadro de abstinencia.
Los fenómenos de tolerancia a los antipsicóticos están relacionados fundamentalmente con el efecto sedante.
Bibliografía general
Carretero Colomer M. Esquizofrenia. El tratamiento con antipsicóticos atípicos. Offarm. 2004; 23:160-1.
Carretero Colomer M. Amisulprida. Un nuevo antipsicótico atípico para el tratamiento de los síntomas de la esquizofrenia. Offarm. 2004;23: 148-50.
Gil Azañedo JA, Chamorro García L. Efectos adversos asociados al tratamiento con antipsicóticos atípicos. Boletín Farmacoterapéutico de Castilla-La Mancha. 2004;2:1-8.
Lozano JA. Etiopatogenia, síntomas y tratamiento de la esquizofrenia. Offarm. 2002;21:104-14.
Madurga M. Cardiomiopatía asociada a olanzapina. Panorama Actual Med. 2002;26:405-6.
Madurga M. Hiperglucemia en los antipsicóticos atípicos. Panorama Actual Med. 2004;28: 280.
Madurga M. Nuevos datos de seguridad sobre olanzapina y risperidona en el tratamiento en ancianos con psicosis o con demencia en España. Panorama Actual Med. 2004;28:265-6.
Madurga M. Risperidona y accidentes cerebrovasculares. Panorama Actual Med. 2002;26: 960.
Madurga M. Risperidona: nota de la Agencia Española sobre actualización de su uso en ancianos con demencia. Panorama Actual Med. 2004; 28:509-10.
Ortiz Lobo A, De la Mata Ruiz I. Nuevos antipsicóticos. Inf Ter Sist Nac Salud. 2001;25:1-8.
Saiz Ruiz J, Montes Rodríguez JM. Psicosis. Medicine. 2003;8:5729-35.