El tratamiento antirretrovírico (TAR) ha conseguido reducir de forma evidente la morbimortalidad de los pacientes con infección por virus de la inmunodeficiencia humana (VIH)1; sin embargo, la reconstitución inmunológica asociada a la introducción del TAR puede modificar la presentación y las manifestaciones clínicas de las infecciones oportunistas2. Se sabe que la coinfección por el VIH puede acelerar el curso natural de la sífilis y alterar su presentación clínica3. La afectación ocular de la sífilis fue en la era preantibiótica una complicación frecuente y bien conocida4,5. Se puede manifestar como uveítis, retinitis, neuroretinitis, neuritis óptica, perineuritis, desprendimiento de retina y papilitis6. Se ha relacionado con el sexo masculino, pero no con el grado de inmunodepresión ni con el TAR7. Presentamos el caso de un paciente con infección por VIH e inmunodepresión grave en el que se desarrolló panuveítis sifilítica tras TAR de rescate.
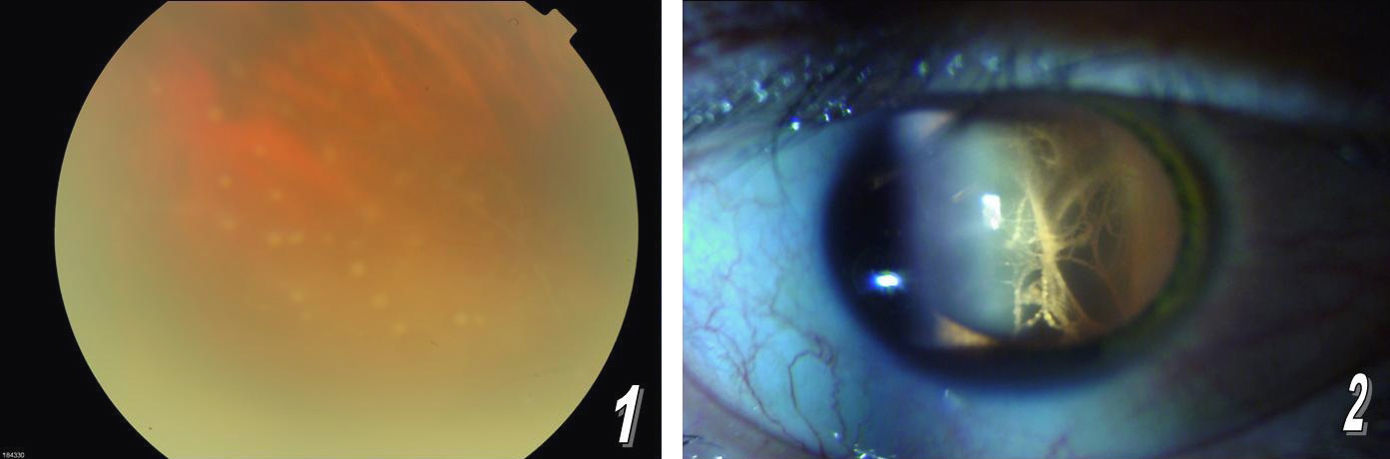
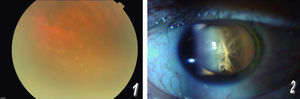
Paciente varón de 43 años, con antecedentes de alergia a la penicilina, epilepsia desde la infancia en tratamiento anticomicial e infección por VIH conocida desde 1996 con TAR (atazanavir [300mg/día], ritonavir [100mg/día], tenofovir [245mg/día] y emtricitabina [200mg/día]). Acudió a nuestra consulta en situación de fracaso terapéutico (carga vírica VIH-ácido ribonucleico [ARN] de 31.500copias/ml y 120 linfocitos CD4+ por ml), por lo que se inició TAR de rescate ajustado a la prueba de resistencias con fosamprenavir (700mg/12h), ritonavir (100mg/12h), estavudina (40mg/12h) y lamivudina (300mg/día). Un mes más tarde consultó de nuevo por disminución de la agudeza visual (AV), ojo rojo, miodesopsias y fiebre. En ese momento la carga vírica VIH-ARN era inferior a 50copias/ml y tenía 280 linfocitos CD4+ por ml. En la exploración oftalmológica se observó una AV de 0,3 en el ojo derecho (OD) y de 0,2 en el ojo izquierdo (OI). Se diagnosticó de uveítis anterior no granulomatosa. Se realizó prueba de Mantoux que fue negativa, radiografía de tórax que fue normal, estudio de autoinmunidad que fue negativo y serología a toxoplasma, citomegalovirus y lúes que también fueron negativas. Se inició tratamiento con prednisona a dosis de 90mg/día. El paciente quedó afebril y mejoró discretamente; posteriormente empeoró hasta que la AV fue de 0,2 en el OD y de 0,1 en el OI. Tras 2 meses de tratamiento corticoideo, la exploración oftalmológica puso de manifiesto la presencia de hiperemia conjuntival, vitritis, efecto Tyndall muy positivo (3+) y focos de coriorretinitis sin alteraciones vasculares, en definitiva panuveítis (figs. 1 y 2). Se realizó tomografía computarizada craneal que demostró la presencia de lesiones residuales, ecocardiograma que fue normal, analítica general (hemograma y bioquímica) que fue normal salvo la velocidad de sedimentación globular de 95mm y la proteína C reactiva de 8,3mg/dl. El proteinograma, las inmunoglobulinas y el látex fueron normales, la antigenemia de citomegalovirus (CMV) y la reacción en cadena de la polimerasa para CMV fueron negativos. Por todo esto se decidió volver a repetir la serología para lúes, que ahora fue positiva con prueba de reagina plasmática rápida (RPR), de 1/128, y análisis de hemaglutinación de Treponema pallidum (TPH), que fue de 1/1.280 (efecto prozona). Se realizó punción del humor acuoso, cuya tinción y cultivos fueron negativos. La serología a lúes en el humor acuoso fue positiva, el título de la RPR fue 1/16 y el del TPHA fue 1/80. La punción lumbar mostró un líquido normal y el test de serología luética fue negativo. Se inició tratamiento con 2 gr de ceftriaxona por vía intravenosa durante 2 semanas tras tratamiento de desensibilación. El paciente experimentó mejoría del cuadro, aunque persistió con discreta alteración visual 2 meses después de finalizar el tratamiento (AV de 0,8 en el OD y de 0,7 en el OI).
La sífilis afecta principalmente a varones homosexuales con infección por VIH8, su frecuencia oscila entre el 0,8 y el 4,3%9. La sífilis ocular es una entidad rara pero que puede observarse en entre el 6 y el 9% de los pacientes coinfectados por VIH7. Habitualmente cursa con afectación bilateral y de las cámaras posteriores. Se suele presentar como panuveítis y, de forma más infrecuente, como queratitis intersticial y escleritis. Los síntomas incluyen visión borrosa, disminución de la AV, miodesopsias y ojo rojo.
En el síndrome de reconstitución inmune (SRI) hay un empeoramiento clínico paradójico que experimentan algunos pacientes infectados por VIH tras iniciar el TAR. Sucede como consecuencia de la restauración de la capacidad del sistema inmunitario para dar respuesta a antígenos infecciosos y no infecciosos. Esta mejoría de la inmunidad celular puede estimular el desarrollo de enfermedades inmunológicas (tiroiditis autoinmune, uveítis anterior, etc.) o producir manifestaciones atípicas de infecciones oportunistas. Se ha descrito con micobacterias, criptococos, citomegalovirus, virus herpes, virus JC, etc., pero no con la sífilis. Para el diagnóstico del SRI se han propuesto los criterios de French10. Se requieren 2 criterios mayores (presentación atípica de una «infección oportunista o tumor» en pacientes que responden al TAR o descenso de la carga vírica del VIH-ARN superior a 1 logaritmo copias/ml) o un criterio mayor y 2 criterios menores (aumento del número de linfocitos CD4+ tras inicio del TAR, presentación de una respuesta inmunitaria aumentada ante un patógeno relevante o resolución de la enfermedad sin tratamiento antibiótico o quimioterapia continuando con el TAR) para considerar la existencia de SRI. Aunque no podemos considerar a la sífilis como una infección oportunista, la relación temporal con el inicio de TAR de rescate, el descenso brusco de la carga vírica y el aumento rápido de los valores de CD4+ nos inducen a pensar que en este caso se trata de un verdadero SRI. La reconstitución inmunológica acaecida con extrema rapidez pudo precipitar la afectación ocular de la sífilis latente que presentaba nuestro paciente. Por otra parte, hay que tener muy en cuenta el efecto prozona que puede producir falsos negativos y retrasar el diagnóstico de esta entidad.