sin unidad especializada de Medicina Tropical. Métodos. Se estudiaron retrospectivamente todos los casos de malaria diagnosticados con gota gruesa y/o reacción en cadena de la polimerasa (PCR) positivas para cualquier especie de Plasmodium desde 1999 a 2003
en el Hospital Príncipe de Asturias de Alcalá de Henares (Madrid). Resultados. En este período se diagnosticaron 89 casos de malaria. La mayoría eran inmigrantes africanos recién llegados (52%) o inmigrantes residentes en España que viajaron a África de visita durante poco tiempo (35%) y no tomaron ninguna profilaxis. La distribución por especies fue: Plasmodium falciparum, 89%; P. ovale, 7%; y P. malariae, 4%. La clínica fue inespecífica y el porcentaje de complicaciones graves fue bajo (6,7%). Con los test de detección rápida de antígenos palúdicos PfPRH2 de segunda generación realizados en un grupo de 46 pacientes con sospecha de malaria se obtuvieron resultados equiparables a la gota gruesa en comparación con la PCR en el diagnóstico de la infección por P. falciparum. Conclusiones. Se debe mejorar el acceso a la información preventiva y a la quimioprofilaxis para todos los viajeros, especialmente para los inmigrantes que vuelven de visita a sus países de origen. La mayoría de pacientes semiinmunes con malaria no complicada puede recibir un tratamiento ambulatorio. En nuestro medio, la detección rápida de antígenos puede ser una técnica complementaria de la gota gruesa, sencilla y fiable en el diagnóstico rápido de malaria por P. falciparum.
a specialized tropical medicine unit. Methods. Retrospective study of all malaria cases diagnosed by thick film and/or PCR-positive status for any Plasmodium spp. from 1999 to 2003 in Hospital Príncipe
de Asturias in Alcalá de Henares (Madrid, Spain). Results. Over the period studied, 89 cases of malaria were diagnosed. Most patients were African immigrants who had recently left their countries of origin (52%), or immigrants residing in Spain who had traveled to Africa for a short visit (35%) and did not take prophylaxis.
The distribution of cases by species was Plasmodium falciparum 89%, P. ovale 7% and P. malariae 4%. Clinical data were non-specific and the percentage of severe complications was low (6.7%). A second-generation test for rapid detection of P. falciparum antigen (PfHRP2) was studied in a group of 46 patients with suspected malaria; the results obtained were similar to thick film as compared to PCR for diagnosing P. falciparum infection. Conclusions. Access to information on prevention and chemoprophylaxis should be available to all travelers, particularly immigrants visiting their countries of origin. Most semi-immune patients with uncomplicated malaria can be treated on an outpatient basis. PfHRP2 antigen detection, a fast, reliable method for diagnosing malaria due to P. falciparum, can be used in addition to the thick film method in our setting.
Introducción
La malaria es una de las infecciones importadas más relevantes en España debido a su morbilidad y mortalidad potenciales. Esta enfermedad supone un desafío para los médicos no familiarizados con ella debido a la variabilidad de los síntomas, complicaciones y tratamientos además de los diferentes factores que determinan su expresión clínica como la diversidad y la complejidad genéticas de las poblaciones del parásito 1 o el nivel de inmunidad de los pacientes. Después de la erradicación oficial de la malaria en España en 1964 2, el personal sanitario ha diagnosticado y tratado muy pocos paludismos en nuestro país. Este panorama ha cambiado sustancialmente en las últimas dos décadas debido a la llegada de muchos inmigrantes de áreas donde esta enfermedad es endémica (sobre todo de África del oeste y central) y al aumento exponencial de los viajes de españoles a estas áreas por turismo, proyectos internacionales de cooperación y viajes de negocios 3,4. La mayoría de estos pacientes no acuden a unidades especializadas de Enfermedades Tropicales o Enfermedades Infecciosas, sino que reciben tratamiento en hospitales generales, a menudo con escasa formación y recursos para el diagnóstico y el tratamiento de esta enfermedad.
Desde la apertura de nuestro hospital en 1988, hemos atendido a un número creciente de pacientes con malaria. Para definir la clínica, características epidemiológicas y microbiológicas de la malaria importada en nuestro contexto, revisamos todos los casos diagnosticados en nuestra área durante un período de 5 años (1999-2003).
Métodos
El Hospital Universitario Príncipe de Asturias es un hospital público de la Comunidad de Madrid con 420 camas situado en Alcalá de Henares, a 30 km de Madrid, que da servicio a una población de 269.734 habitantes. Se estudiaron retrospectivamente todos los casos de malaria diagnosticados desde el 1 de enero de 1999 hasta el 31 de diciembre de 2003. En el estudio se incluyeron todos los pacientes con gota gruesa y/o reacción en cadena de la polimerasa (PCR) positiva para cualquier especie de Plasmodium. Las gotas gruesas se tiñeron con una técnica estándar de solución de Giemsa durante 30 min. Desde julio de 2002 se añadió al protocolo diagnóstico la prueba de detección del antígeno PfPRH2 de segunda generación Binax®. Anteriormente se utilizaba la prueba de primera generación para la detección del antígeno HRP-2, ICT Malaria P.f./P.v® El diagnóstico molecular se realizó mediante una técnica de PCR multiplex semianidada 5 en un centro de referencia (Laboratorio de Malaria del Centro Nacional de Microbiología de Majadahonda). La información recogida incluye el sexo, pertenencia étnica, país de origen, fecha de admisión y datos epidemiológicos tales como el recorrido del viaje reciente (países visitados, propósito del viaje y quimioprofilaxis de malaria), síntomas y signos clínicos de presentación (fiebre, astenia, cefalea, artromialgias, diarrea y vómitos) y complicaciones (malaria cerebral, anemia grave, fracaso renal, edema pulmonar o síndrome de distrés respiratorio, hipoglucemia, shock, sangrado espontáneo, crisis comiciales generalizadas recurrentes, acidosis o hemoglobinuria macroscópica). Se recopilaron los valores iniciales de laboratorio incluyendo hemograma con leucocitos, hematócrito, hemoglobina y plaquetas, niveles de creatinina y bilirrubina directa e indirecta. Se revisaron los resultados de los estudios serológicos para el diagnóstico de la infección por el virus de la inmunodeficiencia humana (VIH), hepatitis A, hepatitis B, hepatitis C, los resultados de las técnicas de concentración de parásitos en heces (protozoos y helmintos intestinales) y sangre (filarias) y de las microbiopsias de piel (Onchocerca volvulus). Todos los datos recogidos se transcribieron en una base de datos de Microsoft Access y se analizaron con métodos de estadística descriptiva.
Resultados
Resultados demográficos y datos epidemiológicos
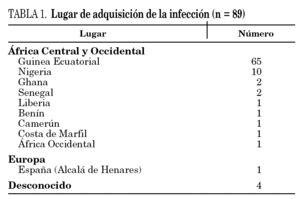
Entre 1999 y 2003 se diagnosticaron 89 casos de malaria. En 1999 fueron 17 pacientes, en 2000 bajó a 6, 14 en 2001, 21 en 2002 y 31 en 2003. La distribución por sexos fue similar con 45 mujeres (5 embarazadas) y 44 varones. En general, los pacientes fueron jóvenes ya que el 42% tenía menos de 14 años (mediana: 23 años; intervalo 1-85) y de origen africano (93%). La mayoría de ellos fueron inmigrantes llegados recientemente (52%), o inmigrantes residentes en España que viajaron a África (35%) para estancias cortas (mediana: 30 días). De estos últimos no tomaron ninguna profilaxis el 95%. Esta serie incluye solamente a 6 pacientes europeos (3 turistas y 3 trabajadores de ONG). Durante el período del estudio, se observó un aumento en la incidencia anual hasta alcanzar un máximo de 11,5 casos/100.000 habitantes en 2003. La distribución por especies fue la siguiente: Plasmodium falciparum 79 (89%), P. ovale 6 (7%) y P. malariae 4 (4%). Todos los pacientes adquirieron la infección en África del oeste o central (tabla 1), a excepción de un caso de malaria localmente adquirida 6. Este caso centró la atención de medios científicos y públicos porque demostró la posibilidad de transmisión local (malaria de aeropuerto o malaria autóctona).
Clínica y datos analíticos
La clínica y los datos analíticos fueron los típicos de una población joven y semiinmune. El tiempo de evolución de los síntomas hasta el diagnóstico es un factor crucial en la mortalidad. En nuestra serie, la mediana de tiempo fue de 3 días (intervalo 1-60), pero 22 de 74 pacientes (30%) retrasaron la consulta con un médico entre 4 y 7 días después del inicio de los síntomas. En 13 pacientes (18%) este retraso alcanzó entre 1 y 8 semanas. Los síntomas más frecuentes fueron fiebre (88%) y cefalea (33%), seguido por trastornos digestivos (vómitos 27%, diarrea 17%, y dolor abdominal 8%). El 62,5 y 44,4% de los pacientes presentaron esplenomegalia y hepatomegalia, respectivamente. Siete (8%) estaban asintomáticos y la infección fue detectada al realizar el estudio de 3 pacientes con eosinofilia, dos con drepanocitosis y dos con anemia. Las complicaciones graves fueron escasas (6,7%): 5 anemias graves y un fracaso renal agudo grave, todas en infecciones por P. falciparum y con parasitemias menores del 1% (tabla 2). Ningún paciente precisó tratamiento en la unidad de cuidados intensivos (UCI) ni falleció. El 62% de los pacientes ingresó para tratamiento en el hospital durante una mediana de 6 días (intervalo 1-36) y el resto fueron tratados de forma ambulatoria. Según lo esperado, las alteraciones analíticas más frecuentes fueron anemia (60%, intervalo de hemoglobina, 6,4-15,4 g/dl), trombocitopenia (60%, intervalo, 20-398.000/μl) y leucopenia (29%, intervalo 2.200-16.280 μl). Las parasitemias altas fueron relativamente frecuentes (7/64, 11%), aunque no se asociaron con malaria grave (tabla 3).
Diagnóstico
En el 53% de los casos (n = 47) la infección se diagnosticó inicialmente mediante extensión fina en el Laboratorio de Urgencias de Hematología ya que en nuestro hospital no hay gota gruesa disponible las 24 h. En todos los pacientes se confirmó siempre mediante gota gruesa y/o PCR. Desde julio de 2002 se realizaron las tres pruebas diagnósticas (PCR, antígenos de segunda generación y gota gruesa) en 46 pacientes con sospecha de malaria. En este grupo la PCR fue positiva para P. falciparum en 19 y negativa en 27. Los resultados de los antígenos coincidieron en todos los casos con la PCR (sensibilidad, 100% [IC 95%: 0,83-0,99]; especificidad, 100% [IC 95%: 0,87-0,99]).
Coinfecciones
Según lo esperado por el origen de los pacientes, las coinfecciones eran frecuentes con la siguiente prevalencia: infección por VIH, 5% (2/40); virus de la hepatitis C (VHC), 14% (5/36); virus de la hepatitis B (VHB) antígeno Australia positivo, 10% (4/40); filariasis, 33% (7/21); parásitos intestinales, 56% (18/32), el 25% de ellos con múltiples parásitos (tabla 4).
Tratamiento
Las pautas de tratamiento fueron varias y dependieron de factores como la especie de Plasmodium, edad de los pacientes, disponibilidad de fármacos en nuestro hospital y de la resistencia a cloroquina en el país de origen de las infecciones. En adultos, el tratamiento más común fue la quinina con doxiciclina por vía oral durante 7 días (48%), seguido de cloroquina (16%) para el tratamiento de P. ovale o P. malariae a excepción de 2 pacientes infectados con P. falciparum que venían de áreas cloroquina-resistentes pero con buena respuesta, atovaquona-proguanil (10%) y mefloquina (8%). En niños (n = 37), la combinación de la quinina durante 3, 5 o 7 días más una sola dosis de sulfadoxina-pirimetamina fue la más utilizada en el 64% de los casos, seguido de mefloquina (14%) y cloroquina (14%).
Discusión
La epidemiología de la malaria importada está cambiando rápidamente en Europa debido a la proporción cada vez mayor de casos en inmigrantes y refugiados que llegan por primera vez al continente o que vuelven tras visitar a sus parientes y amigos en su país de origen 7-9. En nuestra serie, la mayoría de los pacientes (87%) fueron inmigrantes recién llegados o inmigrantes residentes en España que viajaron a África y no tomaron ninguna profilaxis. Esta es la proporción más elevada de inmigrantes descrita hasta este momento en una serie europea reciente de pacientes con malaria (55% en 2003, TropNetEur8). Otros informes variaron entre el 33% en áreas del Reino Unido en 1994 y el 86% en áreas de Francia en 1996. El aumento del número de casos en los años 2002 y 2003 es paralelo al gran incremento de la población inmigrante de origen africano en nuestra área sanitaria. La mayoría de nuestros pacientes fueron enfermos agudos y sólo un 8% asintomáticos, un porcentaje bajo comparado con otros autores españoles que han descrito prevalencias de hasta el 36% en pacientes del mismo origen geográfico 10, probablemente porque realizaron controles médicos sistemáticos a todos los recién llegados. Este hecho es relevante epidemiológicamente porque los pacientes asintomáticos pueden ser un factor importante en la transmisión autóctona de la enfermedad. La mayoría de los países mediterráneos donde la malaria se ha erradicado siguen siendo susceptibles a su reintroducción debido a la persistencia de los vectores anofelinos, como por ejemplo Anopheles labranquiae en Grosseto (Italia) 11 y Anopheles artroparvus en España 6. En contraste con otras series que informan sobre la adherencia al tratamiento profiláctico de hasta un 42% 12, el 95% de nuestros pacientes no hicieron uso de ninguna profilaxis. Los inmigrantes que viajan a su país de origen son el grupo de riesgo más alto para la malaria, porque muchos de ellos no son conscientes de la posibilidad de transmisión 9, generalmente no piden consejo antes de viajar y visitan zonas populosas con índices más altos de picaduras infectivas por día que la mayoría de los turistas en África. Estos últimos suelen visitar parques de fauna o de naturaleza y duermen generalmente en buenos hoteles; los inmigrantes que visitan a parientes y amigos generalmente pernoctan en sus casas, muchas de ellas sin redes de protección ni aire acondicionado. Las especies diagnosticadas fueron las más frecuentes en África del oeste y central. Debido al predominio de P. falciparum en nuestros pacientes, los kits de detección del antígeno fueron útiles en el diagnóstico rápido cuando no había un microscopista disponible (fuera de horas de trabajo normal o en fines de semana). Otros estudios han demostrado el buen funcionamiento de estas pruebas en P. falciparum, con una sensibilidad y especificidad de hasta el 94,5% con la primera generación de kits para la detección del antígeno HRP-2 (ICT Malaria P.f./P.v®) 13,14. Nuestros resultados con el kit de segunda generación para P. falciparum son incluso mejores, aunque el número de pacientes estudiado es pequeño y es necesario realizar un estudio más amplio con cuantificación exacta de la parasitemia para comprobar la sensibilidad de la prueba en los pacientes semiinmunes con parasitemias bajas. La gota gruesa es la técnica diagnóstica de referencia y debe realizarse siempre en pacientes con sospecha de malaria porque la sensibilidad de la prueba de detección de malaria es subóptima para P. vivax/ovale/malariae y debe cuantificarse la parasitemia en los casos graves. Sin embargo, la gota gruesa es una técnica subjetiva que requiere personal bien formado y un control regular de la calidad del procedimiento. En un estudio realizado en el área de la frontera de Tailandia-Myanmar se demostró hasta un 13,2% de falsos negativos y un 24,3% de falsos positivos con tinción de Giemsa de sangre periférica comparado con los resultados de un centro de referencia con 2-3 microscopistas 15.
Sólo 6 de los pacientes (6,7%) presentaron complicaciones graves y no hubo mortalidad, en contraste con los resultados divulgados en otras series con un número similar de pacientes en España y Francia (mortalidades de 0,6 y 1,8%, respectivamente) 12,16 o los datos divulgados por TropNetEur para P. falciparum en 2003 (0,9% de mortalidad en 831 pacientes); esta diferencia se podría explicar por el bajo número de pacientes no inmunes en nuestra serie y, probablemente, por la disponibilidad de un diagnóstico rápido, de antimaláricos eficaces en nuestro hospital y del conocimiento especial sobre la enfermedad en nuestra área. A diferencia de años anteriores, donde se alcanzaron frecuencias de tratamiento intrahospitalario de hasta el 90%, en los 5 años estudiados ingresaron para tratamiento un 62% de nuestros pacientes con malaria, con valores similares en niños y adultos. De acuerdo con otros autores 17 los pacientes adultos semiinmunes con malaria no complicada y sin criterios de gravedad pueden ser tratados con seguridad de forma ambulatoria con ciclos cortos de tratamiento oral combinado realizando un control clínico y microbiológico posterior al tratamiento. En los 5 años considerados no hubo ni un solo caso de readmisión por empeoramiento clínico de la enfermedad.
En conclusión, consideramos necesario facilitar el acceso a una información preventiva y a la quimioprofilaxis para todos los viajeros, especialmente los inmigrantes que vuelven a sus países de origen. De hecho, en áreas de alta incidencia de malaria importada como la nuestra es una prioridad aumentar el conocimiento sobre la enfermedad y dotar los recursos diagnósticos y terapéuticos adecuados para mejorar el tratamiento de los pacientes con malaria importada. En nuestro contexto, la detección rápida de PfPRH2 es una técnica fácil de realizar, rápida y fiable para el diagnóstico inicial de las infecciones por P. falciparum que debe utilizarse siempre junto con las pruebas confirmatorias como la gota gruesa o la PCR.
Agradecimientos
Deseamos agradecer a José Miguel Rubio del Laboratorio de Malaria del Centro Nacional de Microbiología de Majadahonda la realización de las técnicas de PCR.
Correspondencia:
Dr. G. Rojo-Marcos.
Servicio de Medicina Interna.
Hospital Príncipe de Asturias.
Ctra. de Meco, s/n. 28805 Alcalá de Henares. Madrid. España.
Correo electrónico: grojo.hupa@salud.madrid.org
Manuscrito recibido el 10-3-2006; aceptado el 28-8-2006.