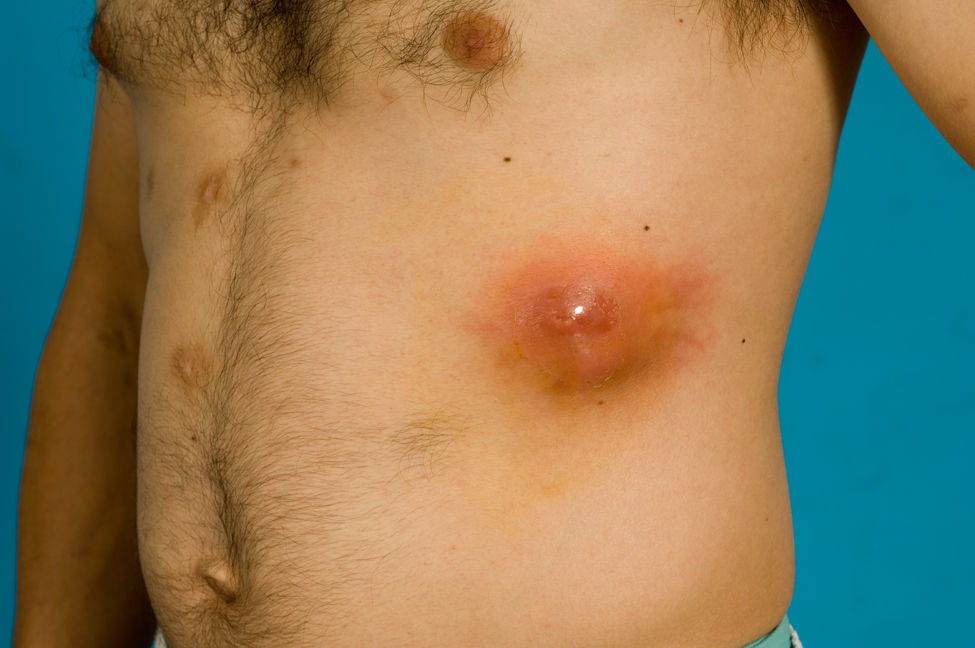
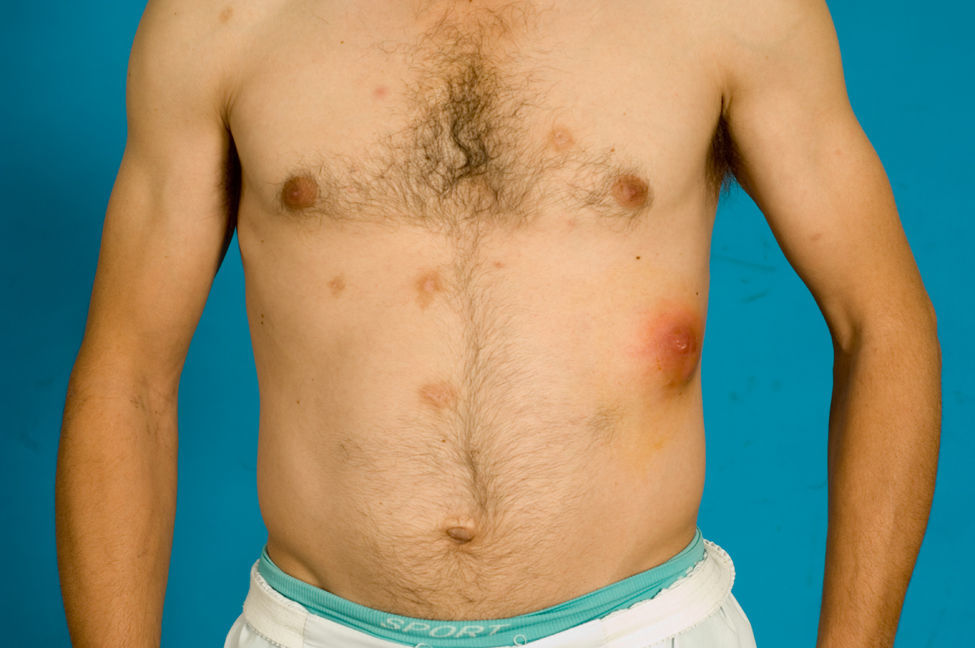
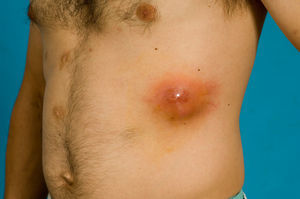
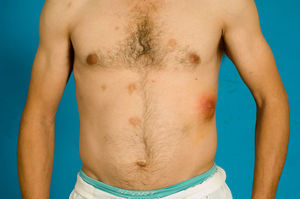
Presentamos un varón de 33 años con hábito enólico y usuario habitual de heroína marrón y cocaína por vía parenteral, diagnosticado de diabetes mellitus insulinopriva tras varios ingresos hospitalarios por pancreatitis aguda de etiología etílica. Refería serología para VHC positiva. Acude a urgencias por presentar fiebre de un mes de evolución asociada a aparición progresiva de lesiones en el cuero cabelludo, cuello y tórax anterior, así como una tumoración dolorosa en parrilla costal izquierda que iba aumentando de tamaño. A la exploración mostraba un buen estado general; cavidad oral sin muget; auscultación cardiopulmonar, abdomen, exploración neurológica y miembros inferiores sin alteraciones; en los superiores se apreciaban cicatrices de abscesos secundarios a venopunción. En la arcada costal inferior izquierda presentaba una tumoración de 3,3cm. de diámetro, eritematosa y dolorosa al tacto; no era fluctuante ni supuraba a la presión y la piel regional no mostraba soluciones de continuidad (figs. 1 y 2). En el cuero cabelludo, barba y región anterior del tórax presentaba varias lesiones de pequeño tamaño, de aspecto pustuloso, no supurativas ni pruriginosas y sin descamación superficial ni tendencia a confluir que se encontraban intercaladas con placas de alopecia residual (fig. 2). En la analítica presentaba leucocitos de 20.000/mcrL con desviación izquierda; el resto de parámetros del hemograma, bioquímica y coagulación eran normales.
EvoluciónEl paciente fue ingresado. Se extrajeron hemocultivos que fueron negativos. Se realizó serología a VIH que fue negativa. La placa de tórax sugería afectación de partes blandas a nivel de la 7–8.a costillas izquierdas, con estructura ósea y parénquima pulmonar normales. Se amplió estudio con ecografía de pared costal izquierda, que sugería que esa lesión se trataba de un absceso y un CT de tórax que fue informado como osteocondritis del séptimo y octavo arco costal izquierdo. Se tomaron muestras para cultivo del exudado de las lesiones del cuero cabelludo y de la tumoración costal, y se aisló Cándida albicans en ambas muestras. Se realizó un ecocardiograma transtorácico en el que no se apreciaban vegetaciones y un fondo de ojo que mostraba datos de episcleritis difusa en ambos ojos con focos cicatriciales en el izquierdo. El paciente recibió tratamiento con fluconazol a dosis de 400mg. al día durante 6 semanas con excelente evolución y resolución del cuadro sin secuelas.
Comentario finalEl paciente fue diagnosticado de candidiasis diseminada en usuario de drogas por vía parenteral (UDVP). Esta entidad clínica, que era relativamente frecuente en nuestro país en la década de los años 801, con el cambio actual en el tipo y vía de administración de las sustancias ilegales, es muy poco habitual. Se trata de un cuadro diferente al que se produce en el sujeto inmunodeprimido; el agente responsable suele ser Candida albicans2, aunque en raras ocasiones puede ser C. tropicalis o C. glabrata3. Característicamente se describe en usuarios de heroína marrón4, que por su consistencia pastosa precisa su disolución en sustancias ácidas antes de su consumo. Lo más habitual es usar zumo de limón5, que ha demostrado ser un excelente medio de cultivo para la Candida y que los UDVP pueden contaminarlo durante la manipulación de la droga6. El cuadro clínico consiste en fiebre y foliculitis7 en el 79% en el estadio inicial y, más tardíamente, afectación ocular8en el 50% de los casos y osteoarticular en el 15–20%, con predilección de las articulaciones condrocostales9. Excepcionalmente se afectan la pleura y/o el pulmón. El diagnóstico se basa en el aislamiento de Candida en las muestras biológicas10. El tratamiento debe realizarse con fluconazol o anfotericina B (asociada o no con flucitosina) e incluso a veces es precisa la cirugía para el tratamiento de la afectación articular.