La incidencia de sífilis en nuestro entorno está aumentando, especialmente en varones homosexuales y en pacientes infectados por el VIH1,2 y esta enfermedad sigue siendo una causa a descartar en el estudio de pacientes jóvenes con accidente cerebrovascular. Presentamos el caso de un varón joven con déficit neurológico agudo secundario a una sífilis meningovascular que presentaba una infección por VIH no conocida previamente.
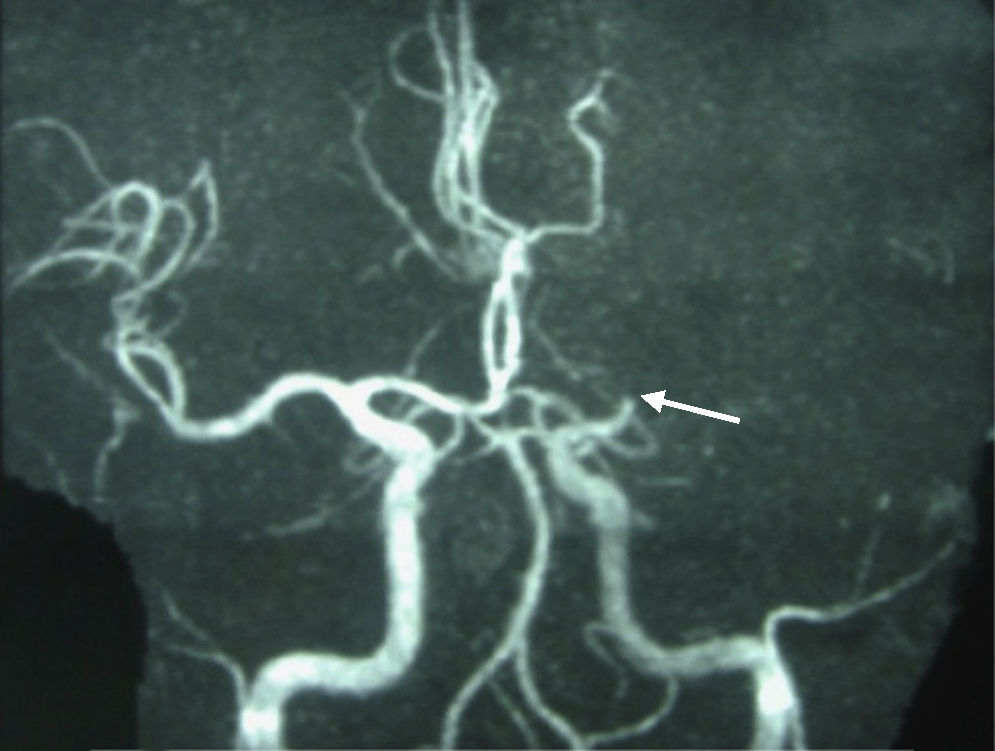
Varón de 47 años natural de Argelia, con antecedentes de hipertensión arterial sin tratamiento, que consultó por cuadro de 24h de evolución, de inicio brusco, consistente en pérdida de fuerza y sensibilidad en el hemicuerpo derecho, de predominio braquio-facial, lenguaje incoherente y poco fluente. No se acompañaba de cefalea ni otra sintomatología. Negaba historia compatible con chancro sifilítico o secundarismo luético. A la exploración, el paciente se encontraba afebril, con PA 178/100mmHg, eupneico y con buen estado general. El resto de la exploración física fue normal, sin soplos cardiacos ni carotídeos. La exploración neurológica revelaba anomia y disfasia mixta de predominio motor, hemianopsia homónima derecha, parálisis facial central derecha, hemiparesia y hemihipoestesia derecha, y parálisis del XII par izquierdo. No tenía signos meníngeos. En la analítica destacaba: proteína C reactiva 2,8mg/dl y velocidad de sedimentación globular 35mm, con resto de parámetros bioquímicos, hemograma y coagulación normales. En la tomografía computarizada craneal sin contraste aparecía una lesión hipodensa en los ganglios de la base izquierdos y atrofia córtico-subcortical. En la RM encefálica aparecían imágenes compatibles con infarto isquémico agudo frontoparietal izquierdo, con extensión a ganglios de la base y algunos focos de isquemia en lóbulo temporal izquierdo. La angiorresonancia de troncos supraaórticos y arterias intracraneales demostró obstrucción completa de la arteria cerebral media izquierda (fig. 1); las arterias carótidas, sistema vertebrobasilar, arteria cerebral media derecha y cerebrales anteriores eran de calibre y morfología normales. La ecocardiografía transtorácica no mostró alteraciones y no se apreció shunt tras la administración de suero agitado. No se realizó ecocardiografía transesofágica. El estudio de hipercoagulabilidad y los tóxicos en orina fueron negativos.
La serología fue positiva para VIH y lúes, con RPR 1/256 y FTA-ABS positivo. La carga viral de VIH fue de 99.556 copias/ml y el recuento de CD4 219/μl. La serología de hepatitis B y C, así como pruebas de autoinmunidad fueron negativas. El líquido cefalorraquídeo (LCR) mostraba proteínas y glucosa normales, con 20/μl leucocitos (99% mononucleares) y RPR 1/4 (no se determinó el VDRL). Se inició tratamiento con penicilina G 4 millones U por vía intravenosa cada 4h durante 9 días, seguido de ceftriaxona 2g al día por vía intravenosa 5 días más. También se inició tratamiento antirretroviral con atazanavir 300mg, ritonavir 100mg, emtricitabina 200mg y tenofovir 245mg diarios. A los 12 meses el LCR era acelular y con RPR negativo. El RPR en suero era de 1/16, la carga viral de VIH negativa y los linfocitos CD4 de 429/μl. Tras 23 meses de seguimiento el paciente presenta hemiparesia y afasia residual, con resolución de la parálisis del hipogloso.
Diagnóstico: sífilis meningovascular. Infección por el VIH.
Las formas clínicas de neurosífilis más frecuentes en la actualidad no son las parenquimatosas sino las meníngeas y meningovasculares3–6. La inflamación a nivel del espacio subaracnoideo puede producir parálisis de pares craneales (sobretodo VII y VIII) y arteritis, siendo lo más frecuente la afectación de la arteria cerebral media o de sus ramas. El sustrato histológico fundamental es la endarteritis obliterante. La RM puede mostrar lesiones isquémicas únicas o múltiples, no siempre bien limitadas a un único territorio vascular, y en ocasiones en distintos estados evolutivos3,7. De hecho, la presentación clínica de la sífilis meningovascular puede no ser aguda. La angiorresonancia permite demostrar afectación arterial si los vasos afectados son de calibre grueso o mediano (como en nuestro caso), evidenciando estenosis focales, estenosis con dilataciones u oclusión total3.
En el paciente con infección por el VIH la sífilis produce con más frecuencia afectación del sistema nervioso central, especialmente en pacientes varones con menos de 350 linfocitos CD4/μl o con un título de RPR en suero superior a 1/1284,6. Por otro lado, también se observa más a menudo fracaso del tratamiento habitual, así como una disminución más lenta en los títulos de RPR tras el tratamiento sin que esto deba considerarse como un fracaso o una recidiva. Todo ello hace que el seguimiento en los pacientes coinfectados por el VIH deba ser más estrecho. El tratamiento en este tipo de pacientes es el habitual, con penicilina intravenosa durante 10-14 días6. Nuestro paciente recibió penicilina por vía intravenosa durante 9 días, seguidos de ceftriaxona 2g por vía intravenosa durante otros 5 días. La ceftriaxona se considera una alternativa al tratamiento clásico, ya que alcanza buenos niveles en LCR y, aunque el riesgo de recidiva puede ser mayor, hay casos publicados con buenos resultados6,8,9 y permite su administración extrahospitalaria. Tras el tratamiento de la neurosífilis, los títulos de las pruebas no treponémicas en LCR deben descender hasta negativizarse, aunque en el caso de los pacientes VIH esta respuesta puede ser más tardía (hasta 12-24 meses). En nuestro paciente, a los 12 meses el RPR en LCR era negativo.
En conclusión, la sífilis debe descartarse en caso de accidente cerebrovascular en un paciente joven. El tratamiento con ceftriaxona podría ser una alternativa válida a la penicilina, lo que permitiría un menor tiempo de hospitalización.