FUNDAMENTOS
La acromegalia es una situación clínica que condiciona una alteración crónicamente debilitante y produce una serie de complicaciones. El exceso de hormona del crecimiento (GH) y de factor de crecimiento similar a la insulina tipo I (IGF-I) impacta sobre prácticamente todos los sistemas corporales incrementando la morbilidad y la mortalidad. La hipertensión arterial, la insuficiencia cardíaca, la diabetes mellitus y la duración de la sintomatología son determinantes fundamentales de la supervivencia, que se ve alterada por causas cardiovasculares y cerebrovasculares, a las que se añaden los tumores y los trastornos respiratorios. Todo ello, unido a una sintomatología profusa y al componente psicológico y social, altera claramente la calidad de vida de estos sujetos. Todo el tratamiento de la acromegalia está basado en reducir la mortalidad y la morbilidad.
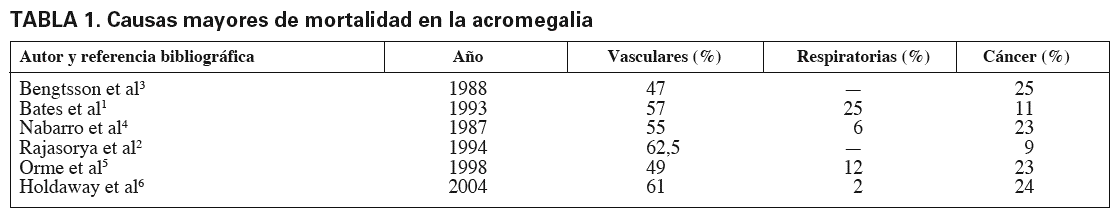
La mortalidad asociada a la acromegalia no tratada o parcialmente tratada es 2-4 veces mayor que la esperada para la edad y el sexo de estos pacientes, y reduce 10 años la supervivencia pese al tratamiento1,2. Las causas mayores de la mortalidad suelen ser de origen vascular, respiratorio o cáncer3,4 (tabla 1)1-6.
Las causas vasculares (infarto de miocardio o accidente cerebrovascular) predominan en algunos estudios, como en el de Orme et al5, a partir de los 34 años, más que en los diagnosticados a partir de los 60 años, lo que apoya la idea de que, en los pacientes jóvenes con acromegalia, la enfermedad es más agresiva biológicamente que en los mayores de 60 años. Los pacientes tratados con radioterapia presentan un incremento de la mortalidad y del riesgo tardío de enfermedad cerebrovascular, como en el trabajo de Brada et al7; sin embargo, otros autores, como Erfurth et al8, no observan este aumento. La mortalidad por causas respiratorias parece mayor sólo en el Reino Unido1,4,9 y no sucede en Suecia3, en España10 o en Nueva Zelanda2.
Las muertes por cáncer en series amplias, como la de Orme et al5, de 1.362 pacientes, no difieren de las de la población general. Sólo se discute la vigilancia del colon por la aparición frecuente de adenomas en este órgano, en algunos de los cuales se originan displasias que pueden ser origen de cáncer. Con todo, la mortalidad de este tipo de cáncer de colon fue de 2,5 veces mayor que la esperada en personas sanas.
La morbilidad es más difícil de calcular, aunque en algunas series la intolerancia a la glucosa se establece entre el 30 y el 50%3,9,10, la diabetes mellitus entre el 9 y el 32%4,10,12, la hipertensión arterial entre el 18 y el 45%2,10, y la apnea del sueño entre el 38 y el 81%12-13, además de artropatías y síndrome de túnel carpiano.
Es complejo precisar si la mortalidad es debida a la acromegalia en sí, sobre todo en el aspecto vascular, debido a los años que transcurren hasta su diagnóstico o a la influencia de la diabetes mellitus y la hipertensión arterial. Los estudios realizados en este sentido son discordantes. Todo ello obligaría a tratar de realizar diagnósticos precoces y utilizar desde el principio tratamientos eficaces.
OBJETIVOS DEL TRATAMIENTO (Tabla 2)
Controlar la hipersecreción de GH
Los últimos consensos aceptan que el tratamiento debe proporcionar un valor de GH tras la sobrecarga oral de glucosa (SOG) < 1 ng/ml determinado con técnicas radioinmunométricas o de quimioluminiscencia. Éste es el objetivo ideal, que parece ser el más relevante y el que no es posible alcanzar en un porcentaje de casos no desdeñable. Los factores que influyen en no poder conseguir este logro son: el tamaño del adenoma y su crecimiento extraselar o circundante de la silla turca, la edad joven del paciente y la elevación de la prolactina. Las técnicas neuroquirúrgicas proporcionan buenos resultados en manos expertas en los microadenomas en un 80-90% de los casos, y en macroadenomas en el 50-70%.
Reducir la concentración de IGF-I de acuerdo con la edad y el sexo del paciente
Suele estar relacionado con el control de la secreción de GH pero a veces los resultados son discordantes.
Resecar o reducir la masa tumoral hipofisaria
La resección del adenoma hipofisario es siempre mucho más factible en el microadenoma y resulta más compleja en el macroadenoma, sobre todo cuando invade los senos cavernosos, por lo que la resección suele ser parcial, lo que se traduce en actividad de la enfermedad. La resección de un microadenoma sobre todo puede parecer hormonalmente un éxito, pero es frecuente que se produzca una recurrencia de la enfermedad a los pocos años, por lo que es necesario efectuar revisiones periódicas para advertirlo.
Reducir los rasgos de la acromegalia y prevenir las comorbilidades y la muerte temprana
La resección con éxito del adenoma influye en los síntomas y las comorbilidades de la acromegalia en el caso del tratamiento quirúrgico, o en el tratamiento farmacológico cuando se utiliza de manera primaria. La curación suele estar relacionada con la disminución del edema de partes blandas, las cefaleas, la sudación, las artralgias, las parestesias en las manos, etc., así como de la glucemia, y con un mejor control de la presión arterial. Algunas veces, la curación no se acompaña del control de la presión arterial y de la reducción de la hipertrofia miocárdica, la disfunción ventricular izquierda o la artropatía.
Preservar el resto de la función hipofisaria
La posibilidad de que se produzca una alteración de la función hipofisaria está relacionada con el tamaño del tumor y con la resección quirurgica, así como con las técnicas radioterapéuticas empleadas. El hipopituitarismo más o menos parcial que se produce es más precoz después de la cirugía y mucho más tardío tras la radioterapia (en el 50% de los casos se produce a los 10 años).
Estos objetivos pueden ser alcanzados gracias a los avances terapéuticos, en los que se incluyen técnicas neuroquirúrgicas nuevas para un mejor acceso al tumor, como las técnicas endoscópicas y la resonancia magnética (RM) microquirúrgica, que permite realizar resecciones de microtejidos. A ello se unen fuentes de radiación más selectivas, que causan un daño menor a los tejidos circundantes. Bajo el punto de vista farmacológico, los análogos de somatostatina retardados, los agonistas dopaminérgicos y los antagonistas del receptor de la GH permiten conseguir buenos resultados.
A pesar de todas estas formas terapéuticas, ninguna de las que están disponibles permite cumplir en todos los casos estos objetivos, aunque se consigan niveles razonables de éxito. Tratar de escoger una estrategia terapéutica adecuada requiere hacer un balance de los beneficios potenciales y las desventajas y riesgos de cada forma de tratamiento, sobre todo en el inicial. Intentar conseguir estos objetivos implica, a veces, sacrificar otros.
Por todo ello es necesario hacer una reflexión individualizada, sobre todo en pacientes de edad avanzada y frágiles con baja probabilidad de curación quirúrgica. También hay que tener en cuenta a los pacientes que desestiman la cirugía o que tienen un elevado riesgo anestésico, así como a los que no quieren aceptar las desventajas del tratamiento con radioterapia.
Hay cada vez más casos pacientes que rechazan la cirugía como tratamiento inicial y primario, por lo que la terapia con análogos de la somatostatina puede ser una opción segura en un porcentaje elevado de casos, y lo que se suma en muchos de ellos una disminución del tamaño del tumor14.
La incorporación de los antagonistas del receptor de la GH es una opción adecuada cuando la cirugía no se puede realizar o no es curativa y con los análogos de somatostatina no se obtiene el control adecuado.
FACTORES PRONÓSTICOS
Se han publicado en la bibliografía diferentes factores que se asocian con un mal pronóstico de la acromegalia: las concentraciones de GH e IGF-I, el tamaño del tumor, el tiempo de evolución, las enfermedades metabólicas asociadas, el sexo y la edad y la elevación de la prolactina (tabla 3); sin embargo, la mayoría de ellos se relaciona con la mayor mortalidad de la enfermedad y han sido expuestos con anterioridad. Por otro lado, los factores que pronostican un escaso éxito de las alternativas terapéuticas, como la cirugía, se relacionan con la disposición de la tumoración en relación con las estructuras, como los senos cavernosos, el quiasma, etc., y se revisarán detenidamente en el artículo correspondiente.
A modo de ejemplo, Salaun et al15 exponen en una revisión de 548 pacientes que factores como la edad joven, una concentración de GH antes de la cirugía > 50 ng/ml, los adenomas invasivos, determinados perfiles inmunohistoquímicos y la mala respuesta al test de tolerancia a la glucosa postoperatorio se correlacionan con un mal pronóstico.
Los valores elevados de prolactina preoperatorios también se han considerado de mal pronóstico en la acromegalia16, probablemente porque la mayoría de estos pacientes presenta una forma más agresiva de acromegalia causada por tumores mixtos productores de GH y prolactina.
La mayor parte de los estudios se ha centrado en la relación entre las concentraciones de GH e IGF-I en el postoperatorio inmediato y la curación de la acromegalia. Las concentraciones de GH por la mañana en ayunas < 2 ng/ml en el postoperatorio inmediato se correlaciona con curación de la acromegalia17, así como un IGF-I normal y un valor de GH tras sobrecarga de glucosa < 1 ng/ml. Una determinación de IGF-I normal y valores de GH elevados tras SOG también se asocian con un menor índice de curación y, por tanto, con un mal pronóstico de la acromegalia18.
CRITERIOS DE CONTROL
Los criterios de control de la acromegalia han sido, y aún son, objeto de profundos debates entre los expertos en la materia, y han llevado a la celebración de reuniones de expertos para tratar de homogeneizarlos. En estas reuniones se han elaborado consensos sobre qué determinaciones hacer, qué técnica utilizar y qué concentraciones hormonales se han de alcanzar para considerar que la enfermedad está controlada19,20. A lo largo de estos años se han producido cambios en éstos, pues si hace décadas un valor basal < 5 ng/ml de GH postoperatoria era considerada una muy buena respuesta, hoy día se considera un criterio de control reducir el valor de IGF-I al rango normal para la edad y el sexo, así como disminuir la concentración sérica de GH a < 0,1 ng/ml después de una SOG19,20.
La importancia de este criterio de control es muy importante, pues cuando la actividad de la acromegalia está controlada, la morbimortalidad de los pacientes se equipara a la de los controles21. Sobre la base de este último artículo, hay diferentes tendencias en la bibliografía sobre si el seguimiento de la acromegalia debe hacerse solamente con IGF-I o también midiendo la GH tras la SOG o en varias determinaciones. El hecho de que actualmente haya 2 maneras de medir la GH, con y sin isótopos, y la dificultad de conversión de unidades de una a otra y a los antiguos anticuerpos monoclonales simples, hacen que esta determinación tenga muchos detractores. Por otro lado, en el estudio de Swearingen et al21, la mayor facilidad de determinación en una sola toma es el argumento utilizado por estos autores para no introducir la determinación de GH en el seguimiento de la acromegalia. Sin embargo, otros autores apoyan el seguimiento con ambas determinaciones con el argumento de que en más del 30% de los casos hay discordancia entre ambos métodos, y que los estudios que avalan el IGF-I como método único son aún escasos.
Como afirman Giustina y Melmed en un editorial reciente22, es difícil llegar a un consenso respecto a cómo, qué y cuánto es el valor de curación de la acromegalia, pero caminamos hacia ello y hacen falta más estudios y más reuniones de expertos para aclarar definitivamente la cuestión.