Valorar el control glucémico de pacientes diabéticos, medir la influencia en este control de la adherencia a los hipoglucemiantes y a las visitas médicas, y explorar factores que permitan predecir esta adherencia.
MétodosEstudio de cohortes históricas de pacientes diabéticos. Se midió el porcentaje que alcanzó una HbA1c dentro del objetivo. Se valoró la adherencia mediante la pregunta de Haynes-Sacket. Se estudiaron el cambio en la HbA1c entre la primera y la última visita, la adherencia y la asistencia a las consultas en función de las comorbilidades, los factores de riesgo cardiovascular y los tratamientos utilizados.
ResultadosSe incluyeron 639 pacientes (tiempo medio de seguimiento 11,1±11,2 meses). El 66,6% alcanzó una HbA1c dentro del objetivo. El cambio en la HbA1c entre la primera y última visita se explicó en un 54,2% por la HbA1c inicial (p<0,001), en un 13% por la adherencia terapéutica (p<0,001) y en un 9,6% por la adherencia a las citas (p<0,001). La no insulinización (p=0,011) y el cese del tabaco (p=0,032) predispusieron a una mayor adherencia. La insulinización (p=0,019) y la falta de educación terapéutica (p=0,033) predispusieron a no acudir a las visitas.
ConclusionesLa mejora de la HbA1c está determinada por la HbA1c inicial, la adherencia terapéutica y la asistencia a las citas. Los insulinizados tienen peor adherencia y faltan más a la consulta, los que dejan de fumar se adhieren más a los hipoglucemiantes y los que reciben educación terapéutica acuden más a la consulta.
To assess glycemic control in diabetic patients, to measure the impact on such control of adherence to hypoglycemic agents and to medical visits, and to explore factors that allow for predicting adherence.
MethodsStudy of historical cohorts of diabetic patients. The proportion of patients who achieved the target HbA1c levels was estimated. Adherence was assessed using the Haynes-Sackett test. Change in HbA1c from the first to the last visit, adherence, and attendance to visits were analyzed according to comorbidities, cardiovascular risk factors, and treatments used.
ResultsThe study simple consisted of 639 patients (mean follow-up time, 11.1±11.2 months), of whom 66.6% achieved target HbA1c levels. Change in HbA1c from the first to the last visit was explained in 54.2% of patients by baseline HbA1c (P<0.001), in 13% by treatment adherence (P<0.001), and in 9.6% by visit adherence (P<0.001). Non-insulinization (P=0.011) and smoking cessation (P=0.032) predisposed to greater adherence. Insulinization (P=0.019) and lack of diabetes education (P=0.033) predisposed to visit non-compliance.
ConclusionsImprovement in HbA1c is determined by baseline HbA1c, treatment adherence, and attendance to visits. Patients on insulin have poorer adherence and are more likely to miss the appointments, those who stop smoking adhere more to hypoglycemic agents, and those given therapeutic education are more likely to keep the appointments.
El estudio «COst of Diabetes in Europe – Type 2» (CODE-2)1 mostró que en el año 2002 solo el 31% de los pacientes diabéticos europeos alcanzaba un buen control glucémico, definido por una HbA1c≤6,5%. Más recientemente se ha publicado el estudio PANORAMA2, que ha evaluado el grado de control glucémico de 5.817 pacientes diabéticos reclutados en 2010 en 9 países europeos; se ha encontrado que el 37,4% de estos pacientes tenían una HbA1c>7% (mal control metabólico). Estos datos sugieren que el control glucémico podría estar mejorando a lo largo de Europa, como en otras regiones del mundo3, y nos llevan a preguntarnos por los factores que siguen provocando la falta de control glucémico en muchos pacientes.
Los factores que más aumentan la probabilidad de presentar una HbA1c fuera de objetivo (>7%), según señala el estudio PANORAMA2, son la edad joven (por cada año adicional la probabilidad de mal control glucémico disminuye un 2%), la duración de la diabetes (por cada año adicional de duración la probabilidad de mal control aumenta un 2%), la pobre adherencia a la medicación y al estilo de vida (respectivamente multiplican el riesgo de mal control por 3,98 y por 2,16) y la complejidad de los tratamientos (a mayor complejidad, peor control). Otros estudios han indicado que la inercia clínica, la falta de ajuste en la terapia por parte del médico en pacientes no controlados, también podría contribuir a un control glucémico insuficiente en pacientes con diabetes mellitus tipo 24.
De entre estos factores, la falta de adherencia terapéutica suscita especial interés, por su carácter modificable y por sus graves consecuencias (aumenta el riesgo de complicaciones diabéticas, las hospitalizaciones5 y el gasto sanitario6). De ahí que durante los últimos años se haya intensificado la investigación sobre las causas de esta falta de adherencia terapéutica en el paciente con alto riesgo cardiovascular. Así, el estudio «Fixed-dose Combination Drug for Secondary Cardiovascular Prevention-1» (FOCUS-1)7, que valoró la adherencia a estatinas, aspirina, betabloqueantes e IECA en pacientes con un infarto agudo de miocardio en los 2 últimos años, mostró que la falta de adherencia terapéutica afecta al 45% de estos pacientes y se relaciona con la polimedicación, la edad (a mayor juventud, menor adherencia) y la presencia de depresión. En el estudio «CDC Canarias»8 se observó que el 48% de los varones y el 28% de las mujeres con diabetes mellitus tipo 2 no cumplían con el tratamiento. En otro estudio de seguimiento con distintos hipoglucemiantes orales, la adherencia al cabo de 12 meses fue de un 60% para metformina, de un 56% para sulfonilureas y de un 48% para repaglinida9. En una cohorte de 151.173 pacientes diabéticos atendidos en Quebec (Canadá)10, la mayor adherencia a los hipoglucemiantes orales se detectó en los pacientes con edades más altas, residentes en regiones rurales, con nivel socioeconómico bajo o medio beneficiarios de un copago más reducido, con su primer hipoglucemiante prescrito por médicos generales frente a endocrinólogos o internistas (mayor adherencia en pacientes menos complejos), con una historia de uso de 5 fármacos o más antes de iniciar este primer hipoglucemiante y con menos de 7 visitas a su médico durante el primer año de tratamiento.
Las investigaciones publicadas sobre control glucémico y adherencia terapéutica en diabetes mellitus tipo 2 presentan algunas limitaciones. En primer lugar, desde que se reclutó la cohorte de pacientes del estudio PANORAMA han surgido nuevas opciones de tratamiento farmacológico en estos pacientes, como la linagliptina, la saxagliptina, la alogliptina, el lixisenatide, el exenatide semanal, el dulaglutide, el albiglutide, la dapagliflozina, la empagliflozina, la canagliflozina, la degludec, y carecemos de datos comparativos sobre la adherencia a cada uno de estos nuevos hipoglucemiantes. En segundo lugar, aún no se han considerado algunos factores con potencial influencia sobre la adherencia terapéutica, como los antecedentes familiares de diabetes.
El objetivo de este estudio ha sido valorar el control glucémico actual de loa pacientes con diabetes mellitus tipo 2 seguidos en una consulta de endocrinología, medir la influencia en este grado de control de la adherencia a los hipoglucemiantes y a las visitas médicas, y explorar los factores que permitan predecir esta adherencia terapéutica.
MétodosDiseño del estudio. Criterios de inclusión y exclusiónSe ha realizado un estudio de cohortes históricas. Los criterios de inclusión fueron pacientes mayores de 18 años de ambos sexos diagnosticados de diabetes mellitus tipo 2 y atendidos en la consulta de Endocrinología del Hospital Dr. José Molina Orosa (Lanzarote) entre septiembre de 2011 y julio de 2016. Se excluyeron los pacientes con diabetes mellitus tipo 2 procedentes de centros penitenciarios y los obesos intervenidos mediante cirugía bariátrica. Los pacientes seguidos en la consulta dieron su consentimiento informado. El protocolo del estudio fue aprobado por el comité ético de investigación clínica local.
Recogida de datosSe revisaron las historias clínicas de los pacientes que cumplían los criterios de inclusión. Se recogieron las siguientes variables:
- -
Sexo, edad, duración de la diabetes e historia familiar de diabetes.
- -
Comorbilidades. Porcentaje de pacientes con retinopatía diabética, cataratas, enfermedad renal crónica, neuropatía diabética, cardiopatía isquémica coronaria, arritmias, ictus, arteriopatía periférica, afección dentaria, enfermedad mental (tratados con ansiolíticos, antidepresivos, hipnóticos), hipotiroidismo y uso de protectores gástricos.
- -
Parámetros metabólicos y factores de riesgo cardiovascular. Se compararon los valores tomados en la primera visita con los de la última visita, calculando el cambio experimentado por cada parámetro:
- •
Índice de masa corporal (IMC), perímetro de cintura y tensión arterial (TA). El IMC se calculó dividiendo el peso en kilogramos entre la altura en metros al cuadrado.
- •
HbA1c y porcentaje de pacientes con hipoglucemias. Se midió el porcentaje de pacientes que en la última visita habían alcanzado una HbA1c dentro de objetivo (<7,5% si más de 70 años, más de 10 años de diabetes, o presencia de macroangiopatías, <7% en el resto de pacientes).
- •
Colesterol total, LDL, HDL y triglicéridos.
- •
Porcentaje de fumadores y de pacientes con cese de hábito tabáquico.
- -
Indicadores de seguimiento. Asistencia a las citas, tiempo de seguimiento y número de visitas.
- -
Tratamientos utilizados. Hipoglucemiantes, educación terapéutica y ejercicio físico. Se cuantificó el número de fármacos diario por paciente. Se valoró si a lo largo del seguimiento se habían ajustado los hipoglucemiantes, los antihipertensivos y los hipolipemiantes, clasificando a los pacientes en alguna de estas 3 posibilidades para cada grupo farmacológico: ningún cambio, ajuste de dosis, cambio o adición de fármacos. La adherencia a los hipoglucemiantes se valoró planteando a cada paciente la pregunta de Haynes-Sacket: «La mayoría de pacientes tienen dificultades en tomar todos sus comprimidos, ¿tiene usted dificultades en tomar los suyos?». Este método está validado en nuestra población y ha demostrado un alto valor predictivo positivo y una especificidad aceptable11.
Se estudiaron el cambio experimentado por la HbA1c entre la primera y la última visita, la adherencia terapéutica y la asistencia a las consultas en función de las características demográficas, comorbilidades, factores de riesgo cardiovascular asociados, indicadores de seguimiento y tratamientos utilizados. Los resultados de las variables cuantitativas se expresaron como las medias y desviaciones estándar, las variables categóricas como porcentajes. Cuando se comprobó una distribución normal de la muestra, para los contrastes de hipótesis con variables continuas se utilizó la prueba t-Student, o el ANOVA si se comparaban más de 2 grupos. Cuando las variables no se distribuyeron de forma normal se usó con ellas la prueba de Mann-Whitney, o la de Kruskal-Wallis si se comparaban más de 2 grupos. Para los contrastes de hipótesis con proporciones se empleó la prueba Chi-cuadrado. Se calculó la correlación entre las variables cuantitativas a través de los coeficientes de Pearson o Spearman según se demostrase o no la distribución normal. Una vez realizadas todas estas comparaciones se sometieron los resultados obtenidos a los correspondientes análisis multivariante: el cambio en la HbA1c se estudió según una técnica de regresión lineal, en tanto que la adherencia terapéutica y la asistencia a las consultas se valoraron mediante una técnica de regresión multinomial. El análisis estadístico de los datos se llevó a cabo con el programa SPSS® versión 21.0 (Chicago, Ill., EE.UU.). Se fijó para todas las pruebas un nivel de significación de p<0,05 bilateral.
ResultadosPacientes incluidos. Características basalesSe incluyeron 639 pacientes. El tiempo medio de seguimiento en consulta fue de 11,1±11,2 meses y el número medio de visitas fue de 3±2,4. Fallecieron a lo largo del seguimiento 50 pacientes (7,8%).
Las características basales fueron: edad media 62±11,5 años; duración media de la diabetes 11,7±9,5 años; proporción de mujeres 52,6%; proporción con historia familiar de diabetes 74,5%; IMC 32,3±6,9kg/m2; perímetro de cintura 105,9±13,2cm; HbA1c 8,6±1,7%; TA sistólica 140,9±21,1mmHg; TA diastólica 80,7±12,6mmHg; LDL 113±37,9mg/dl; HDL 47,1±14,5mg/dl; triglicéridos 178,1±135,9mg/dl y fumadores 15,4%.
Las comorbilidades alcanzaron las siguientes prevalencias: retinopatía diabética no fotocoagulada 18,5%; fotocoagulada 14%; tratada con fármacos intravítreos 1,4%; cataratas 24,5%; enfermedad renal crónica estadio 3 17,4%; estadio 4 1,7%; estadio 5 0,3% (requirieron diálisis el 1,6% y trasplante renal el 0,5%); neuropatía diabética 33,7%; cardiopatía isquémica coronaria 18,3%; fibrilación auricular 4,9%; otras arritmias 2,2%; ictus 7,4%; arteriopatía periférica 17,7%; amputaciones 2,5%; alguna afección dentaria 89,3%; uso de ansiolíticos 9,9%; uso de antidepresivos 11,7%; uso de hipnóticos 9,7%; hipotiroidismo 16,6% y uso de protectores gástricos 58,5%.
Tratamientos utilizadosRecibieron educación terapéutica el 62,9% de los pacientes y realizaron ejercicio físico el 54,7%. Se dio consejo antitabaco a los fumadores y se logró el cese del hábito tabáquico en el 25% de los mismos. El número diario medio de fármacos por paciente fue de 8,6±4,1. Los regímenes de hipoglucemiantes se emplearon en estas proporciones: monoterapia 17,9%; doble terapia 18,2%; triple terapia 7,8%; insulina basal 24,6%; insulina basal-bolo 25,5% y mezcla de insulina 3%. Los hipoglucemiantes utilizados se detallan en la tabla 1. Se ajustó la dosis de los hipoglucemiantes durante el seguimiento en el 15,8% de los pacientes y se añadieron hipoglucemiantes o se sustituyeron por otros en el 59,1%. Se produjo inercia con los hipoglucemiantes en el 2,3% de los casos.
Hipoglucemiantes utilizados
| Pacientes con cada hipoglucemiante | |
|---|---|
| Biguanidas | |
| Metformina | 443 (69,3) |
| Secretagogos | |
| Sulfonilurea | 64 (10) |
| Repaglinida | 71 (11,2) |
| Tiazolidindionas | |
| Pioglitazona | 7 (1,1) |
| I-DPP4a | |
| Sitagliptina | 135 (21,1) |
| Vildagliptina | 44 (6,9) |
| Linagliptina | 25 (3,9) |
| Alogliptina | 6 (0,9) |
| Saxagliptina | 3 (0,5) |
| Ar-GLP-1b | |
| Liraglutida | 26 (4,1) |
| Lixisenatida | 22 (3,4) |
| Exenatida | 2 (0,3) |
| Exenatida-LAR | 10 (1,6) |
| Dulaglutida | 17 (2,7) |
| Albiglutida | 1 (0,2) |
| I-SGLT-2c | |
| Dapagliflozina | 19 (3) |
| Empagiflozina | 13 (2) |
| Insulina | |
| NPH | 13 (2) |
| Detemir | 71 (11) |
| Glargina | 231 (36,2) |
| Degludec | 3 (0,5) |
| Regular | 6 (0,9) |
| Lispro | 60 (9,4) |
| Aspart | 66 (10,3) |
| Glulisina | 32 (5) |
| Mezcla insulina | 22 (3,4) |
Los datos se expresan como n (%).
El 66,6% de los pacientes alcanzó una HbA1c dentro de objetivo al final del seguimiento. El 14,1% tuvo hipoglucemias. El cambio medio en la HbA1c entre la primera y última visita fue –1,2±1,7. El cambio en la HbA1c se correlacionó con la edad (rho=0,162; p=0,001) y con los valores iniciales de HbA1c (rho=−0,7; p<0,001); TA diastólica (rho=−0,108; p=0,03); HDL (rho=0,166; p=0,002) y triglicéridos (rho=−0,173; p=0,001). No se observó correlación entre el cambio en la HbA1c y la duración de la diabetes, IMC inicial, perímetro de cintura, TA sistólica, LDL, albuminuria, polifarmacia y tiempo de seguimiento en consultas ni número de visitas.
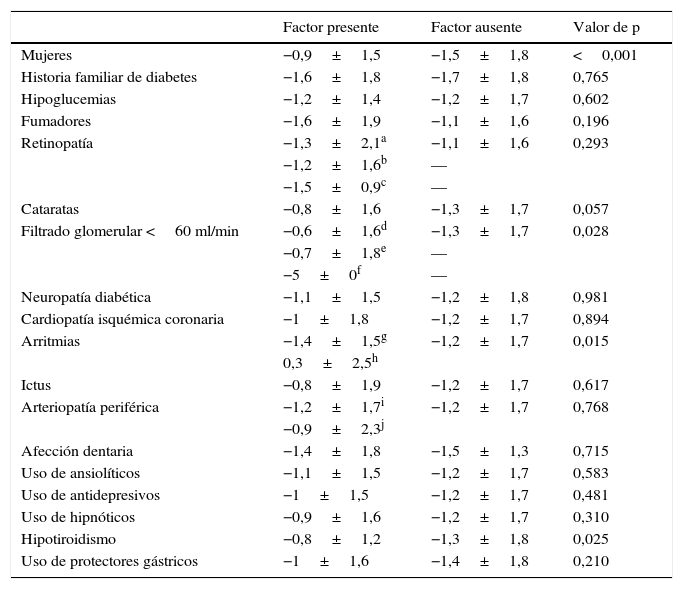
La tabla 2 muestra cómo varía la reducción de la HbA1c entre la primera y la última visita en función de algunas características demográficas y comorbilidades. Los pacientes insulinizados redujeron más la HbA1c (−1,4±1,9) que los no insulinizados (−0,9±1,3; p<0,001) y los tratados con agonistas del receptor de GLP1 lograron mayores reducciones de la HbA1c (−1,7±1,8) que los no tratados con estos agonistas (−1,1±1,6; p=0,015). La HbA1c disminuyó con los distintos grupos de hipoglucemiantes en las siguientes proporciones (p<0,001): monoterapia –0,3±0,7; doble terapia –1,1±1,5; triple terapia –1,4±1,4; insulina basal –1,8±1,9; insulina basal-bolo –1,1±1,8 y mezcla de insulina –0,5±0,8. La reducción de la HbA1c fue –0,09±0,8 cuando no se ajustaron los hipoglucemiantes; –0,9±1,4 cuando se ajustó la dosis de estos y –1,5±1,8 cuando se cambiaron o añadieron hipoglucemiantes (p<0,001). Se obtuvo una reducción de la HbA1c de –1±1,7 cuando no se ajustaron los antihipertensivos; de –1,1±1,6 cuando se ajustó la dosis de los mismos y de –1,6±1,6 cuando se cambiaron o añadieron antihipertensivos (p=0,005). Los pacientes adherentes disminuyeron la HbA1c –1,3±1,6, mientras que los no adherentes redujeron la HbA1c –0,5±1,8 (p<0,001). Los pacientes que acudieron a todas las visitas lograron una mejora de la HbA1c de –1,3±1,6, en tanto los que faltaron a las citas redujeron la HbA1c –0,4±2,2 (p=0,008).
Determinantes de la reducción de la HbA1c entre la primera y la última visita
| Factor presente | Factor ausente | Valor de p | |
|---|---|---|---|
| Mujeres | −0,9±1,5 | −1,5±1,8 | <0,001 |
| Historia familiar de diabetes | −1,6±1,8 | −1,7±1,8 | 0,765 |
| Hipoglucemias | −1,2±1,4 | −1,2±1,7 | 0,602 |
| Fumadores | −1,6±1,9 | −1,1±1,6 | 0,196 |
| Retinopatía | −1,3±2,1a | −1,1±1,6 | 0,293 |
| −1,2±1,6b | — | ||
| −1,5±0,9c | — | ||
| Cataratas | −0,8±1,6 | −1,3±1,7 | 0,057 |
| Filtrado glomerular <60 ml/min | −0,6±1,6d | −1,3±1,7 | 0,028 |
| −0,7±1,8e | — | ||
| −5±0f | — | ||
| Neuropatía diabética | −1,1±1,5 | −1,2±1,8 | 0,981 |
| Cardiopatía isquémica coronaria | −1±1,8 | −1,2±1,7 | 0,894 |
| Arritmias | −1,4±1,5g | −1,2±1,7 | 0,015 |
| 0,3±2,5h | |||
| Ictus | −0,8±1,9 | −1,2±1,7 | 0,617 |
| Arteriopatía periférica | −1,2±1,7i | −1,2±1,7 | 0,768 |
| −0,9±2,3j | |||
| Afección dentaria | −1,4±1,8 | −1,5±1,3 | 0,715 |
| Uso de ansiolíticos | −1,1±1,5 | −1,2±1,7 | 0,583 |
| Uso de antidepresivos | −1±1,5 | −1,2±1,7 | 0,481 |
| Uso de hipnóticos | −0,9±1,6 | −1,2±1,7 | 0,310 |
| Hipotiroidismo | −0,8±1,2 | −1,3±1,8 | 0,025 |
| Uso de protectores gástricos | −1±1,6 | −1,4±1,8 | 0,210 |
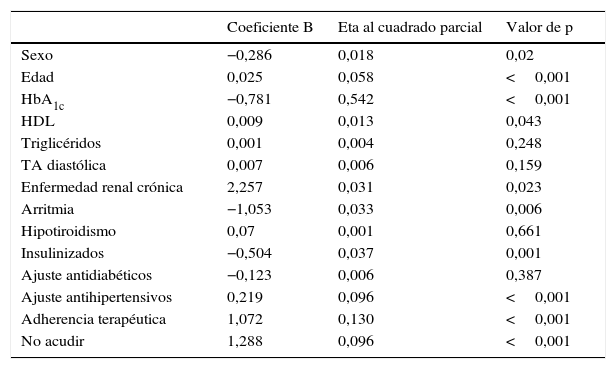
El cambio en la HbA1c entre la primera y la última visita se ha estudiado según una técnica de regresión lineal (tabla 3). Las variables que conservan su significación en este modelo para explicar el cambio en la HbA1c son sexo, edad, HbA1c inicial, HDL, enfermedad renal crónica, arritmias, insulinización, ajuste de antihipertensivos, adherencia terapéutica y asistencia a las consultas. La HbA1c inicial explica el 54,2% de lo que la HbA1c cambia a lo largo del seguimiento.
Predictores del cambio en la HbA1c en análisis multivariante
| Coeficiente B | Eta al cuadrado parcial | Valor de p | |
|---|---|---|---|
| Sexo | −0,286 | 0,018 | 0,02 |
| Edad | 0,025 | 0,058 | <0,001 |
| HbA1c | −0,781 | 0,542 | <0,001 |
| HDL | 0,009 | 0,013 | 0,043 |
| Triglicéridos | 0,001 | 0,004 | 0,248 |
| TA diastólica | 0,007 | 0,006 | 0,159 |
| Enfermedad renal crónica | 2,257 | 0,031 | 0,023 |
| Arritmia | −1,053 | 0,033 | 0,006 |
| Hipotiroidismo | 0,07 | 0,001 | 0,661 |
| Insulinizados | −0,504 | 0,037 | 0,001 |
| Ajuste antidiabéticos | −0,123 | 0,006 | 0,387 |
| Ajuste antihipertensivos | 0,219 | 0,096 | <0,001 |
| Adherencia terapéutica | 1,072 | 0,130 | <0,001 |
| No acudir | 1,288 | 0,096 | <0,001 |
R cuadrado=0,682 (R cuadrado corregida=0,663).
La falta de adherencia a los hipoglucemiantes explica el 13% de la variación de la HbA1c durante el seguimiento (p<0,001). Se detectó en el 12,5% de los pacientes y se asoció a una menor reducción del peso (−1,5±5,4kg entre los adherentes; –0,3±6kg entre los no adherentes, p=0,02) y de los triglicéridos (−38,7±129,8mg/dl entre los adherentes; –7,4±104,2mg/dl entre los no adherentes, p=0,009). Los pacientes no adherentes partían de una HbA1c de 9,1±2%, mientras los adherentes tenían una HbA1c inicial de 8,5±1,7% (p=0,037). Los pacientes adherentes no se diferenciaron de aquellos sin adherencia en la edad, sexo, duración de diabetes, historia familiar de diabetes, valores iniciales de IMC, perímetro de cintura, TA, lípidos, albuminuria, tabaquismo y prevalencia de comorbilidades. La presencia de hipoglucemias no supuso diferencias significativas en la adherencia a los hipoglucemiantes (91% en caso de hipoglucemias y 86,9% entre aquellos sin hipoglucemias; p=0,361).
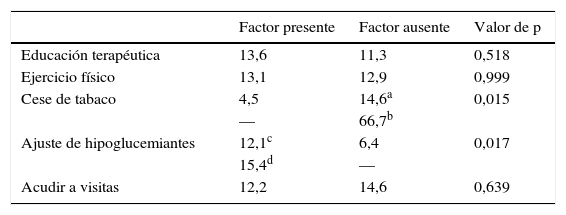
La tabla 4 muestra la falta de adherencia a los hipoglucemiantes en función de los tratamientos recibidos e indicadores de seguimiento. El número de casos con falta de adherencia y el porcentaje que ese número representa para cada grupo de hipoglucemiantes fue: metformina 13 casos (2,9%); sulfonilureas 6 (9,3%); inhibidores de la DPP4 6 (2,8%); inhibidores de la SGLT2 1 (3,1%); agonistas del receptor de GLP1 7 (8,9%); insulina basal 17 (5,3%); insulina rápida 28 (17%) y mezcla de insulina 2 (9%); la falta de adherencia fue 2 veces más frecuente entre los insulinizados que entre los no insulinizados (16,5 frente al 8%; p=0,002). No se encontraron diferencias entre la falta de adherencia observada en los pacientes tratados con agonistas del receptor de GLP1 y los no tratados con estos agonistas (12,8 frente al 12,5%; p=0,932). Los pacientes adherentes tomaban una media de 8,6±4 fármacos diarios y los no adherentes 8,6±4,1 (p=0,869). Los pacientes adherentes precisaron una media de 2,8±2,2 visitas y los no adherentes 3,9±3,3 visitas (p=0,001). El tiempo de seguimiento tendió a ser más largo entre los pacientes no adherentes (13,9±13,9 meses) que entre los adherentes (10,6±10,7 meses; p=0,078).
Porcentaje de pacientes con falta de adherencia a los hipoglucemiantes en función de los tratamientos recibidos e indicadores de seguimiento
Faltaron a sus visitas de seguimiento el 13,9% de los pacientes. Esta falta de adherencia a las visitas explica el 9,6% de la variación de la HbA1c (p<0,001), y con respecto a los pacientes que acuden, se asocia a peores valores finales de TA sistólica (136,6±18,9mmHg frente a 131,6±16,5mmHg; p=0,004); TA diastólica (78,8±11,2mmHg frente a 75,6±10,2; p=0,018); LDL (103,6±36,1mg/dl frente a 93±32,4mg/dl; p=0,015) y triglicéridos (178,1±143mg/dl frente a 138,4±77,3mg/dl; p=0,003). En comparación con los pacientes que acudieron a las visitas, los pacientes que faltaron eran más jóvenes (58,9±11,9 años frente a 62,5±11,3 años; p=0,007); partían de peores HbA1c (9,5±1,9% frente a 8,5±1,7%; p=0,006) y peor albuminuria (157,9±440,2mg/g frente a 108,6±540,5mg/g; p=0,008), tomaban menos fármacos al día (7,6±4,1 frente a 8,8±4; p=0,004). La falta de adherencia a las visitas fue significativamente mayor entre los fumadores (23,5 frente al 12,1% de los no fumadores; p=0,004); tendió a ser mayor entre los insulinizados (16,5 frente al 11% de los no insulinizados; p=0,058); resultó significativamente menor entre los pacientes con hipotiroidismo (2,8 frente al 16,1% de los no hipotiroideos; p=0,001) y tendió a ser menor entre los que recibieron educación terapéutica (12,4 frente al 19% de los no educados; p=0,056). No se encontraron diferencias entre los pacientes que acudieron a las visitas y los que faltaron en la duración de diabetes, sexo, historia familiar de diabetes, valores iniciales del IMC, perímetro de cintura, TA, lípidos, prevalencia de comorbilidades distintas al hipotiroidismo ni en la práctica de ejercicio físico.
Al valorar los determinantes de la adherencia terapéutica mediante una técnica de regresión logística multinomial se comprueba que son predictores independientes de la misma la no insulinización (p=0,011) y el cese del hábito tabáquico (p=0,032). Cuando se recurre a esta misma técnica estadística para delimitar los factores que de forma independiente predisponen a no acudir a las visitas, se han encontrado la insulinización (p=0,019) y la falta de educación terapéutica (p=0,033).
DiscusiónEn este trabajo un 66,6% de los pacientes diabéticos atendidos en una consulta de endocrinología alcanzaron una HbA1c dentro del objetivo y la mejora de la HbA1c a lo largo del seguimiento, de media 1,2 puntos, estuvo determinada principalmente por la HbA1c inicial, la adherencia terapéutica y la asistencia a las citas.
La mayor reducción de la HbA1c en pacientes con valores de partida más elevados ya había sido señalada por Buysschaert M et al. en su estudio de práctica real con exenatide12, y por Wilding JPH et al. en su revisión de ensayos clínicos con canagliflozina13. En nuestro estudio retrospectivo se incluyeron pacientes tratados con todo tipo de hipoglucemiantes y se observó de nuevo que, a mayor HbA1c inicial, mayor reducción se obtiene en la HbA1c a lo largo del seguimiento. Este hallazgo podría guardar relación con la estrategia de definir de antemano unos objetivos de HbA1c para cada paciente, que ha sido propuesta por la Asociación Americana de Diabetes en sus recomendaciones14 y que conlleva emplear tratamientos de mayor potencia hipoglucemiante en los pacientes con HbA1c iniciales más elevadas.
Llama la atención que en el modelo explicativo de la variación de la HbA1c con el seguimiento, el factor más importante haya sido, después del valor inicial de la HbA1c, la adherencia terapéutica y que el ajuste o cambio de los hipoglucemiantes no haya alcanzado significación estadística como predictor independiente del valor final de HbA1c. Esta observación transmite la idea de que, si el paciente no se adhiere a la medicación pautada, disminuye la importancia de los ajustes en los hipoglucemiantes que el médico haya podido plantear en las visitas anteriores, y de ahí el interés que despierta una mejor comprensión de los mecanismos que condicionan la adherencia terapéutica. En este sentido, Wild H informó que por cada 25% de aumento en la adherencia terapéutica, la HbA1c de los pacientes se reduce un 0,34%15.
En nuestro trabajo la falta de adherencia resultó 2 veces más frecuente entre los insulinizados que entre los no insulinizados, lo que podría sugerir que la insulinización representa un momento crítico para la adherencia. Farsaei S et al. comunicaron que el 28,8% de los pacientes con diabetes mellitus tipo 2 insulinizados presentaba escasa adherencia a la insulina y que algunas barreras a la insulinoterapia podían ser la polifarmacia, la preocupación de los pacientes por la interferencia de este tratamiento en las actividades de la vida diaria, por las posibles reacciones en la zona de administración o por el aumento de peso asociado16. En la búsqueda de alternativas a las formas de insulinoterapia más complejas, como la terapia basal-bolo, los estudios 4B y GetGoal DUO-2 compararon el efecto de añadir exenatide o lixisenatide, respectivamente, a insulina glargina, en lugar de análogos de insulina rápida, encontrando similares reducciones en la HbA1c, con una mejora en el peso y menor incidencia de hipoglucemias17.
En contraste con los pacientes insulinizados, los fumadores que lograron abandonar el hábito tabáquico alcanzaron las mejores proporciones de adherencia a los hipoglucemiantes. En un metaanálisis de 14 estudios observacionales, que incluía a 98.978 pacientes diabéticos se comprobó que dejar de fumar no empeoraba la HbA1c a largo plazo y repercutía en una mejora del perfil lipídico18. En el estudio ADVANCE, que siguió a 11.140 pacientes diabéticos se constató que al dejar de fumar se reducía un 30% la mortalidad por cualquier causa19. La relación entre el cese del hábito tabáquico y la mejora de la adherencia terapéutica observada en nuestro trabajo supone un estímulo adicional para insistir en el consejo antitabaco recomendado a los pacientes diabéticos fumadores.
Se necesitan más estudios para aclarar las causas que llevan a un paciente diabético a no adherirse a los hipoglucemiantes, o a no acudir a las consultas. Que las faltas a las visitas médicas sean menos frecuentes entre los pacientes que reciben educación terapéutica nos recuerda el papel esencial que tiene la educación en el control de las enfermedades crónicas20, y nos invita a profundizar en la coordinación de todos los profesionales implicados en la atención al paciente diabético.
ConclusiónLa mejora de la HbA1c en el seguimiento de un paciente diabético está determinada por la HbA1c inicial, la adherencia terapéutica y la asistencia a las citas. Los insulinizados tienen peor adherencia y faltan más a la consulta, en tanto que los pacientes que dejan de fumar se adhieren más a los hipoglucemiantes y los que reciben educación terapéutica acuden más a la consulta.
AutoríasEGD contribuyó al diseño del estudio, siguió pacientes, analizó los datos y escribió el manuscrito.
DRM, AGL y ÓMMP siguieron pacientes y revisaron el manuscrito.
Conflicto de interesesLos autores no tienen conflictos de intereses en relación con el contenido del estudio.