La histerectomía es una de las intervenciones ginecológicas más frecuentes en todo el mundo. En ocasiones, esta cirugía puede generar importantes cambios en los aspectos emocionales, psíquicos, anatómicos y sociales, lo que puede alterar el funcionamiento sexual en las mujeres que la padezcan. El objetivo de esta búsqueda es analizar el impacto sobre la función sexual en mujeres histerectomizadas por motivos benignos. Durante el mes de enero de 2018 se llevó a cabo una búsqueda sistemática en las bases de datos Medline, Cinahl, PubMed, LILACS, Scopus y Web of Science. Tras aplicar los criterios de inclusión y exclusión seleccionados, se obtuvieron un total de 15 artículos en los cuales se analizaron entre otros la enfermedad de base, el tipo de intervención y el ítem alterado en la función sexual. Como conclusión, existe cierta controversia sobre los efectos de la histerectomía sobre la sexualidad, aunque la mayoría determina que tras la cirugía se produce una mejora en la función sexual.
Hysterectomy is one of the most frequent gynaecological interventions in the world. This surgery can sometimes generate important changes in the emotional, psychic, anatomical and social aspects, including alterations of sexual functioning in women who suffer from it. The aim of this study is to analyse the impact on sexual function in women hysterectomised for benign reasons. During the month of January 2018 a systematic search was carried out in the databases Medline, Cinahl, PubMed, LILACS, Scopus, and Web of Science. After applying the selected inclusion and exclusion criteria, a total of 15 articles were obtained. An analysis was performed on variables such as the basic pathology, type of intervention, and altered items in sexual function. As a conclusion, there is some controversy over the effects of hysterectomy on sexuality, although most determine that an improvement in sexual function occurs after the surgery.
La histerectomía es la extirpación quirúrgica del útero o de la matriz1. Tras la cesárea, es una de las intervenciones ginecológicas más frecuentes realizadas en todo el mundo y, en la mayoría de los casos, por motivos benignos (80%)2-5. Las indicaciones más frecuentes por enfermedad benigna son: leiomioma uterino, endometriosis, sangrado menstrual excesivo, dismenorrea, hiperplasia endometrial atípica y prolapso uterino6.
Se ha atribuido a Langenbeck (1825) el primer intento de histerectomía abdominal de la historia de la medicina. En 1843, Clay y Heath practicaron separadamente sendas histerectomías abdominales no intencionadas. Operando lo que creían ser quistes ováricos, se encontraron con grandes miomas y, ante la imposibilidad de reintroducir las asas intestinales en la cavidad abdominal, optaron por extirpar el útero amputándolo por el istmo7. En Estados Unidos, se realizan más de 600.000 histerectomías al año5.
Existen 3abordajes de la histerectomía para la enfermedad benigna: la histerectomía abdominal, la histerectomía vaginal y la histerectomía laparoscópica8. La elección depende de la indicación quirúrgica, del tamaño del útero, del descenso del cuello uterino, de la forma de la vagina, de la corpulencia de la paciente y de la habilidad y las preferencias del cirujano9,10. Sin embargo, 2/3 de las histerectomías son realizadas mediante abordaje abdominal9.
La histerectomía puede ser total o subtotal. La ventaja de la histerectomía total es que la extirpación del cérvix elimina una fuente de infección, sangrado y una localización de carcinoma y lesiones precancerosas9. No obstante, la mayoría de los ginecólogos realiza la histerectomía total11. La histerectomía subtotal tiene la ventaja de disminuir la probabilidad de lesiones en la vejiga, uréter y recto, ya que no se extirpa el cérvix9.
Asimismo, esta intervención puede llevar asociadas la extirpación de ovarios (ooforectomía), de trompas (salpingectomía) o ambos (salpingooforectomía), que es la histerectomía con anexectomía uni- o bilateral11.
La vía vaginal es el abordaje menos invasivo y se asocia con menor tiempo de recuperación, menos complicaciones, menores costos y mejor resultado estético12. A pesar de ello, su frecuencia es inferior a la abdominal o laparoscópica13. Los beneficios de la histerectomía laparoscópica son: mejor abordaje con incisiones menores, una pérdida de sangre intraoperatoria inferior y una reducción en la caída del nivel de hemoglobina, reducción de la estancia hospitalaria, reincorporación más rápida a las actividades diarias, menos infecciones de heridas o de la pared abdominal, menor agresión inmunológica y menor incidencia de hernias8.
La histerectomía puede generar importantes cambios en los aspectos emocionales, psíquicos, anatómicos y sociales14,15. Desde el punto de vista emocional, la retirada del útero puede generar pérdidas en la calidad de vida sexual de la mujer y en la calidad de la relación con su pareja, puede desencadenar emociones conflictivas, de inseguridad y ansiedad y generar alteraciones en los patrones y en el deseo sexual15,16.
No existe consenso en la literatura científica sobre el impacto de la histerectomía sobre la función sexual; el impacto sobre la sexualidad es mayor o menor en función de la malignidad del proceso; por ello, solo se evaluarán en este trabajo histerectomías en casos benignos.
Partiendo de mujeres sexualmente activas para una mejor comparativa, este estudio pretende abordar una revisión bibliográfica sobre la sexualidad tras una histerectomía por motivos benignos.
Material y métodosSe ha llevado a cabo una revisión sistematizada de la bibliografía en las bases de datos: Medline, Cinahl, PubMed, LILACS, Scopus y Web of Science, en el mes de enero de 2018.
Los términos empleados en las ecuaciones de búsqueda se basaron en los hallados en los descriptores DeCS y MeSH, tales como: «sexuality» (sexualidad) e «hysterectomy» (histerectomía) (tabla 1).
Ecuaciones de búsqueda
| Base de datos | Ecuaciones |
|---|---|
| Medline | (MH «Sexuality») AND (MH «Hysterectomy») |
| Cinahl | (MH «Sexuality») AND (MH «Hysterectomy») |
| PubMed | (“Sexuality”[Mesh]) AND «Hysterectomy”[Mesh] |
| LILACS | sexuality [Palabras] and hysterectomy [Palabras] |
| Scopus | (TITLE-ABS-KEY (sexuality) AND TITLE-ABS-KEY (hysterectomy)) AND DOCTYPE (ar) AND PUBYEAR> 2012 |
| Web of Science | Tema: (sexuality) AND Tema: (hysterectomy) |
KEY: palabras clave; MH: medical subject headings; TITLE-ABS-KEY: título+resumen+palabras clave.
A la hora de seleccionar los artículos, de acuerdo con el objetivo planteado, se consideraron los criterios de inclusión: artículos publicados en los últimos 5 años y en idioma inglés, español, portugués o francés. Excluyendo las revisiones bibliográficas, estudios cualitativos y metaanálisis, los artículos duplicados y aquellos que no se ajustaran al objetivo.
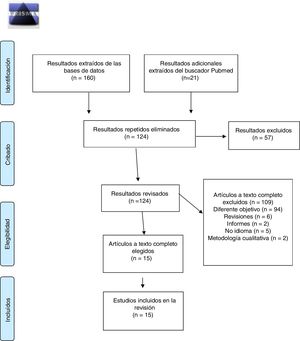
Con el propósito de mejorar la calidad de la publicación, se ha utilizado la declaración PRISMA para planificar y preparar esta revisión sistemática (fig. 1).
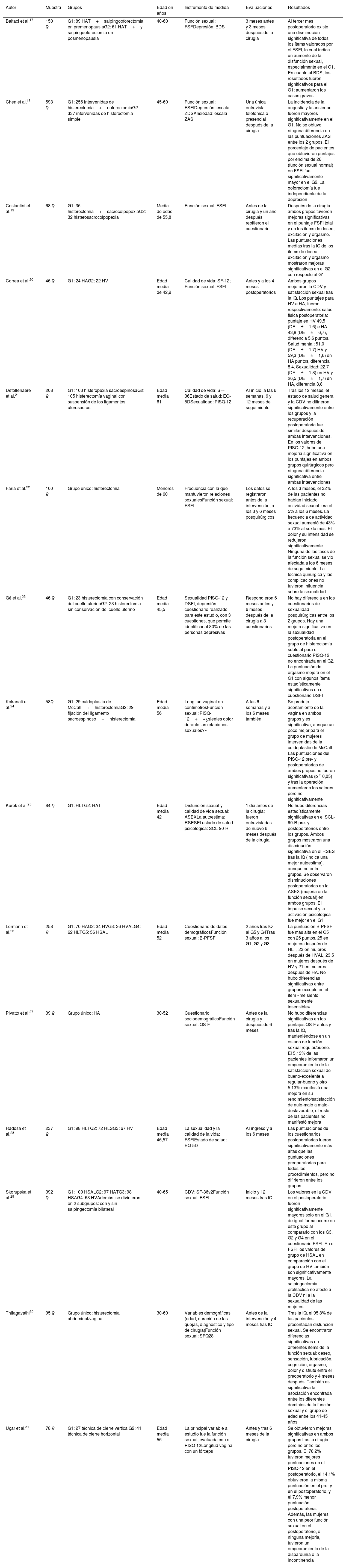
Resultados y discusiónUna vez expuestos los principales resultados de los 15 artículos de estudio, se procedió a compararlos. En la tabla 2 se muestran las características más importantes de las investigaciones incluidas.
Resultados
| Autor | Muestra | Grupos | Edad en años | Instrumento de medida | Evaluaciones | Resultados |
|---|---|---|---|---|---|---|
| Baltaci et al.17 | 150 ♀ | G1: 89 HAT+salpingooforectomía en premenopausiaG2: 61 HAT+y salpingooforectomía en posmenopausia | 40-60 | Función sexual: FSFDepresión: BDS | 3 meses antes y 3 meses después de la cirugía | Al tercer mes postoperatorio existe una disminución significativa de todos los ítems valorados por el FSFI, lo cual indica un aumento de la disfunción sexual, especialmente en el G1. En cuanto al BDS, los resultados fueron significativos para el G1: aumentaron los casos graves |
| Chen et al.18 | 593 ♀ | G1: 256 intervenidas de histerectomía+ooforectomíaG2: 337 intervenidas de histerectomía simple | 45-60 | Función sexual: FSFIDepresión: escala ZDSAnsiedad: escala ZAS | Una única entrevista telefónica o presencial después de la cirugía | La incidencia de la angustia y la ansiedad fueron mayores significativamente en el G1. No se obtuvo ninguna diferencia en las puntuaciones ZAS entre los 2 grupos. El porcentaje de pacientes que obtuvieron puntajes por encima de 26 (función sexual normal) en FSFI fue significativamente mayor en el G2. La ooforectomía fue independiente de la depresión |
| Costantini et al.19 | 68 ♀ | G1: 36 histerectomía+sacrocolpopexiaG2: 32 histerosacrocolpopexia | Media de edad de 55,8 | Función sexual: FSFI | Antes de la cirugía y un año después repitieron el cuestionario | Después de la cirugía, ambos grupos tuvieron mejoras significativas en el puntaje FSFI total y en los ítems de deseo, excitación y orgasmo. Las puntuaciones medias tras la IQ de los ítems de deseo, excitación y orgasmo mostraron mejoras significativas en el G2 con respecto al G1 |
| Correa et al.20 | 46 ♀ | G1: 24 HAG2: 22 HV | Edad media de 42,9 | Calidad de vida: SF-12; Función sexual: FSFI | Antes y a los 4 meses postoperatorios | Ambos grupos mejoraron la CDV y satisfacción sexual tras la IQ. Los puntajes para HV e HA, fueron respectivamente: salud física postoperatoria: puntaje en HV 49,5 (DE±1,6) e HA 43,8 (DE±6,7), diferencia 5,6 puntos. Salud mental: 51,0 (DE±1,7) HV y 59,3 (DE±1,6) en HA puntos, diferencia 8,4. Sexualidad: 22,7 (DE±1,8) en HV y 26,5 (DE±1,7) en HA, diferencia 3,8 |
| Detollenaere et al.21 | 208 ♀ | G1: 103 histeropexia sacroespinosaG2: 105 histerectomía vaginal con suspensión de los ligamentos uterosacros | Edad media 61 | Calidad de vida: SF-36Estado de salud: EQ-5DSexualidad: PISQ-12 | Al inicio, a las 6 semanas, 6 y 12 meses de seguimiento | Tras los 12 meses, el estado de salud general y la CDV no difirieron significativamente entre los grupos y la recuperación postoperatoria fue similar después de ambas intervenciones. En los valores del PISQ-12, hubo una mejoría significativa en los puntajes en ambos grupos quirúrgicos pero ninguna diferencia significativa entre ambas intervenciones |
| Faría et al.22 | 100 ♀ | Grupo único: histerectomía | Menores de 60 | Frecuencia con la que mantuvieron relaciones sexualesFunción sexual: FSFI | Los datos se registraron antes de la intervención, a los 3 y 6 meses posquirúrgicos | A los 3 meses, el 32% de las pacientes no habían iniciado actividad sexual; era el 5% a los 6 meses. La frecuencia de actividad sexual aumentó de 43% a 73% al sexto mes. El dolor y su intensidad se redujeron significativamente. Ninguna de las fases de la función sexual se vio afectada a los 6 meses de seguimiento. La técnica quirúrgica y las complicaciones no tuvieron influencia sobre la sexualidad |
| Gé et al.23 | 46 ♀ | G1: 23 histerectomía con conservación del cuello uterinoG2: 23 histerectomía sin conservación del cuello uterino | Edad media 45,5 | Sexualidad PISQ-12 y DSFI, depresión cuestionario realizado para este estudio, con 3 cuestiones, que permite identificar al 80% de las personas depresivas | Respondieron 6 meses antes y 6 meses después de la cirugía a 3 cuestionarios | No hay diferencia en los cuestionarios de sexualidad posquirúrgicas entre los 2 grupos. Hay una mejora significativa en la sexualidad postoperatoria en el grupo de histerectomía subtotal para el cuestionario PISQ-12 no encontrada en el G2. La puntuación del orgasmo mejora en el G1 con algunos ítems estadísticamente significativos en el cuestionario DSFI |
| Kokanali et al.24 | 58♀ | G1: 29 culdoplastia de McCall+histerectomíaG2: 29 fijación del ligamento sacroespinoso+histerectomía | Edad media 56 | Longitud vaginal en centímetrosFunción sexual: PISQ-12+«¿sientes dolor durante las relaciones sexuales?» | A las 6 semanas y a los 6 meses también | Se produjo acortamiento de la vagina en ambos grupos y es significativa, aunque un poco mejor para el grupo de mujeres intervenidas de la culdoplastia de McCall. Las puntuaciones del PISQ-12 pre- y postoperatorias de ambos grupos no fueron significativas (p ˃ 0,05) y tras la operación aumentaron los valores, pero no significativamente |
| Kürek et al.25 | 84 ♀ | G1: HLTG2: HAT | Edad media 42 | Disfunción sexual y calidad de vida sexual: ASEXLa autoestima: RSESEl estado de salud psicológica: SCL-90-R | 1 día antes de la cirugía; fueron entrevistadas de nuevo 6 meses después de la cirugía | No hubo diferencias estadísticamente significativas en el SCL-90-R pre- y postoperatorios entre los grupos. Ambos grupos mostraron una disminución significativa en el RSES tras la IQ (indica una mejor autoestima), aunque no entre grupos. Se observaron disminuciones postoperatorias en la ASEX (mejoría en la función sexual) en ambos grupos. El impulso sexual y la activación psicológica fue mejor en el G1 |
| Lermann et al.26 | 258 ♀ | G1: 70 HAG2: 34 HVG3: 36 HVALG4: 62 HLTG5: 56 HSAL | Edad media 52 | Cuestionario de datos demográficosFunción sexual: B-PFSF | 2 años tras IQ al G5 y G4Tras 3 años a los G1, G2 y G3 | La puntuación B-PFSF fue más alta en el G5 con 26 puntos, 25 en mujeres después de HLT, 23 en mujeres después de HVAL, 23,5 en mujeres después de HV y 21 en mujeres después de HA. No hubo diferencias significativas entre grupos excepto en el ítem «me siento sexualmente insensible» |
| Pivatto et al.27 | 39 ♀ | Grupo único: HA | 30-52 | Cuestionario sociodemográficoFunción sexual: QS-F | Antes de la cirugía y después de 6 meses | No hubo diferencias significativas en los puntajes QS-F antes y tras la IQ, manteniéndose en un estado de función sexual regular/bueno. El 5,13% de las pacientes informaron un empeoramiento de la satisfacción sexual de bueno-excelente a regular-bueno y otro 5,13% manifestó una mejora en su rendimiento/satisfacción de nulo-malo a malo-desfavorable; el resto de las pacientes no manifestó mejora |
| Radosa et al.28 | 237 ♀ | G1: 98 HLTG2: 72 HLSG3: 67 HV | Edad media 46,57 | La sexualidad y la calidad de la vida: FSFIEstado de salud: EQ-5D | Al ingreso y a los 6 meses | Las puntuaciones de los cuestionarios postoperatorias fueron significativamente más altas que las puntuaciones preoperatorias para todos los procedimientos, pero no difirieron entre los grupos |
| Skorupska et al.29 | 392 ♀ | G1: 100 HSALG2: 97 HATG3: 98 HSAG4: 63 HVAdemás, se dividieron en 2 subgrupos: con y sin salpingectomía bilateral | 40-65 | CDV: SF-36v2Función sexual: FSFI | Inicio y 12 meses tras IQ | Los valores en la CDV en el postoperatorio fueron significativamente mayores solo en el G1, de igual forma ocurre en este grupo al compararlo con los G3, G2 y G4 en el cuestionario FSFI. En el FSFI los valores del grupo de HSAL en comparación con el grupo de HV también son significativamente mayores. La salpingectomía profiláctica no afectó a la CDV ni a la sexualidad de las mujeres |
| Thilagavathi30 | 95 ♀ | Grupo único: histerectomía abdominal/vaginal | 30-60 | Variables demográficas (edad, duración de las quejas, diagnóstico y tipo de cirugía)Función sexual: SFQ28 | Antes de la intervención y 4 meses tras IQ | Tras la IQ, el 95,8% de las pacientes presentaban disfunción sexual. Se encontraron diferencias significativas en diferentes ítems de la función sexual: deseo, sensación, lubricación, cognición, orgasmo, dolor y disfrute entre el preoperatorio y 4 meses después. También es significativa la asociación encontrada entre los diferentes dominios de la función sexual y el grupo de edad entre los 41-45 años |
| Uçar et al.31 | 78 ♀ | G1: 27 técnica de cierre verticalG2: 41 técnica de cierre horizontal | Edad media 56 | La principal variable a estudio fue la función sexual, evaluada con el PISQ-12Longitud vaginal con un fórceps | Antes y tras 6 meses de la cirugía | Se obtuvieron mejoras significativas en ambos grupos tras la cirugía, pero no entre los grupos. El 78,2% tuvieron mejores puntuaciones en el PISQ-12 en el postoperatorio, el 14,1% obtuvieron la misma puntuación en el pre- y en el postoperatorio, y el 7,9% menor puntuación postoperatoria. Además, las mujeres con una peor función sexual en el postoperatorio, o ninguna mejoría, tuvieron un empeoramiento de la dispareunia o la incontinencia |
ASEX: Escala de Experiencias Sexuales de Arizona; B-PFSF: Brief Profile of Female Sexual Function; BDS: Beck Depression Scale; CDV: calidad de vida; DSFI: Derogatis Sexual Functioning Inventory; EQ-5D: EuroQol-5D; HAT: histerectomía abdominal total; HLS: histerectomía laparoscópica supracervical; HLT: histerectomía laparoscópica total; HSAL: histerectomía supracervical asistida por laparoscopia; HV: histerectomía vaginal; HVAL: histerectomía vaginal asistida por laparoscopia; IQ: intervención quirúrgica; PISQ-12: Pelvic Organ Prolapse-Urinary Incontinence Sexual Questionnaire; QS-F: Quoeficiente Sexual, versão feminina; RSES: Escala de Autoestima de Rosenberg; SCL-90-R: Lista de Verificación de Síntomas-90 Revisada; SF-12: Medical Outcomes Survey Short-Form General Health Survey; SFQ28 -Sexual Function Questionnaire; ZAS: Zung Anxiety Scale; ZDS: Zung Depression Scale.
Con relación al tipo de estudio, mayoritariamente son estudios de cohorte prospectivos17,19,20,22,24,25,27,28,30,31 y retrospectivos18,23,26,29; exceptuando el ECA de Detollenaere et al.21. Esto dificulta su comparación, debido a que, al tratar con la variable tiempo y estudiar sentimientos, sensaciones y estados de ánimo, estas pueden verse distorsionadas o no ser tan fiables32,33.
El tamaño de la muestra varía desde 39 mujeres, en el estudio de Pivatto et al.27, hasta las 593 de Chen et al.18, con un amplio abanico. Tal y como recoge López34 en su artículo, cuanto mayor sea la muestra, más representativa será de la población. El porcentaje de pérdidas oscila desde un máximo del 56% de pacientes para Lermann et al.26 hasta un mínimo del 5% para Thilagavathi30, exceptuando a Baltaci et al.17 que no lo indican; los 2artículos restantes no presentaron pérdidas20,22. Los motivos se resumen principalmente en la no devolución del cuestionario o cuestionarios incompletos19,23,25,26,28,29,31, cirugías adicionales a la histerectomía y complicaciones operatorias21,24,25,28 y muerte de sus participantes, de su pareja o ausencia de pareja sexual18,21,24,31.
Analizando la edad, los estudios ofrecen datos en rangos de edad y edad media: la edad media más frecuente estuvo entre los 4225 y los 61 años21; el rango de edad más frecuente fue 30-60 años17,18,27,29,30 y, tal y como recogen Schaffer y Word35, el rango de edad más frecuente en una histerectomía fue 40-45 años. La histerectomía suele ser necesaria cuando se produce el cese de la función ovárica y las técnicas quirúrgicas de mínima invasión no logran mejorar temporalmente los síntomas35.
Los criterios de inclusión en las investigaciones analizadas pueden resumirse en: histerectomía indicada para condición benigna17-28,30,31, incluyendo prolapsos de distintos grados (grado 219 y grado 2 o mayor21,24,31). Actualmente, la histerectomía se contempla para los prolapsos graves (grado 3 y 4), pero en grados menores debería optarse por un tratamiento conservador como la fisioterapia36,37. Además, se incluyen mujeres con o sin ooforectomía18,27, con o sin salpingectomía29, con o sin salpingooforectomía17,30 y sin anexectomía23,28 que sean activas sexualmente17,22,24,27 y con pareja estable22,25,27,30. Estos 2últimos criterios pueden responder a que una pareja estable suponga una cierta frecuencia de relaciones sexuales y, por otro lado, el componente psicológico que conlleva para la pareja este tipo de operación38.
Con relación a los cuestionarios que evalúan la sexualidad, el más utilizado es el FSFI17-20,22,28,29, que evalúa la lubricación, excitación sexual, orgasmo, satisfacción sexual y dolor. Seguido del PISQ-1221,23,24,31, DSFI23, el SFQ2830, QS-F27, ASE-25 y el B-PFSF26.
Otro ítem valorado es la calidad de vida, a través del SF-1220, el SF-3621 y el SF-36v229, el estado de salud con el EQ-5D21,28 y la depresión con los cuestionarios ZDS18, BDS17 y con un cuestionario ultracorto, que consta de solo 3 cuestiones para detectarla23. Por último, también se evalúan aspectos psicológicos como la ansiedad con el ZAS18, la autoestima con el RSES25 y el estado de salud psicológico con el SCL-90-R25. Estos cuestionarios han sido validados, con lo cual los resultados que se obtienen en los distintos artículos pueden ser comparados entre sí39.
Entre las principales causas de histerectomía de las pacientes de encuentra la presencia de tumores benignos en el útero (leiomioma y miomatosis)18,20,22,25-28,30, sangrados de diversas causas20,25,26,28,30 y prolapso uterino19,21,22,24,30,31, a excepción de Baltaci et al.17, Skorupska et al.29 y Gé et al.23, que no aclaran las causas benignas. En cuanto al tipo de intervención, se divide en función del abordaje y la extirpación o no de los distintos anejos. El abordaje más frecuente es el de tipo vaginal19-21,24,26,28-31, seguido del abdominal17,20,25,27,29,31 y, por último, del laparoscópico25,26,28,29, dentro de los cuales podemos encontrar gran diversidad de técnicas. Chen et al.18 y Faría et al.22 no indican el tipo de abordaje, solo hablan de histerectomía simple y general, respectivamente; algo similar ocurre con los anejos. Cuando la causa es un prolapso, predomina el abordaje vaginal19,21,24,31 combinado con técnicas de reparación quirúrgica19,24,31 o incluso comparan con cirugía conservadora19,21.
El tiempo de estudio presenta grandes oscilaciones: desde los 6 meses antes de la intervención quirúrgica23, pasando por los 3 meses de Baltaci et al.17, hasta el propio día del ingreso28. La mayoría de los artículos no especifican cuánto tiempo antes de la cirugía19,21,22,24,27,30,31. Según Cárdenas et al.40, quizás no sea lo mismo pasar el cuestionario 6 meses antes de la cirugía que el día anterior, puesto que los días previos a la intervención puede que la paciente no esté predispuesta psicológicamente a mantener relaciones. Tras la cirugía, varios autores evalúan a los 6 meses23,25,27,28,31, excepto Baltaci et al.17 que lo hacen a los 3 meses, Thilagavathi30 a los 4 y Costantini et al.19 que toman la medida a los 12 meses e incluso otros autores realizan 2mediciones (6 semanas-6 meses24, 2 meses-4 meses20, 3 meses-6 meses22 y 6 meses-12 meses21). Destacan el caso de Skorupska et al.29, que realizan una única medición a los 12 meses, y el de Chen et al.18, que hacen también una única medición, sin definir la fecha.
La función sexual, analizada según el FSFI, recoge buenos resultados tras la histerectomía, aunque varían en función del tipo de intervención. En todos los estudios que emplean este cuestionario se obtienen resultados positivos significativos18,19,22,28,29, excepto en Correa et al.20, quienes se encuentran una tendencia, pero no llega a ser significativa, lo que podría deberse a que la muestra presentaba dolor pélvico crónico que pudo interferir en los resultados, y en Baltaci et al.17, que obtienen resultados significativamente negativos, lo cual indica un aumento de la disfunción sexual, en especial en las mujeres premenopáusicas de la muestra.
El segundo más frecuente es el PISQ-12, que se utiliza en mujeres que presentan prolapso y que nos aporta resultados similares para Uçar et al.31 y Detollenaere et al.21, con una mejora de la función sexual significativa, mientras que Gé et al.23 obtienen una mejora significativa para el grupo HST en las cuestiones del orgasmo y las emociones negativas. Sin embargo, Kokanali et al.24 obtienen resultados opuestos a los anteriores, con una mejora que no llega a ser significativa, posiblemente por el tipo de operación realizada.
En cuanto al resto de los cuestionarios que evalúan la función sexual, los resultados no son tan homogéneos. Kürek et al.25 a través del ASEX obtienen resultados positivos en ambos grupos tanto en el ámbito físico como en el psicológico de la muestra. Por el contrario, en el estudio de Thilagavathi30, con el SFQ28, y en el de Pivatto et al.27, con el QS-F, todos los resultados son negativos (solo significativos para Thilagavathi30) y lo son en todos los aspectos: un empeoramiento generalizado de la población de estudio. No se pudo asociar esta diferencia de resultados con ninguna variable estudiada. Los resultados para Lermann et al.26 (B-PFSF) y Gé et al.23 (DSFI) dependen del tipo de operación. Para el primero son mejores para los grupos de histerectomía laparoscópica supracervical y de histerectomía laparoscópica total y para el segundo en el grupo de histerectomía subtotal. Independientemente de las diferencias entre las preguntas de los distintos cuestionarios, existe un factor común que justifica los resultados negativos para Thilagavathi30 y Pivatto et al.27: el primero pasa el cuestionario solo 4 meses después de la operación y el segundo 6 meses después; por lo tanto, la barrera de mejora podría situarse en los 6 meses.
Con independencia del tipo de cuestionario solo 4 de los 15 artículos obtienen resultados negativos en cuanto a la sexualidad. Curiosamente 3 de ellos24,27,30 tienen como factor común la histerectomía vaginal y la histerectomía abdominal, mientras que el cuarto17 no indica el tipo de histerectomía, pero sí la ooforectomía complementaria. De los restantes 11 artículos, los que mejor resultado obtienen son el abordaje abdominal20,25,29 y el laparoscópico25,26,28; sin embargo, si incluimos los artículos que solo tratan sobre prolapso hay que tener en cuenta que el abordaje es siempre vaginal19,21,24,31.
En la presente revisión, al igual que ocurre con el estudio de Urrutia et al.41, no se encontró una correlación entre la extirpación de los diferentes anejos y mejores o peores resultados.
Analizando los resultados por aspectos, la lubricación fue valorada por 9 autores. En general, para este ítem, los resultados son muy ambiguos; por un lado existe mejora significativa para 3 de ellos (Radosa et al.28, Chen et al.18 y Kürek et al.25), pero en el caso de Baltaci et al.17 los resultados empeoran significativamente (histerectomía abdominal) y para Costantini et al.19 hay mejora, pero no llega a ser significativa. Correa et al.20 y Faría et al.22 analizan los cambios en la lubricación en el tiempo, de modo que en el primer estudio la mejora es progresiva de los 2 a 4 meses, mientras que en el segundo empeora a los 3 meses y se recupera a los 6. Esto puede deberse al factor tiempo, ya que, como establecen Urrutia et al.42, el tercer mes posterior a la histerectomía sería una etapa de transición entre la sexualidad preoperatoria y la definitiva; por lo tanto, cuanto más tiempo pase, mejor será la función sexual. Además, en el estudio de Skorupska et al.29 no muestran los resultados por ítems, pero el puntaje global muestra que los resultados son significativos en los grupos histerectomía supracervical asistida por laparoscopia e histerectomía abdominal supracervical, en comparación con el resto. Por lo tanto, solo la histerectomía laparoscópica es aquella que obtiene resultados positivos para la lubricación, ya que la abdominal y la vaginal son ambiguas. Para Thilagavathi30, existe un aumento en el número de mujeres que previamente tenían disfunción sexual, así como de las que no presentaban disfunción tras los 4 meses postoperatorios. Resulta destacable en este último estudio que la muestra esté compuesta por mujeres pre- y posmenopáusicas, al igual que en la de Baltaci et al.17, y sus resultados coinciden con la revisión de Kim et al.43 en la que afirman que la lubricación tiende a disminuir en la menopausia.
La excitación sexual fue analizada por 11 autores en sus respectivos estudios; de forma que 6 artículos presentan resultados positivos significativos18-20,23,25,28. Sin embargo, para Baltaci et al.17 empeora en los 2 grupos significativamente, para Faría et al.22 empeora a los 3 y mejora a los 6 (tanto la frecuencia como la intensidad) y para Thilagavathi30 experimenta un empeoramiento significativo. Por otro lado, no ofrecen resultados significativos Pivatto et al.27 y Lermann et al.26 en ningún grupo. Existen resultados ambiguos para la histerectomía vaginal y la histerectomía laparoscópica, pero son claramente negativos para la abdominal en este ítem. Esto coincide con lo afirmado por Roovers et al.44, que afirman que la histerectomía abdominal tiene una mayor prevalencia en la persistencia de problemas con la excitación sexual.
En cuanto al dolor, la mitad de los artículos que lo analizan recogen su aumento18-20,23,24,30. Por el contrario, Baltaci et al.17, Radosa et al.28 y Faría et al.22 recogen una disminución del dolor significativa en sus grupos y Faría et al.22, al analizar únicamente en función del tiempo, recoge mejoría tras los 6 meses de la operación. No se ha podido establecer una relación entre el tipo de histerectomía y la variación del dolor.
Analizando el orgasmo a través de los distintos cuestionarios, este mejora significativamente en la mayoría de ellos en una gran variedad de grupos: histerectomía abdominal27, grupo de histerectomía subtotal (HST)23 (en los 2cuestionarios), histerectomía simple18, histerectomía vaginal sin prolapso20, mayor en el grupo de histerectomía vaginal y sacrocolpopexia19 y en los 3 grupos histerectomía supracervical asistida por laparoscopia, histerectomía laparoscópica total y la histerectomía vaginal de Radosa et al.28. En el caso de Faría et al.22 los resultados empeoran a los 3 meses y mejoran a los 6. Por el contrario, la mejora no fue significativa para Kürek et al.25 (histerectomía abdominal total e histerectomía laparoscópica total), hubo empeoramiento en los 2 grupos de Baltaci et al.17, los valores no varían en Lermann et al.26 y en Thilavagathi30 existe empeoramiento significativo tras los 4 meses postoperatorios. Los resultados fueron positivos para la histerectomía laparoscópica y para la histerectomía vaginal, pero ambiguos para la abdominal. Los efectos de la histerectomía en el orgasmo no se asocian a un tipo de operación en concreto, de forma que podemos encontrar un empeoramiento en la investigación de Bayram et al.45, o una mejora significativa de este ítem para Fram et al.46.
En referencia a la satisfacción sexual, esta aparece descrita por 9 autores. En la mayoría de los artículos se experimenta una mejora: resultó significativo para 3 autores18,23,28 y no significativo en otros 320,22,27. Por el contrario existe un empeoramiento en los 2grupos de Baltaci et al.17, también para Thilagavathi30 y en el grupo de histerosacrocolpopexia de Costantini et al.19. Podemos concluir que la histerectomía vaginal y la histerectomía laparoscópica obtienen mejores resultados que la abdominal. Esta afirmación se corrobora con lo establecido por Saini et al.47 en su estudio, con peores resultados para la histerectomía abdominal.
En cuanto al deseo, la mayoría presentan resultados significativamente negativos23,27,30 y solo experimentan mejora significativa 2artículos19,25. Cabe destacar que Lermann et al.26 no presentan variaciones en sus resultados. Por lo tanto, a excepción de la histerectomía laparoscópica, el resto de ellas presentan resultados ambiguos.
En aquellos artículos en los que se trabaja con muestras con prolapso se utiliza el PISQ-12, que valora si este tiene repercusiones durante el acto sexual o si llega a limitar las relaciones. Para Gé et al.23 no existen cambios significativos tras la operación, mientras que los restantes21,24,31 no especifican los ítems. Para Uçar et al.31 experimenta una mejora significativa en los 2grupos y no llega a ser significativa la mejora para Detollenaere et al.21 ni para Kokanali et al.24. El ítem pareja23,27 parece tener influencia sobre la función sexual.
Los preliminares solo aparecen recogidos por 2 autores, Pivatto et al.27 y Gé et al.23, y ninguno presenta mejoras significativas. Otros aspectos propios del sexo, tales como frecuencia, variedad en las relaciones o duración, tampoco recogen diferencias significativas para el estudio de Gé et al.23.
Por último, existe gran variedad de aspectos psicológicos y físicos que se tienen en cuenta en los cuestionarios. Uno de ellos son los pensamientos y sensaciones negativas recogidas por Gé et al.23 (PISQ-12) y en el cual se presenta una mejora significativa en el grupo HST tras la operación. La actuación sexual y el interés no experimentan cambios. Igualmente, para Pivatto et al.27, sin presentar tampoco mejoras.
Otra variable es la longitud vaginal, analizada, en los 2 artículos24,31 se establece una asociación: a menor longitud vaginal, peor puntuación en la función sexual. Esta conclusión también la recogen Ercan et al.48 en su estudio.
La calidad de vida fue analizada en 4 artículos, en 3 de ellos se obtuvieron resultados con mejorías significativas, así Correa et al.20 las obtienen a los 2 meses y en ambos grupos, especialmente en el componente mental; Radosa et al.28 en los grupos de histerectomia laparoscopica simple e histerectomia laparoscopica total y Skorupska et al.29 en el componente fisico, en ambos grupos, pero más acentuado en la simple. Por último, Detollenaere et al.21 que, aunque sus resultados muestran mejoría, no alcanzan a ser estadísticamente significativos en ninguno de los parámetros específicos de calidad de vida.
Entre las limitaciones de este estudio se encuentra la calidad de los trabajos analizados, ya que solo se incluye un ECA. Por otro lado, las muestras de los estudios son pequeñas, lo que podría condicionar los resultados.
ConclusionesLos trabajos analizados muestran cierta controversia sobre los efectos de la histerectomía sobre la sexualidad, aunque la mayoría determina que tras la cirugía se produce una mejora en la función sexual, la cual se ve incrementada con el paso del tiempo.
La histerectomía abdominal parece ser el tipo de intervención que mayores problemas sexuales desencadena frente a la histerectomía vaginal y la histerectomía laparoscópica; esta última es la que produce mejores resultados.
Son muchos los aspectos que repercuten sobre la sexualidad en mujeres tras histerectomía, independientemente de su causa. Por ello, la atención de esas especificidades requiere la capacitación adecuada y específica de los profesionales de salud (ginecólogos, psicólogos y fisioterapeutas) para abordar multidisciplinarmente a las pacientes desde el inicio y evitar un empeoramiento de su calidad de vida.
Se necesita más investigación y de mayor calidad metodológica para aclarar el efecto de la histerectomía realizada por motivos benignos en la respuesta sexual.
Contribución y autoríaLas 2 autoras han contribuido en la concepción y el diseño del estudio, en la revisión crítica del contenido intelectual, así como en la aprobación definitiva de la versión que se presenta.
Conflicto de interesesConflicto de intereses: ninguno.