Evaluar la tasa de satisfacción de las pacientes sometidas a cirugía de corrección del prolapso urogenital con malla de polipropileno.
Material y métodoEstudio retrospectivo, no aleatorizado, con 106 pacientes que, desde abril de 2005 a enero de 2007, se sometieron a corrección de diferentes tipos de prolapso urogenital mediante malla de polipropileno. El seguimiento se realizó mediante visitas en consulta a los 2 y 6 meses. Posteriormente se realizó un análisis descriptivo de los datos.
ResultadosLa edad media fue de 64,4 años. El 91,51% era multípara y el 92,45% había pasado la menopausia. La intervención mayoritaria fue la colo-cacióncación de una malla anterior con banda libre de tension para la corrección de la incontinencia urinaria asociada, que representó un 34,90% del total. Se obtuvo una tasa global de complicaciones intraoperatorias del 2,83%, inmediatas del 37,73% y tardías del 21,69%. La tasa de éxito del procedimiento a los 6 meses estuvo entre el 80 y el 100%. La tasa de satisfacción de las pacientes a los 2 y 6 meses varió entre el 50 y el 100%, según el procedimiento realizado.
ConclusionesA pesar de la baja tasa de complicaciones intraoperatorias y a medio plazo en las cirugías de reparación del suelo pélvico en los prolapsos urogenitales con la malla de polipropileno, la tasa de satisfacción de las pacientes dependió mucho del procedimiento realizado, que fue menor en las mallas posteriores y cuando se asociaba cirugía de corrección de la incontinencia urinaria.
To evaluate the satisfaction rate among women who underwent repair of urogenital prolapse using polypropylene meshes.
Material and methodWe performed a retrospective, non-randomized study in 106 patients who had undergone different kinds of urogenital prolapse repairs using polypropylene meshes between April 2005 and January 2007. Follow-up consisted of 2 visits to the hospital, 2 and 6 months after surgery. Subsequently, the information was analyzed descriptively.
ResultsThe mean age was 64.4 years. The rate of multiparous and postmenopausal women was 91.51% and 92.45%, respectively. The most frequently used surgical technique was anterior mesh placement with a tension-free band (34.90%) to correct associated urinary incontinence. The complications rates were as follows: intraoperative complications (2.83%), immediate complications (37.73%), and late complications (21.69%). The success rate after 6 months was 80%-100%, depending on the technique. The satisfaction rate varied between 50%-100% and also depended on the technique.
ConclusionsDespite the low rate of intraoperative and medium-term complications in the reconstructive surgery of pelvic floor for urogenital prolapses using polypropylene meshes, the satisfaction rate depended heavily on the kind of mesh use. The lowest rates were found in posterior meshes and when surgery for urinary incontinence was associated.
Se estima que el riesgo que tiene una mujer de presentar a lo largo de su vida una intervención de prolapso urogenital es del 11,1%1,2. El prolapso urogenital es una entidad que se estima que afecta entre el 1 y el 43%2 de las pacientes tras una histerectomía; la dificultad en la estimación de este dato reside en que a las pacientes afectadas les cuesta acudir al profesional por ser un problema embarazoso para ellas, además el porcentaje de recurrencia tras la cirugía varía desde el 24 al 43%, según la técnica quirúrgica empleada3.
Se han descrito multitud de técnicas en la literatura científica para la reparación de los prolapsos del suelo pélvico, desde culdoplastias, como la de McCall4, y uteropexias a través de los ligamentos uterosacros, como la descrita por Shull et al5, hasta intervenciones más agresivas como sacrocolpopexias abdominales, o algo menos, como intervenciones laparoscópicas. Desde hace varios años está a nuestra disposición una nueva arma terapéutica para la reparación del suelo pélvico que parece ofrecer grandes ventajas frente a sus predecesoras: las mallas sintéticas4. Pese a los buenos resultados obtenidos hasta el momento, se ha publicado poco acerca de si realmente las pacientes están satisfechas con estos nuevos procedimientos.
El objetivo de nuestro estudio es evaluar la tasa de satisfacción de las pacientes sometidas a corrección del prolapso urogenital mediante mallas de polipropileno.
MATERIAL Y MÉTODOSe realizó un estudio retrospectivo, no aleatorizado, con 106 pacientes que, desde abril de 2005 a enero de 2007, se sometieron a corrección quirúrgica de diversos tipos de prolapso urogenital, con un seguimiento máximo de 6 meses.
Cada paciente se evaluó de manera conjunta por un ginecólogo y, seguidamente, por un urólogo, recogiendo en una base de datos la información de la anamnesis, exploración física y pruebas complementarias, como la analítica completa de sangre y orina, el estudio urodinámico y la ecografía transvaginal. Con todo esto se estableció la indicación del tipo de malla según el grado (según la estandarización internacional de POP-Q) y las características del prolapso urogenital para cada paciente concreta.
Además se recopiló toda la información acerca del tipo de cirugía, tiempos quirúrgicos, tiempo de hospitalización y complicaciones, tanto intraoperatorias e inmediatas como tardías, considerando intraoperatorias las que surgen durante el acto quirúrgico, inmediatas las que surgen desde la salida de quirófano hasta la fecha de alta hospitalaria y tardías las que surgen después del alta.
A los 2 y 6 meses de la cirugía, también se les realizó una revisión de la corrección urogenital mediante una exploración en consulta y una valoración del grado de satisfacción de estas pacientes.
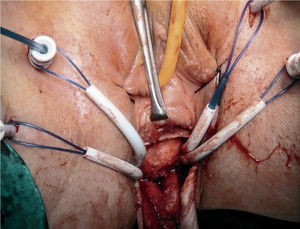
Se colocaron 3 tipos de mallas correctoras de polipropileno Ginecare Prolift® (Johnson & Johnson): anterior (PA) (fig. 1), posterior (PP) y total (PT). Asociadas o no a histerectomía vaginal (HTV) y/o corrección de la incontinencia urinaria con Ginecare TVT Obturador System® (TOT).
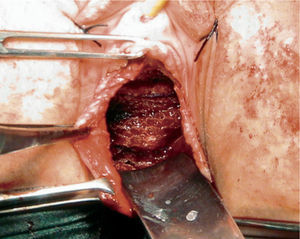
La colocación de las mallas reparadoras del suelo pélvico y de las TOT se realizó según la técnica habitual, usando los aplicadores del kit para su disposición vía vaginal (fig. 2) y siguiendo las instrucciones del fabricante (fig. 3). Todas las histerectomías se realizaron por vía vaginal, mediante la técnica de Péham-Amreicht. Las intervenciones se llevaron a cabo por un cirujano experimentado.
El análisis de los datos se realizó con el paquete estadístico SPSS 13.0. Para la estadística descriptiva se usó la media, desviación estándar y rango. El test de Kolmogorov-Smirnov se utilizó para comprobar la distribución normal de los datos de la muestra.
RESULTADOSNuestra población de estudio consta de 106 pacientes, con una edad media ± desviación estándar de 64,4 ± 9,90 años (rango, 37-81 años). De las 106 pacientes, 97 (91,51%) eran multíparas y 98 (92,45%) habían pasado la menopausia.
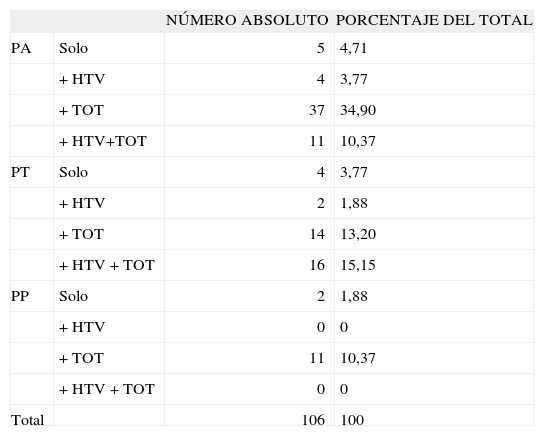
Se realizaron 57 (53,77%) PA, 36 (33,96%) PT y 13 (12,27%) PP, distribuidos en relación con la realización de HTV y/o TOT ( tabla I). Cabe destacar que la intervención mayoritaria fue la colocación de una malla PA + TOT (34,90% del total).
Distribución y tipos de técnicas realizadas
| NÚMERO ABSOLUTO | PORCENTAJE DEL TOTAL | ||
| PA | Solo | 5 | 4,71 |
| + HTV | 4 | 3,77 | |
| + TOT | 37 | 34,90 | |
| + HTV+TOT | 11 | 10,37 | |
| PT | Solo | 4 | 3,77 |
| + HTV | 2 | 1,88 | |
| + TOT | 14 | 13,20 | |
| + HTV + TOT | 16 | 15,15 | |
| PP | Solo | 2 | 1,88 |
| + HTV | 0 | 0 | |
| + TOT | 11 | 10,37 | |
| + HTV + TOT | 0 | 0 | |
| Total | 106 | 100 |
HTV: histerectomía vaginal; PA: Prolift® anterior; PP: Prolift® posterior; PT: Prolift® total; TOT: banda transobturadora para incontinencia urinaria.
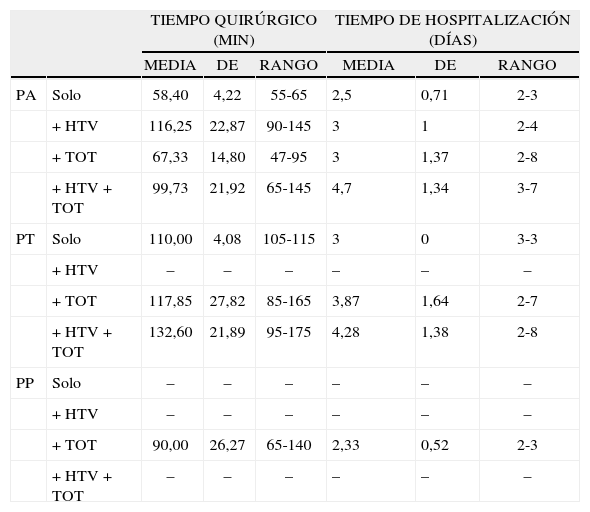
Los tiempos quirúrgicos se muestran en la tabla II así como los tiempos de hospitalización, destacando una media de 132,60 ± 21,89min en la realización de un PT + HTV + TOT y la estancia media de 4,7 ± 1,34 días del PA + HTV + TOT, que fueron los de mayor duración de media.
Tiempos quirúrgicos y de hospitalización según tipo de intervención
| TIEMPO QUIRÚRGICO (MIN) | TIEMPO DE HOSPITALIZACIÓN (DÍAS) | ||||||
| MEDIA | DE | RANGO | MEDIA | DE | RANGO | ||
| PA | Solo | 58,40 | 4,22 | 55-65 | 2,5 | 0,71 | 2-3 |
| + HTV | 116,25 | 22,87 | 90-145 | 3 | 1 | 2-4 | |
| + TOT | 67,33 | 14,80 | 47-95 | 3 | 1,37 | 2-8 | |
| + HTV + TOT | 99,73 | 21,92 | 65-145 | 4,7 | 1,34 | 3-7 | |
| PT | Solo | 110,00 | 4,08 | 105-115 | 3 | 0 | 3-3 |
| + HTV | – | – | – | – | – | – | |
| + TOT | 117,85 | 27,82 | 85-165 | 3,87 | 1,64 | 2-7 | |
| + HTV + TOT | 132,60 | 21,89 | 95-175 | 4,28 | 1,38 | 2-8 | |
| PP | Solo | – | – | – | – | – | – |
| + HTV | – | – | – | – | – | – | |
| + TOT | 90,00 | 26,27 | 65-140 | 2,33 | 0,52 | 2-3 | |
| + HTV + TOT | – | – | – | – | – | – | |
DE: desviación estándar; HTV: histetrectomía vaginal; PA: Prolift® anterior; PP: Prolift® posterior; PT: Prolift® total; TOT: banda transobturadora para incontinencia urinaria.
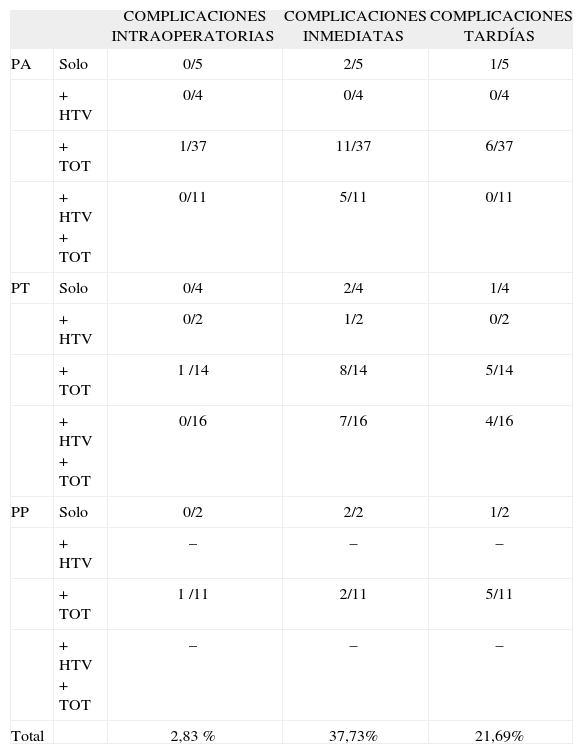
En la tabla III viene reflejado el número de complicaciones intraoperatorias, inmediatas y tardías por tipo de operación, ya sean leves o graves, obteniendo una tasa global de complicaciones intraoperatorias del 2,83%, inmediatas del 37,73% y tardías del 21,69%.
Complicaciones de la técnica según tipo de intervención
| COMPLICACIONES INTRAOPERATORIAS | COMPLICACIONES INMEDIATAS | COMPLICACIONES TARDÍAS | ||
| PA | Solo | 0/5 | 2/5 | 1/5 |
| + HTV | 0/4 | 0/4 | 0/4 | |
| + TOT | 1/37 | 11/37 | 6/37 | |
| + HTV + TOT | 0/11 | 5/11 | 0/11 | |
| PT | Solo | 0/4 | 2/4 | 1/4 |
| + HTV | 0/2 | 1/2 | 0/2 | |
| + TOT | 1 /14 | 8/14 | 5/14 | |
| + HTV + TOT | 0/16 | 7/16 | 4/16 | |
| PP | Solo | 0/2 | 2/2 | 1/2 |
| + HTV | – | – | – | |
| + TOT | 1 /11 | 2/11 | 5/11 | |
| + HTV + TOT | – | – | – | |
| Total | 2,83 % | 37,73% | 21,69% |
HTV: histetrectomía vaginal; PA: Prolift® anterior; PP: Prolift® posterior; PT: Prolift® total; TOT: banda transobturadora para incontinencia urinaria.
De las 3 complicaciones intraoperatorias registradas, 2 correspondieron a sangrado y la tercera al olvido de una gasa, que se subsanó antes del alta de la paciente del hospital. Las 40 complicaciones inmediatas (a veces distintas complicaciones en la misma paciente) se debieron a las siguientes causas: 5 infecciones del tracto urinario; 9 dolor en la zona de la cirugía; 9 hematomas y 4 sangrados; 2 pacientes tuvieron edema de la zona; 1 astenia; 4 incontinencia de orina; 1 disquecia; 2 retención urinaria, y 1 síndrome vasovagal. Hubo 1 extrusión de malla, que se presentó de forma temprana, y que se reparó quirúrgicamente, y 1 erosión, también por la malla, que se reparó en quirófano.
De las complicaciones tardías, que fueron 23, nos encontramos con: 2 incontinencias de orina; 8 extrusiones, que se repararon en un segundo tiempo quirúrgico sin incidencias; 8 prolapsos; 1 absceso de cúpula y otro perirrectal; 2 hematomas, y 1 paciente con dolor crónico y dispareunia.
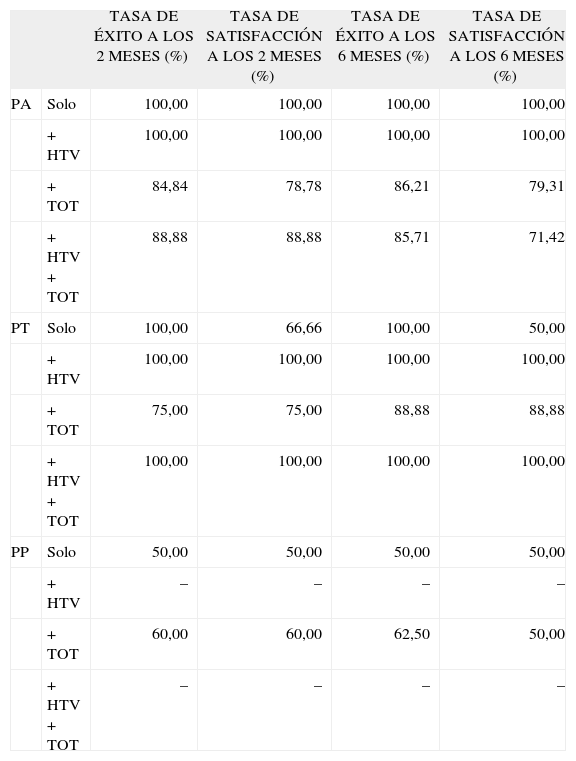
Por último, en la tabla IV se puede observar la alta tasa éxito de cada cirugía a los 2 y 6 meses de su realización. Conjuntamente se expone el porcentaje de pacientes satisfechas en ese momento con el resultado de su intervención.
Tasa de éxito a los 2 y 6 meses según tipo de intervención
| TASA DE ÉXITO A LOS 2 MESES (%) | TASA DE SATISFACCIÓN A LOS 2 MESES (%) | TASA DE ÉXITO A LOS 6 MESES (%) | TASA DE SATISFACCIÓN A LOS 6 MESES (%) | ||
| PA | Solo | 100,00 | 100,00 | 100,00 | 100,00 |
| + HTV | 100,00 | 100,00 | 100,00 | 100,00 | |
| + TOT | 84,84 | 78,78 | 86,21 | 79,31 | |
| + HTV + TOT | 88,88 | 88,88 | 85,71 | 71,42 | |
| PT | Solo | 100,00 | 66,66 | 100,00 | 50,00 |
| + HTV | 100,00 | 100,00 | 100,00 | 100,00 | |
| + TOT | 75,00 | 75,00 | 88,88 | 88,88 | |
| + HTV + TOT | 100,00 | 100,00 | 100,00 | 100,00 | |
| PP | Solo | 50,00 | 50,00 | 50,00 | 50,00 |
| + HTV | – | – | – | – | |
| + TOT | 60,00 | 60,00 | 62,50 | 50,00 | |
| + HTV + TOT | – | – | – | – |
HTV: histetrectomía vaginal; PA: Prolift® anterior; PP: Prolift® posterior; PT: Prolift® total; TOT: banda transobturadora para incontinencia urinaria.
Si repasamos la literatura científica, se pueden encontrar numerosos artículos en los que las complicaciones en la colocación de mallas sintéticas vaginales son mínimas6–8, y de entre todas las complicaciones predominan 3 que tienen una incidencia mayor: el fracaso en la corrección del prolapso, que puede llegar a alcanzar valores desde un 6 a un 8%9,10 hasta un 43%3; extrusión del material protésico y erosiones de la malla, con cifras de alrededor del 7%, y dispareunia, que puede llegar al 12%9,10.
En nuestro caso se consideró que era la cantidad de complicaciones muy escasa ya que, a pesar de la tasa global de complicaciones obtenidas, la mayoría de ellas fueron leves y transitorias. Si nos centramos en las 3 complicaciones no leves más frecuentes, se observa que la tasa de recurrencia del prolapso en nuestras pacientes fue del 7,54%, la de extrusiones de la malla con reparación quirúrgica de éstas fue del 9,43%, y la de dispareunia y dolor a los 6 meses del 0,94%.
Esta baja tasa de complicaciones que se ha observado se puede deber a varios factores: en primer lugar, el sistema Ginecare Prolift® permite una mayor tensión sobre los tejidos herniados gracias al sistema de sustentación a través de brazos ajustables en el momento de su colocación. El segundo lugar, comparada con otras técnicas, ésta es menos invasiva, y permite mantener la integridad de otras estructuras adyacentes. Por último, la malla usada es macroporo (poros mayores de 75 micrones) y monofilamento. La primera característica permite mayor flexibilidad y adaptabilidad facilitando, además, el paso de células inflamatorias y factores de crecimiento, lo que mejora su biointegración y disminuye la tasa de infecciones. El monofilamento también favorece la disminución del riesgo de infección al no poderse quedar acantonados los agentes infecciosos entre las hebras de los materiales trenzados. A disminuir este riesgo se puede ayudar con antibioterapia profiláctica prequirúrgica y con un taponamiento vaginal impregnado con antiséptico posquirúrgico.
Nuestros resultados son acordes a lo esperado y reflejado en la literatura internacional e indican que hay una baja tasa de complicaciones a medio plazo en las cirugías de reparación del suelo pélvico en los prolapsos urogenitales con la malla de polipropileno Ginecare Prolift®, y consideramos este método como una opción muy segura.
La tasa de éxito entre las distintas cirugías a los 2 meses estuvo en torno al 80-100% (excepto en el PP, que fue alrededor del 60%) y a los 6 meses fue la misma, lo que indica una alta eficacia de la técnica (algo menos en el PP).
Al analizar los datos referentes a la satisfacción de las pacientes, se puede observar varias cosas: la tasa de satisfacción baja ostensiblemente en los PP, probablemente relacionado con la tasa de éxito de este procedimiento que también es menor que el resto; también puede observarse cómo al asociar TOT a cualquiera de las intervenciones también baja la tasa de satisfacción, lo que hace pensar que este procedimiento no es tan eficaz como la simple corrección del prolapso, y en los PT aislados la tasa de satisfacción a los 2 y 6 meses es baja, lo cual puede deberse al componente posterior de este tipo de malla, que es el que peores resultados aporta; sin embargo al unirle la HTV y/o la TOT mejora esta tasa, lo que se podría explicar porque al añadir nuevos tratamientos a la cirugía global se mejoran otros problemas como el prolapso uterino o la incontinencia, y esto enmascara la falta de satisfacción por el fallo de corrección del tiempo posterior.
Por último, cabe destacar que las tasas de satisfacción a los 2 meses son muy similares a las de los 6 meses tras la cirugía, así como las tasas de éxito, lo que sugiere que a medio plazo el resultado global de la corrección y su percepción por la paciente no varía.
A pesar de la baja tasa de complicaciones intraoperatorias y a medio plazo en las cirugías de reparación del suelo pélvico en los prolapsos urogenitales con la malla de polipropileno, la tasa de satisfacción de las pacientes dependió mucho del procedimiento realizado, que fue menor en las mallas posteriores y cuando se asociaba cirugía de corrección de la incontinencia urinaria. Hacen falta estudios a largo plazo que valoren la eficacia y la satisfacción de las pacientes, ya que cabe la posibilidad de que con el paso del tiempo el material protésico pueda desajustarse perdiendo su utilidad inicial.