La coexistencia de una gestación intrauterina y una extrauterina se denomina gestación heterotópica. Es una condición poco frecuente, que ocurre en un 0,001-0,006% de las gestaciones espontáneas y hasta en un 1% de las gestaciones conseguidas mediante técnicas de reproducción asistida.
Presentamos un caso de gestación heterotópica con implantación pélvica, una circunstancia extremadamente rara, y discutimos sobre su diagnóstico y su manejo clínico insistiendo en la necesidad de pensar en esta entidad aunque se objetive una gestación intrauterina tras una técnica de reproducción asistida y aunque no existan otros factores de riesgo. Un diagnóstico y tratamiento precoces serán claves para evitar las graves complicaciones asociadas a este tipo de gestación.
The coexistence of an intrauterine pregnancy and an extra-uterine one is called a heterotopic pregnancy. It is a rare condition that occurs in 0.001-0.006% of spontaneous pregnancies, and in up to 1% of pregnancies achieved through assisted reproduction treatments.
The case is presented of a heterotopic pregnancy with pelvic implantation, an extremely uncommon event, followed by a discussion on its diagnosis and clinical management. There must be awareness of this disorder, even if an intra-uterine pregnancy is observed after an assisted reproduction treatment, and although there are no other risk factors.
Early diagnosis and treatment is essential to avoid the serious complications associated with this type of pregnancy.
La coexistencia de una gestación intrauterina y una extrauterina se denomina gestación heterotópica. Es una condición poco frecuente, que ocurre en un 0,001-0,006% de las gestaciones espontáneas y hasta en un 1% de las gestaciones conseguidas tras técnicas de reproducción asistida (TRA). Su localización más frecuente es la trompa de Falopio, aunque la implantación puede ocurrir en otros lugares; el abdomen es una localización extremadamente rara.
La demora en su diagnóstico conlleva altas tasas de morbimortalidad tanto para la madre como para la gestación intrauterina. En la literatura, se enfatiza la importancia de no descartar la gestación heterotópica cuando se visualiza una intrauterina tras una TRA en la que se transfiere más de un embrión, así como en hacer una ecografía precoz tras las TRA, por personal especializado con el fin de conseguir un diagnóstico precoz.
Caso clínicoSe presenta el caso de una mujer de 45 años que fue remitida a nuestro servicio con carácter urgente con diagnóstico de gestación heterotópica de posible localización tubárica desde consulta privada. Entre sus antecedentes destacaban una infertilidad primaria por abortos de repetición y ser portadora homocigota para la mutación del gen MTHFR (etil-tetrahidrofolato reductasa). La paciente refería un estudio de esterilidad/infertilidad sin otros hallazgos salvo una baja reserva ovárica, por lo que se decidió un tratamiento mediante fecundación in vitro con transferencia de embriones (FIVT), con óvulos de donante previamente congelados y semen de cónyuge. Negaba estudio de permeabilidad tubárica previo.
Se realizó la transferencia de 2embriones en su 5.° día de cultivo.
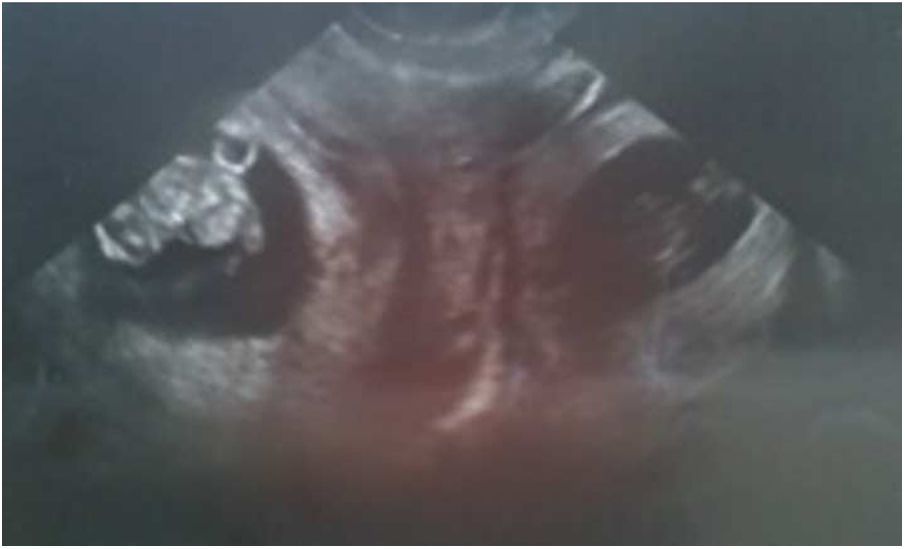
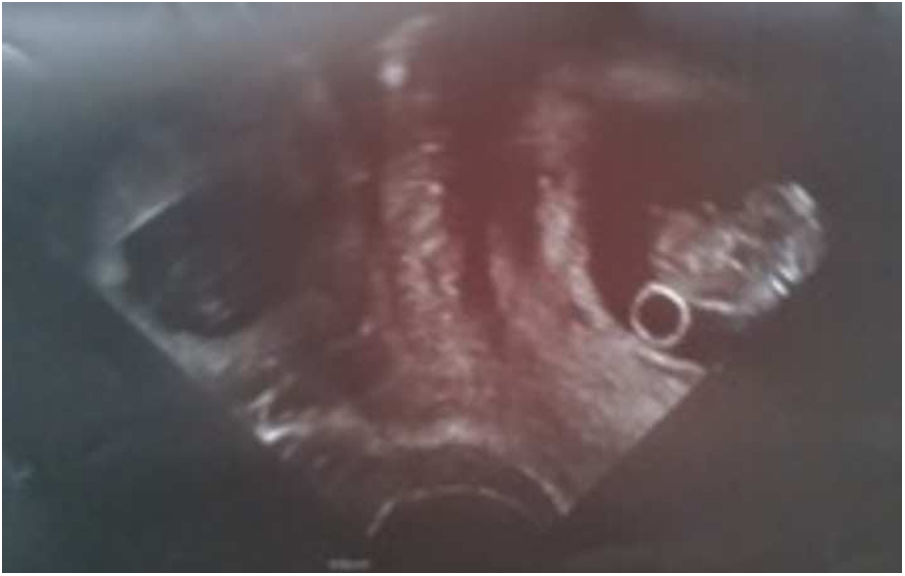
En su seguimiento, la fracción β de la gonadotropina coriónica humana (β-HCG) resultó positiva, y se realizó un ecografía transvaginal en la semana 6 tras la transferencia embrionaria. Durante la exploración, se objetivó una gestación intrauterina con embrión vivo con longitud cráneo-raquis de 18,2mm acorde con 8+3 semanas de gestación, y una gestación extrauterina de posible localización anexial, también con embrión vivo, con una longitud cráneo-raquis de 12,3 acorde con 7+3 semanas de gestación; motivo por el cual se decidió su traslado a urgencias. A su llegada, se confirmaron dichos hallazgos mediante ecografía transvaginal, sin precisar la localización de la gestación ectópica; además, se visualizaba una moderada cantidad de líquido libre en la pelvis.
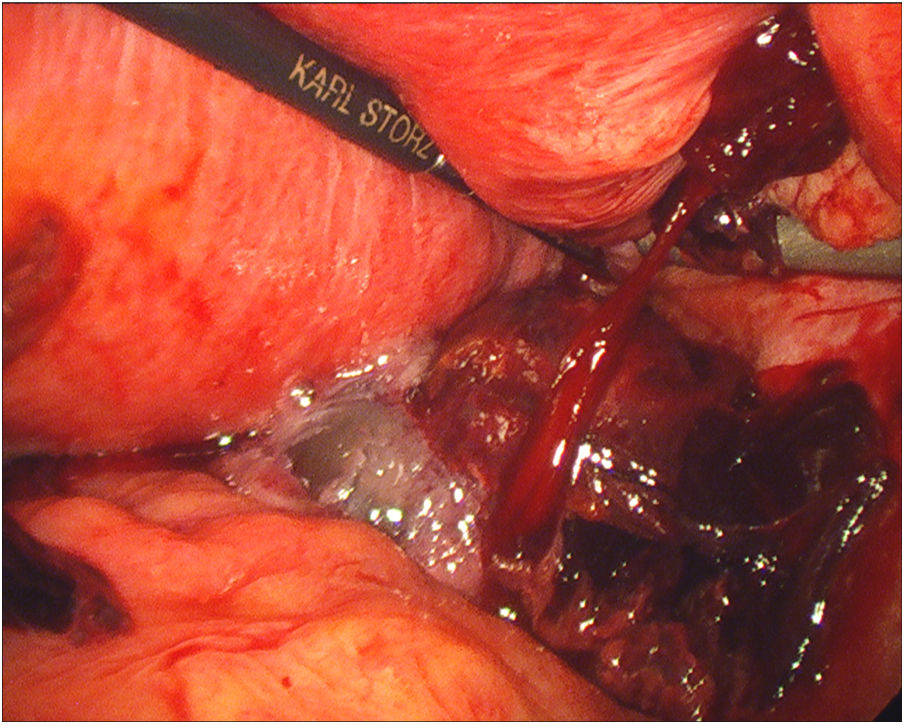
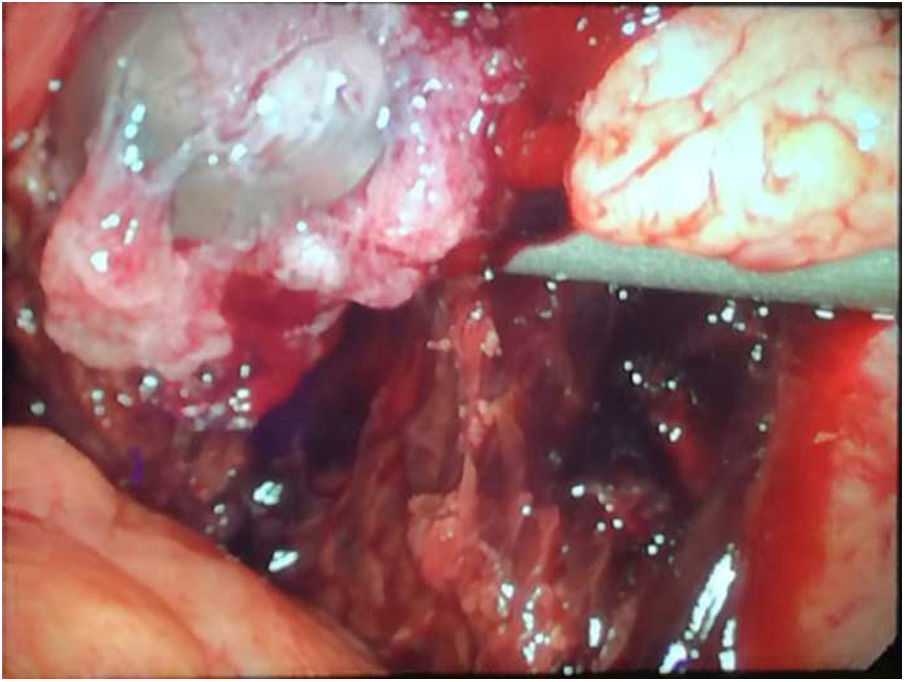
La paciente se encontraba asintomática y hemodinámicamente estable. Con el fin de evitar complicaciones graves, se indicó tratamiento urgente mediante cirugía laparoscópica (figs. 1-6).
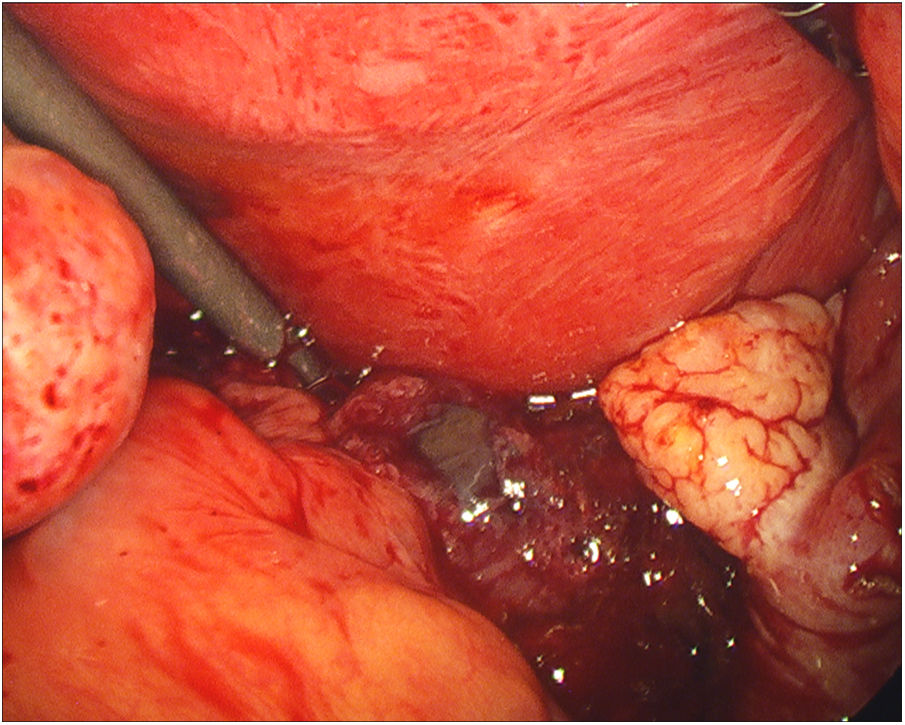
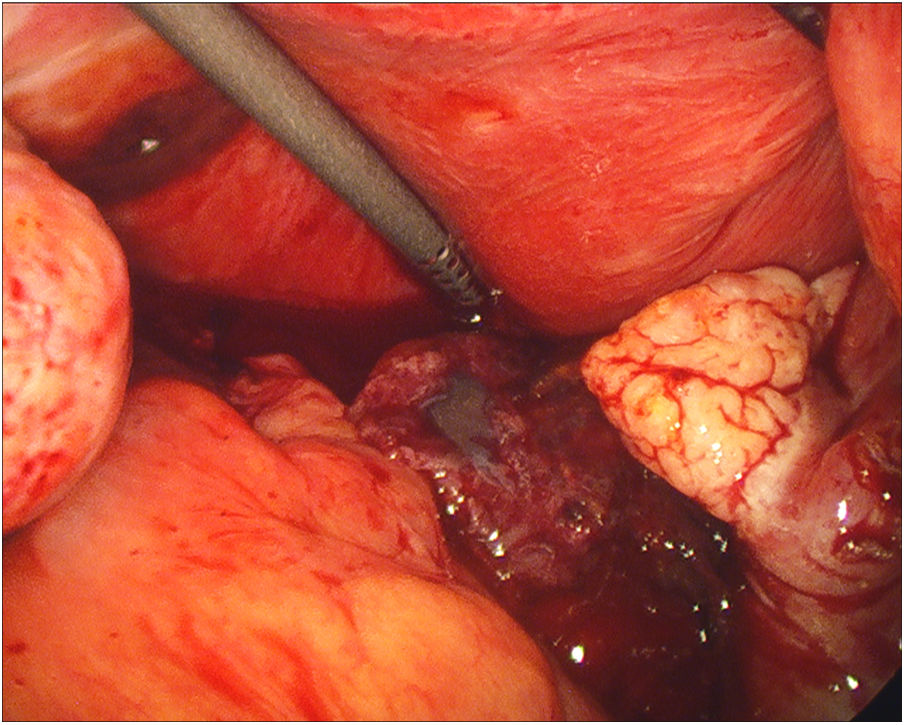
Durante el procedimiento, los hallazgos fueron un útero grávido con varios miomas subserosos de pequeño tamaño y que ambas trompas y anejos eran macroscópicamente normales. Al movilizar el útero hacia la cara anterior, se objetivó una tumoración de aproximadamente 5cm adherida a la hoja posterior del ligamento ancho derecho, que contenía un saco gestacional con embrión en su interior, rodeado de tejido trofoblástico. Llamaba la atención una importante cantidad de sangre en cavidad abdominal, sin sangrado activo en ninguna localización.
Se procedió a su resección cuidadosa mediante hidrodisección y extracción en bolsa, sin incidencias.
La paciente fue dada de alta al día siguiente, asintomática, con gestación intrauterina evolutiva, y habiéndose pautado tratamiento con progesterona micronizada intravaginal y ácido acetilsalicílico. La gestación intrauterina evolucionó favorablemente. La gestación terminó mediante cesárea por falta de progresión de parto en la semana 40+2, con recién nacido sano y Apgar 9/10.
DiscusiónLa gestación heterotópica es la coexistencia de una gestación intrauterina junto con otra gestación de localización ectópica; una situación infrecuente que se produce en 1 de cada 30.000 gestaciones espontáneas. Sin embargo, debido al aumento de los tratamientos de reproducción asistida y, más concretamente, de los tratamientos de FIVT en los que se implantan embriones en el útero, evitando el paso tubárico, se ha observado un aumento de la incidencia de esta complicación que llega hasta un 1% en algunos casos. Aunque la TRA por sí misma se considera un factor de riesgo de gestación ectópica o heterotópica, los avances en las técnicas empleadas, la disminución de embriones transferidos y las tasas más bajas de factor tubárico han contribuído a la disminución de la incidencia de estos eventos desde los inicios de la reproducción asistida en los años 901.
Al igual que ocurre en la gestación ectópica, la localización más frecuente de la gestación heterotópica sigue siendo la trompa en su porción ampular; aunque se han descrito casos de localización ovárica, cervical, pélvica y abdominal2.
Son varios los estudios en los que se ha tratado de identificar los factores de riesgo que puedan estar asociados a la implantación de una gestación fuera del útero después de una TRA.
Liu et al. en 2015 identificaron3 el factor tubárico como el más prevalente entre las pacientes con gestación heterotópica estudiadas, principalmente la existencia de hidrosalpinx, y adherencias u obstrucción tubárica secundarias a infección pélvica. No encontraron diferencias significativas respecto al grupo control en lo referente a los niveles de estradiol tras la ovulación o el grosor endometrial previo a la transferencia. Sin embargo, encontraron que los niveles de β-HCG y de progesterona eran significativamente inferiores en la gestación heterotópica en comparación con la gestación gemelar intrauterina, pero más elevados que en la gestación única, y concluyeron que los niveles séricos anormalmente elevados de β-HCG junto con niveles anómalos de progesterona medidos ambos en el día 14.° tras la transferencia embrionaria son, junto con el sangrado vaginal, factores de riesgo independientes para gestación heterotópica.
Existe otro análisis retrospectivo de 20174 en el que se estudiaron los factores de riesgo asociados a gestación heterotópica comparando los ciclos de FIVT con embriones en fresco y con embriones congelados en 12.484 mujeres, en el que 62 de ellas presentaron gestación heterotópica. Aunque en estudios previos se señalaba que la transferencia de embriones congelados en su 5.° día de incubación reduce la incidencia de gestación ectópica por la posible mayor receptividad endometrial a estos, Xiao et al. no encontraron diferencias estadísticamente significativas en la incidencia de gestación heterotópica en las pacientes con TRA de embriones en fresco respecto a la transferencia de embriones congelados. Sí coinciden con otros autores en el factor tubárico secundario a infección pélvica y el antecedente de gestación ectópica previa como factores de riesgo claros de gestación heterotópica.
En una revisión sistemática de 20195 en la que se analizaron 28 casos de gestaciones extrauterinas tras FIVT y en la que el 46% de estas fueron gestaciones heterotópicas, se vio que la enfermedad tubárica estaba presente en el 46% de los casos y que un 37% tenían antecedente de gestación extrauterina previa. La cirugía tubárica o pélvica previa, principalmente por endometriosis, fue el factor tubárico más prevalente en estos casos.
Son varios los autores que identifican, por tanto, el factor tubárico como uno de los factores de riesgo más importantes para la gestación extrauterina, ya sea expontánea o tras FIVT. En nuestra paciente, no consta la existencia de enfermedad tubárica previa a la TRA y durante la cirugía no se objetivó hidrosalpinx ni adherencias, por lo que cabría analizar otros factores relacionados con la técnica de transferencia embrionaria6.
Tanto si la gestación ectópica se produce de forma espontánea como si es secundaria a una TRA, la importancia clínica radica en el gran riesgo de rotura y hemorragia, con la consiguiente elevada morbimortalidad materna y fetal. Se han descrito casos de gestaciones abdominales que han alcanzado la viabilidad fetal, llegando incluso a la semana 34 de gestación7; sin embargo, este tipo de gestaciones conlleva graves complicaciones para el feto, como restricción del crecimiento y malformaciones asociadas.
El diagnóstico de una gestación heterotópica es difícil. En muchas ocasiones pasa desapercibida, ya que no se piensa en ella tras encontrar una gestación intrauterina. Además, tras una TRA, los anejos pueden estar aumentados de tamaño por la estimulación hormonal e impedir la visualización de una gestación ectópica. Esto hace que solo un 40-70% de las gestaciones heterotópicas se diagnostiquen mediante ultrasonido8. Es primordial tener en cuenta los posibles factores de riesgo en estas pacientes, poniendo énfasis en el factor tubárico, que es el que se considera más prevalente en estos casos. La existencia de alguno de esos factores de riesgo, junto con una clínica compatible y un exhaustivo estudio ecográfico, serían recomendables para un diagnóstico temprano de la gestación heterotópica.
A día de hoy, la ecografía transvaginal, en manos expertas, es el mejor método para diagnosticar una gestación ectópica o heterotópica, incluso si esta se encuentra en la cavidad abdominal.
En algunos casos debe recurrirse a una cirugía exploradora para localizar la gestación extrauterina; en algunos centros se utiliza la resonancia magnética nuclear con buenos resultados, pero no dejan de ser métodos más invasivos y caros. En un gran pocentaje de los casos, el diagnóstico se hace durante una intervención quirúrgica urgente por hemoperitoneo secundario a rotura de la gestación ectópica.
En nuestra paciente el diagnóstico ecográfico fue sencillo, si bien no se logró identificar la localización de la gestación ectópica, lo que se hizo intraoperatoriamente.
Son muchos autores los que inciden en la necesidad de realizar una ecografía de alta resolución con examen anexial exhaustivo a las 6 semanas de la transferencia embrionaria (Liu et al.) y no descartar su existencia tras una TRA, aunque se localice una gestación intraútero.
El tratamiento va a depender de la gravedad del cuadro en el momento del diagnóstico, la localización de la gestación ectópica, la viabilidad de la gestación intrauterina, la experiencia del sanitario y de diversos factores de la paciente. El objetivo último del tratamiento será la eliminación de la gestación ectópica de la forma menos invasiva posible, para conservar la gestación intrauterina.
Hasta en un 66% de los casos se consigue un recién nacido vivo con un tratamiento adecuado. El tratamiento expectante puede ser una opción en pacientes hemodinámicamente estables sin signos de sangrado. Como ya hemos mencionado, se han descrito casos de gestaciones abdominales que han alcanzado el tercer trimestre, e incluso se han diagnosticado de forma tardía. Sin embargo, este tipo de gestaciones, que solo se diagnostican de forma preoperatoria en un 20-40% de los casos, conllevan una elevada mortalidad materna y perinatal, por lo que la mayoría de los autores abogan por un tratamiento quirúrgico inmediato. En gestaciones avanzadas, la localización de la implantación de la placenta es de vital importancia: hay que intentar su extracción siempre que sea posible, por el elevado riesgo de sangrado. En los casos en los que la extracción de la placenta no es posible o no es segura, algunos autores recomiendan la administración de metotrexato hasta su total reabsorción.
La inyección directa de metotrexato en la gestación ectópica, guiada por ecografía, es un alternativa de tratamiento conservador; sin embargo, no está exenta de complicaciones como trombocitopenia o alteraciones hepáticas, sin olvidar el riesgo de teratogenia.
Por tanto, el tratamiento quirúrgico sigue siendo de elección en estas pacientes. La vía de abordaje, abierta o laparoscópica, dependerá de las circunstancias de cada caso y de la experiencia del cirujano. La vía laparoscópica es la técnica que ofrece más ventajas en cuanto a visualización de la pelvis, dolor postoperatorio, días de estancia hospitalaria y manipulación de la gestación intrauterina9.
En nuestro caso, dado que se objetivó líquido libre en cantidad moderada en pelvis, lo que podría significar la existencia de un sangrado activo, se optó por un tratamiento quirúrgico inmediato con la vía menos invasiva, la laparoscópica.
ConclusiónLa gestación hetérotopica es una entidad poco frecuente que en los últimos tiempos ha visto incrementada su incidencia debido al mayor uso de las TRA. La importante cantidad de complicaciones que asocia, así como su elevada morbimortalidad materna y fetal, hacen necesario enfatizar el diagnóstico precoz y el adecuado manejo de estos casos. Es importante estudiar todos los posibles factores de riesgo en estas pacientes, teniendo en cuenta que la existencia de una entidad tubárica previa es el factor de riesgo más importante que tener en cuenta, según diversos autores. La existencia de alguno de estos factores, junto con un exhaustivo examen ecográfico, podría facilitar el diagnóstico de estas entidades que, aunque infrecuentes, conllevan una elevada mortalidad. Con la presentación de este nuevo caso, queremos destacar la importancia de pensar en la posibilidad de la existencia de una gestación heterotópica tras una TRA, y no dar por sentado que no existe cuando se visualiza una gestación intraútero.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.