La intervención terapéutica debe estar condicionada por el riesgo de aparición de enfermedad cardiovascular ateromatosa. Cuanto mayor es el riesgo, más intensa debe ser la acción. Por ello tenemos que estratificar el riesgo de los pacientes. En prevención primaria, las dos directrices principales: American College of Cardiology y American Heart Association (ACC/AHA) utilizan las «pooled cohort equations» (PCE) y las guías de las sociedades europeas, las tablas SCORE. Las PCE calculan riesgo de ECVA mortal y no mortal, y el SCORE calcula únicamente riesgo de ECVA mortal. En personas jóvenes es útil considerar el cálculo del riesgo a lo largo de la vida. La Sociedad Española de Arteriosclerosis (SEA) recomienda el sistema SCORE en nuestro país. SCORE y PCE calculan para personas hasta los 70 y 75 años. La predicción y los potenciales están disponibles para personas de 80 años o más, a partir de esa edad los datos disponibles son mucho más escasos. La estratificación del riesgo en prevención secundaria puede ser útil para identificar al subgrupo de pacientes que pueden beneficiarse de tratamientos más intensivos. Las pruebas de imagen, especialmente el calcio coronario y ecografía vascular, pueden ayudar a perfilar mejor el riesgo.
Las guías europeas señalan al colesterol LDL como objetivo terapéutico. Recomiendan iniciar tratamiento con estatinas y ascender en dosis y potencia hasta lograr los objetivos y luego el tratamiento con estatinas potentes a dosis máxima tolerada, y dar ezetimiba en caso de no alcanzar objetivos. Como tercer escalón indican los inhibidores de PCSK9 (iPCSK9). Establecen objetivos muy ambiciosos que llegan a 40 mg/dL, en aquellos sujetos con recurrencias antes de dos años de ECVA, a pesar de tratamiento con estatinas de alta intensidad e inferiores a 55 mg/dL para todos los sujetos de muy alto riesgo.
Therapeutic intervention should be determined by the risk of developing atheromatous cardiovascular disease (CVD). The higher the risk, the more intense the action should be. This is the reason for the stratification of patient risk. In primary prevention, the two main guidelines used, the American Heart Association and the American College of Cardiology (ACC/AHA) use the Pooled cohort equations (PCE) and the guidelines of the European societies use the SCORE tables. The PCE calculates the risk of fatal and non-fatal CVD, and the SCORE calculates risk of fatal CVD only. In young people, it is useful to consider the lifetime risk calculation. The Spanish Society of Arteriosclerosis (SEA) recommends the SCORE system in Spain. SCORE and PCE calculate the risk for people up to 70 and 75 years of age. Prediction and potentials are available for 80 years of age and above, with the data available being much more scarce. Risk stratification in secondary prevention may be useful to identify the subgroup of patients who may benefit from more intensive treatment. Imaging tests, especially coronary calcium scans and vascular ultrasound, can help to better the profile risk.
European guidelines identify LDL cholesterol as a therapeutic target. They recommend initiating treatment with statins, and increasing dose and potency until targets are achieved, and then to treatment with potent statins at a maximum tolerated dose, and ezetimibe if targets are not achieved. As a third step, PCSK9 inhibitors are indicated. They set very ambitious targets, as low as 40 mg/dL in those subjects with recurrences before two years of CVD despite high-intensity statin therapy, and below 55 mg/dL for all very high-risk subjects.
Todas las guías actuales para la prevención de las enfermedades cardiovasculares de origen en la arteriosclerosis (ECVA) recomiendan la evaluación del riesgo total de desarrollar la enfermedad en un plazo de tiempo determinado. La intervención terapéutica debe estar condicionada por el riesgo de aparición de la ECVA: cuanto mayor es el riesgo, más intensa debe ser la acción1,2.
Dichas recomendaciones se fundamentan en que la indicación de cualquier tratamiento debe estar basada en tres factores: beneficio obtenido por la intervención, perjuicios atribuidos a la intervención y esfuerzo económico, social y personal de la intervención, que son criterios especialmente relevantes al tratar factores de riesgo prevalentes, orientados a la prevención en muchos casos en sujetos asintomáticos. De este modo, una intervención como prescribir estatinas de potencia intermedia de bajo precio, por ejemplo, la simvastatina, reúne todos los requisitos: es eficaz, con escasos efectos secundarios, es muy coste-efectiva por el bajo precio de la medicación, es fácil de implementar en la mayor parte de sistemas sanitarios con sus actuales estructuras sin costes adicionales y de fácil cumplimento por parte de una población bien informada. Pero no todos los tratamientos eficaces tienen este perfil. Por precio, por efectos secundarios o por un esfuerzo adicional no asumido por el sistema o por el individuo, en ocasiones un tratamiento eficaz, como puede ser un cambio de estilo de vida en el tratamiento de la obesidad y la dislipemia, tiene un éxito muy pobre para el esfuerzo terapéutico que requiere3.
Por ello tenemos que estratificar las intervenciones de acuerdo con criterios mucho más pragmáticos, y movernos con dos conceptos clave: el NNT (número de pacientes necesarios a tratar para evitar un evento) y el ENA (esfuerzo necesario para aplicar la intervención).
Hay muchos sistemas de evaluación de riesgo disponibles. Idealmente, las tablas de riesgo deberían basarse en datos de cohortes específicos de cada país, pero no están disponibles para la mayoría de los países. Las dos directrices principales en el tratamiento de la hipercolesterolemia recomiendan ecuaciones diferentes. Las guías de las sociedades americanas: American College of Cardiology y American Heart Association (ACC/AHA)2 utilizan las denominadas «pooled cohort equations» (PCE), creadas en 2003 con el objetivo de estimar el riesgo a 10 años de desarrollar un primer evento de ECVA4. Utilizaron los datos de cohortes americanas con criterios de valoración adjudicados para muerte por cardiopatía coronaria, infarto de miocardio no mortal y accidente cerebrovascular mortal o no mortal. Seleccionaron cohortes que incluían participantes afroamericanos o blancos con al menos 12 años de seguimiento: los estudios de riesgo de aterosclerosis en comunidades (ARIC), Cardiovascular Health Study, Coronary Artery Risk Development in Young Adults (CARDIA) y Framingham original y su descendencia (Framingham Offspring Study)5,6. La ecuación PCE estima el riesgo a 10 años en sujetos entre 40 y 75 años, sin evento ECVA previo. También puede estimar el riesgo a largo plazo a partir de los 21 años de edad.
Las recientes directrices de las sociedades europeas de cardiología y arteriosclerosis (ESC y EAS, respectivamente) sobre el tratamiento de hipercolesterolemia en la prevención de las ECVA recomiendan el uso de la Systematic Coronary Risk Estimation (SCORE) porque se basa en conjuntos de datos de grandes estudios de cohortes representativas europeas y porque es relativamente sencillo recalibrarla para países individuales1,7. La ecuación SCORE estima el riesgo acumulado a 10 años de un primer evento aterosclerótico fatal en prevención primaria y excluye a las personas con diabetes, enfermedad renal crónica o niveles muy altos de un factor de riesgo concreto (como ocurre con la concentración de colesterol LDL en los sujetos con hipercolesterolemia familiar), ya que todas ellas ya se encuentran generalmente en niveles altos o muy altos de riesgo de ECVA. No se necesitan modelos de estimación de riesgos para estas personas; todos necesitan una gestión activa de todos los factores de riesgo1. Además, el sistema SCORE incluye cálculos diferentes para los países de Europa de alto riesgo y de bajo riesgo de ECVA. Si bien cualquier punto de corte es arbitrario, utilizando datos de la Organización Mundial de la Salud (OMS), los países se clasifican como de bajo riesgo si su tasa de mortalidad por ECVA de 2016 ajustada por edad fue de < 150/100.0008. España está incluida entre los países de riesgo bajo.
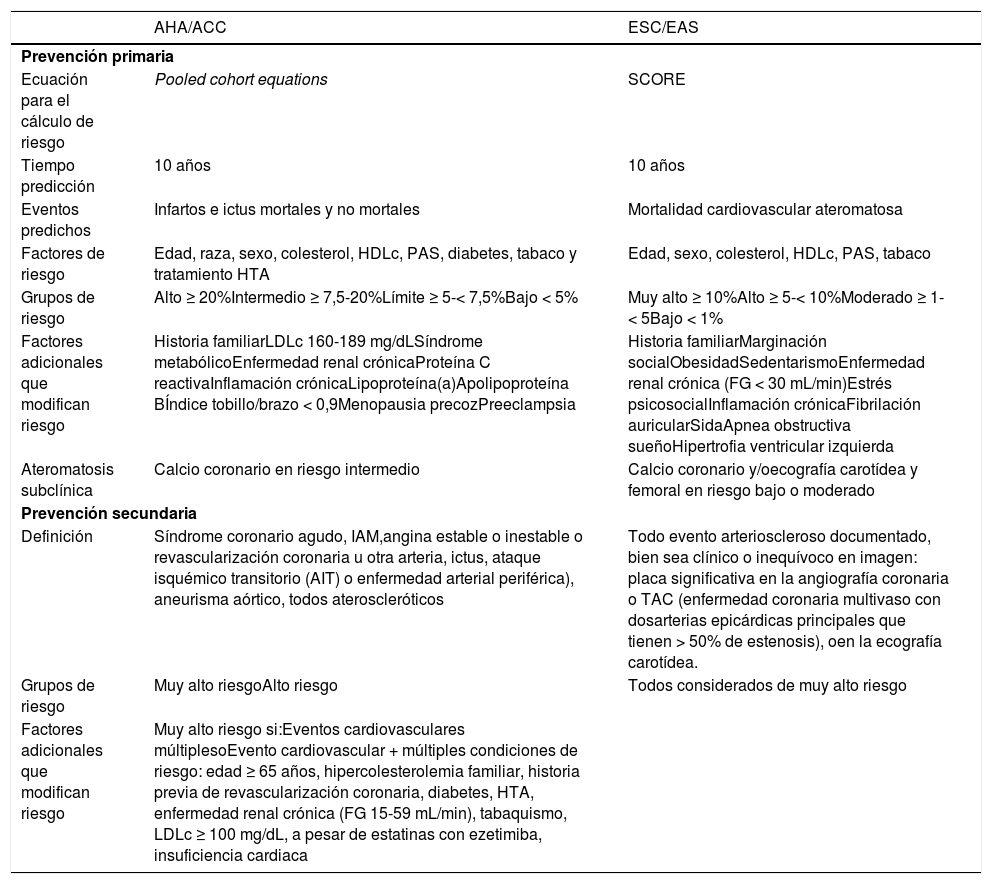
Las características principales de estos sistemas de evaluación de riesgo y sus diferencias más notables se describen en la tabla 1. Una de las diferencias principales entre los sistemas PCE y SCORE es que el primero, PCE, calcula riesgo de ECVA mortal y no mortal, y el segundo, SCORE, calcula únicamente riesgo de ECVA mortal. La razón para recomendar un sistema que estima solo eventos fatales en lugar de fatales y no fatales es que estos últimos dependen de su definición, de la realización de pruebas de diagnóstico no siempre estandarizadas y de los métodos de verificación de eventos, todos los cuales pueden variar entre estudios, lo que complica su utilización en la elaboración de la ecuación y su posterior interpretación. Para poder comparar ambos sistemas, se conoce que el riesgo de eventos totales de ECVA es aproximadamente tres veces mayor que el riesgo de ECVA fatal para los hombres, 3,5 veces mayor en mujeres y unas 2,5 veces mayor en personas mayores de 65 años. Es decir, en un varón de 55 años un riesgo de SCORE del 5% se traduce en un riesgo de ECVA mortal y no mortal del 15%1.
Estratificación del riesgo cardiovascular en las dos principales recomendaciones internaciones
| AHA/ACC | ESC/EAS | |
|---|---|---|
| Prevención primaria | ||
| Ecuación para el cálculo de riesgo | Pooled cohort equations | SCORE |
| Tiempo predicción | 10 años | 10 años |
| Eventos predichos | Infartos e ictus mortales y no mortales | Mortalidad cardiovascular ateromatosa |
| Factores de riesgo | Edad, raza, sexo, colesterol, HDLc, PAS, diabetes, tabaco y tratamiento HTA | Edad, sexo, colesterol, HDLc, PAS, tabaco |
| Grupos de riesgo | Alto ≥ 20%Intermedio ≥ 7,5-20%Límite ≥ 5-< 7,5%Bajo < 5% | Muy alto ≥ 10%Alto ≥ 5-< 10%Moderado ≥ 1-< 5Bajo < 1% |
| Factores adicionales que modifican riesgo | Historia familiarLDLc 160-189 mg/dLSíndrome metabólicoEnfermedad renal crónicaProteína C reactivaInflamación crónicaLipoproteína(a)Apolipoproteína BÍndice tobillo/brazo < 0,9Menopausia precozPreeclampsia | Historia familiarMarginación socialObesidadSedentarismoEnfermedad renal crónica (FG < 30 mL/min)Estrés psicosocialInflamación crónicaFibrilación auricularSidaApnea obstructiva sueñoHipertrofia ventricular izquierda |
| Ateromatosis subclínica | Calcio coronario en riesgo intermedio | Calcio coronario y/oecografía carotídea y femoral en riesgo bajo o moderado |
| Prevención secundaria | ||
| Definición | Síndrome coronario agudo, IAM,angina estable o inestable o revascularización coronaria u otra arteria, ictus, ataque isquémico transitorio (AIT) o enfermedad arterial periférica), aneurisma aórtico, todos ateroscleróticos | Todo evento arterioscleroso documentado, bien sea clínico o inequívoco en imagen: placa significativa en la angiografía coronaria o TAC (enfermedad coronaria multivaso con dosarterias epicárdicas principales que tienen > 50% de estenosis), oen la ecografía carotídea. |
| Grupos de riesgo | Muy alto riesgoAlto riesgo | Todos considerados de muy alto riesgo |
| Factores adicionales que modifican riesgo | Muy alto riesgo si:Eventos cardiovasculares múltiplesoEvento cardiovascular + múltiples condiciones de riesgo: edad ≥ 65 años, hipercolesterolemia familiar, historia previa de revascularización coronaria, diabetes, HTA, enfermedad renal crónica (FG 15-59 mL/min), tabaquismo, LDLc ≥ 100 mg/dL, a pesar de estatinas con ezetimiba, insuficiencia cardiaca | |
AHA/ACC: American Heart Association/American College of Cardiology; ESC/EAS: European Society of Cardiology/European Atherosclerosis Society; HDLc: colesterol transportado en las lipoproteínas de alta densidad; PAS: presión arterial sistólica; LDLc: colesterol transportado en las lipoproteínas de baja densidad; HTA: hipertensión arterial; FG: filtrado glomerular; IAM: infarto agudo de miocardio.
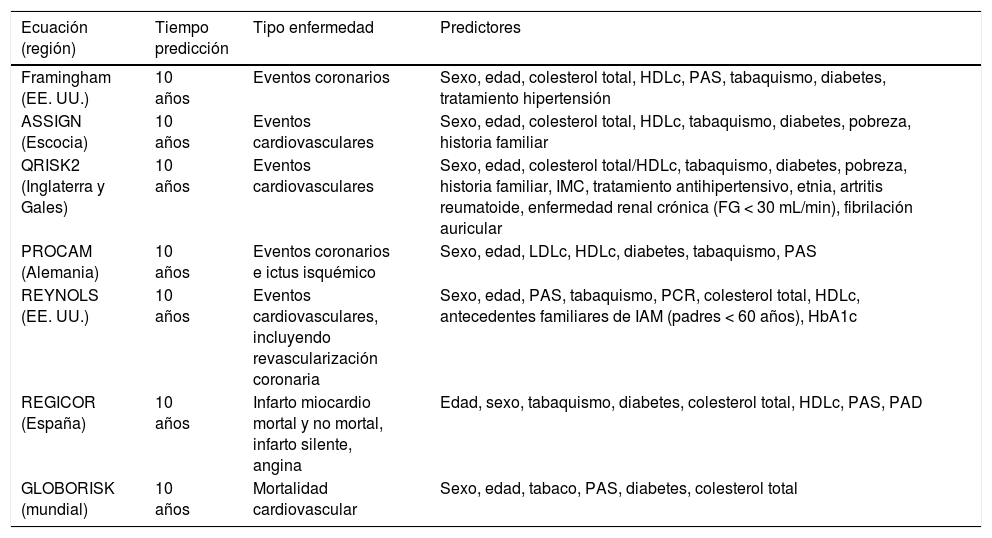
Existen otras muchas ecuaciones de riesgo publicadas en los últimos años, que incorporan pequeñas variaciones en los factores de riesgo a utilizar. Muchas de ellas son específicas de un país determinado (tabla 2). En España ha sido muy utilizado el sistema de predicción basado en el estudio REGICOR, que calibra la ecuación de Framingham para nuestra población9. Sin embargo, en la actualidad tanto la Sociedad Española de Arteriosclerosis (SEA)10 como la de Cardiología (SEC)11 recomiendan el sistema SCORE para «países de bajo riesgo» en nuestro medio.
Otras ecuaciones utilizadas en la estimación de riesgo cardiovascular en sujetos sin enfermedad cardiovascular ateromatosa
| Ecuación (región) | Tiempo predicción | Tipo enfermedad | Predictores |
|---|---|---|---|
| Framingham (EE. UU.) | 10 años | Eventos coronarios | Sexo, edad, colesterol total, HDLc, PAS, tabaquismo, diabetes, tratamiento hipertensión |
| ASSIGN (Escocia) | 10 años | Eventos cardiovasculares | Sexo, edad, colesterol total, HDLc, tabaquismo, diabetes, pobreza, historia familiar |
| QRISK2 (Inglaterra y Gales) | 10 años | Eventos cardiovasculares | Sexo, edad, colesterol total/HDLc, tabaquismo, diabetes, pobreza, historia familiar, IMC, tratamiento antihipertensivo, etnia, artritis reumatoide, enfermedad renal crónica (FG < 30 mL/min), fibrilación auricular |
| PROCAM (Alemania) | 10 años | Eventos coronarios e ictus isquémico | Sexo, edad, LDLc, HDLc, diabetes, tabaquismo, PAS |
| REYNOLS (EE. UU.) | 10 años | Eventos cardiovasculares, incluyendo revascularización coronaria | Sexo, edad, PAS, tabaquismo, PCR, colesterol total, HDLc, antecedentes familiares de IAM (padres < 60 años), HbA1c |
| REGICOR (España) | 10 años | Infarto miocardio mortal y no mortal, infarto silente, angina | Edad, sexo, tabaquismo, diabetes, colesterol total, HDLc, PAS, PAD |
| GLOBORISK (mundial) | 10 años | Mortalidad cardiovascular | Sexo, edad, tabaco, PAS, diabetes, colesterol total |
HDLc: colesterol transportado en las lipoproteínas de alta densidad; PAS: presión arterial sistólica; IMC: índice de masa corporal; FG: filtrado glomerular; LDLc: colesterol transportado en las lipoproteínas de baja densidad; PCR: proteína C reactiva; IAM: infarto agudo de miocardio; PAD: presión arterial diastólica.
Las ecuaciones de riesgo de PCE y SCORE reconocen que con los factores de riesgo mayores que incluyen edad, sexo, colesterol total, colesterol HDL, tabaco y tensión arterial se identifican muy bien con sujetos de riesgo muy elevado, pero son un porcentaje pequeño de la población, especialmente en edades medias de la vida, y que la mayor parte de ECVA ocurre en personas de riesgo intermedio. Por ese motivo ambos sistemas recomiendan valorar otros factores de riesgo peor establecidos, pero que pueden ayudar a reclasificar a sujetos de riesgo intermedio/moderado. Este grupo de factores modificadores incluyen parámetros lipídicos como la lipoproteína(a), o la apolipoproteína B, marcadores inflamatorios como la proteína C reactiva, determinadas enfermedades como las enfermedades inflamatorias crónicas o la enfermedad renal crónica, o factores psicosociales como el estrés o la exclusión social1,2. La utilización en la práctica clínica de estos marcadores no es sencilla, ya que la definición y puntos de corte son totalmente arbitrarios en la mayor parte de los factores, por lo que su utilización se deja al criterio clínico del médico. Muchos otros biomarcadores también se asocian con un mayor riesgo de ECVA, aunque se ha demostrado que pocos de ellos se asocian con una reclasificación apreciable12.
Riesgo absoluto, riesgo relativo y riesgo a lo largo de la vidaEl riesgo absoluto corresponde a la predicción de ECVA para un período futuro determinado. Tanto en PCE como en SCORE se recomienda considerar el riesgo a 10 años. El riesgo relativo es la relación entre un determinado riesgo absoluto de ECVA y un riesgo determinado, habitualmente un riesgo absoluto bajo o bien el riesgo medio de una población determinada. El grupo de comparación de bajo riesgo se caracteriza comúnmente como el que corresponde con presión arterial menor de 120/80 mmHg, colesterol total entre 160 y 199 mg/dL, colesterol HDL ≥ 45 mg/dL para hombres y ≥ 55 mg/dL para mujeres, en personas no fumadoras y sin diabetes13. Prestar atención al riesgo relativo se aconseja en las guías de las sociedades europeas para las personas jóvenes. Un problema particular que tiene la prevención en los jóvenes con factores de riesgo extremos o múltiples factores es que tienen un riesgo absoluto a 10 años muy bajo, pero un riesgo relativo muy alto, por lo que el cálculo de este último nos ayuda a valorar mejor a eficacia de las medidas preventivas. El principal problema es que no existen recomendaciones basadas en la evidencia del beneficio de la intervención, según el riesgo relativo y, nuevamente, se deja al criterio clínico la actuación en aquellos casos de discrepancia entre el riesgo absoluto y relativo1. Una forma sencilla de solucionar la discordancia entre riesgo absoluto y relativo es la indicación de tratamiento a todas aquellas personas con un factor de riesgo extremo con independencia de su riesgo absoluto calculado con las ecuaciones e independientemente de su edad. Al igual que ocurre en el tratamiento de la hipertensión arterial, donde todas las recomendaciones están de acuerdo en iniciar tratamiento farmacológico en aquellos pacientes con hipertensión arterial grados 2 y 3 (> 159/99 mmHg)14, las guías americanas recomiendan iniciar tratamiento hipolipemiante con estatinas de alta potencia en sujetos ≥ 20 años con cifras de colesterol LDL ≥ 190 mg/dL. Una indicación semejante se establece en las guías europeas. Otra forma de valorar el riesgo en personas jóvenes, es considerar el cálculo del riesgo total a lo largo de la vida15. El riesgo a 20 años se puede calcular duplicando la puntuación de riesgo de Framingham a 10 años. Pencina et al. han desarrollado un algoritmo de función para predecir el riesgo a 30 años, de acuerdo con los factores de riesgo convencionales que siguen siendo los predictores más sólidos16. Tanto la AHA como la ACC tienen calculadoras de riesgo a lo largo de la vida2.
Riesgo en ancianosLas ecuaciones de SCORE y PCE están diseñadas para personas hasta los 70 y 75 años, respectivamente, y ambas tienden a sobrevalorar el riesgo en los extremos de edad avanzada, como hemos señalado anteriormente. Los diferentes ensayos clínicos de forma relativamente consistente demuestran beneficio clínico en adultos hasta los 80 años17, a partir de esa edad, los datos disponibles son mucho más escasos y las necesidades de tratamiento hipolipemiante más discutibles y, por tanto, la necesidad de una predicción de riesgo es menos importante. A medida que los adultos envejecen, son más susceptibles a los efectos secundarios y algunos riesgos pueden superar al beneficio esperado18. Lo razonable es mantener tratamientos instaurados previamente si la calidad y esperanza de vida del sujeto son buenos, y en caso de plantear el inicio de un tratamiento hipolipemiante a partir de los 80 años hacer un proceso de toma de decisiones compartido entre médicos y pacientes donde se valore comorbilidad, polifarmacia, esperanza de vida, así como las preocupaciones y expectativas del enfermo.
Riesgo en prevención secundariaEl documento de recomendaciones de las sociedades europeas califica de muy alto riesgo a un grupo importante de pacientes, entre los que incluye a toda la población con ECVA clínica, o subclínica, cualquier sujeto con hipercolesterolemia familiar junto con un factor de riesgo, sujetos con riesgo SCORE > 10% a 10 años y pacientes con filtrado glomerular < 30 mL/min1. Esta aproximación es discutible. Hay que considerar que el riesgo en prevención secundaria es extraordinariamente variable entre sujetos y que conocemos los factores asociados con recurrencias (tabla 3)19. La estratificación del riesgo en prevención secundaria puede ser útil para identificar al subgrupo de pacientes que pueden beneficiarse de tratamiento con iPCSK9, como recientemente ha recomendado la SEA y que incluye a sujetos con ECVA, pero con algún factor de riesgo adicional como diabetes, enfermedad polivascular, enfermedad renal crónica o lipoproteína (a) > 50 mg/dL20. También las recomendaciones de las sociedades ACC y AHA clasifican a los pacientes con ECVA en dos grupos: alto y muy alto riesgo. Muy alto riesgo en caso de eventos cardiovasculares múltiples, o bien evento cardiovascular asociado con múltiples condiciones de riesgo como edad ≥ 65 años, hipercolesterolemia familiar, historia previa de revascularización coronaria, diabetes, HTA, enfermedad renal crónica (filtrado glomerular 15-59 mL/min), tabaquismo, LDLc ≥ 100 mg/dL, a pesar de estatinas con ezetimiba e insuficiencia cardiaca (tabla 1).
Factores de riesgo de recurrencia de enfermedad cardiovascular ateromatosa*
| Factores de riesgo | Núm. de factores | Riesgo a 7 años (%) |
|---|---|---|
| - Insuficiencia cardiaca- Hipertensión- Edad > 75 años- Diabetes- Enfermedad polivascular- Antecedente de bypass coronario- Enfermedad renal crónica (FG < 60 mL/min)- Tabaquismo | 01234≥ 5 | 8,614,721,533,148,768,4 |
Las técnicas de imagen no invasivas pueden detectar la presencia, estimar la extensión y evaluar las consecuencias clínicas del daño vascular aterosclerótico. La detección de la calcificación de las arterias coronarias con tomografía computarizada (TC), sin contraste, proporciona una buena estimación de la carga aterosclerótica y está fuertemente asociada con el riesgo de desarrollar ECVA21. El calcio coronario, aunque no se dispone de estudios aleatorizados para conocer el verdadero valor de su uso clínico, mejora tanto la discriminación como la reclasificación. Por ello, tanto las recomendaciones europeas como las americanas señalan su valor en sujetos con riesgo intermedio/moderado, aunque sin hacer una recomendación explícita de su utilización en la práctica clínica. En general, se debe considerar la evaluación del calcio coronario con TC en individuos con riesgo moderado en quienes el objetivo de colesterol LDL no se logra con medidas higiénico-dietéticas, y la terapia farmacológica es una opción viable. La mayoría de los pacientes con puntuaciones de calcio coronario ≥ 100 unidades de Agatston tienen un riesgo suficientemente elevado a 10 años para empezar tratamiento hipolipemiante22. Las guías europeas también consideran la detección de placa por ultrasonidos en arterias carótidas y femorales en la estratificación del riesgo en dos aspectos: Al igual que el calcio coronario, la presencia de placa en cualquiera de los dos territorios estaría indicada en sujetos de riesgo moderado para establecer la indicación de estatinas; y en aquellos sujetos que la ecografía demuestre estenosis ateromatosa > 50% serían considerados directamente como sujetos de muy alto riesgo. Dada la alta prevalencia de placas en la población general, incluida la población española23, muy superior a la prevalencia de calcio coronario > 100 unidades Agatston, el primer supuesto sería más discutible en ausencia de ensayos clínicos aleatorizados que avalen la modificación terapéutica con base en hallazgos de placa femoral o carotídea.
Objetivos terapéuticosUna vez establecido el riesgo, los sujetos se clasifican en diferentes grupos de riesgo que son relativamente semejantes para las dos recomendaciones que venimos comentando (tabla 1). Si comparamos las guías americanas y europeas, estas últimas tienden a clasificar a mayor número de sujetos como de riesgo moderado, alto y muy alto, por lo que resultan más intervencionistas que las americanas.
Con respecto a los objetivos basados en el riesgo, ambas recomendaciones siguen patrones de intervención muy diferentes. Las guías europeas señalan al colesterol LDL como objetivo terapéutico (tabla 4). Señalan objetivos de reducción porcentual y objetivos de colesterol LDL a lograr en términos absolutos. Desde el punto de vista farmacológico, recomiendan iniciar tratamiento con estatinas y ascender en dosis y potencia hasta lograr objetivos y luego los tratamientos con estatinas potentes a dosis máxima tolerada, y dar ezetimiba en caso de no lograr objetivos. Como tercer escalón indican los iPCSK9 en todos los sujetos en prevención secundaria fuera de objetivos y en aquellos en prevención primaria de muy alto riesgo, especialmente si tienen hipercolesterolemia familiar. Establecen objetivos muy ambiciosos que llegan a 40 mg/dL en aquellos sujetos con recurrencias antes de dos años de ECVA, a pesar de tratamiento con estatinas de alta intensidad, e inferiores a 55 mg/dL para todos los sujetos de muy alto riesgo1. Estas indicaciones tan ambiciosas son un tema complicado porque no existe evidencia sólida de la eficiencia de dichas recomendaciones. Todos los ensayos clínicos aleatorizados con hipolipemiantes nos indican que cuanto más bajo el colesterol LDL, mayor beneficio24, por lo que, a coste cero, todos los pacientes de alto riesgo deberían llevar triple terapia (estatina potente + ezetimiba + iPCSK9), sin importar sus cifras de colesterol LDL. Pero este no es el escenario real. Una mujer joven con hipercolesterolemia familiar, sin factores de riesgo mayores con una concentración de colesterol LDL > 200 mg/dL requería la triple terapia de por vida para llevarla a 70 mg/dL y esto supone un esfuerzo terapético no asumible.
Objetivos terapéuticos en las dos principales recomendaciones internaciones de tratamiento de la hipercolesterolemia
| AHA/ACC | ESC/EAS | |
|---|---|---|
| Prevención primaria | ||
| Grupos de riesgo | ||
| LDLc > 190 mg/dL | Estatina alta potencia | |
| Diabetes 40-75 años | Estatina potencia intermedia | |
| Diabetes 40-75 años + factor de riesgo | Estatina alta potencia | |
| Diabetes 20-39 años + afectación órgano diana | Estatina potencia intermedia | |
| Riesgo muy alto | LDLc < 55 mg/dL + > 50% reducción | |
| Riesgo alto | Estatina alta potencia | LDLc < 70 mg/dL + > 50% reducción |
| Riego intermedio | Estatina potencia intermedia | LDLc < 100 mg/dL |
| Riesgo bajo | LDLc < 116 mg/dL | |
| Ezetimiba | Diabetes 40-75 años + riesgo > 20%, si reducción LDLc < 50%LDLc > 190 mg/dL si reducción LDLc < 50% | Fuera de objetivos con estatinas |
| Prevención secundaria | ||
| Riesgo muy alto | > 50% reducción + LDLc < 70 mg/dL | LDLc < 55 mg/dL |
| Riesgo alto | > 50% reducción | |
| Fármacos no estatinas | Basado en el riesgo | Basado en la cifra de LDLc |
* No establece criterio de edad.
AHA/ACC: American Heart Association/American College of Cardiology; ESC/EAS: European Society of Cardiology/European Atherosclerosis Society; LDLc: colesterol transportado en las lipoproteínas de baja densidad.
A diferencia de las guías europeas, las guías de la ACC/AHA siguen fundamentándose en un tipo de fármaco, básicamente estatinas de potencia intermedia o alta, para cada nivel de riesgo25. Reservando la ezetimiba solamente en determinados sujetos con hipercolesterolemia familiar o diabetes, y en sujetos de muy alto riesgo, con indicaciones todavía más restrictivas para los iPCSK9 (tabla 4).
En resumen, el tratamiento hipolipemiante tiene como objetivo fundamental reducir el riesgo de ECVA y todas las intervenciones terapéuticas deben ajustarse al riesgo basal del sujeto a tratar. Esto nos obliga a una cuantificación aproximada del riesgo absoluto y relativo del paciente a tratar. La ecuación de riesgo SCORE para países de bajo riesgo es el sistema recomendado en nuestro medio para cuantificar el riesgo de ECVA a 10 años, y las intervenciones deben modularse con base en dicho riesgo calculado. Las pruebas de imagen, especialmente el calcio coronario y la ecografía vascular, pueden ayudar a perfilar mejor el riesgo y establecer un tratamiento más adecuado en sujetos con riesgo moderado. Los estudios de intervención nos indican que el colesterol LDL cuanto más bajo mejor, pero debemos conocer la eficiencia de cada intervención para seleccionar de forma correcta los pacientes a tratar26.
Conflictos de interésFC declara haber recibido compensaciones económicas por Advisory boards y/o conferencias de Daiichi Sankyo, Sanofi, Amgen y Ferrer, no relacionadas con la realización de este trabajo.
Nota al suplementoEste artículo forma parte del suplemento «Lípidos y nuevos tratamientos en dislipemias», que cuenta con el patrocinio de Daiichi-Sankyo.