Introducción
La hemorragia digestiva oculta es un cuadro de difícil manejo que precisa una buena coordinación entre el gastroenterólogo, el radiólogo intervencionista y el cirujano. Hasta un 27% tiene su origen en lesiones del intestino delgado; la causa más frecuente en pacientes de edad media son las neoplasias, y de ellas los tumores estromales, que pueden dar lugar a situaciones de urgencia por hemorragia masiva1,2.
Las técnicas como el angiotomografía computarizada (TC) helicoidal y la laparoscopia, que no se emplean de forma rutinaria, pueden llevarnos a un diagnóstico temprano de forma poco invasiva y a un tratamiento satisfactorio, con mejoría en el postoperatorio de estos pacientes.
Casos clínicos
Caso 1
Varón de 55 años, con antecedentes de diabetes tipo 1, que presenta episodios intermitentes de melenas de un año de evolución. Se realizaron gastroscopia, colonoscopia y estudio con cápsula endoscópica no concluyentes. En un tercer ingreso por un nuevo episodio de melenas, se realizó un segundo estudio con cápsula endoscópica que demostró una hemorragia activa en el yeyuno proximal y contenido melénico en el resto del intestino delgado. A continuación, se realizó una arteriografía abdominal selectiva de tronco celíaco, arteria mesentérica superior y ramas yeyunales, pero no se encontraron imágenes compatibles con hemorragia activa.
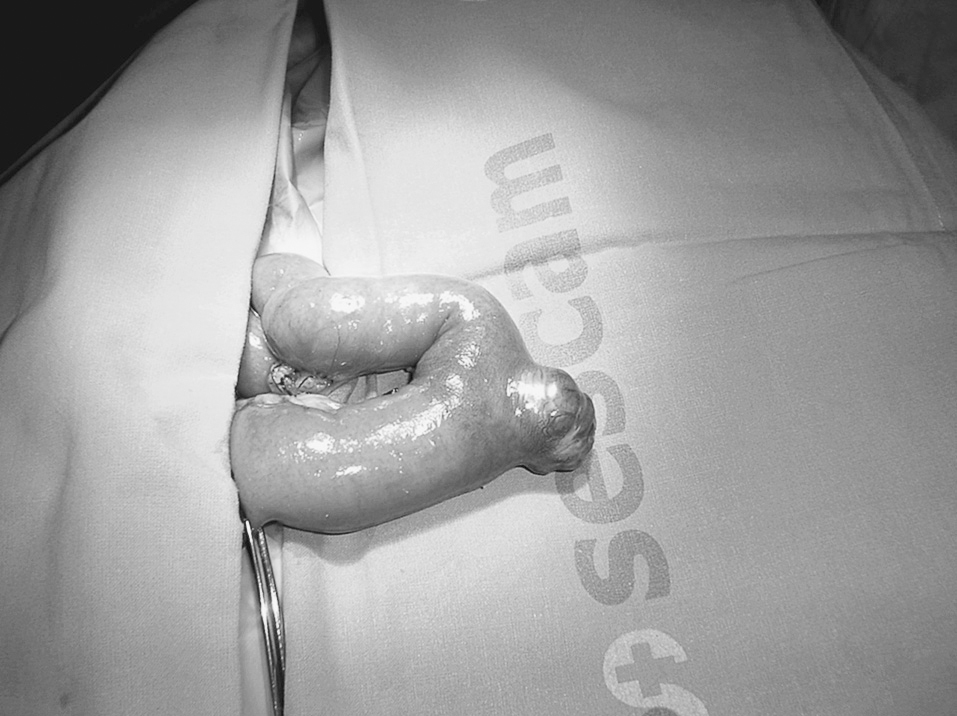
Durante su estancia, el paciente presentó un episodio de hemorragia con inestabilidad hemodinámica, por lo que fue intervenido tras su estabilización. Se realizó un abordaje laparoscópico que localizó una neoformación de 3 cm en el yeyuno, a unos 40 cm del ángulo de Treitz. Se realizó una resección intestinal por laparotomía media de 5 cm, aprovechando la incisión para el trocar umbilical; el estudio histológico confirmó un tumor estromal positivo para c-kit de 3,2 x 2,5 cm (fig. 1). Fue dado de alta el séptimo día postoperatorio; en el seguimiento no ha presentado recidiva hemorrágica ni neoplásica.
Fig. 1. Tumor estroma de 3 cm dependiente de asa yeyunal.
Caso 2
Mujer de 39 años de edad, sin antecedentes personales de interés, en estudio por un cuadro de anemia microcítica y en tratamiento con hierro por vía oral. Ingresó en el servicio de gastroenterología con una hemoglobina de 6,7 g/dl; se realizó un estudio con gastroscopia, colonoscopia y gammagrafía con hematíes marcados con tecnecio, que fueron negativos. Se realizó un estudio con una cápsula endoscópica que apreció una hemorragia activa en el yeyuno proximal; no se identificó el punto sangrante.
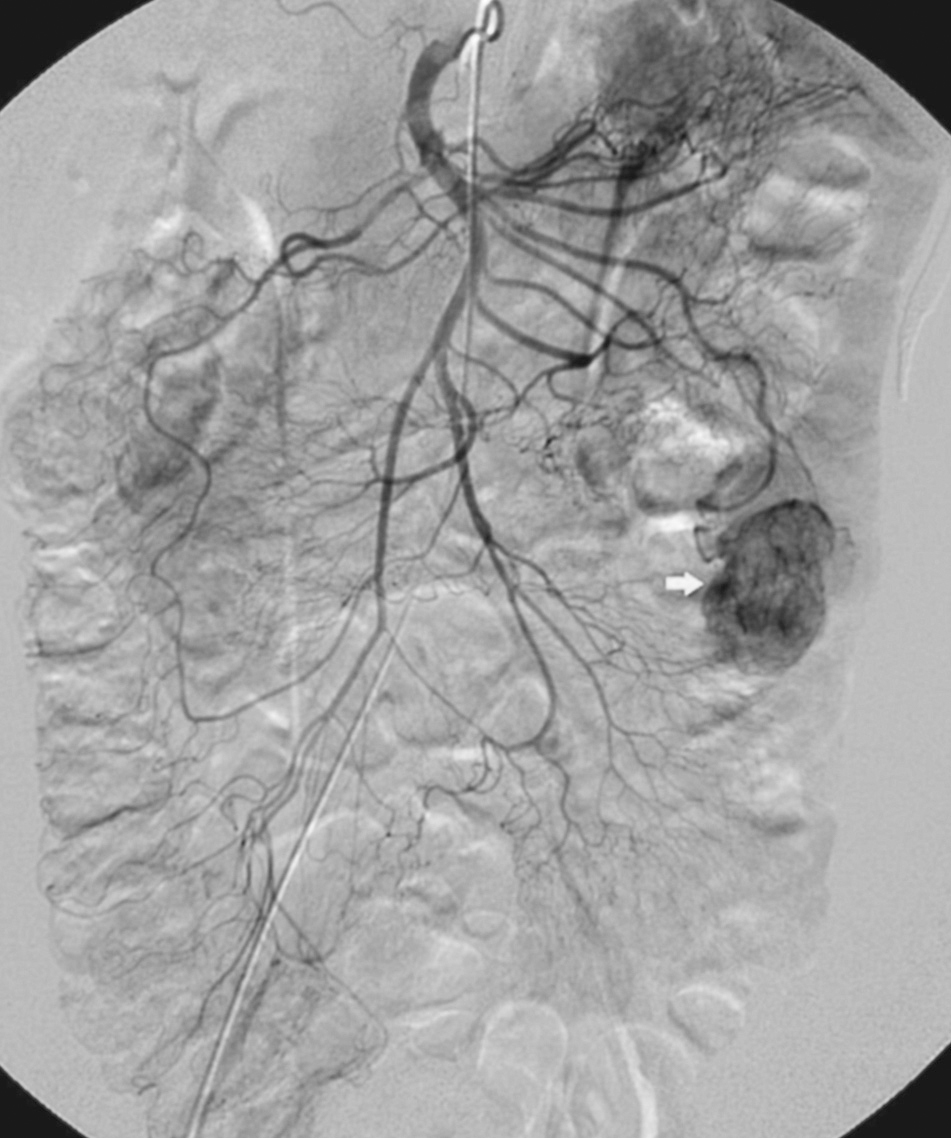
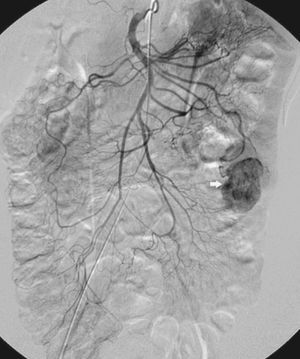
Fue dada de alta a petición de la paciente para reingresar un año después por melenas. Se realizó una enteroscopia sin hallazgos y una arteriografía abdominal selectiva que encontró una masa hipervascularizada de apariencia tumoral, dependiente de una rama arterial yeyunal (fig. 2).
Fig. 2. Arteriografía abdominal: masa hipervascularizada dependiente de rama yeyunal.
Fue intervenida por vía laparoscópica; se encontró una tumoración dependiente del yeyuno que se extirpó mediante resección intestinal con laparotomía media de 6 cm, similar al caso previo. El estudio histológico demostró un tumor estromal de 3,2 x 4 cm con células fusiformes, positivo para c-kit. Se le dio de alta al séptimo día postoperatorio. Hasta la fecha no hay datos de recidiva.
Caso 3
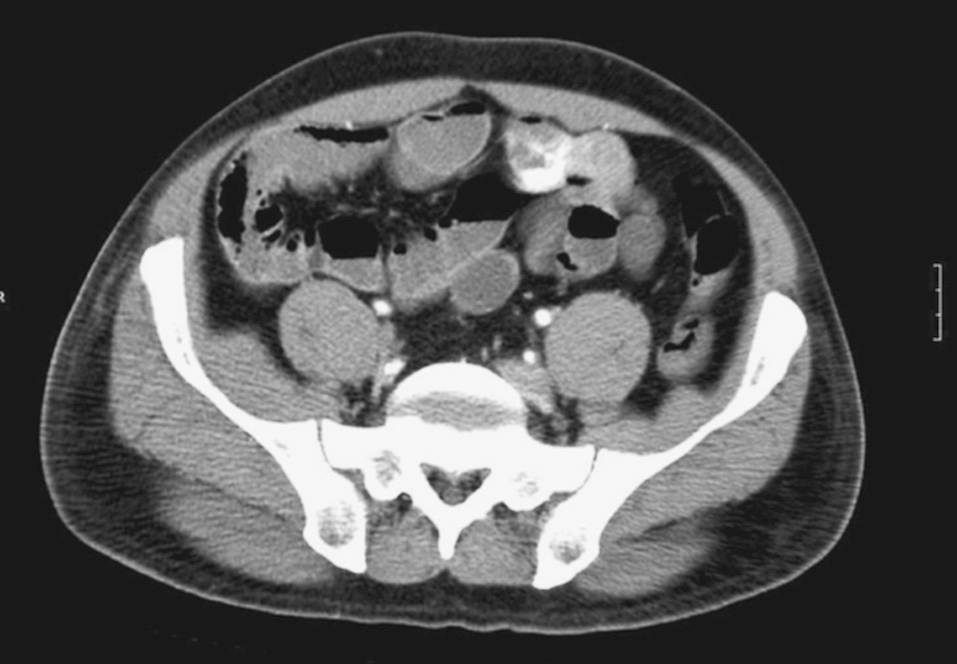
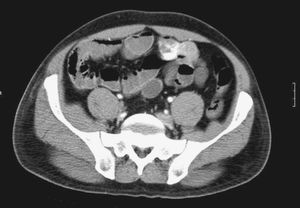
Varón de 54 años, con antecedentes de neoplasia de vejiga, intervenido por resección transuretral. Ingresado 4 años antes por un episodio de melenas, fue estudiado mediante gastroscopia y colonoscopia; no se encontró el punto de sangrado. Acudió de nuevo por rectorragia e inestabilidad hemodinámica. Se le realizó una gastroscopia que no demostró hallazgos y una angio-TC abdominal que encontró un engrosamiento en el yeyuno, hipercaptante en fase arterial y persistente en fase portal, compatible con posible neoplasia de intestino delgado con hemorragia activa (fig. 3).
Fig. 3. Angio-TC abdominal: masa hipercaplante en fase arterial dependiente de yeyuno con hemorragía activa.
Se intervino al paciente mediante laparotomía media suprainfraumbilical. Se encontró una tumoración de 3,5 cm en el yeyuno medio que se extirpó mediante resección intestinal. El estudio histológico fue compatible con tumor estromal positivo para c-kit, de 3 x 3,5 cm. Se le dio de alta al duodécimo día postoperatorio. En el seguimiento no hay datos de recidiva.
Discusión
La hemorragia digestiva oculta es un cuadro clínico de difícil manejo por diversas peculiaridades. Puede recidivar hasta en un 50% de los casos y ese porcentaje se mantiene para los casos ya tratados de forma conservadora o quirúrgica1. En el diagnóstico hay que tener en cuenta la edad del paciente, ya que en menores de 25 años la causa más frecuente es el divertículo de Meckel; para pacientes con edades comprendidas entre los 30 y los 50 años, la causa más frecuente son los tumores y en mayores de 50 años, las malformaciones vasculares; éstas son la causa más frecuente globalmente. Existen otras etiologías más infrecuentes, como úlceras por antiinflamatorios, divertículos, enfermedad de Crohn, poliposis, hemosuccus pancreático, hemobiliar, úlcera de Dielafuoy o fístulas aortoentéricas1,2.
Existen muchos métodos diagnósticos y su empleo depende de la intensidad de la hemorragia, así como de su disponibilidad. Si el sangrado clínicamente es activo, parece recomendable repetir al menos una gastroscopia para descartar lesiones inadvertidas. Dependiendo de la agresividad de la hemorragia, actualmente se recomienda realizar un estudio con cápsula endoscópica para los casos de hemorragia menor o intermitente, angiografía para hemorragias activas (a veces precedida por gammagrafía con hematíes marcados con tecnecio). Se reserva la cirugía urgente, con o sin enteroscopia asistida, para los casos de hemorragias incontrolables. Otras técnicas, como el tránsito intestinal, enteroclisis, enteroscopia o gammagrafía para descartar divertículo de Meckel, no se suelen emplear de forma rutinaria, bien por su baja rentabilidad (las primeras dos técnicas) o bien por su infrecuente disponibilidad1,2,3. El empleo del angio-TC helicoidal está poco extendido en el manejo de esta afección, aunque existen publicaciones que demuestran su utilidad para diagnosticar tumores de entre 1 y 2 cm de diámetro4 y recomiendan su empleo en pacientes menores de 50 años antes de otras técnicas de imagen intestinales5. En el tercer caso clínico, la TC localizó la lesión evitando la realización de otras técnicas más invasivas (cápsula endoscópica, angiografía, colonoscopia), lo que permitió un tratamiento quirúrgico temprano y satisfactorio.
Los tumores estromales gastrointestinales (GIST) son las neoplasias mesenquimales más frecuentes del tubo digestivo, aunque sólo suponen el 2% de los tumores de origen digestivo6. Son más frecuentes en varones y entre la quinta y la séptima décadas. Tienen su origen en las células intersticiales de Cajal, encargadas de regular el peristaltismo intestinal, y se caracterizan por un patrón celular fusiforme, epitelioide o mixto, con sobreexpresión del receptor c-kit o CD 117 (95%). En ocasiones también pueden ser negativos para c-kit y encontrarse mutaciones en el gen del receptor alfa del factor de crecimiento derivado de las plaquetas. Estas alteraciones se caracterizan por un aumento de la actividad tirosincinasa y permiten un tratamiento con imatinib. Este fármaco es un inhibidor de la tirosincinasa y actualmente está indicado en recidivas, tumores irresecables o metastásicos6,7.
Su localización más frecuente es el estómago (60-70%), el intestino delgado (25-35%), el colon-recto (5%), el esófago (< 2%) y, en raras ocasiones, el mesenterio, el epiplón o el retroperitoneo. Las manifestaciones clínicas incluyen hemorragia digestiva, dolor abdominal y se pueden encontrar como un hallazgo casual en la realización de pruebas diagnósticas o cirugía8. Son tumores de crecimiento en la pared intestinal, frecuentemente exofíticos, por lo que pueden producir hemorragia de forma intermitente, dependiendo del grado de erosión de la mucosa. Además, su estructura histológica se caracteriza por una escasez de fibras colágenas y una alta vascularización. Todo esto hace que hasta un 64% de los GIST del intestino delgado presenten hemorragia digestiva, que llega a un 87% en los GIST duodenales6,8. Su comportamiento clínico es incierto. Se clasifican, de acuerdo con su tamaño y número de mitosis, en tumores de riesgo muy bajo (< 2 cm/< 5 mitosis en 50 campos de gran aumento [CGA]), riesgo bajo (2-5 cm/< 5 mitosis en 50 CGA), riesgo intermedio (< 5 cm/5-10 mitosis en 50 CGA o 5-10 cm/< 5 mitosis en 50 CGA) y alto riesgo (> 10 cm o > 10 mitosis en 50 CGA). Los tumores de riesgo alto presentan más de un 50% de recidivas y los de riesgo bajo, una supervivencia similar a la población normal, una vez realizada una resección completa7.
El tratamiento estándar es la resección quirúrgica con márgenes libres6,7. Técnicas como la enucleación o la resección endoscópica están contraindicadas; la realización de una resección intestinal por vía laparoscópica de forma completa o combinada con una laparotomía reducida parece adecuada para tumores de riesgo muy bajo o bajo3,9,10, si bien la rotura del tumor durante una resección laparoscópica se asocia a mayor frecuencia de implantes peritoneales y debe ser causa de reconversión a cirugía abierta7. En los primeros dos casos se optó por un abordaje combinado. A través de la laparoscopia se confirmó la causa de la hemorragia, por lo que se revisó completamente el intestino delgado y se valoró el tamaño de la tumoración. A continuación se realizó la resección de yeyuno mediante una laparotomía reducida para minimizar el riesgo de rotura tumoral en la cavidad abdominal. En el último caso se decidió por una laparotomía debido a inestabilidad hemodinámica del paciente.
No hay muchas publicaciones sobre el empleo de esta técnica para esta situación clínica, aunque creemos que esta opción permite confirmar la causa de la hemorragia, realizar un tratamiento oncológico seguro y mejorar el postoperatorio de estos enfermos.
Correspondencia: Dr. R. López Pardo.
Servicio de Cirugía General y Aparato Digestivo. Hospital Virgen de la Salud.
Avda. Barber, 30. 45004 Toledo. España.
Correo electrónico:rlopar1969@hotmail.com
Manuscrito recibido el 10-6-2006 y aceptado el 19-2-2007.