Las complicaciones infecciosas presentan un papel destacado en la duodenopancreatectomía. Su incidencia aumenta en casos con drenaje biliar preoperatorio (DBP), por el mayor riesgo de bacterobilia. Se presenta un estudio con el objetivo de valorar un protocolo de antibioterapia guiado por una tinción de gram intraoperatoria de líquido biliar.
MétodosEstudio retrospectivo en el que se analiza la incidencia de complicaciones infecciosas entre dos grupos de 25 pacientes, consecutivos en el tiempo, intervenidos de duodenopancreatectomía. En el grupo 1 se administró profilaxis con cefazolina en pacientes sin DBP y antibioterapia durante cinco días con piperacilina-tazobactam en casos con DBP. En el grupo 2 se realizó tinción de gram intraoperatoria de bilis de forma sistemática. Si no se detectaban microorganismos, la antibioterapia se limitaba a profilaxis con cefazolina. Si se apreciaba bacterobilia, se administraba antibioterapia dirigida durante cinco días.
ResultadosLa incidencia de infección órgano-cavitaria fue del 24% en el grupo 1 y del 4% en el 2 (p=0,04) y la incidencia de sepsis fue del 32% en el primer grupo y del 4% en el segundo (p=0,01). No se apreciaron diferencias en el resto de variables de morbimortalidad. Los microorganismos más prevalentes en bilis fueron Enterococcus spp y Klebsiella spp. En cultivos postoperatorios, aunque también fueron los más frecuentes en el grupo 1 (28 y 24%), solo aparecieron en el 4% de los casos del grupo 2 (p<0,05).
ConclusiónLa tinción de gram intraoperatoria de bilis podría ser útil para dirigir la antibioterapia en la duodenopancreatectomía y contribuir a reducir las complicaciones infecciosas.
Infectious complications play a prominent role in pancreaticoduodenectomy. Their incidence increases in cases with preoperative biliary drainage (PBD), due to the higher risk of bacterobilia. The aim of this study is to evaluate an antibiotherapy protocol based on intraoperative gram staining of bile and its impact on postoperative infectious complications.
MethodsA retrospective study analysing the incidence of infectious complications between two groups of 25 consecutive patients undergoing pancreaticoduodenectomy. In group 1, cefazolin prophylaxis was administered to patients without PBD. In cases with PBD a five days antibiotherapy with piperacillin-tazobactam was administered. In group 2, intraoperative gram staining of bile was routinely performed. If no microorganisms were detected, antibiotherapy was limited to cefazolin prophylaxis. If bacterobilia was detected, targeted antibiotherapy was administered for five days.
ResultsThe incidence of sepsis and organ/space infection in group 2 was 4% compared to 32% and 24% in group 1 respectively (p<0.05). No differences were observed in the remaining morbimortality variables. The most prevalent microorganisms in bile were Enterococcus spp and Klebsiella spp. In postoperative samples, they only appeared in 4% of cases in group 2 (p<0.05), in favour of S. epidermidis, although they were also prevalent in group 1 (28 and 24% respectively).
ConclusionIntraoperative gram staining of bile fluid could be a useful tool to conduct personalised antibiotic therapy in pancreaticoduodenectomy and contribute to the control of infectious complications.
La duodenopancreatectomía (DP) es una intervención quirúrgica destinada al tratamiento de tumores periampulares. Aunque la mortalidad postoperatoria ha disminuido en las últimas décadas, la morbilidad sigue presentando una incidencia del 30 al 60%1-3. Dentro de las complicaciones tienen un papel destacado las de tipo infeccioso1,4, siendo un factor de riesgo para su aparición la presencia de microorganismos en bilis en el momento de la intervención3,5,6. Esta circunstancia, conocida como bacterobilia, se ve favorecida por la realización de drenaje biliar preoperatorio (DBP), especialmente mediante colangiopancreatografía retrógrada endoscópica (CPRE)7-9.
En la prevención de este tipo de complicaciones, entre las que destacan la infección del sitio quirúrgico (ISQ) y la sepsis, presenta un papel fundamental la antibioterapia perioperatoria1,5,10. Mientras que la profilaxis ha sido la opción más recomendada, algunos autores proponen el mantenimiento de tratamiento antibiótico durante los primeros días del postoperatorio, especialmente en pacientes con riesgo de bacterobilia1,10,11.
De acuerdo con este enunciado, en nuestro servicio se empleaba antibioterapia de ciclo corto desde la intervención en pacientes que presentaban antecedente de DBP, administrando solo profilaxis en el resto. Sin embargo, la persistencia de complicaciones infecciosas postoperatorias motivó un cambio en la práctica clínica. En este contexto, se planteó la realización rutinaria de una tinción de Gram intraoperatoria de líquido biliar. Se estableció la hipótesis de que esta herramienta permitiría detectar la presencia de bacterobilia en el momento de la intervención y, en su caso, iniciar una antibioterapia dirigida para reducir las infecciones postoperatorias.
Bajo este supuesto, planteamos un estudio con el objetivo de comparar la incidencia de complicaciones infecciosas entre los pacientes atendidos de acuerdo con el protocolo previo y el protocolo dirigido mediante tinción de Gram. Como objetivos secundarios proponemos la determinación del rendimiento de esta prueba microbiológica para detectar bacterobilia y el análisis de los microorganismos más frecuentes en bilis en nuestra institución.
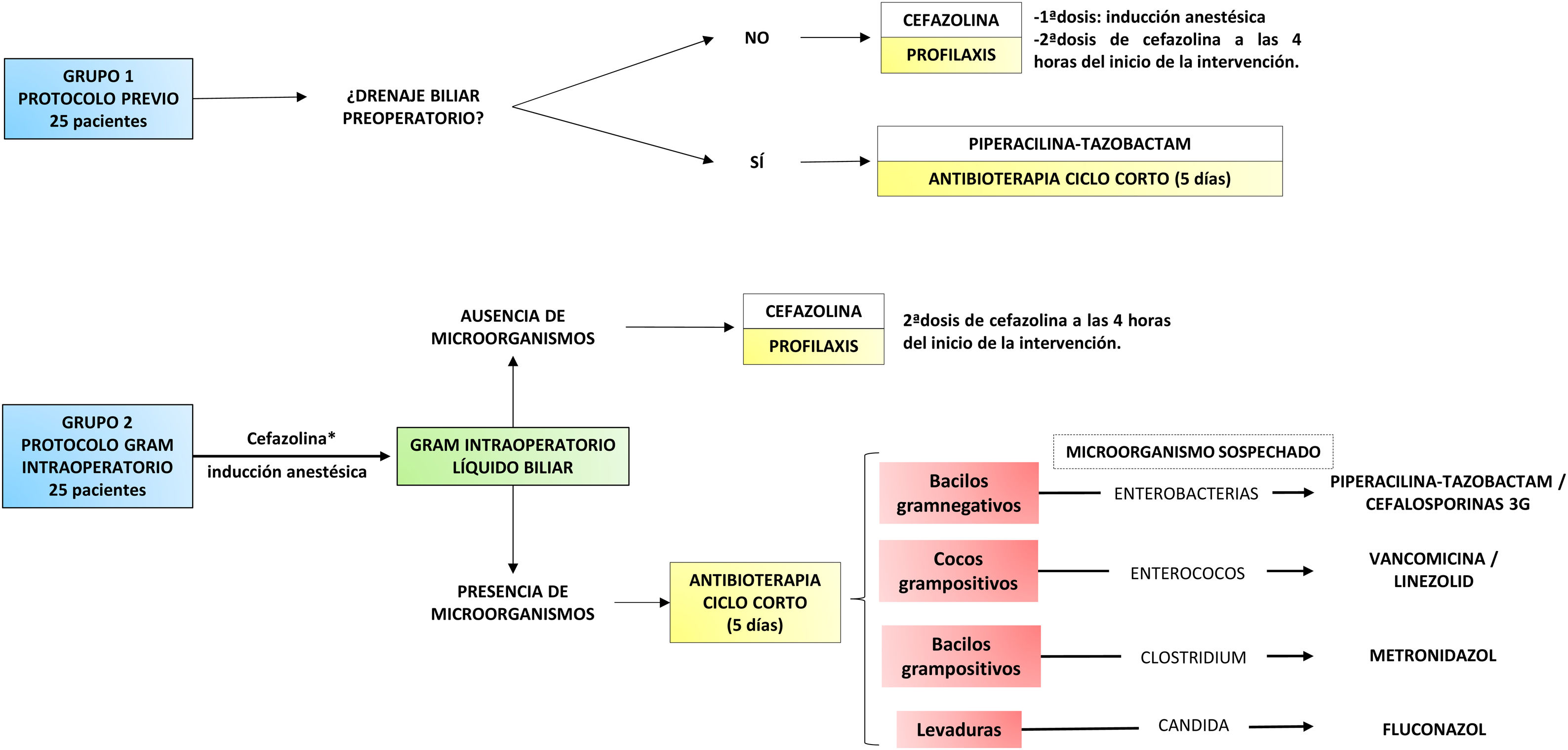
Material y métodosSe presenta un estudio analítico, longitudinal, retrospectivo llevado a cabo en un centro hospitalario de tercer nivel. En él se incluyen pacientes intervenidos de duodenopancreatectomía cefálica (DPC) y duodenopancreatectomía total (DPT) entre 2014 y 2018. Se excluyeron los casos en los que se realizó resección multivisceral (colectomía asociada) y aquellos en los que no se cumplió estrictamente el protocolo de antibioterapia o no se pudo recuperar la información del cultivo biliar. De esta forma, se seleccionaron 50 pacientes que fueron divididos en dos grupos (fig. 1).
En el primer grupo se incluyeron los 25 últimos casos atendidos con el protocolo previo. En pacientes sin DBP se administraba profilaxis con cefazolina limitada al acto quirúrgico. En casos con antecedente de DBP, se prescribía antibioterapia de ciclo corto con piperacilina-tazobactam o, si se disponía de cultivos microbiológicos recientes, un antibiótico ajustado a ellos. Este tratamiento se mantenía durante 5días y se suprimía siempre que no existiera Ningún proceso infeccioso intercurrente y se acompañara de descenso de proteínaC reactiva respecto al primer día del postoperatorio. En todos los casos se realizaba una toma de muestra de líquido biliar para cultivo, adaptándose el tratamiento a su resultado cuando estaba disponible.
En el segundo grupo se incluyeron los primeros 25 casos atendidos con el protocolo dirigido por tinción de Gram de líquido biliar. En primer lugar se administraba una dosis de antibiótico (cefazolina) durante la inducción anestésica12. A continuación, en los primeros momentos de la intervención, se tomaba una muestra de bilis mediante punción del conducto hepático común con aguja subcutánea. Esta se enviaba al laboratorio de Microbiología, donde, además de procesarse para cultivo, se le realizaba un análisis inmediato mediante tinción de Gram. Una vez obtenido el resultado, en una hora aproximadamente, el equipo quirúrgico era informado. Si no se apreciaban microorganismos la administración de antibióticos se limitaba a la profilaxis. Cuando la tinción de Gram identificaba algún microorganismo, se prescribía antibioterapia dirigida con intención de tratar (fig. 1). Ante la presencia de varios tipos de microorganismos podía administrarse una combinación de antibióticos. Este tratamiento se mantenía durante 5días y se suprimía de acuerdo a los mismos criterios que en el grupo anterior. De igual forma, se adaptaba al resultado del cultivo si era necesario.
Todos los participantes del estudio son consecutivos en el tiempo y fueron asistidos por el mismo equipo médico. En los casos en que se realizó DPC, la anastomosis fue pancreatoyeyunal (páncreas duro y/o Wirsung >3mm) o pancreatogástrica (páncreas blando y/o Wirsung <3mm). Se realizó DBP ante la presencia de colangitis, insuficiencia renal o desnutrición asociados a ictericia. También se indicó en casos con bilirrubina elevada (>15mg/dl) sin posibilidad de cirugía precoz y en pacientes con ictericia que precisaran neoadyuvancia. La técnica preferente para su realización fue CPRE o, si no era posible, colangiografía transhepática percutánea (CPTH).
Para la elaboración del estudio se registraron como variables demográficas: edad, sexo, riesgo anestésico13, características tumorales y antecedente de DBP (CPRE o CPTH). En relación con la cirugía se recogió: tipo de intervención (DPC o DPT), anastomosis pancreática, necesidad de resección vascular y transfusión intraoperatoria de concentrados de hematíes.
Respecto al protocolo de antibioterapia, se anotaron: antibióticos perioperatorios empleados (profilaxis o tratamiento de ciclo corto y, en este caso, duración del mismo) y resultados de la tinción de Gram, del cultivo de líquido biliar y de los cultivos de muestras microbiológicas postoperatorias (hemocultivo, herida quirúrgica y líquido peritoneal).
Para el análisis de morbimortalidad se registró: desarrollo de fístula pancreática14, fístula biliar15, retraso del vaciamiento gástrico, complicaciones hemorrágicas (hemorragia digestiva intraluminal y hemorragia intraabdominal), complicaciones isquémicas (trombosis de vasos sanguíneos nativos o prótesis) y fallo multiorgánico. También se anotó la incidencia de ISQ superficial (ISQs), profunda (ISQp), infección órgano-cavitaria16, bacteriemia, sepsis y shock séptico17. Además, se recogió la morbimortalidad de acuerdo con la escala Clavien-Dindo18, la estancia hospitalaria y la mortalidad postoperatoria a 90días.
Para el análisis estadístico se utilizó el programa SPSS-IBM®. Las variables cuantitativas fueron expresadas mediante la mediana y el rango intercuartílico, y comparadas con el test U de Mann Whitney-Wilcoxon (la edad se expresó mediante la media y la desviación típica y se comparó con el test t de Student, dado que se demostró distribución normal mediante el test Shapiro-Wilk). Las variables cualitativas se expresaron mediante número absoluto y porcentaje, y se compararon con el test chi cuadrado. Se consideraron diferencias estadísticamente significativas cuando presentaron un valor p<0,05. Para el control de las variables de confusión se realizó un modelo de regresión logística por pasos hacia atrás, valorando la odds ratio (OR) con intervalos de confianza del 95%.
ResultadosLos datos más relevantes del análisis descriptivo aparecen en la tabla 1. En ella se aprecia homogeneidad de ambos grupos, sin detectar diferencias significativas. La morbimortalidad postoperatoria en cada uno de los grupos del estudio se presenta en la tabla 2. No se encontraron diferencias en la aparición de fístula pancreática, fístula biliar, complicaciones hemorrágicas, estancia o mortalidad. Respecto a las complicaciones infecciosas, cabe destacar la menor incidencia de bacteriemia, shock séptico, sepsis e infección órgano-cavitaria en el segundo grupo, presentando estas dos últimas variables relación significativa (p<0,05).
Análisis descriptivo. Características de cada uno de los grupos del estudio
| Variables | Grupo 1 | Grupo 2 | p |
|---|---|---|---|
| Número de casos | 25 | 25 | 1,0 |
| Edad | 65,8 (±11) | 64,5 (±7) | 0,6 |
| Sexo | 0,7 | ||
| Mujer | 10 (40%) | 11 (44%) | |
| Varón | 15 (60%) | 14 (56%) | |
| Riesgo anestésico | 0,5 | ||
| ASA II | 12 (48%) | 11 (44%) | |
| ASA III | 12 (48%) | 14 (56%) | |
| ASA IV | 1 (4%) | 0% | |
| Tipo tumoral | 0,5 | ||
| Adenocarcinoma de páncreas | 16 (64%) | 15 (60%) | |
| Adenocarcinoma ampular | 4 (16%) | 4 (16%) | |
| Colangiocarcinoma | 0 (0%) | 2 (8%) | |
| Tumor quístico pancreático | 3 (12%) | 1 (4%) | |
| Tumor neuroendocrino | 1 (4%) | 1 (4%) | |
| Metástasis de carcinoma renal | 0 (0%) | 1 (4%) | |
| Pancreatitis crónica | 1 (4%) | 0 (0%) | |
| Leiomioma ampular | 0 (0%) | 1 (4%) | |
| Bacterobilia | 10 (40%) | 9 (36%) | 0,7 |
| Drenaje biliar preoperatorio | 6 (24%) | 8 (32%) | 0,5 |
| CPRE | 6 (24%) | 7 (28%) | |
| CPTH | 0 (0%) | 1 (4%) | |
| Tiempo entre drenaje y cirugía | 45 (29-49) | 42,5 (31-59) | 0,9 |
| Intervención quirúrgica | 1,0 | ||
| DPC | 21 (84%) | 21 (84%) | |
| DPT | 4 (16%) | 4 (16%) | |
| Anastomosis pancreática | 0,9 | ||
| No | 4 (16%) | 4 (16%) | |
| Pancreatoyeyunal | 11 (44%) | 12 (48%) | |
| Pancreatogástrica | 10 (40%) | 9 (36%) | |
| Resección vascular | 5 (20%) | 2 (8%) | 0,2 |
| Transfusión intraoperatoria de concentrados de hematíes | 10 (40%) | 9 (36%) | 0,7 |
DPC: duodenopancreatectomía cefálica; DPT: duodenopancreatectomía total; CPRE: colangiopancreatografía retrógrada endoscópica; CPTH: colangiografía transhepática percutánea.
La variable cuantitativa «Tiempo entre drenaje y cirugía» se expresa mediante la mediana y el rango intercuartílico (entre paréntesis). Se calculó con el test U Mann Whitney-Wilcoxon. La variable cuantitativa «Edad» se expresa mediante la media y la desviación típica (entre paréntesis) y se calculó con el test t de Student (dado que se comprobó distribución normal mediante el test Shapiro-Wilk). Las variables cualitativas se expresaron mediante número absoluto y tanto por ciento (entre paréntesis). Se calcularon mediante el test chi cuadrado.
Morbimortalidad en cada grupo del estudio
| Complicaciones | Grupo 1 | Grupo 2 | p |
|---|---|---|---|
| ISQs | 1 (4%) | 3 (12%) | 0,3 |
| ISQp | 4 (16%) | 3 (12%) | 0,7 |
| Infección órgano-cavitaria | 6 (24%) | 1 (4%) | 0,04 |
| Bacteriemia | 6 (24%) | 2 (8%) | 0,1 |
| Sepsis | 8 (32%) | 1 (4%) | 0,01 |
| Shock séptico | 3 (12%) | 1 (4%) | 0,3 |
| Fístula pancreática | 3 (12%) | 2 (8%) | 0,6 |
| Fístula biliar | 2 (8%) | 0 (0%) | 0,1 |
| Retraso vaciamiento gástrico | 1 (4%) | 1 (4%) | 1,0 |
| Complicaciones hemorrágicas | 4 (16%) | 5 (20%) | 0,7 |
| Complicaciones isquémicas | 1 (4%) | 0 (0%) | 0,3 |
| Fallo multiorgánico | 5 (20%) | 3 (12%) | 0,4 |
| Mortalidad 90 días | 3 (12%) | 1 (4%) | 0,3 |
| Estancia hospitalaria | 7 (6-13) | 7 (6-8) | 0,2 |
| Clavien-Dindo | 0,8 | ||
| 0 | 14 (56%) | 15 (60%) | |
| I | 0 (0%) | 0 (0%) | |
| II | 3 (12%) | 4 (16%) | |
| IIIa | 0 (0%) | 0 (0%) | |
| IIIb | 2 (8%) | 1 (4%) | |
| IV | 3 (12%) | 4 (16%) | |
| V | 3 (12%) | 1 (4%) |
ISQp: infección del sitio quirúrgico profunda; ISQs: infección del sitio quirúrgico superficial.
La variable cuantitativa «Estancia hospitalaria» se expresa mediante la mediana y el rango intercuartílico (entre paréntesis). Se calculó con el test U de Mann Whitney-Wilcoxon. Las variables cualitativas se expresaron mediante número absoluto y porcentaje (entre paréntesis). Se calcularon con el test chi cuadrado.
El antecedente de DBP, la presencia de bacterobilia y la antibioterapia de mantenimiento fueron considerados posibles variables de confusión. Se analizaron con un modelo de regresión logística por pasos hacia atrás donde la variable dependiente fue infección órgano-cavitaria y la independiente fue el tipo de protocolo de antibioterapia, controlando las variables potencialmente confusoras. La antibioterapia guiada por Gram intraoperatorio actuó como factor de protección frente al desarrollo de infección órgano-cavitaria, con OR=0,087 (0,039-0,508), independientemente de los potenciales factores de confusión. Además, el antecedente de DBP actuó como factor de riesgo para el desarrollo de infección órgano-cavitaria, con OR=6,9 (1,1-53,6). Se realizó el mismo procedimiento para la variable sepsis. De igual forma, la antibioterapia guiada por tinción de Gram resultó ser factor de protección frente al desarrollo de sepsis, con OR=0,047 (0,001-0,372), independientemente de las potenciales variables confusoras. El DBP también actuó como factor de riesgo para el desarrollo de sepsis, con OR=9,3 (1,5-82,3).
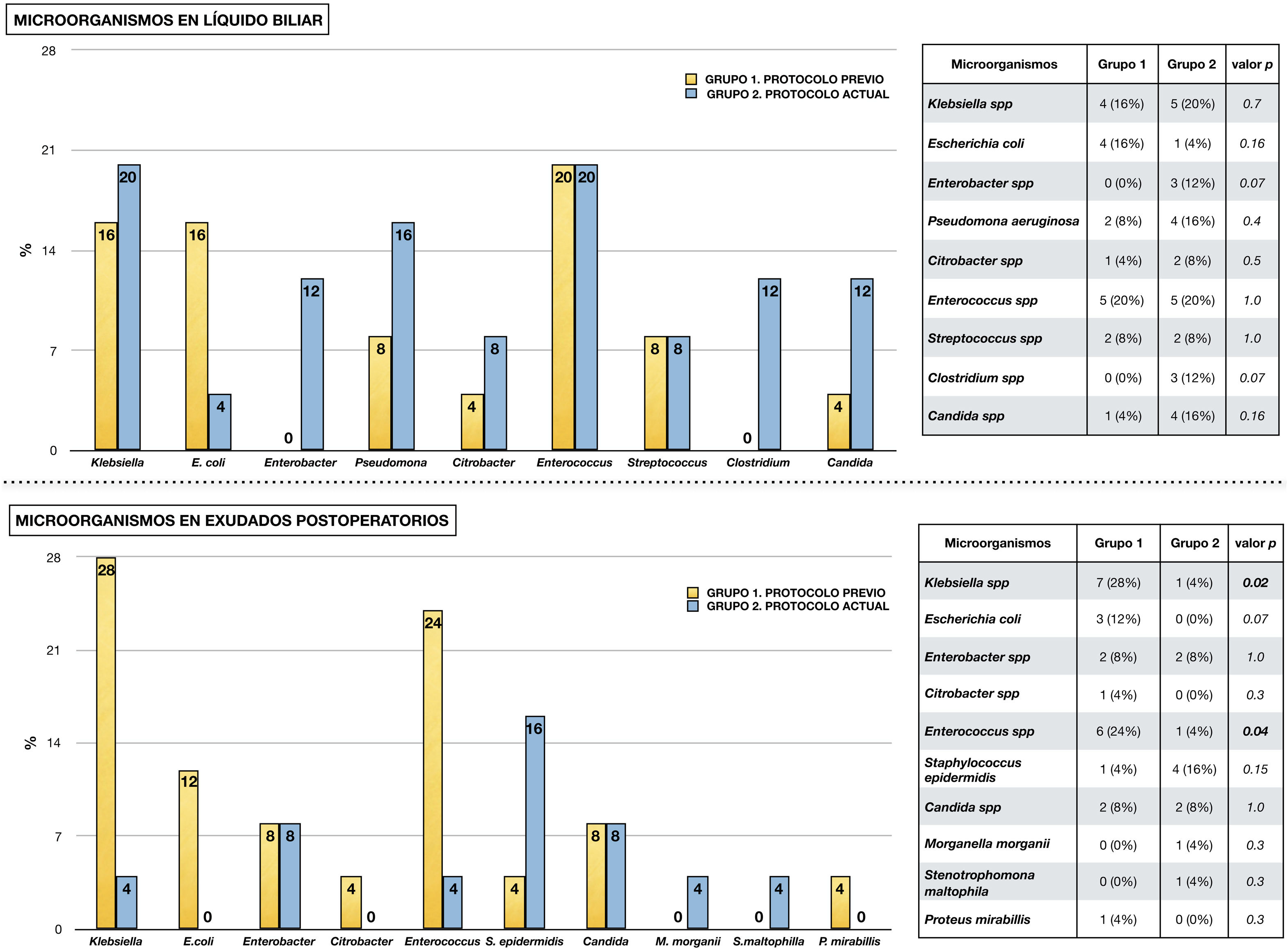
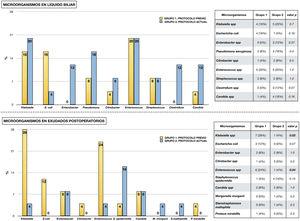
En la figura 2 se expresan los microorganismos hallados en las diferentes muestras microbiológicas en cada grupo del estudio. En el diagramaA se representan los detectados en líquido biliar, destacando en ambos grupos la presencia de Enterococcus spp. y de Klebsiella spp. En el diagramaB apreciamos los microorganismos hallados en cultivos del postoperatorio en relación con complicaciones infecciosas. Al igual que en la bilis, en el grupo1 destaca la presencia de Klebsiella spp., Enterococcus spp. y Escherichia coli. En cambio, en el grupo2 se observa un descenso de Enterococcus spp. y de Klebsiella spp. (p<0,05), en favor de otros microorganismos como Staphylococcus epidermidis.
Microorganismos aislados en muestras microbiológicas.
En la mitad superior se representan los microorganismos aislados en líquido biliar en cada grupo del estudio. Se adjunta tabla en la que se compara cada tipo de microorganismo mediante chi cuadrado.
En la mitad inferior se representan los microorganismos aislados en muestras microbiológicas tomadas en el postoperatorio ante la presencia de complicaciones infecciosas (exudado de herida quirúrgica, exudado de líquido peritoneal y hemocultivo). Se adjunta tabla en la que se compara cada tipo de microorganismo mediante chi cuadrado.
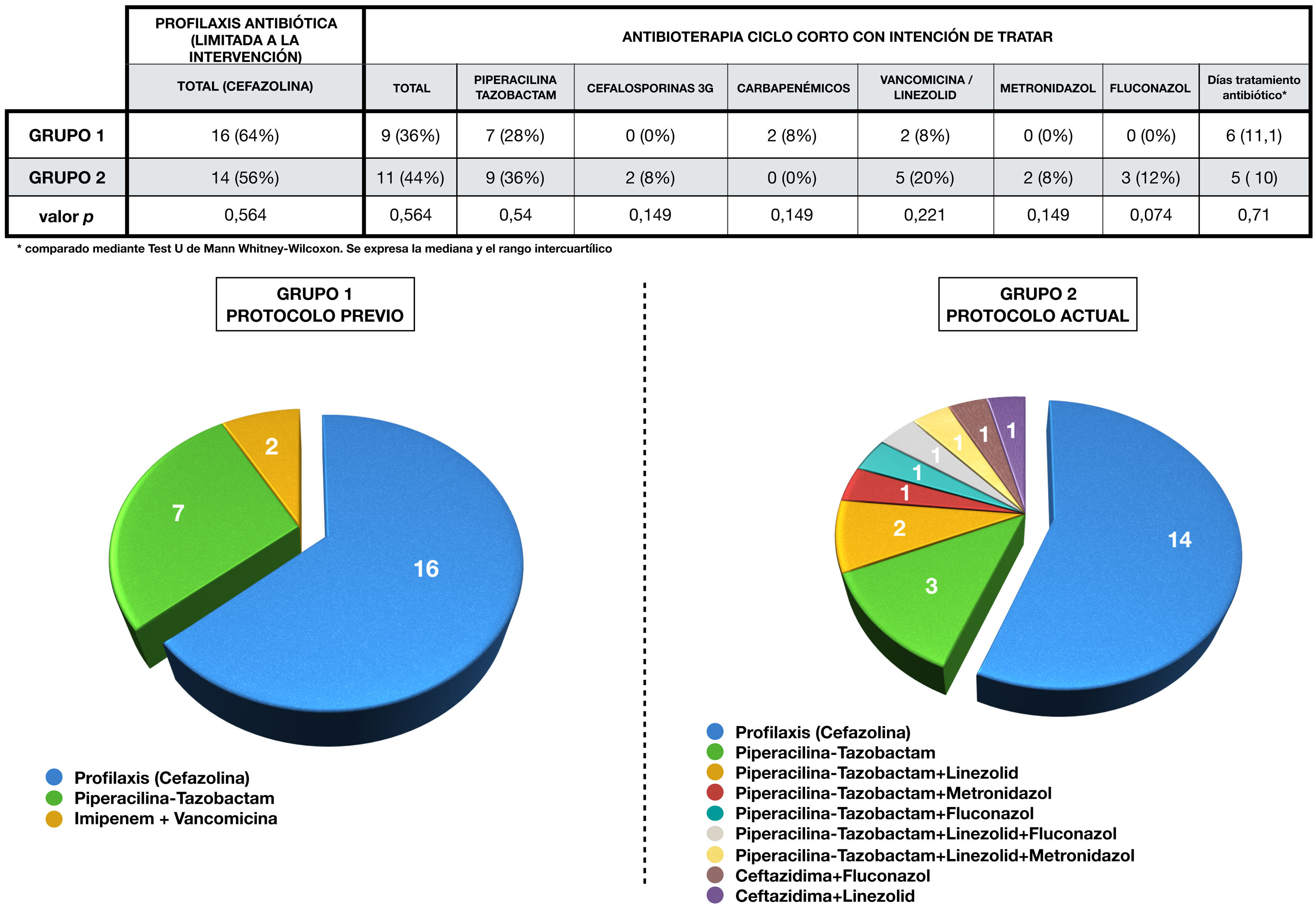
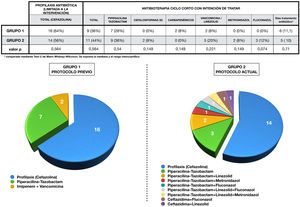
La administración de antibióticos en cada grupo se expresa en la figura 3. La antibioterapia se limitó a profilaxis con cefazolina en el 64% (1, n=16) de los casos del grupo1 y en el 56% (1, n=14) del grupo2 (p=0,6). Por otro lado, se administró antibioterapia de ciclo corto en el 36% (1, n=9) de los pacientes del primer grupo y en el 44% (1, n=11) del segundo (p=0,6). En los diagramas de sectores se aprecia la mayor variabilidad de fármacos utilizados en el grupo2, así como sus combinaciones.
Antibioterapia perioperatoria administrada en cada grupo.
En la parte superior de la figura se aprecia tabla en la que se representa la antibioterapia en cada grupo, comparándose mediante el test chi cuadrado.
Se representan mediante gráficos de sectores las combinaciones de antibióticos empleadas en cada grupo durante el tratamiento, así como los casos que solo reciben profilaxis.
El análisis de sensibilidad de los microorganismos detectados en bilis reveló un 60% de Enterococcus spp. resistentes a piperacilina-tazobactam. La sensibilidad de este grupo de microorganismos a vancomicina y linezolid fue del 100%. Cabe destacar que el 50% de Enterococcus spp. se correspondió con E.faecium. Se calculó también la resistencia a piperacilina-tazobactam de Klebsiella spp. y de Pseudomona aeuroginosa, siendo del 22,2 y del 16,6%, y la resistencia de Klebsiella spp. a cefazolina, que fue del 77,7%. Destacar también una tasa de bacilos gramnegativos productores de BLEE del 13%. Por otro lado, la sensibilidad de Clostridium spp. a piperacilina-tazobactam fue del 66,6%. Al comparar a posteriori el antibiograma de los cultivos de bilis con la antibioterapia perioperatoria utilizada (profiláctica y con intención de tratar), observamos que 23 de los 25 pacientes (92%) del grupo2 habían recibido tratamiento que cubría todos los microorganismos desde la intervención, circunstancia que solo se cumplió en 17 de los 25 pacientes (68%) del grupo1 (p=0,03).
El cálculo de la validez interna y externa de la tinción de Gram intraoperatoria de líquido biliar queda reflejado en la tabla 3. En ella se exponen los resultados de sensibilidad, especificidad, valor predictivo positivo y negativo respecto a su capacidad para detectar bacterobilia, bacilos gramnegativos, cocos grampositivos, bacilos grampositivos y levaduras.
Validez interna y validez externa de la tinción de Gram para la detección de microorganismos en líquido biliar
| Sensibilidad | Especificidad | VPP | VPN | |
|---|---|---|---|---|
| Bacterobilia | 88% | 94% | 88% | 94% |
| Bacilos gramnegativos | 71% | 94% | 83% | 89% |
| Cocos grampositivos | 66% | 95% | 80% | 90% |
| Bacilos grampositivos | 100% | 100% | 100% | 100% |
| Levaduras | 33% | 95% | 50% | 91% |
VPN: valor predictivo negativo; VPP: valor predictivo positivo.
Las complicaciones infecciosas ocupan un lugar destacado en la morbimortalidad de la DP, ocasionando un incremento de la estancia hospitalaria y del coste sanitario3,19,20. Pueden aparecer en más de un tercio de los casos, siendo más frecuentes en pacientes con DBP3,4,6,21. En nuestro estudio, aunque no existen diferencias en la estancia o en la mortalidad, sí se aprecia una menor incidencia de complicaciones infecciosas graves, como sepsis e infección órgano-cavitaria en el grupo2.
La presencia de bacterobilia en el momento de la intervención es un factor de riesgo para desarrollar complicaciones infecciosas3. La bilis, que en condiciones normales es estéril, puede ser colonizada en casos de obstrucción biliar o tras manipulación de la barrera esfinteriana8,9,22-25. La contaminación que se produce suele ser polimicrobiana y diferir entre instituciones26. A pesar de esa variabilidad, destacar por su frecuencia y repercusión clínica las bacterias del género Enterococcus spp., las cuales aparecen entre el 20 y el 74% de los casos, y otros microorganismos como Klebsiella spp., Escherichia coli, Enterobacter spp. y Candida spp.5,7,22,26-29. En consonancia con estos datos, los microorganismos más frecuentes en bilis en nuestra serie fueron Klebsiella spp., Enterococcus spp., Escherichia coli, Pseudomonas aeruginosa, Enterobacter cloacae y Candida spp.
Otro aspecto de interés es la comparación entre microorganismos presentes en bilis y los aislados en cultivos postoperatorios. Aunque variable, se han descrito tasas de correlación de hasta el 59%5,10. En nuestro estudio, los microorganismos más frecuentes en bilis siguen un patrón similar en ambos grupos, destacando la presencia de Klebsiella spp. y Enterococcus spp. En los cultivos postoperatorios, aunque esos microorganismos siguen siendo los más frecuentes en el grupo1, presentan una baja incidencia en el grupo2.
Una de las cuestiones que genera más controversia es la selección y duración de la antibioterapia perioperatoria. Aunque la administración de profilaxis es la práctica habitual, son varios los estudios que han valorado los efectos de una antibioterapia mantenida desde la cirugía1,10,11. Un aspecto común de sus conclusiones es que la prolongación del tratamiento antibiótico en pacientes con bacterobilia parece condicionar una disminución de complicaciones infecciosas De igual forma se suele diferenciar entre pacientes con bajo y alto riesgo de infección biliar para recurrir a antibióticos de amplio espectro en estos últimos1,29. Gavazzi et al.28 incluso sugieren añadir antibióticos con acción frente a Enterococcus spp. dada su elevada prevalencia en cultivos biliares. Respecto al uso de antifúngicos, solo se recomiendan de forma profiláctica en pacientes inmunocomprometidos en unidades de cuidados críticos29-31. Conviene aclarar que en nuestro estudio se propone una antibioterapia de ciclo corto que puede requerir la combinación de varios fármacos de acuerdo con el resultado del Gram intraoperatorio solo en casos de contaminación biliar. Sin embargo, esta práctica no puede ser estandarizada hasta que sea validada por otros estudios. De un modo u otro, es recomendable conocer los microorganismos más frecuentes de cada institución para adaptar la antibioterapia perioperatoria32.
Como limitaciones del estudio, cabe destacar el diseño retrospectivo y el tamaño muestral, hechos que implican que las propuestas y los resultados del mismo deban ser considerados con cautela hasta que sean confirmados por estudios prospectivos y aleatorizados. De igual forma, se podría discutir si el apreciar cocos grampositivos en bilis es motivo suficiente para iniciar tratamiento con linezolid o glucopéptidos. En nuestro caso optamos por dicha antibioterapia por la elevada incidencia de E.faecium. Sin embargo, reconocemos que esta indicación se encuentra sujeta a un contexto epidemiológico concreto. Un análisis similar requiere la combinación de metronidazol y piperacilina-tazobactam cuando se identifican bacilos gramnegativos y grampositivos. Dado que la sensibilidad de Clostridium spp. a piperacilina-tazobactam fue del 66,6%, podría revisarse la necesidad de combinar estos dos fármacos. Otro aspecto para considerar para un uso racional de medicamentos es evitar la estandarización de piperacilina-tazobactam frente a bacilos gramnegativos, en favor de otros fármacos como cefalosporinas de tercera generación.
Entre las fortalezas, destacar que se plantea antibioterapia solo en casos con contaminación biliar confirmada mediante tinción de Gram. Esta técnica, además, aporta información sobre grupos de microorganismos de forma precoz, lo que permite un tratamiento dirigido desde la intervención. Aunque esta herramienta ha sido planteada anteriormente para el diagnóstico de infección intraoperatoria22,33, la mayoría de los estudios que sugieren antibioterapia lo hacen en función del riesgo de bacterobilia, sin confirmar la existencia de contaminación biliar1,10,11.
En conclusión, aunque los resultados expuestos en este estudio presentan una validez limitada por sus características, consideramos que la tinción de Gram intraoperatoria de bilis es una técnica útil para la identificación precoz de contaminación biliar y establecer una antibioterapia individualizada en la DP.
AgradecimientosAgradecemos a Rita Pérez (IBIMA) la asesoría en el análisis estadístico.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores del presente artículo declaran ausencia de conflicto de intereses en el desarrollo y resultado final de dicho trabajo.