Introducción
Las vías clínicas son herramientas de diseño de la calidad que protocolizan procesos completos, o una parte amplia de éstos, incluidas las decisiones y actuaciones clínicas y organizativas para todos los profesionales que intervienen. Las vías clínicas y los mapas de cuidados fueron definidos por Zander1 como instrumentos de gestión clínica que organizan y determinan la secuencia y duración de las intervenciones de todo tipo de personal sanitario y departamentos, para un particular tipo de caso o parte de él.
Las vías clínicas primitivas fueron desarrolladas por enfermeras como planes de cuidados para mejorar la atención de enfermería 2,3 , pero su evolución posterior las ha convertido en instrumentos multidisciplinarios que integran el conjunto de actividades de todos los profesionales que intervienen en la asistencia sanitaria.
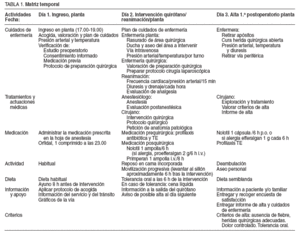
TABLA 1. Matriz temporal
Desde que se introdujo la colecistectomía laparoscópica, ha sido el tratamiento de elección para la colelitiasis sintomática4 . La rápida recuperación después de la intervención ha conllevado un período de hospitalización cada vez más corto. Hace poco se ha publicado su aplicación en régimen de cirugía mayor ambulatoria5-7 , aunque esta práctica no ha sido universalmente adoptada6 .
La colecistectomía laparoscópica, en nuestro hospital, es un proceso frecuente (140-160 por año), altamente predecible y con una elevada variabilidad en su atención clínica postoperatoria. Ello conllevaba una estancia postoperatoria poco ajustada y una difícil planificación del trabajo y de las camas utilizadas por el Servicio de Cirugía. Por estas razones, decidimos elaborar e implantar la vía clínica de la colecistectomía laparoscópica.
El objetivo de este trabajo es presentar la evaluación de la vía clínica de la colecistectomía laparoscópica desde su implantación en nuestro servicio y comparar los resultados con una serie previa de pacientes con el mismo proceso antes de la elaboración de la vía clínica.
TABLA 2. Criterios de evaluación
Metodología
En marzo de 2002 se implantó la vía clínica de la colecistectomía laparoscópica en el Servicio de Cirugía del Hospital J.M. Morales Meseguer de Murcia.
Los criterios de inclusión en la vía clínica fueron los siguientes: a) pacientes diagnosticados de colelitiasis; b) indicación de cirugía, y c) ingreso programado por el Servicio de Cirugía General.
Los criterios de exclusión fueron: a) alta sospecha de coledocolitiasis; b) intervención urgente; c) hallazgo intraoperatorio de colecistitis aguda, y d) presencia de procesos quirúrgicos mayores concomitantes cuya resolución se efectuara en el mismo acto quirúrgico.
La vía clínica incluye los siguientes protocolos específicos para este proceso:
1. Protocolo de tratamiento y cuidados en el postoperatorio inmediato, que incluye:
– Inicio de tolerancia oral a las 6 h de finalizada la intervención quirúrgica.
– Sedestación a las 6 h de la intervención quirúrgica.
– Pauta de analgesia estandarizada con metamizol magnésico 2 g intravenosos (i.v.) cada 8 h o paracetamol 1 g i.v. cada 6 h en pacientes alérgicos a las pirazolonas.
– Pauta de antiemesis estandarizada con metoclopramida 10 mg i.v. cada 8 h y ondansetrón 4 mg si se presentan náuseas o vómitos a pesar del tratamiento.
2. Protocolo de profilaxis tromboembólica:
–Pacientes con bajo riesgo de enfermedad tromboembólica: heparina de bajo peso molecular, enoxaparina 20 mg por vía subcutánea (s.c.) 12 h antes de la intervención quirúrgica.–Pacientes con moderado o alto riesgo de enfermedad tromboembólica: medias antitrombosis y heparina de bajo peso molecular, enoxaparina 40 mg s.c. 12 h antes de la intervención quirúrgica.
3. Criterios de alta hospitalaria:
– Dolor controlado con analgésicos menores.
– Heridas en buen estado.
– Tolerancia oral adecuada.
– Ausencia de complicaciones mayores.
4. Documentos principales:
–Matriz temporal, en la que se muestra la secuencia de acontecimientos e incluye las pautas de actuación médica y de enfermería, medicación, actividad física, dieta e información al paciente o sus familiares (tabla 1).
–Información de tránsito y dibujos gráficos explicativos del proceso. Se trata de un documento informativo y unos dibujos que explican de forma gráfica cuál va a ser la secuencia de actuaciones médicas, así como la actividad, la dieta y el momento previsto del alta hospitalaria.
–Hoja de variaciones. Recoge las variaciones que pueden producirse sobre lo planificado en la matriz temporal. Se indica la solución adoptada para cada caso en concreto y se asignan códigos a las variaciones consideradas como más relevantes.
–Indicadores de resultados. En ella están especificados los indica-dores de calidad definidos para evaluar los resultados de la vía clínica, en función de los estándares que se indican.
–Plan de cuidados de enfermería para cada fase de atención al paciente.
–Encuesta de satisfacción. Recoge la dimensión de la calidad percibida en aspectos de atención sanitaria, trato e información recibidos, aspectos de acogida y hostelería así como la concordancia del resultado con las expectativas del paciente o sus familiares.
La evaluación de la vía clínica se ha hecho según unos indicadores creados específicamente para esta vía clínica y unos estándares publicados y reconocidos para analizar este proceso (tabla 2). Se ha evaluado el grado de cumplimiento de las estancia y los resultados de estancia media hospitalaria se han comparado con los de la serie previa a la implantación de la vía clínica mediante el test de la t de Student. En nuestro hospital, la estancia de un paciente se considera como tal cuando éste se encuentra ingresado a las 13.00; por tanto, no se considera día de estancia el previo a la intervención, ya que el paciente ingresa a las 19.00. Como indicadores de efectividad en la atención clínica se han estudiado los sucesos adversos de los pacientes de la serie y el número de reingresos. Como indicador de satisfacción se ha evaluado la encuesta de satisfacción a pacientes y familiares recogiendo los resultados de las preguntas “¿ha sido satisfactoria la atención recibida durante el ingreso?” y “¿le ha parecido adecuado el tiempo que ha permanecido ingresado en el hospital?”. La encuesta fue entregada el día del alta hospitalaria y recogida de forma anónima en el buzón de sugerencias de la planta de hospitalización.
Por último, para medir el grado de eficiencia de la vía clínica, hemos utilizado los datos facilitados por la dirección de gestión de nuestro hospital, donde se realiza contabilidad analítica por ítems en la que se des-glosan los gastos dependientes de personal, quirófano, material, laboratorio, etc., por procesos. Así, hemos comparado el gasto medio por proceso antes y después de la implantación de la vía clínica mediante el test de la t de Student.
Resultados
Se analizó una serie de 160 pacientes consecutivos intervenidos durante el año previo al inicio de la elaboración de la vía clínica y que cumplieran los criterios de inclusión aceptados. La estancia media fue de 3,27 ± 2,18 días. Se presentaron las siguientes complicaciones: 1 caso de hemoperitoneo que fue preciso reintervenir y 2 pacientes con íleo postoperatorio que se resolvió de manera conservadora. No hubo mortalidad en la serie.
La vía clínica de la colecistectomía laparoscópica se implantó en nuestro hospital en marzo de 2002. Se han evaluado los resultados desde su implantación hasta febrero de 2003; durante este período se ha intervenido a 140 pacientes incluidos en la vía clínica. La estancia media de estos pacientes ha sido de 2,2 ± 1,4 días, con diferencias estadísticamente significativas (p < 0,001) si la comparamos con la del grupo de pacientes intervenidos antes de la implantación de la vía clínica.
El grado de cumplimiento de la estancia hospitalaria ha sido del 66,7%. Las variaciones que han motivado el incumplimiento de la estancia han sido: a) dependientes del paciente, la intolerancia oral (11 casos) y el dolor no controlado (7 casos); b) dependientes del personal hospitalario, la orden de tratamiento no se ajusta a lo especificado en la vía clínica (11 casos) y el facultativo no da el alta hospitalaria cuando el paciente cumple los criterios (11 casos) (tabla 3).
TABLA 3. Causas de incumplimiento de estancia hospitalaria
Durante este período se ha valorado como indicador de efectividad en la atención clínica el número de sucesos adversos. El resultado de esta evaluación ha sido la presentación de 2 casos de hemorragia: en 1 de ellos fue necesaria la reintervención quirúrgica y el otro se trata de forma conservadora; 1 paciente con drenaje biliar auto-limitado; 1 caso de descompensación de insuficiencia cardíaca, y 1 caso de hipoxia. Ningún paciente precisó reingreso hospitalario. No se ha producido ningún fallecimiento.
Como indicador de satisfacción se evaluó la encuesta del paciente-familiar recogida en el momento del alta hospitalaria. La cobertura ha sido del 71%. El 97% de los pacientes respondió afirmativamente a la pregunta “¿ha sido satisfactoria la atención recibida durante el ingreso?” y al 78% le pareció adecuado el tiempo de estancia hospitalaria.
Como indicador del grado de eficiencia se comparó el gasto medio del proceso en las serie de pacientes antes y después del uso de la vía clínica. Antes de la implantacion de la vía clínica, el gasto medio por proceso fue de 2.149 ± 768 euros y después de la implantación fue de 1.845 ± 618 euros, diferencia que es estadísticamente significativa (p < 0,05).
Discusión
Las vías clínicas son herramientas especialmente útiles en procesos frecuentes y sometidos a una injustificada variabilidad. La colecistectomía laparoscópica es, además, un proceso con un curso clínico predecible que facilita su elaboración e implantación, y resulta un proceso idóneo para iniciar la implantación de un sistema de vías clínicas en un servicio de cirugía general.
Las vías clínicas deben diseñarse mediante una racional combinación de la experiencia de los profesionales y la mejor evidencia científica disponible8 . No obstante, sólo un 15-20% de las decisiones diagnósticas o terapéuticas están basadas en la evidencia9 . Esto se debe a que no hay evidencia respecto de muchas decisiones clínicas como, por ejemplo, la mejor estancia media, el momento óptimo para la retirada de los drenajes, el momento de inicio de la tolerancia oral o el mejor momento para iniciar la deambulación, entre otros. Por ello, nos movemos en un terreno marcado por la comparación entre hospitales y la demostración de que no aumenta la morbilidad con cada acción innovadora introducida en el curso operatorio global10 . En la vía clínica que presentamos, el protocolo de atención en el postoperatorio inmediato, que incluye el momento de inicio de la tolerancia oral o la sedestación, está basado en la experiencia y la observación clínica, sin que haya ninguna evidencia que avale estos acuerdos. Otros puntos del protocolo, como la pauta de analgesia y antiemesis, se basan en estudios con nivel de evidencia B11 , mientras que el protocolo de antitrombosis está basado en estudios con evidencia A12 .
El trabajo en equipo cobra especial importancia en el desarrollo e implantación de las vías clínicas. Nuestra vía clínica realiza una aportación fundamental al añadir un plan de cuidados de enfermería adjunto, que logra estandarizar los problemas, los objetivos y las actividades para conseguir los objetivos y solucionar los problemas asociados. La elaboración de planes de cuidados estandarizados es una fase más del proceso de normalización de los cuidados de enfermería, es decir, representa un escalón más avanzado en el diseño de guías que faciliten el trabajo de enfermería y proporcionen orientaciones preci-sas2,3 . Un plan de cuidados estandarizado es un protocolo específico de cuidados que resulta apropiado para los pacientes que presentan problemas habituales o predecibles asociados con un determinado proceso13,14 .
Hay trabajos que justifican la efectividad en cuanto a la disminución de la estancia y de los costes y la satisfacción de los pacientes tras la implantación de la vía clínica de la colecistectomía7,15,16 , aunque la mayoría de estos estudios han sido publicados en la literatura médica anglosajona y japonesa, con sistemas sanitarios muy diferentes del nuestro, lo que no hace extrapolables sus resultados a nuestro sistema sanitario. Los beneficios demostrados con las vías clínicas son fruto de estudios con un nivel C de evidencia17 . Es decir, corresponden a estudios observacionales con un alto potencial de sesgo de selección al comparar series de casos antes y después de la aplicación de la vía clínica. En nuestro trabajo hemos comparado la serie de enfermos operados de colecistectomía laparoscópica antes de la implantación con los mismos criterios de inclusión que los pacientes de la serie incluidos en la vía clínica. Ya que no es posible, organizativamente, hacer un estudio prospectivo para estudiar los 2 grupos, la comparación resulta imprescindible para saber si la implantación de la vía clínica ha supuesto, entre otros resultados, una disminución de la estancia hospitalaria. En la serie que presentamos hay una disminución de la estancia media con significación estadística, lo que sin duda indica que el uso de la vía ha supuesto un ahorro significativo de estancias en este proceso, como también observan otros autores7,15 . Para valorar el grado de ahorro que supone una intervención es imprescindible contar con un sistema de contabilidad analítica que permita evaluar los parámetros en los que ha supuesto un aumento del ahorro o del gasto16 . En nuestra serie, el ahorro medio de 304 euros por paciente se ha debido casi únicamente al ahorro de estancias, lo que tiene importancia no sólo en cuanto al aspecto económico, sino por la mayor disponibilidad de camas que se genera en el hospital.
La adhesión de los profesionales es un tema fundamental para el éxito de su implantación. Con frecuencia, los profesionales perciben la vía clínica como una amenaza a la autonomía profesional. Por ello, es fundamental que sea una herramienta flexible que recoja todas las variaciones posibles que se puedan producir en el curso clínico del proceso. Además, suponen un cambio en la inercia del trabajo habitual y, con frecuencia, un aumento de la burocracia. Para contrarrestar estos problemas, es importante la concienciación acerca de la seguridad legal que suponen las vías clínicas en un determinado servicio y la facilitación del trabajo mediante la sustitución de los documentos habituales por otros más sencillos de rellenar, en lugar de la adición de nuevos documentos por simples que éstos parezcan. En los resultados de la evaluación de la vía clínica que presentamos encontramos que una parte importante de las causas de incumplimiento de las estancias está directamente relacionada con la falta de adhesión de los profesionales (41%). Por ello, creemos que será una oportunidad de mejora imprescindible que los profesionales se sientan implicados en la elaboración e implantación para mejorar el cumplimiento de los criterios de evaluación.
En cuanto a los indicadores de efectividad en la atención clínica, se ha presentado una tasa de complicaciones que no supera los estándares de este proceso y, lo que es más importante, no ha habido ningún reingreso que pudiera alertar acerca de una estancia prevista inferior a la deseable.
Como indicadores de satisfacción se valoraron las encuestas que respondieron el 71% de los pacientes. Somos conscientes de que no es una cobertura muy alta, teniendo en cuenta que la encuesta fue recogida antes del alta hospitalaria, y también hay que considerar que esto suele implicar una tasa de respuesta más favorable que cuando esta encuesta se responde con cierta distancia temporal con respecto al proceso de hospitalización. A pesar de todo, el porcentaje de respuestas positivas a la pregunta global de satisfacción es muy alto (97%). El porcentaje de respuestas positivas relativo al tiempo de estancia hospitalaria ha sido del 78%, resultado que creemos que no es mayor debido a la falta de concienciación de los pacientes y sus familiares del alta al día siguiente de la intervención. No obstante, ningún paciente se negó al alta, como se puede observar en las causas de incumplimiento de las estancias (tabla 3).
Como conclusiones podemos decir que la colecistectomía laparoscópica es un proceso idóneo para iniciar la sistematización de las vías clínicas en un servicio de cirugía y en un hospital, por su alta frecuencia y elevada predecibilidad. La incorporación de planes de cuidados estandarizados de enfermería es un valor añadido a la vía clínica que ayuda a sistematizar las atenciones y cuidados por parte de enfermería. Los resultados han conseguido disminuir de forma significativa la estancia hospitalaria sin aumentar la morbilidad y con un alto grado de satisfacción de los pacientes.
Correspondencia: Dr. Victor Soria Aledo . Buenos Aires, 17, 2. o . 30150 La Alberca. Murcia. España. Correo electrónico: med018949@saludalia. com vsaledo@yahoo.es
Recibido el 9-1-2004 y aceptado el 12-7-2004.