La enfermedad de Castleman (EC) es un desorden linfoproliferativo poco frecuente con dos formas clínicas de presentación bien diferenciadas: la forma unicéntrica, de buen pronóstico, y la forma difusa o multicéntrica, de pronóstico más sombrío. La localización más frecuente en la forma unicéntrica es la mediastínica, hasta en dos tercios de los casos, siendo otras localizaciones diferentes a esta más raras. Presentamos el caso de una paciente joven que debutó con una masa retroperitoneal única con adenopatías locorregionales asociadas cuyo diagnóstico final tras la exéresis quirúrgica resultó ser de CE unicéntrica.
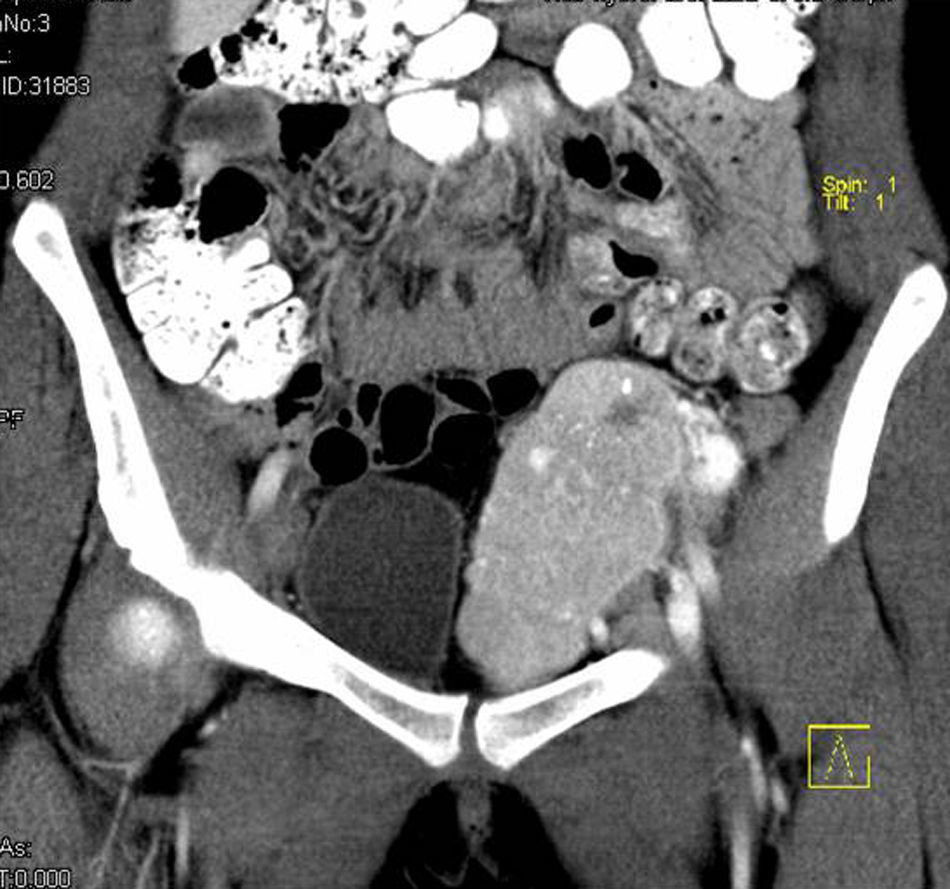
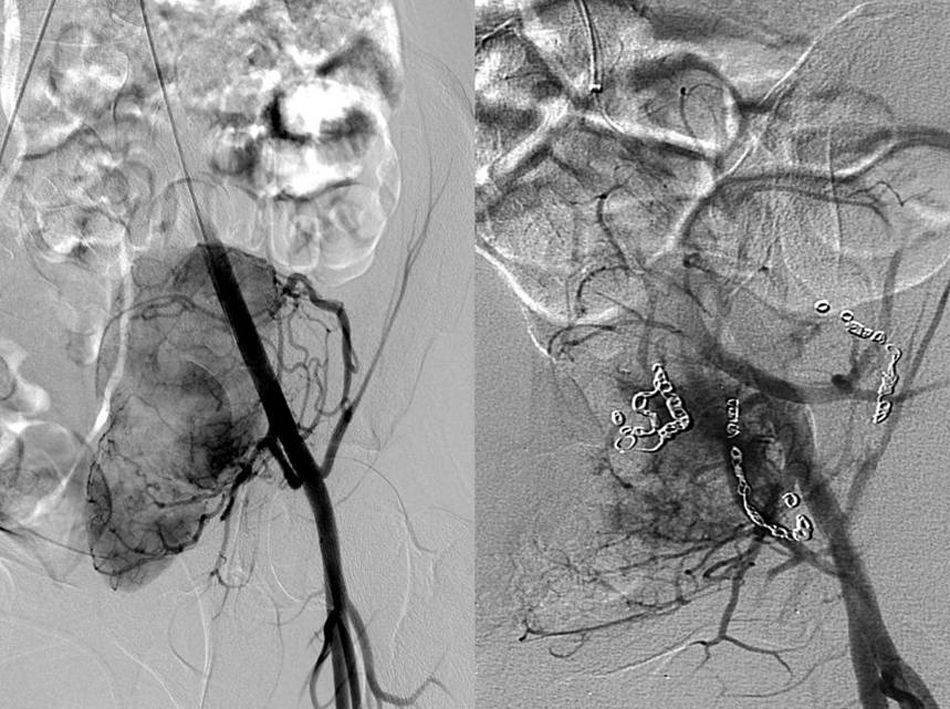
La paciente es una mujer de 19 años que consultó por algias pélvicas en su hospital de referencia. Se practicó una ecografía abdominal que halló una masa sólida, única de 8cm localizada en fosa iliaca izquierda, sospechosa de teratoma ovárico. Es intervenida quirúrgicamente objetivándose uno órganos genitales internos normales y una tumoración sólida retroperitoneal, sobre el paquete vascular iliaco izquierdo, íntimamente adherida a él, decidiéndose el cierre de la laparotomía y la derivación a nuestro centro. En nuestro centro, se practicó un examen analítico completo que incluía una bioquímica completa, hemograma y coagulación que fueron normales. Se practicó una TAC torácica, abdominal y pélvica que informó de la presencia de una masa pélvica única en región pélvica con un tamaño de 9 x 7 x 6cm, con pequeñas calcificaciones lineales difusas y sin infiltración de estructuras vecinas (fig. 1). La lesión estaba ampliamente vascularizada, objetivándose un paso precoz del contraste intravenoso desde su aporte arterial al territorio venoso sistémico. Se practicó una arteriografía que dibujó el aporte vascular arterial de la lesión, formado por ramas procedentes de las arterias iliaca externa e interna, procediéndose a la realización de una embolización arterial de la misma (fig. 2) como paso previo a la extirpación quirúrgica que se realizó asociando una linfadenectomía pélvica del territorio iliaco izquierdo. La paciente fue dada de alta sin incidencias en el 6.° día postoperatorio. El análisis definitivo de la pieza y de los ganglios linfáticos remitidos descartó la naturaleza sarcomatosa de la lesión y confirmó el diagnóstico de CE unicéntrica hialinovascular sin afectación de ninguno de los 19 ganglios remitidos. La paciente se encuentra libre de enfermedad un año después de la cirugía.
La CE es un desorden linfoproliferativo raro. Fue descrita inicialmente en 19561 en localización mediastínica, siendo poco frecuente la afectación fuera del mediastino2. Consta de dos formas claramente diferenciadas tanto en la extensión de la enfermedad, como en la histología y el pronóstico de las mismas. La CE unicéntrica es más frecuente en pacientes inmunocompetentes, histológicamente de tipo hialino-vascular y de buen pronóstico. La forma difusa, «EC multicéntrica», de tipo fusocelular, a menudo con afectación de órganos fuera del territorio linfático está asociada con un peor pronóstico y aparece en pacientes inmunodeprimidos, especialmente en aquellos con infección por el virus HHV-83. Se admite también la forma mixta, con características histológicas y pronósticas intermedias entre las dos anteriores.
La incidencia de la forma multicéntrica en pacientes VIH positivos es baja (2%)4. En su etiopatogenia está involucrado el HHV-85, virus relacionado con el sarcoma de Kaposi, y otros linfomas no Hodgkin de alto grado B. Se acepta que el VHH-8 condiciona un peor pronóstico en la EC, aumentando la carga viral en las exacerbaciones de la enfermedad, secretando grandes cantidades de IL-6 e IL-10 virales6.
Mientras que las manifestaciones clínicas de la forma difusa no difieren de otros desórdenes linfoproliferativos7, esto es: astenia, fiebre, sudoración nocturna y pérdida de peso, las formas localizadas de la enfermedad, especialmente las que aparecen fuera del mediastino como en nuestro caso, plantean en ocasiones un diagnóstico diferencial complejo. Así en nuestra paciente, la presencia de una masa en la región pélvica, intensamente vascularizada y con adenopatías locorregionales asociadas, hizo plantearse el diagnóstico diferencial con otros tipos de neoplasias, fundamentalmente las de naturaleza sarcomatosa. No obstante el diagnóstico histopatológico de la lesión precisa de una extirpación radical de la misma.
Esta EC localizada es más a menudo un desorden linfoproliferativo aislado que afecta a pacientes más jóvenes, sin asociación con el HHV-8, siendo en el 90% de los casos la variante hialinovascular, igual que en nuestra paciente. La mayoría de los pacientes están asintomáticos al diagnóstico, con una edad media de 35 años, sin predominio de género. El 70% de los casos la enfermedad estaba en el tórax (mediastino e hilio pulmonar) siendo la segunda localización más frecuente la abdominopélvica8,9.
En las formas localizadas, se alcanza la curación tras la extirpación completa de la lesión, sin tratamiento adyuvante posterior, como en nuestro caso, no habiéndose descrito recurrencias de la misma. En aquellos pacientes en los que las lesiones no han podido ser resecadas completamente, el tratamiento con radioterapia a dosis de 30 a 45Gy puede suponer una alternativa terapéutica con tasas de respuesta completa de hasta el 40%10. Es importante el seguimiento de este tipo de pacientes ya que presentan un riesgo elevado de desarrollar un linfoma, aun en los pacientes en los que se consiguió una resección completa.