Introducción
El cáncer colorrectal es el origen más frecuente de las metástasis hepáticas. Un 15-20% de los pacientes con cáncer colorrectal presentan en el momento del diagnóstico metástasis hepáticas sincrónicas1,2. Del total de pacientes con metástasis hepáticas de origen colorrectal (MHCCR), sólo son potencialmente resecables entre un 10 y un 20%3,4. En la actualidad el único tratamiento potencialmente curativo es la resección quirúrgica, que consigue una supervivencia a los 5 años entre el 26 y el 51%3, mientras que la supervivencia a 5 años con quimioterapia (QT) como único tratamiento es excepcional5. Por lo tanto, el rescate para tratamiento quirúrgico de pacientes con metástasis inicialmente irresecables es un objetivo primordial en el tratamiento de las MHCCR.
Las contraindicaciones para intentar la cirugía se han ido reduciendo progresivamente en los últimos años, aunque todavía se considera como tales la imposibilidad de conseguir una resección completa del tejido tumoral intrahepático y extrahepático y no dejar una cantidad suficiente de tejido hepático funcional (el 30% o más)6. Existen diferentes estrategias para intentar la exéresis completa de la enfermedad en casos considerados inicialmente irresecables, como son la QT neoadyuvante7, la resección en dos tiempos5 y la embolización portal8; los objetivos de estas técnicas son disminuir el tamaño de las metástasis por una parte y por otra hipertrofiar el futuro remanente hepático a fin de prevenir una grave insuficiencia hepática postoperatoria.
Los regímenes más actuales de la QT neodyuvante en las MHCCR se basan en el empleo de oxaliplatino o irinotecan combinados con 5-fluorouracilo, leucovorin y anticuerpos monoclonales4. Gracias al aumento obtenido en las tasas de respuesta a la QT9 se ha podido rescatar para la cirugía a pacientes previamente considerados irresecables10. Sin embargo, los fármacos empleados no están exentos de toxicidad y su efecto en la función del parénquima hepático remanente y la morbilidad postoperatoria es todavía incierto, por lo que se requieren estudios que contribuyan a aclarar las consecuencias del empleo de la QT neoadyuvante en la cirugía de las MHCCR y sus resultados.
El objetivo de este trabajo es comparar los resultados de morbimortalidad postoperatoria y supervivencia a largo plazo de la cirugía de las MHCCR en pacientes inicialmente considerados irresecables e intervenidos tras reducción con QT neoadyuvante y los de quienes se ha considerado resecables en el momento del diagnóstico y no han recibido QT neoadyuvante.
Pacientes y métodos
Pacientes
Se ha incluido a 105 pacientes intervenidos por MHCCR entre enero de 1998 y octubre de 2006, clasificados en dos grupos según recibieran o no QT neoadyuvante. Los datos de los pacientes se han ido recogiendo prospectivamente en una base de datos y han sido analizados de forma retrospectiva.
De esta manera se obtiene un grupo de quimioterapia más cirugía (QT+C) constituido por 53 pacientes con metástasis consideradas irresecables inicialmente que, tras recibir QT neoadyuvante, se han convertido en potencialmente resecables, y un segundo grupo de cirugía (C) formado por 52 pacientes con metástasis inicialmente consideradas resecables que fueron tratados directamente con cirugía.
La evaluación de la resecabilidad se llevó a cabo en un comité de tumores multidisciplinario que cuenta con cirujanos, oncólogos, digestólogos y radiólogos. La tomografía computarizada (TC) fue la principal prueba de imagen empleada y la resonancia magnética (RM) se empleó en casos seleccionados. Se realizó el test de retención de verde de indocianina para valorar la función hepática, y se consideró factible una resección hepática mayor cuando la tasa de retención a los 15 min fue < 10%. Se consideró resecables inicialmente a los casos en que se podía realizar una resección completa de la totalidad de las metástasis hepáticas dejando una cantidad suficiente de tejido hepático funcional (al menos un 30%). En caso de que no cumpliera estos criterios, se aplicaba QT neoadyuvante con revisiones periódicas con TC y se indicaba cirugía en el momento en que se los considerara resecables.
Quimioterapia
Casi todos los pacientes con QT neoadyuvante recibieron esquemas basados en fluoropirimidinas, 19 (35,8%) pacientes recibieron además oxaliplatino y 14 (26,4%) recibieron irinotecan.
La mediana de duración de la QT fue de 20 semanas y la mediana del intervalo entre la finalización de la QT y la intervención quirúrgica fue de 7 semanas.
Técnica quirúrgica
Durante las intervenciones se llevó a cabo un examen hepático completo mediante palpación y ecografía intraoperatoria para la correcta localización de las lesiones y descartar lesiones que hubieran pasado inadvertidas preoperatoriamente.
La resección hepática se realizó utilizando el bisturí de ultrasonidos para la disección y el bisturí de argón para la hemostasia; también se empleó la maniobra de Pringle para la exclusión vascular de forma intermitente durante intervalos de 15 min según necesidad.
Evolución postoperatoria
Se registró la mortalidad y la morbilidad postoperatorias, así como el tiempo de ingreso de cada paciente y el volumen de transfusión perioperatoria. Se ha valorado la función hepática postoperatoria con las cifras de bilirrubina y el índice de Quick entre los días segundo y quinto del postoperatorio, definiendo la insuficiencia hepática cuando el índice de Quick fue < 60% y la bilirrubina total, > 2,5 mg/dl.
Tras el alta, se siguió a los pacientes en las consultas externas de cirugía y de oncología, donde se les realizó durante los primeros 2 años una TC toracoabdominal y determinaciones séricas de CEA cada 4 meses. Dichas exploraciones se llevaron a cabo cada 6 meses del tercero al quinto año y posteriormente de forma anual.
Análisis estadístico
Los datos se han presentado como media y desviación estándar, mediana e intervalo y en forma de porcentajes. Se ha empleado la prueba de la x2 para la comparación de variables dicotómicas entre ambos grupos de pacientes; para las variables continuas se ha utilizado la prueba de la U de Mann-Whitney. Se ha analizado la supervivencia general y la supervivencia libre de enfermedad mediante el método de Kaplan-Meier; las diferencias en supervivencia entre los dos grupos se estimaron mediante el log-rank test. Se presenta el valor exacto de p y se ha considerado significativo un valor de p < 0,05.
Resultados
Datos preoperatorios
Del total de pacientes intervenidos, 62 eran varones y 43, mujeres, con una media de edad de 62 ± 12 años y una distribución homogénea entre ambos grupos. La mediana del valor del CEA fue de 13 (0-135), sin diferencias en la distribución por grupos. En 81 (77,1%) casos el origen del tumor primario era el colon y en los demás, una neoplasia de recto.
En 57 (54,3%) casos las metástasis fueron sincrónicas y en 48 (45,7%), metacrónicas. El grupo de QT+C presentó de forma significativa un mayor número de metástasis sincrónicas. La mediana del tiempo transcurrido entre la intervención quirúrgica del tumor primario y la resección de las metástasis fue de 11 (0-123) meses. En 2 casos se realizó en el mismo acto operatorio la resección del tumor primario y de las metástasis, que en ambos eran nódulos hepáticos únicos con tamaño de 1 y 3 cm respectivamente. Al analizar el tiempo transcurrido entre la resección del tumor primario y la intervención de las metástasis, no se encuentran diferencias estadísticamente significativas entre ambos grupos (tabla 1).
Datos operatorios
La mediana del número de nódulos que presentaba cada paciente fue de 2 (1-9), y en el grupo de QT+C el número de nódulos fue significativamente superior que en el grupo C. La mediana del tamaño del nódulo dominante fue de 3 (0,6-10) cm; los nódulos del grupo con QT eran de menor tamaño que los del grupo sin QT. La distribución de las metástasis fue bilobar en 38 (36,2%) y fue más frecuente encontrar una distribución bilobar en los pacientes con QT (tabla 1).
En cuanto al tipo de resección hepática11 realizada, en 36 pacientes se llevó a cabo una resección limitada de las metástasis; en 15, una bisegmentectomía II-III; en 3, una hepatectomía derecha, y en 39 pacientes, segmentectomías de tamaño variable de entre 1 y 3 segmentos.
En 12 de los 105 pacientes no fue posible la resección quirúrgica, y en 1 caso se practicó ablación por radiofrecuencia y en el resto, laparotomía exploradora, por lo que la tasa general de resecabilidad fue del 88,5%. Al analizar la tasa de resecabilidad por grupos, encontramos que en el grupo C se obtuvo de forma significativa una mayor tasa de resecabilidad que en el grupo QT+C (tabla 2).
Entre los 93 pacientes finalmente resecados, el margen de resección quirúrgico se consideró afecto en el estudio anatomopatológico en 7 (6,7%) casos. En 31 (29,5%) el margen libre de tumor fue < 1 cm y en el resto, > 1 cm. No se encontraron diferencias al analizar la tasa de afección del margen de resección quirúrgica entre ambos grupos de pacientes (tabla 2).
En 6 (11,3%) casos del grupo con QT, se evidenció una respuesta anatomopatológica completa, sin que se encontraran células neoplásicas en el estudio de los segmentos resecados.
Morbilidad y mortalidad postoperatorias
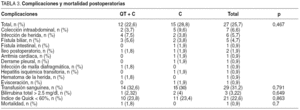
La morbilidad postoperatoria total fue del 25,7% (27 pacientes), sin diferencias entre ambos grupos. La tabla 3 recoge el tipo y la incidencia de cada complicación, también el porcentaje de pacientes transfundidos, pacientes con cifras de bilirrubina total > 2,5 mg/dl y con un índice de Quick postoperatorio < 60%. En el grupo de pacientes que requirieron transfusión sanguínea, se administró una mediana de 600 (300-2.400) ml de concentrado de hematíes. La mortalidad postoperatoria se limitó a un único paciente en el grupo de QT+C, y no se produjeron muertes en el otro grupo de pacientes.
El tiempo de ingreso fue similar en ambos grupos; el de QT neoadyuvante tuvo una mediana de 8 (5-74) días y el de cirugía de 9 (5-40) días (p = 0,308).
Supervivencia
Del análisis de la supervivencia se excluyó los 12 casos en que se realizó laparotomía exploradora. La mediana del tiempo de supervivencia del total de los pacientes fue de 31 meses; en el grupo C fue de 48 meses, significativamente mayor (p = 0,035) que la del grupo de QT+C, que fue de 25 meses.
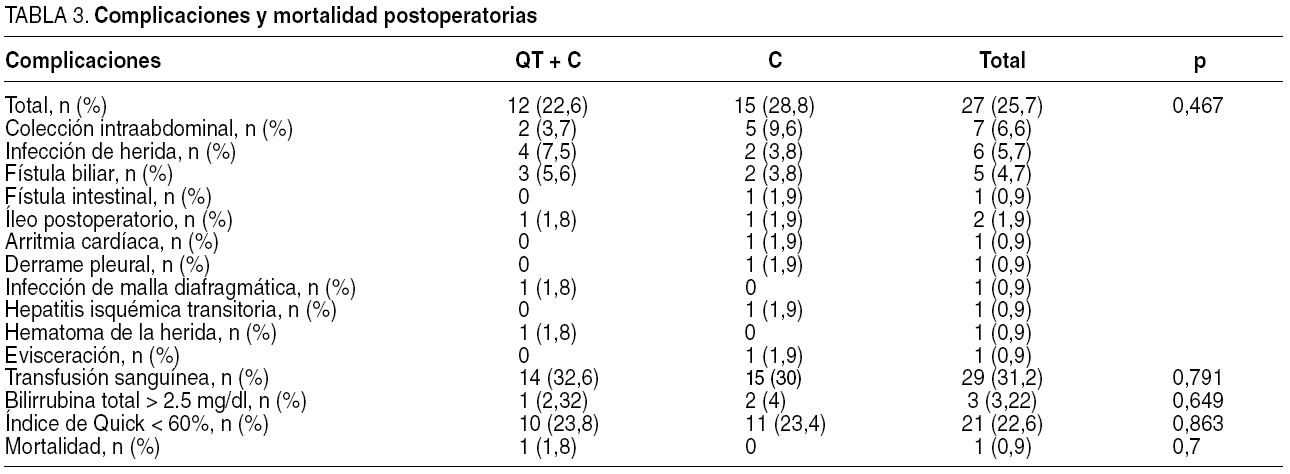
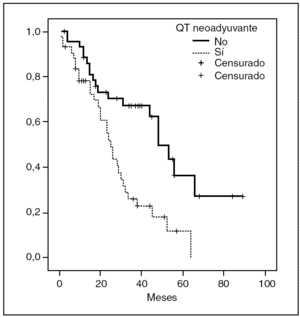
Se analizó la supervivencia actuarial calculada desde la fecha de la intervención hasta el fallecimiento del paciente. Al estudiar cada grupo por separado, se obtuvo una supervivencia en el grupo C del 93, el 67 y el 36% y en el grupo QT+C, del 78, el 26 y el 12% a 1, 3 y 5 años respectivamente (p = 0,0006) (fig. 1).
Fig. 1. Supervivencia actuarial de los pacientes con y sin quimioterapia (QT) neoadyuvante.
También se analizó la tasa de recidivas (hepáticas o en otra localización), que fue del 57% del conjunto de los pacientes resecados, el 62,8% del grupo C y el 52% del QT+C (p = 0,295). La mediana del intervalo libre de enfermedad fue de 20 meses; al estudiarlo por grupos, se obtuvo una mediana de 11 meses para los pacientes del QT+C y de 25 meses para los pacientes del grupo C (p = 0,009).
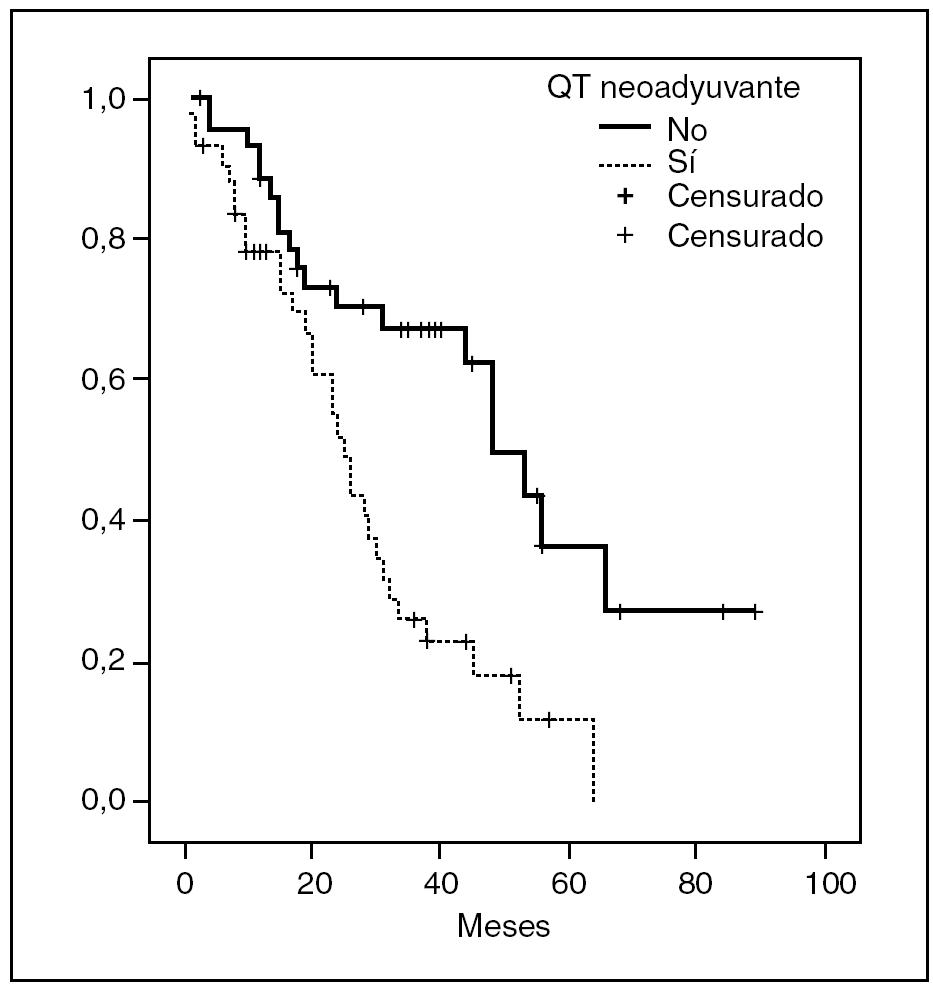
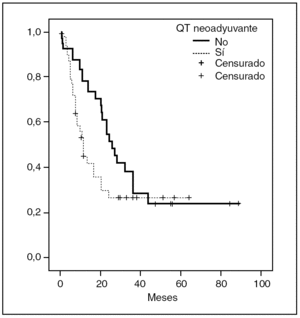
La supervivencia libre de enfermedad se calculó desde la fecha de la resección hepática hasta la recidiva de la enfermedad en cualquier localización. Al estudiar cada grupo por separado, se obtuvo una supervivencia libre de enfermedad en el grupo C del 52 y el 24% y en el grupo QT+C, del 30 y el 27% a 2 y 4 años respectivamente (p = 0,0562) (fig. 2).
Fig. 2. Supervivencia libre de enfermedad de los pacientes con y sin quimioterapia (QT) neoadyuvante.
Discusión
En la mayoría de los pacientes con cáncer de colon y metástasis hepáticas, éstas son irresecables. En ellos la quimioterapia es un excelente tratamiento paliativo que prolonga la supervivencia de los pacientes, aunque excepcionalmente a largo plazo12. Por ello, rescatar a los pacientes para una cirugía radical de las metástasis proporciona una posibilidad de supervivencia a largo plazo a un grupo de pacientes que de otro modo tendrían un pronóstico muy desfavorable. La QT neoadyuvante puede disminuir el tamaño tumoral y rescatar para la cirugía a un 15-20% de los pacientes inicialmente considerados irresecables13.
Los resultados iniciales publicados acerca de la supervivencia de pacientes sometidos a QT neoadyuvante y posterior cirugía daban tasas de supervivencia comparables a las obtenidas en pacientes con metástasis resecables de inicio14. Sin embargo, un trabajo posterior15 encontró una menor tasa de supervivencia (a 3, 5 y 10 años) en los pacientes que recibieron QT neoadyuvante, hallazgo que relacionaron con que los pacientes inicialmente irresecables presentaban una diseminación tumoral hepática más extensa que los considerados resecables.
En nuestra serie, tanto la supervivencia total como la supervivencia libre de enfermedad fueron superiores en el grupo sin QT neoadyuvante, aunque sólo la primera alcanzara significación estadística. Entre los factores que podrían justificar este hallazgo se encuentra el hecho de que el grupo de pacientes que recibió QT neoadyuvante tenía un mayor número de metástasis hepáticas, es decir, tenían una mayor extensión de la enfermedad y en principio un peor pronóstico16.
Se ha descrito una serie de alteraciones histológicas (congestión vascular, infiltración grasa, fibrosis) en hígados sometidos a tratamiento con quimioterápicos como 5-fluorouracilo, leucovorin, oxaliplatino e irinotecan. Estas alteraciones podrían suponer un aumento del riesgo de sufrir complicaciones hemorrágicas o infecciosas tras la cirugía de resección hepática3,17 y mayor probabilidad de que se desarrolle insuficiencia hepática postoperatoria. Así, Vauthey et al18 encuentran relación sólo entre una de estas alteraciones histológicas (esteatohepatitis) y el tratamiento con irinotecan preoperatorio, así como una mayor mortalidad postoperatoria, mientras que con el resto de las QT (5-fluorouracilo, oxaliplatino) no tienen relación con aumento de la morbimortalidad postoperatoria. Por tanto, todavía no hay suficiente evidencia clínica de la repercusión de la QT preoperatoria en los resultados perioperatorios y a largo plazo de la cirugía de las MHCCR. Lo que sí parece evidente es que la acción de la QT sobre el hígado depende en gran medida de los fármacos utilizados y sobre todo de la duración total del tratamiento3. Por lo tanto, resultaría recomendable realizar la intervención quirúrgica en cuanto sea posible, sin prolongar innecesariamente la QT, a fin de minimizar los efectos de ésta en el parénquima hepático sano.
Otro problema derivado de aplicar QT hasta alcanzar la máxima respuesta es la desaparición macroscópica de algunas metástasis de pequeño tamaño, lo cual dificulta su resección quirúrgica y aumenta el riesgo de dejar lesiones microscópicas que posteriormente progresan19.
La mortalidad de las resecciones hepáticas ha ido disminuyendo en los últimos años, con cifras que en la actualidad se sitúan por debajo del 5%20. La observada en nuestra serie es del 0,9%, sin diferencias entre los pacientes que habían recibido QT y los que no. La tasa total de complicaciones por este tipo de cirugía oscila entre el 20 y el 40%6 e incluye la hemorragia, el fallo hepático temporal, colecciones intraabdominales y fístulas biliares. Nosotros hemos obtenido una morbilidad general del 25,7%, y las complicaciones más frecuentes fueron las de tipo infeccioso, seguidas por la fístula biliar, que apareció en 5 pacientes. Todas las complicaciones se manejaron de forma conservadora, excepto en el paciente que falleció, que fue reintervenido a causa de una fístula. No se observaron diferencias en cuanto a la morbilidad y la mortalidad postoperatorias entre ambos grupos de pacientes, lo cual se corresponde con lo publicado en otros trabajos como el de Adam et al15 y el de Yedibela et al21, en los que tampoco se detecta un impacto de la QT neoadyuvante en la morbimortalidad postoperatoria. El hecho de haber recibido tratamiento preoperatorio con QT tampoco influyó en la tasa de transfusiones ni en la insuficiencia hepática leve y transitoria postoperatoria, que fueron similares en los dos grupos de pacientes.
Los resultados obtenidos en este trabajo indican que es posible realizar una resección hepática tras QT con unas tasas de mortalidad y morbilidad aceptables y similares a las obtenidas en los pacientes que reciben tratamiento quirúrgico de inicio.
La supervivencia alcanzada por este grupo de pacientes, aunque inferior a la alcanzada por los pacientes con cirugía inicial, sigue siendo superior a la obtenida con QT sola. Esta diferencia en la supervivencia podría deberse a un mayor número de factores de mal pronóstico en el grupo de pacientes que precisó quimioterapia neoadyuvante.
Correspondencia: Dr. L. Sabater Ortí.
Unidad de Cirugía Hepatobiliopancreática. Servicio de Cirugía General y del Aparato Digestivo. Hospital Clínico Universitario de Valencia.
Avda. Blasco Ibáñez, 17. 46010 Valencia. España.
Correo electrónico: luis_sabater@hotmail.com
Manuscrito recibido el 12-3-2007 y aceptado el 22-5-2007.