Las opciones actuales para realizar procedimientos permanentes de derivación biliodigestiva, secundarios a coledocolitiasis compleja, van desde la cirugía abierta hasta el empleo de procedimientos híbridos laparoendoscópicos. El objetivo del estudio fue realizar un análisis de los resultados obtenidos en pacientes con coledocolitiasis compleja tratados con colédoco-duodeno anastomosis laparoscópica.
MétodosSe realizó un estudio observacional longitudinal en el período comprendido de marzo de 2011 a junio de 2016. Se incluyeron pacientes con coledocolitiasis compleja no resuelta por CPRE o resueltas por CPRE pero con dilatación masiva de vía biliar y evidencia de colestasis persistente, los cuales fueron seleccionados para procedimiento quirúrgico con colédoco-duodeno anastomosis.
ResultadosSe incluyeron un total de 19 pacientes. La mayoría mujeres (78,9%), con edad media avanzada (72,4±12 años) y con múltiples comorbilidades. Todos con al menos un episodio (mín-máx: 1-7) de coledocolitiasis o colangitis previos. El diámetro del colédoco fue de 24,9±7mm. El tiempo quirúrgico fue de 218,5±74min, sangrado de 150 (30-600)mL, inicio de dieta en 3,2±1 días y estancia hospitalaria postoperatoria de 4,9±2 días. Se encontró una mediana de 18 (12-32) meses de seguimiento. Posterior al procedimiento se observó normalización de las pruebas de funcionamiento hepático. Un paciente presentó síndrome del sumidero y un paciente falleció por neumonía nosocomial.
ConclusionesLa colédoco-duodeno anastomosis laparoscópica asistida con coledocoscopia representa una técnica segura y eficaz para el tratamiento de pacientes con coledocolitiasis compleja con indicación de derivación biliodigestiva, ofreciendo los beneficios de la cirugía de mínima invasión.
Today's options for biliary bypass procedures, for difficult choledocholithiasis, range from open surgery to laparo-endoscopic hybrid procedures. The aim of this study was to analyze the outcomes of patients with difficult choledocholithiasis treated with laparoscopic choledochoduodenostomy.
MethodsWe performed a prospective observational study from March 2011 to June 2016. We included patients with difficult common bile duct stones (recurrent or unresolved by ERCP) in which a biliary bypass procedure was required. We performed a laparoscopic bile duct exploration with choledochoduodenostomy and intraoperative cholangioscopy.
ResultsA total of 19 patients were included. We found female predominance (78.9%), advanced mean age (72.4±12 years) and multiple comorbidities. Most patients with previous episodes of choledocholitiasis or cholangitis, mode 1 (min-max: 1-7). Mean common bile duct diameter 24.9±7mm. Mean operative time 218.5±74min, estimated blood loss 150 (30-600)mL, resume of oral intake 3.2±1 days, postoperative length of stay 4.9±2 days. We found a median of 18 (12-32) months of follow-up. All patients with normalization of liver enzymes during follow-up. One patient presented with sump syndrome and one patient died due to nosocomial pneumonia.
ConclusionsLaparoscopic choledochoduodenostomy with intraoperative cholangioscopy seems to be safe and effective treatment for patients with difficult common bile duct stones no resolved by endoscopic procedures. This procedure is a good option for patients with advanced age and multiple comorbidities. We offer all the advantages of minimally invasive surgery to these patients.
La colédoco-duodeno anastomosis es un procedimiento quirúrgico descrito a finales del siglo xix por Riedel1.
Las principales indicaciones para realizar colédoco-duodeno anastomosis son: pacientes añosos, coledocolitiasis no resuelta con múltiples intentos de colangiopancreatografía retrógrada endoscópica (CPRE) o durante la exploración de vía biliar, pacientes con colestasis persistente secundaria a dilatación masiva de la vía biliar, coledocolitiasis múltiple gigante, estenosis benignas del colédoco distal, estenosis ampular, divertículo yuxtapapilar y colédoco mayor de 20mm1-4.
Las opciones actuales para los pacientes que requieren procedimientos de derivación biliodigestiva van desde la cirugía abierta tradicional a los procedimientos endoscópicos y la cirugía laparoscópica avanzada5. El desarrollo de estas 2 últimas técnicas ha permitido fusionarlas y realizar procedimientos híbridos laparoendoscópicos.
La primera colédoco-duodeno anastomosis laparoscópica (CDAL) la llevaron a cabo Franklin y Balli, en 19916. Desde entonces pocos grupos alrededor del mundo han adoptado la técnica y reportado sus resultados.
El objetivo del presente trabajo es realizar un análisis de los resultados obtenidos en pacientes con coledocolitiasis compleja candidatos a procedimiento quirúrgico mediante CDAL en nuestro hospital.
MétodosSe realizó un estudio prospectivo observacional longitudinal, en el período comprendido del 1 de marzo de 2011 al 30 de junio de 2016, en el Hospital General «Dr. Manuel Gea González», en la Ciudad de México. El estudio fue previamente aprobado por el Comité de Ética e Investigación del Hospital (registro: 04-55-2012). Todos los pacientes incluidos firmaron consentimiento informado aceptando la participación en el estudio.
Se incluyeron en el estudio pacientes adultos con diagnóstico de coledocolitiasis no resuelta por CPRE o con coledocolitiasis recurrente (≥2 episodios) y una o más de las siguientes características: edad avanzada (≥70 años), múltiples comorbilidades, colangitis recurrente (≥ 2 episodios), presencia de divertículo yuxtapapilar, y dilatación de vía biliar (≥20mm) con colestasis persistente.
Las variables analizadas se dividieron en variables demográficas generales, variables intraoperatorias, transoperatorias, postoperatorias y de seguimiento.
Procedimiento quirúrgicoTodos los pacientes fueron intervenidos quirúrgicamente por el mismo cirujano y se empleó la misma técnica quirúrgica. El abordaje quirúrgico consiste en una técnica híbrida laparoendoscópica4, con el paciente colocado en posición francesa. Se utilizan 4 trócares en total; 3 trócares de 12mm: supraumbilical (puerto óptico), paramediano izquierdo y subxifoideo, así como uno de 5mm subcostal derecho. El procedimiento inicia con una laparoscopia diagnóstica. Se identifica primera y segunda porción de duodeno y ligamento hepatoduodenal. En aquellos pacientes sin colecistectomía (vesícula in situ), se realiza disección del conducto y la arteria cística. En todos los pacientes se lleva a cabo maniobra de Kocher. Posteriormente, se realiza colangiografía intraoperatoria por punción con aguja de 20-gauge o bien vía transcística (pacientes con vesícula), con inyección de medio de contraste hidrosoluble.
El siguiente paso es llevar a cabo la exploración de vía biliar mediante coledocotomía longitudinal anterior del colédoco supraduodenal, con la extensión necesaria para la extracción de las litiasis, en aquellos pacientes con coledocolitiasis no resuelta con CPRE. Se lleva a cabo una coledocoscopia con gastroscopio de 9,8mm (Olympus GIF-H 180®) a través del puerto paramediano izquierdo para la porción proximal del árbol biliar y a través del puerto subxifoideo para la distal. Se extraen las endoprótesis colocadas por CPRE a través de la coledocotomía, y se realiza la extracción activa de las litiasis bajo visión directa empleando cesta de Dormia, balones endoscópicos y graspers laparoscópicos, junto con irrigación copiosa con solución estéril. En pacientes con vesícula in situ, esta se utilizó como medio de tracción para una mejor exposición de la vía biliar, dejando la colecistectomía como paso final.
La anastomosis tiene lugar previa duodenotomía longitudinal (de longitud menor a la coledocotomía). Se utiliza la técnica de «triangulación» (en forma de diamante) de la anastomosis, mediante puntos simples y nudos extracorpóreos tipo Gea7 con sutura monofilamento absorbible 3-0 o 4-0 según el caso. El resultado final es una colédoco-duodeno anastomosis laterolateral en un plano y con un diámetro mínimo de 2cm. El diámetro de la anastomosis se calcula tomando como referencia el diámetro de 9,8mm del gastroscopio.
Terminada la anastomosis se realiza endoscopia digestiva transoral intraoperatoria con coledocoscopia para verificación del calibre de la CDAL y revisión de la estanqueidad mediante prueba hidroneumática8. Se coloca un drenaje cerrado en espacio hepatorrenal y cercano pero sin contacto con la anastomosis.
El inicio de dieta por vía oral se determina según la recuperación de la función intestinal. El drenaje se retira previo al alta hospitalaria. Realizamos un seguimiento a la semana postoperatoria, posteriormente al mes, 6 meses y, por último, citas anuales. Solicitamos endoscopia digestiva alta y perfil de enzimas hepáticas al mes postoperatorio y después anualmente.
Análisis estadísticoLos datos fueron recogidos en base de datos Microsoft Excel® 2010 (v14,0) y se analizaron con métodos de estadística descriptiva: medidas de tendencia central (media, mediana o moda) y de dispersión (desviación estándar, valores mínimos-máximos y rango intercuartílico), así como porcentajes.
Para la comparación entre los valores de bilirrubina directa, gammaglutamil transpeptidasa y fosfatasa alcalina, iniciales y de seguimiento, se utilizó la prueba de T para diferencia de medias, determinando p<0,05 como el nivel de significación estadística. Los datos se analizaron en SPSS v18,0 (SPSS, Inc., Chicago, IL, EE. UU.).
ResultadosSe incluyeron en el estudio un total de 19 pacientes sucesivos con diagnóstico de coledocolitiasis compleja, que requirieron CDAL laterolateral para la resolución de su dolencia biliar.
Se encontró un predominio de mujeres (n=15; 78,9%), con edad media avanzada (72,4±12 años) y con media de índice de masa corporal de 27,4±5kg/m2. En cuanto a la calificación del American Society of Anesthesiologists (ASA): 9 pacientes ASA II, 7 pacientes ASA III y 3 pacientes ASA IV. La comorbilidad más frecuente fue hipertensión arterial sistémica (n=11), seguida por diabetes mellitus (n=6). Se encontraron pacientes con antecedente de enfermedad vascular cerebral (n=1), cardiopatía isquémica (n=2), enfermedad pulmonar obstructiva crónica (n=1) y hepatopatía crónica (n=1).
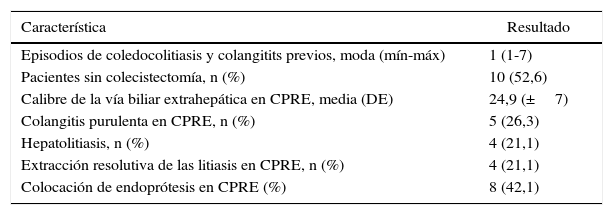
En cuanto al número de episodios previos de coledocolitiasis y/o colangitis todos los pacientes tuvieron al menos un episodio (mín-máx: 1-7). En 4 pacientes se logró la extracción de litos por CPRE, no obstante los pacientes tenían dilatación masiva de la vía biliar y colestasis persistente. Tres pacientes presentaron el diagnóstico endoscópico de divertículo yuxtapapilar y 9 se catalogaron como coledocolitiasis compleja la cual no resolvió con CPRE. Como casos especiales, en un paciente se encontró un lito gigante coraliforme en la confluencia de los conductos hepáticos; en otro se halló una fístula colecistoduodenal; y otro paciente con coledocolitiasis tenía antecedente de antrectomía con gastroyeyuno anastomosis por úlcera péptica perforada. El diámetro medio de la vía biliar extrahepática fue de 24,9±7mm por CPRE. El grupo de estudio tuvo un valor medio de albúmina prequirúrgica de 2,9±1g/dL. El resto de las características de la patología biliar se resumen en la tabla 1.
Características de la patología biliar de la población en estudio, valores preoperatorios
| Característica | Resultado |
|---|---|
| Episodios de coledocolitiasis y colangitits previos, moda (mín-máx) | 1 (1-7) |
| Pacientes sin colecistectomía, n (%) | 10 (52,6) |
| Calibre de la vía biliar extrahepática en CPRE, media (DE) | 24,9 (±7) |
| Colangitis purulenta en CPRE, n (%) | 5 (26,3) |
| Hepatolitiasis, n (%) | 4 (21,1) |
| Extracción resolutiva de las litiasis en CPRE, n (%) | 4 (21,1) |
| Colocación de endoprótesis en CPRE (%) | 8 (42,1) |
CPRE: colangiopancreatografía retrógrada endoscópica; DE: desviación estándar.
En todos los casos la coledocoscopia permitió el cálculo del calibre de la anastomosis y en ningún paciente resultó positiva la prueba de fuga hidroneumática.
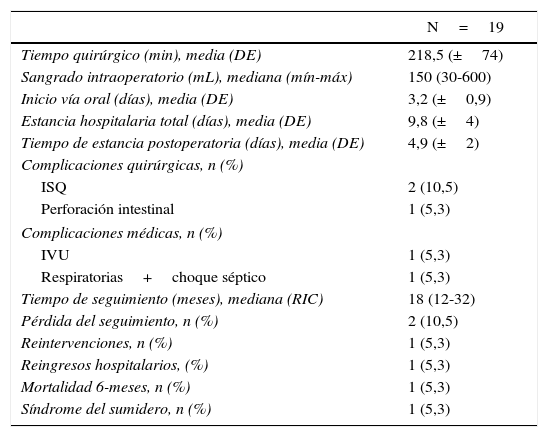
En 16 pacientes se encontraron adherencias firmes intraabdominales por antecedentes quirúrgicos. Ningún procedimiento se convirtió a cirugía abierta. Se registró un tiempo quirúrgico medio de 218±74min y un sangrado estimado mediano de 150mL (mín-máx: 30-600) (tabla 2). La media de inicio de vía oral fueron 3,2±1 días, el tiempo de estancia postoperatoria media fue de 4,9±2 días. Se registraron 3 complicaciones postquirúrgicas: 2 infecciones de sitio quirúrgico superficiales y una paciente con perforación intestinal inadvertida. La última paciente fue la única que requirió reintervención quirúrgica.
Resultados quirúrgicos inmediatos y de seguimiento en pacientes con CDAL
| N=19 | |
|---|---|
| Tiempo quirúrgico (min), media (DE) | 218,5 (±74) |
| Sangrado intraoperatorio (mL), mediana (mín-máx) | 150 (30-600) |
| Inicio vía oral (días), media (DE) | 3,2 (±0,9) |
| Estancia hospitalaria total (días), media (DE) | 9,8 (±4) |
| Tiempo de estancia postoperatoria (días), media (DE) | 4,9 (±2) |
| Complicaciones quirúrgicas, n (%) | |
| ISQ | 2 (10,5) |
| Perforación intestinal | 1 (5,3) |
| Complicaciones médicas, n (%) | |
| IVU | 1 (5,3) |
| Respiratorias+choque séptico | 1 (5,3) |
| Tiempo de seguimiento (meses), mediana (RIC) | 18 (12-32) |
| Pérdida del seguimiento, n (%) | 2 (10,5) |
| Reintervenciones, n (%) | 1 (5,3) |
| Reingresos hospitalarios, (%) | 1 (5,3) |
| Mortalidad 6-meses, n (%) | 1 (5,3) |
| Síndrome del sumidero, n (%) | 1 (5,3) |
DE: desviación estándar; ISQ: infección de sitio quirúrgico; IVU: infección vías urinarias; RIC: rango intercuartílico.
En el análisis del tiempo de seguimiento encontramos una mediana de 18 meses (rango intercuartílico: 12 a 32 meses). Solo 3 pacientes tuvieron seguimiento menor a un año (seguimiento de 6 meses) de los cuales 2 fueron pérdidas en el seguimiento y el paciente restante fue el último en operarse. Se tuvo un tiempo máximo de 60 meses de seguimiento en el primer paciente operado de la serie (ver tabla 2).
Se presentó un caso de síndrome de sumidero, 3 meses posteriores a la CDAL, que requirió reingreso hospitalario y tratamiento endoscópico (ampliación de esfinterotomía y lavado) el cual fue resolutivo. Tuvimos una defunción por choque séptico asociado a complicaciones respiratorias (neumonía intrahospitalaria), no relacionada con el procedimiento.
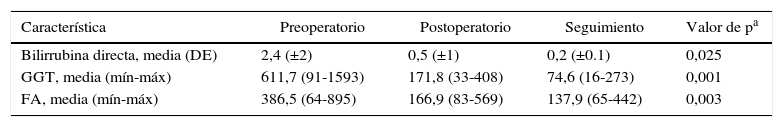
En la tabla 3 se resumen los valores hallados de bilirrubina directa, gammaglutamil transpeptidasa y fosfatasa alcalina. Encontramos una disminución significativa entre los valores iniciales y los valores en la última consulta de seguimiento: bilirrubina directa: 2,4 (±2) vs. 0,2 (±0,1), p=0,025; gammaglutamil transpeptidasa: 611,7 (91-1593) vs. 74,6 (16-273), p¿0,001; fosfatasa alcalina: 386,5 (64-895) vs. 137,9 (65-442), p=0,003.
Valores de enzimas hepáticas, prequirúrgicos, posquirúrgicas y seguimiento en consulta
| Característica | Preoperatorio | Postoperatorio | Seguimiento | Valor de pa |
|---|---|---|---|---|
| Bilirrubina directa, media (DE) | 2,4 (±2) | 0,5 (±1) | 0,2 (±0.1) | 0,025 |
| GGT, media (mín-máx) | 611,7 (91-1593) | 171,8 (33-408) | 74,6 (16-273) | 0,001 |
| FA, media (mín-máx) | 386,5 (64-895) | 166,9 (83-569) | 137,9 (65-442) | 0,003 |
DE: desviación estándar, GGT: gammaglutamil transpeptidasa, FA: fosfatasa alcalina
La endoscopia de seguimiento se realizó al mes y a los 12 meses posteriores a la CDAL. Todas las endoscopias reportaron anastomosis patente, con fácil acceso a la vía biliar (vía coledocoscopia transoral) y ausencia de síndrome del sumidero (excepto en el paciente previamente descrito).
DiscusiónA pesar de los avances en la terapéutica endoscópica y quirúrgica, existe un número de pacientes que requieren un procedimiento biliodigestivo permanente para tratar su enfermedad, si bien se requiere en un número reducido de casos (menor al 1% en nuestro hospital)4 es la única alternativa resolutiva2,3,9. Los datos reportados de CPRE no exitosa van del 4,4 al 10%3. En algunos casos la CPRE no es factible de realizar, como en casos de bypass gástrico en Y-de-Roux3. En nuestro hospital la gran mayoría de los pacientes con coledocolitiasis se logra resolver con endoscopia (CPRE), por lo que pocos pacientes requieren exploración laparoscópica de vía biliar. En pacientes que necesitan un procedimiento permanente se prefiere la CDAL.
Los procedimientos de derivación biliodigestivos por mínima invasión, incluida la CDAL, ofrecen varias ventajas: menor dolor postoperatorio, reducción en la estancia hospitalaria, menos complicaciones asociados a la herida, reducción en los costos de tratamiento, reintegración rápida a las actividades cotidianas y mejores resultados cosméticos4,10. Esto se refleja en menor morbimortalidad en comparación con procedimientos abiertos5.
Llevar a cabo la colecistectomía, exploración de vía biliar asistida con coledocoscopia y colédoco-duodeno anastomosis en el mismo tiempo quirúrgico laparoscópico se ha convertido en una alternativa atractiva a los procedimientos abiertos tradicionales, para este tipo de pacientes4,10.
Las principales complicaciones de la colédoco-duodeno anastomosis son: la colangitis recurrente, la estenosis de la anastomosis, la gastritis alcalina y el síndrome del sumidero2,3,11.
Consideramos un factor importante para el éxito de la CDAL el uso de coledocoscopia intraoperatoria ya que permite corroborar el adecuado diámetro de la anastomosis y su estanqueidad, con el objetivo de disminuir el número de complicaciones inmediatas y a largo plazo como fugas, fístulas y estenosis tempranas8.
Mucho se ha debatido en cuestión del reflujo del contenido duodenal y bacterobilia posteriores a la CDAL como factores predisponentes de la colangitis recurrente, no obstante, se considera que la colangitis recurrente es secundaria a estenosis de la anastomosis11. La incidencia de dicha complicación oscila entre el 3,11 y 4,2%2,12. Entre pacientes con colangitis recurrente, una tercera parte tiene síndrome del sumidero3. En nuestra serie no tenemos casos registrados de colangitis recurrente.
El síndrome del sumidero se debe a retención de detritus, partículas de alimento, bacterias o litos en la porción del colédoco distal a la CDAL, que predispone a episodios de colangitis recurrente y abscesos hepáticos. Aunque la incidencia real de este síndrome se desconoce, se reporta entre en el 0-9,6%1–3,13. Está descrito como tratamiento para el síndrome del sumidero realizar una esfinterotomía endoscópica amplia11. Consideramos un factor importante para la prevención de dicho síndrome realizar una esfinterotomía amplia al momento de la CPRE inicial o durante el procedimiento quirúrgico con una CPRE rendez-vous2,4.
Se debe tener en mente la posibilidad de coledocolitiasis recurrente en este tipo de pacientes, por lo que la CDAL facilita la reexploración endoscópica de la vía biliar, a diferencia de lo que ocurre con el cambio anatómico con una hepático-yeyuno anastomosis en Y-de-Roux.4 Otra ventaja de la CDAL es que se puede realizar con menor riesgo en pacientes con múltiples adherencias intraabdominales, a diferencia de la disección requerida para la Y-de-Roux4,10. Merece la pena destacar que el 84,2% de nuestros pacientes presentaron múltiples adherencias intraabdominales, por lo que la CDAL resultó un procedimiento rápido y técnicamente asequible.
Se considera que la CDAL, en pacientes ancianos de alto riesgo, brinda buenos resultados a largo plazo como procedimiento de drenaje biliar permanente, sobre todo en casos de coledocolitiasis compleja o colestasis persistente2.
La estenosis de la CDAL es una complicación descrita a largo plazo, hasta del 20% según Demirel et al14; en nuestra serie todos los pacientes cuentan con endoscopias de seguimiento (coledocoscopia transoral) que corroboran la permeabilidad de la anastomosis a través del tiempo, aspecto que gana relevancia al permitir acceso para una futura instrumentación endoscópica a través de dicha anastomosis de ser necesario.
Los principales factores que influyen de forma adversa en la mortalidad posterior a una CDAL son: edad avanzada, hipoalbuminemia, hiperbilirrubinemia, comorbilidades y la presencia de sepsis11. Los pacientes en nuestro estudio eran de edad avanzada (72,4±12 años), tenían múltiples comorbilidades, 10 pacientes estuvieron clasificados como ASA III-IV y tuvieron una albúmina preoperatoria de 2,9±1g/dL.
La primera serie de CDAL fue publicada por Tinoco et al.15 en 1999, la cual consistía en 25 pacientes, con tiempo quirúrgico de 115min y estancia hospitalaria de 4,2 días; 24 pacientes con excelentes resultados perioperatorios y una muerte por isquemia mesentérica. El estudio carece de seguimiento a largo plazo.
Chander et al.16 en 2011 publicaron sus resultados de CDAL en 10 años. El estudio incluyó a 27 pacientes, 21 mujeres, edad media de 45,7±13,5 años y diámetro de colédoco de 19,6±4,4mm. Tuvieron un tiempo quirúrgico de 156,3±25,4min, sangrado de 143,3±85,5mL, y estancia hospitalaria de 6,4±3,8 días. Reportan un seguimiento de 9 años, sin recurrencia de síntomas. La media de edad es menor a la de nuestros pacientes (45,7 vs. 72,4 años), nuestro tiempo quirúrgico es ligeramente mayor (218,5 vs. 156,3min), el sangrado estimado es similar (150 vs. 143,3ml), la estancia hospitalaria fue parecida en esta serie (6,4 vs. 4,9 días). A pesar de estas diferencias, la resolución de la patología biliar se consiguió en nuestra serie con buenos resultados a corto y largo plazo.
Se consideran factores críticos para el éxito del procedimiento un adecuado entrenamiento en técnicas laparoscópicas y endoscópicas avanzadas, sobre todo en las técnicas de sutura laparoscópica2,3,10. Nuestro hospital tiene el objetivo de ser referencia nacional para procedimientos hepatobiliares avanzados mediante el desarrollo y entrenamiento en técnicas híbridas laparoendoscópicas.
Por lo que podemos concluir que la colédoco-duodeno anastomosis representa una técnica segura y eficaz, para el tratamiento de la coledocolitiasis compleja que requiere un procedimiento de derivación permanente, en pacientes seleccionados (pacientes con múltiples intentos de CPRE no resolutiva, dilatación masiva de vía biliar con colestasis persistente, pacientes de edad avanzada, con múltiples comorbilidades y con presencia de adherencias intraabdominales). El avance de las técnicas híbridas laparoendoscópicas mediante la exploración de vía biliar asistida por coledocoscopia y colédoco-duodenostomía laterolateral permite extender los beneficios de la mínima invasión en casos complejos como los descritos.
FinanciaciónNo se recibió ningún tipo de financiación para la realización de este estudio.
AutoríaAdolfo Cuendis-Velázquez: diseño del estudio, análisis e interpretación de los resultados, redacción del artículo, revisión crítica y aprobación de la versión final.
Mario E. Trejo-Ávila: diseño del estudio, adquisición y recogida de datos, análisis e interpretación de los resultados, redacción del artículo, revisión crítica y aprobación de la versión final.
Enrique Rosales-Castañeda: adquisición y recogida de datos, análisis e interpretación de los resultados, redacción del artículo.
Eduardo Cárdenas-Lailson: diseño del estudio, análisis e interpretación de los resultados, revisión crítica y aprobación de la versión final.
Sujey Romero-Loera: diseño del estudio, análisis e interpretación de los resultados, revisión crítica y aprobación de la versión final.
Martin E. Rojano-Rodríguez: diseño del estudio, análisis e interpretación de los resultados, revisión crítica y aprobación de la versión final.
Carlos A. Sanjuan-Martínez: diseño del estudio, análisis e interpretación de los resultados, revisión crítica y aprobación de la versión final.
Mucio Moreno-Portillo: diseño del estudio, análisis e interpretación de los resultados, revisión crítica y aprobación de la versión final.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A todo el equipo quirúrgico del Hospital GEA.