La revascularización quirúrgica en pacientes con enfermedad coronaria y disfunción ventricular es clara en las guías clínicas. Cuando la disfunción es severa, los pacientes afrontan un riesgo quirúrgico elevado. Pretendemos conocer el beneficio obtenido a medio plazo por los pacientes revascularizados quirúrgicamente con disfunción severa.
MétodosAnálisis retrospectivo y descriptivo de 34 pacientes con revascularización quirúrgica y disfunción ventricular <35% operados entre 2011 y 2015.
ResultadosEl grupo mostraba: edad media de 67,1±9 años; el 11,8% eran mujeres, con una fracción de eyección (FEVI) media de 30,2±4% (mediana 30); con 2,91 puentes/paciente; el 8,8% eran emergentes; el 2,9% eran reoperados; el 44,1% tenían balón de contrapulsación preoperatorio; con EuroSCORE-Logístico: 10,9±8,2 (mediana 9) y EuroSCORE-II: 5,5±3,9 (mediana 4,38). Un 88,2% se realizó sin circulación extracorpórea. La mortalidad observada fue de 4 pacientes (11,8%). El seguimiento medio fue de 33,1±20,5 meses (mediana 41,66). La supervivencia a 4 años es de 96,7% (29/30); falleció solo un paciente a los 2meses de la cirugía. La FEVI media ascendió a 39,1%±7,2% (mediana 37) (p significativa). La evolución de la angina fue: angina precirugía: I-II (30%); III (60%) y IV (6,7%); angina en el seguimiento: I-II (96,7%); III (0%) y IV (0%) (p significativa). La disnea evolucionó de forma favorable: precirugía: I-II (50%); III (36,7%) y IV (10%) y disnea en seguimiento: I-II (96,7%); III (0%) y IV (0%) (p significativa).
ConclusionesLos resultados a medio plazo son buenos, con supervivencia excelente y mejoría clínica y de la calidad de vida.
Surgical revascularisation in patients with coronary artery disease and ventricular dysfunction is clearly set out in clinical guidelines. Patients face a high surgical risk when dysfunction is severe. An attempt is made to determine the benefit, in the medium term, of surgically revascularised patients with severe dysfunction.
MethodsA retrospective and descriptive analysis was conducted on 34 patients with surgical revascularisation and ventricular dysfunction (<35%) operated between 2011 and 2015.
ResultsThe group showed: mean age 67.1±9 years; 11.8% women; mean left ventricle ejection fraction (LVEF) 30.2%±4% (median 30); 2.91 bypass/patient; 8.8% emergent; 2.9% re-operation; 44.1% preoperatively counter-pulsation balloon; EuroSCORE-Logistic 10.9±8.2 (median 9) and EuroSCORE-II: 5.5±3.9 (median 4,38). The large majority (88.2%) was performed without cardiopulmonary bypass. There were 4 (11.8%) patient deaths. Mean follow-up was 33.1±20.5 months (median 41.66 months). The 4-year survival was 96.7% (29/30), and only one patient died at 2months after surgery. The mean LVEF increased to 39.1%±7.2% (median 37), which was significant. The progression of the angina was: angina before surgery: I-II (30%), III (60%), and IV (6.7%), and angina during follow-up: I-II (96.7%), III (0%), and IV (0%), which was significant. Dyspnoea evolved favourably: pre-surgery: I-II (50%), III (36.7%), and IV (10%), and dyspnoea during follow-up: I-II (96.7%), III (0%), and IV (0%) (which was significant).
ConclusionsThe medium-term results of surgically revascularised patients with severe dysfunction are good, with excellent survival and a clinical and quality of life improvement.
La cardiopatía isquémica es la causa más común de insuficiencia cardiaca con baja fracción de eyección1,2. El tratamiento médico óptimo (TMO) ha mejorado la supervivencia y la calidad de vida1,3, pero parece claro que la cirugía de revascularización miocárdica (CRvM) aporta un beneficio para estos pacientes4. El ensayo STICH4, único estudio prospectivo aleatorizado que ha investigado el efecto de la terapia médica adecuada junto con la CRvM en pacientes con fracción de eyección severamente deprimida, ≤ 35% arrojó unos resultados que avalan la CRvM en estos pacientes. En este ensayo, que comparaba el TMO con la CRvM+TMO —aunque el fallecimiento por cualquier causa en el grupo CRvM+TMO fue menor que en TMO aislado, que era el endpoint primario—, no se observaron diferencias significativas. Sin embargo, en los endpoints secundarios, como era la mortalidad por causa cardiovascular y el combinado de mortalidad por cualquier causa más hospitalización por fallo cardiaco, el grupo de CRvM presentaba tasas significativamente inferiores. Un estudio de los mismos autores5, con análisis de propensión de riesgo pareado y ajustado al riesgo, señala que la supervivencia a 10años de los pacientes con disfunción ventricular con CRvM frente a TMO es superior, lo que confirma los datos apuntados por el ensayo STICH. Las guías de práctica clínica europeas para revascularización miocárdica6 contemplan estos estudios y señalan que la revascularización miocárdica tiene indicación clase I en pacientes con disfunción ventricular (fracción de eyección ≤ 35%), más enfermedad de tronco coronario, o equivalente de tronco coronario o enfermedad de 3vasos con lesión significativa en descendente anterior, independientemente de la viabilidad miocárdica, pues en el ensayo STICH se refleja una falta de correlación entre el estado de la viabilidad miocárdica y el benefico de CRvM: son más determinantes en la supervivencia las comorbilidades de los pacientes y el grado de remodelado ventricular1,4 que la viabilidad.
Una vez que sabemos que la CRvM en estos pacientes es beneficiosa, hay que considerar que son pacientes con elevado riesgo quirúrgico, pues la disfunción ventricular es uno de los principales condicionantes para la cirugía y estos pacientes presentan muchas comorbilidades. En los estudios internacionales parece demostrado que el beneficio compensa el riesgo, pero en nuestro medio tenemos que evaluarlo, por eso pretendemos conocer el beneficio obtenido a medio plazo por los pacientes revascularizados quirúrgicamente con disfunción severa en nuestro medio.
MétodosSe ha llevado a cabo un análisis retrospectivo y descriptivo de 34 pacientes con revascularización quirúrgica y disfunción ventricular severa (<35%) operados en el Hospital Universitario Central de Asturias entre enero de 2011 y diciembre de 2015. Durante este periodo de tiempo se han realizado gran número de procedimientos de revascularización quirúrgica en este centro. No obstante, muchos datos se han perdido, lamentablemente, en un cambio de base de datos. El número de pacientes con disfunción ventricular y enfermedad coronaria operados en este centro, con toda probabilidad, es superior a los 34 pacientes recogidos. La rigurosidad de nuestro grupo en incluir solo los pacientes de los que se tenían recogidas todas las variables preoperatorias y de seguimiento ha sido la razón fundamental de no disponer de un mayor tamaño muestral.
Indicación de cirugíaLa indicación de cirugía se ha basado en las recomendaciones de las guías de revascularización miocárdica 2014 ESC/EACTS6, en las que la revascularización miocárdica quirúrgica tiene indicación clase I en pacientes con disfunción ventricular (fracción de eyección ≤ 35%) con enfermedad de tronco coronario, equivalente de tronco coronario y enfermedad de 3vasos con lesión significativa en descendente anterior, independientemente de la viabilidad miocárdica. La sintomatología para disnea y angina se ha analizado de forma independiente. Un 30% de los pacientes se encontraban en grado funcional para disnea según la New York Heart Association (NYHA) I-II y un 50% de los pacientes se encontraban en clase funcional para angina según la Canadian Cardiovascular Society (CCS) I-II. Son porcentajes importantes pero, al realizar un análisis independiente de las variables, no reflejamos el grado funcional para los 2síntomas de forma simultánea. Se da la circunstancia de que muchos pacientes con grado funcional NYHA I-II presentaban angina CCS II, III o IV, y viceversa: pacientes con angina CCS I-II presentaban disnea NYHA II, III o IV. En un porcentaje bajo (5,8%) se realizó un test de viabilidad con resonancia magnética. Fue el examen minucioso con ecocardiografía de anormalidades regionales y grosor ventricular la principal valoración prequirúrgica de la situación miocárdica.
Técnica quirúrgicaLas derivaciones aortocoronarias se han realizado con circulación extracorpórea (CEC) (cardio artery bypass grafting [CABG]) y sin ella (off pump cardio artery bypass [OPCAB]) por decisión individual del cirujano. La parada cardiaca en CABG ha sido inducida por cardioplejía cristaloide Celsior© (Genzyme Corp., Boston, MA, EE. UU.) por vía anterógrada y retrógrada. Las anastomosis proximales se han hecho durante el pinzamiento aórtico. Para las revascularizaciones sin CEC se ha utilizado el estabilizador CTS-MV© (CardioThoracic System, Maquet, Rastatt, Alemania) y el posicionador cardíaco Xpose 3© (Maquet, Rastatt, Alemania), sin pinzamiento lateral de aorta ascendente mediante Heartstring III Proximal Seal System© (Maquet, Rastatt, Alemania). Solo se ha recogido pacientes con enfermedad coronaria y disfunción ventricular, quedando excluidos los pacientes con enfermedad valvular estructural concomitante y los pacientes con insuficiencia mitral funcional superior a grado II. La mortalidad se ha definido como la acontecida en los 30 días siguientes a la cirugía.
SeguimientoEl seguimiento se ha realizado en consulta a 1, 6 y 12 meses. No todas las revisiones han sido en el mismo hospital, pues también se han realizado en sus áreas de salud, con posterior recogida de información. La ecocardiografía de control tuvo lugar aproximadamente al año de la intervención y en función de su evolución clínica.
Análisis estadísticoEl análisis descriptivo de los datos se expresó mediante media±desviación estándar para las variables continuas y mediante frecuencias (porcentajes) para las no continuas. Se utilizó el test χ2 para las porcentajes y el de Wilcoxon (U de Mann-Whitney) para variables continuas no paramétricas. Para el análisis estadístico se usó SPSS Statistics for Windows versión 17.0 (SPSS, Inc, Chicago,IL, EE. UU.) y una p<0,05 (asumiendo bilateralidad) se consideró significativa estadísticamente.
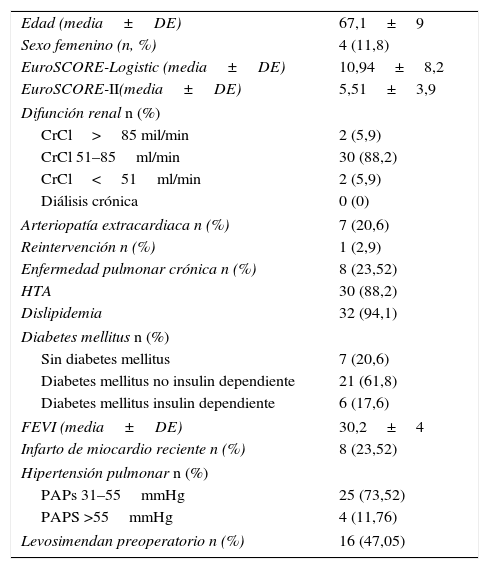
ResultadosLas características basales de los pacientes se muestran en la tabla 1. La edad media fue de 67,1±9 años, con un EuroSCORE-Logistic de 10,94±8,2 (mediana 9) y un EuroSCORE-II de 5,51±3,9 (mediana 4,38). El porcentaje de hipertensos, dislipidémicos y con diabetes mellitus es bastante elevado (88,2; 94,1 y 79,4%, respectivamente). La FEVI media es severamente deprimida (30,2±4%) y se utilizó levosimendan preoperatorio (47,5%) y balón de contrapulsación preoperatorio (44,1%) para optimizar a los pacientes antes de la cirugía.
Variables clínicas de los pacientes
| Edad (media±DE) | 67,1±9 |
| Sexo femenino (n, %) | 4 (11,8) |
| EuroSCORE-Logistic (media±DE) | 10,94±8,2 |
| EuroSCORE-II(media±DE) | 5,51±3,9 |
| Difunción renal n (%) | |
| CrCl>85 mil/min | 2 (5,9) |
| CrCl 51–85ml/min | 30 (88,2) |
| CrCl<51ml/min | 2 (5,9) |
| Diálisis crónica | 0 (0) |
| Arteriopatía extracardiaca n (%) | 7 (20,6) |
| Reintervención n (%) | 1 (2,9) |
| Enfermedad pulmonar crónica n (%) | 8 (23,52) |
| HTA | 30 (88,2) |
| Dislipidemia | 32 (94,1) |
| Diabetes mellitus n (%) | |
| Sin diabetes mellitus | 7 (20,6) |
| Diabetes mellitus no insulin dependiente | 21 (61,8) |
| Diabetes mellitus insulin dependiente | 6 (17,6) |
| FEVI (media±DE) | 30,2±4 |
| Infarto de miocardio reciente n (%) | 8 (23,52) |
| Hipertensión pulmonar n (%) | |
| PAPs 31–55mmHg | 25 (73,52) |
| PAPS >55mmHg | 4 (11,76) |
| Levosimendan preoperatorio n (%) | 16 (47,05) |
CrCl: aclaramiento de creatinina; DE: desviación estándar; EuroSCORE: European System for Cardiac Operative Risk Evaluation; FEVI: fracción de eyección del ventrículo izquierdo; HTA: hipertensión arterial; n: número de pacientes; PAPs: presión arterial pulmonar sistólica.
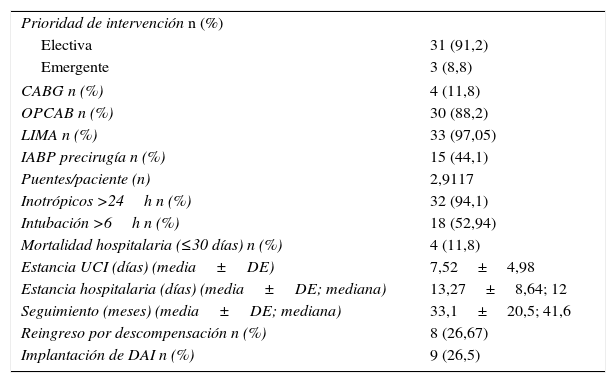
Las variables perioperatorias y de seguimiento las observamos en la tabla 2. La mayor parte de los pacientes fueron intervenidos de forma electiva (91,2%) con un porcentaje muy superior de cirugía sin CEC (OPCAB 88,2 vs. CABG 11,8%). Los puentes por paciente fueron 2,9117, con lo que se aplicó revascularización completa a un número elevado de pacientes.
Variables perioperatorias y seguimiento
| Prioridad de intervención n (%) | |
| Electiva | 31 (91,2) |
| Emergente | 3 (8,8) |
| CABG n (%) | 4 (11,8) |
| OPCAB n (%) | 30 (88,2) |
| LIMA n (%) | 33 (97,05) |
| IABP precirugía n (%) | 15 (44,1) |
| Puentes/paciente (n) | 2,9117 |
| Inotrópicos >24h n (%) | 32 (94,1) |
| Intubación >6h n (%) | 18 (52,94) |
| Mortalidad hospitalaria (≤30 días) n (%) | 4 (11,8) |
| Estancia UCI (días) (media±DE) | 7,52±4,98 |
| Estancia hospitalaria (días) (media±DE; mediana) | 13,27±8,64; 12 |
| Seguimiento (meses) (media±DE; mediana) | 33,1±20,5; 41,6 |
| Reingreso por descompensación n (%) | 8 (26,67) |
| Implantación de DAI n (%) | 9 (26,5) |
CABG: cardio artery bypass grafting; DAI: desfibrilador autoimplantable; IABP: intraortic ballon pump; LIMA: left internal mamary artery; OPCAB: off pump cardio artery bypass; UCI: unidad de cuidados intensivos.
La mortalidad observada (≤30 días) fue de 11,8% (4 pacientes); fueron dados de alta el 88,2% con una estancia media de 13,27±8,64 días (mediana 12). De los 4pacientes, 3 fallecieron por shock cardiogénico y uno por fallo multiorgánico. Este paciente tuvo que ser reoperado por sangrado en el postoperatorio inmediato, única complicación mayor posquirúrgica de toda la serie.
El seguimiento medio de los 30 pacientes restantes fue de 33,1±20,5 meses (mediana de 41,6). Durante el seguimiento reingresaron por descompensación cardiaca 8 pacientes (26,67%), debido principalmente a infección respiratoria y a episodios de fibrilación auricular paroxística. Un 26,5% (9 pacientes) recibieron un desfibrilador autoimplantable en el seguimiento por cumplir los criterios de prevención.
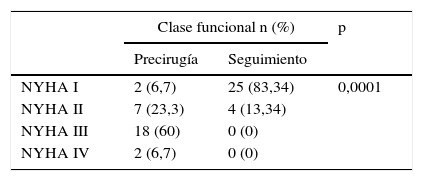
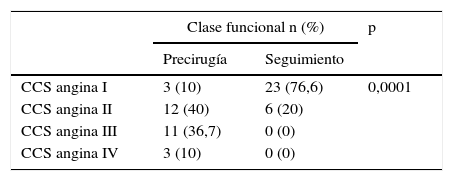
La evolución de la disnea y de la angina se presenta en las tablas 3 y 4 con una mejoría de los síntomas estadísticamente significativa (p<0,0001). El 66,7% de los pacientes se encontraban en grado funcional III y IV de la NYHA precirugía, mientras en el seguimiento el 96,7% estaban en grado funcional I-II de la NYHA. Con la angina sucede algo parecido, el 46,7% se encontraban en clase funcional CCS III y IV, con evolución a un mejor grado funcional durante el seguimiento: observamos que el 96,7% de los pacientes se encontraban en grado CCS I-II para angina.
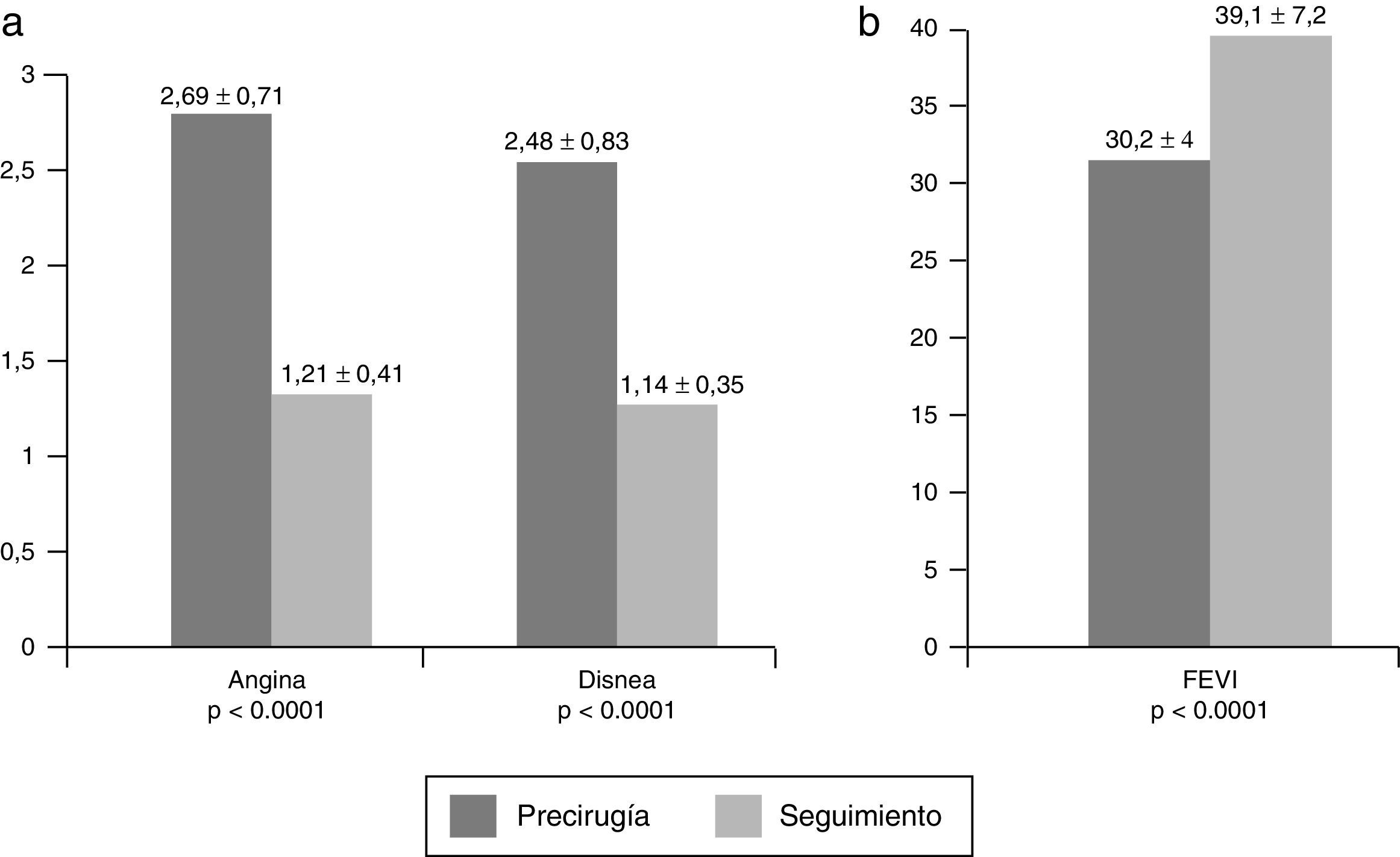
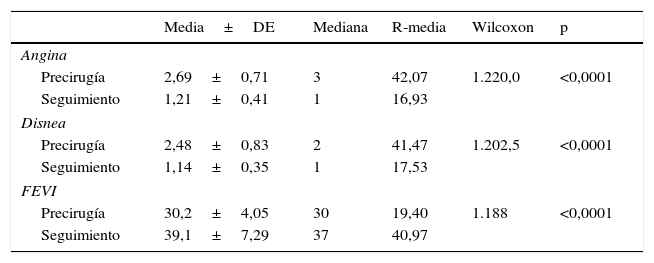
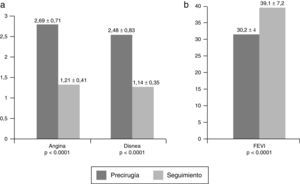
La tabla 5 y la figura 1 muestran esa misma evolución de grado funcional para angina y disnea, pero considerando las variables de forma continua, y no en proporciones: el grado medio de disnea pasa de 2,48±0,83 a 1,14±0,35 (mediana 2 a mediana 1) (p<0,0001) y el grado medio de angina de 2,69±0,71 a 1,21±0,41 (mediana 3 a mediana 1) (p<0,0001). La mejoría de la FEVI también se observa en la tabla 5 y la figura 1: sube de 30,2±4,05 a 39,1±7,29 (mediana 30 a mediana 37) (p<0,0001).
Evolución de angina, disnea y FEVI
| Media±DE | Mediana | R-media | Wilcoxon | p | |
|---|---|---|---|---|---|
| Angina | |||||
| Precirugía | 2,69±0,71 | 3 | 42,07 | 1.220,0 | <0,0001 |
| Seguimiento | 1,21±0,41 | 1 | 16,93 | ||
| Disnea | |||||
| Precirugía | 2,48±0,83 | 2 | 41,47 | 1.202,5 | <0,0001 |
| Seguimiento | 1,14±0,35 | 1 | 17,53 | ||
| FEVI | |||||
| Precirugía | 30,2±4,05 | 30 | 19,40 | 1.188 | <0,0001 |
| Seguimiento | 39,1±7,29 | 37 | 40,97 | ||
Evolución de la angina, disnea y FEVI considerándolas variables continuas aplicando test de Wilcoxon (U de Mann-Whitney) para variables no paramétricas.
DE: desviación estándar; FEVI: fracción de eyección del ventrículo izquierdo; p: nivel de significación (asumiendo 2colas).
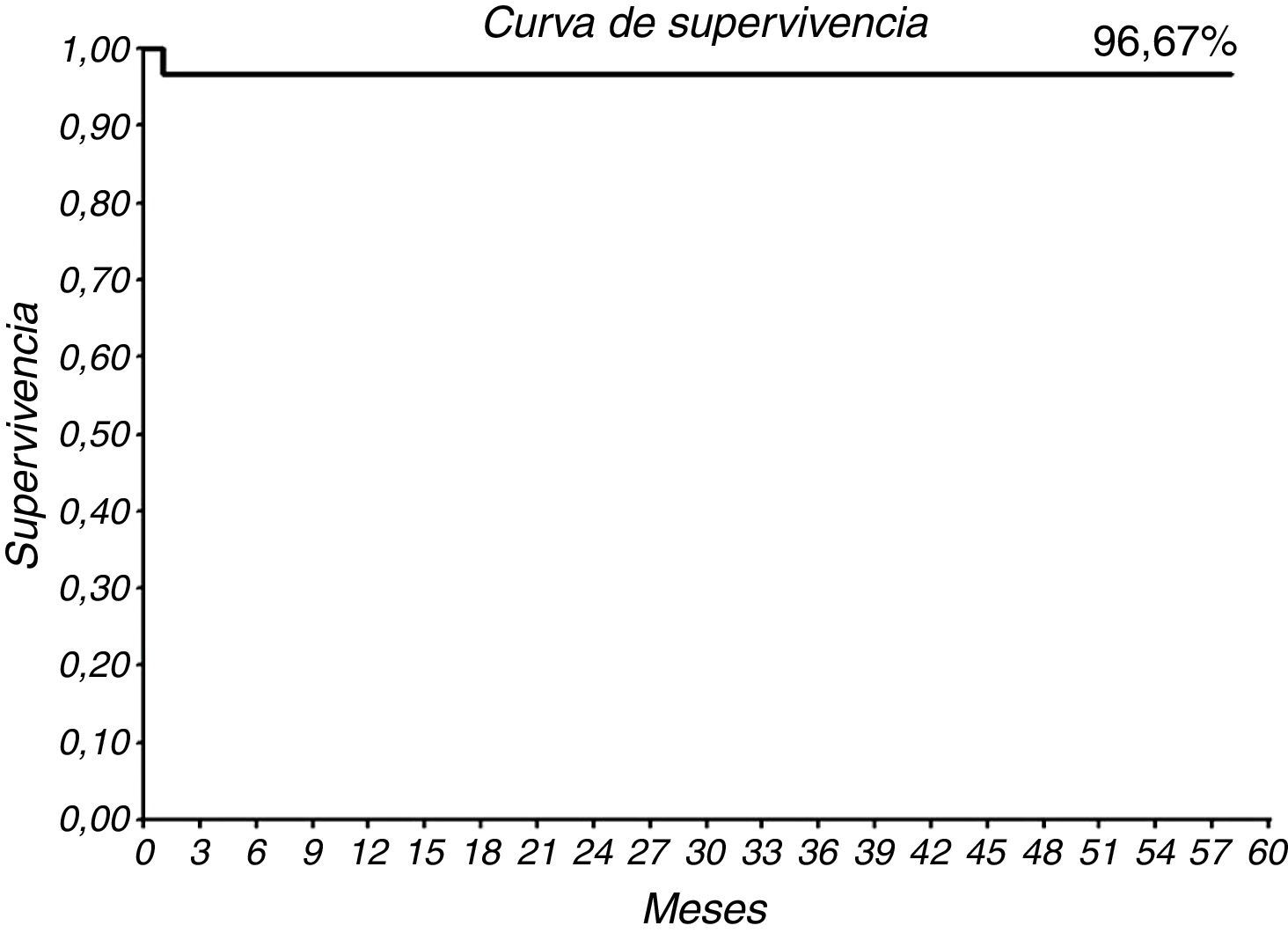
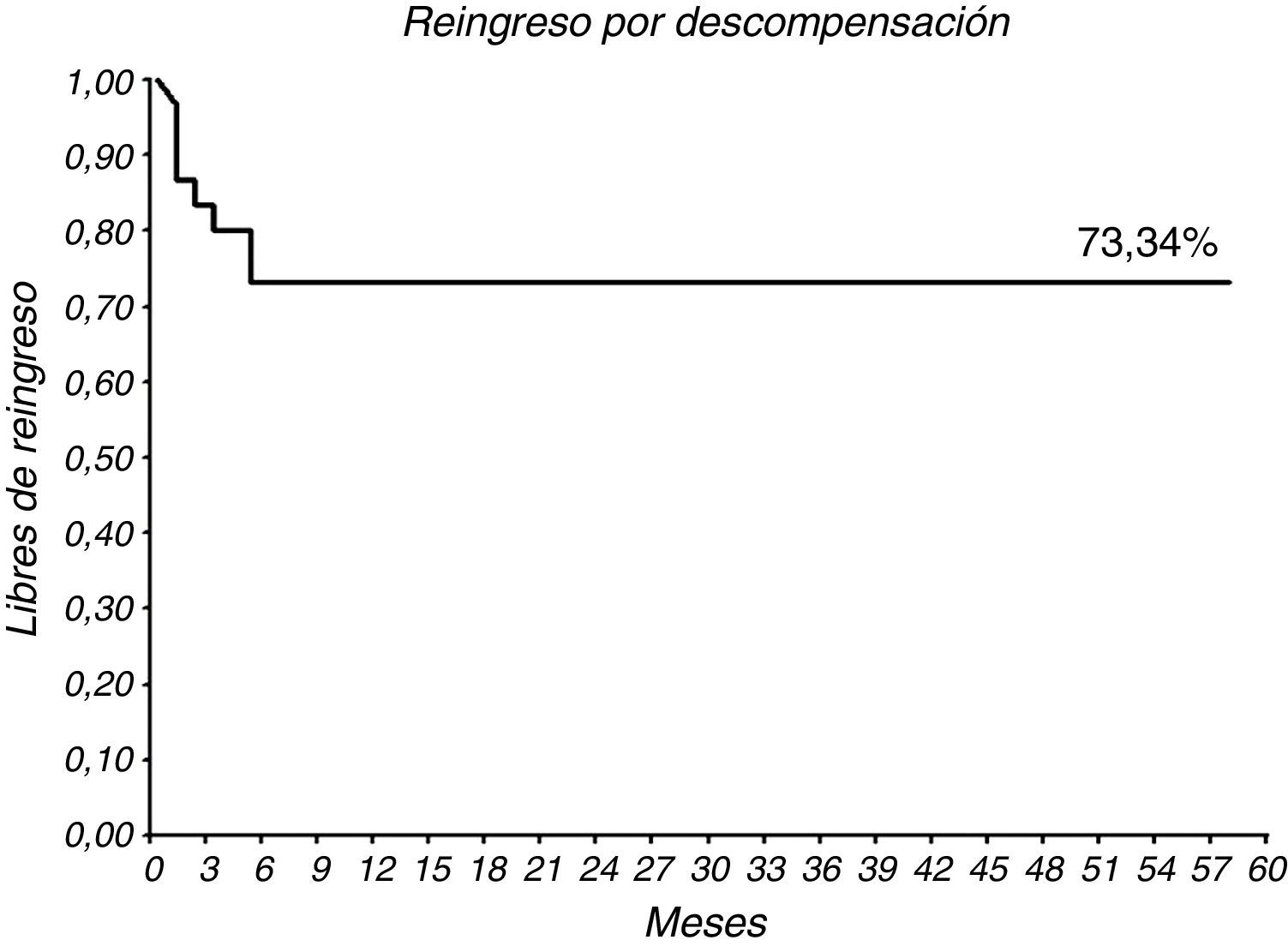
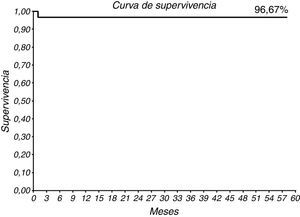
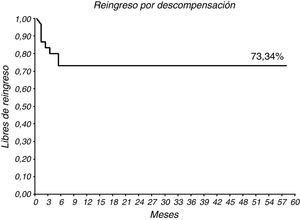
Durante el seguimiento, solo uno de los pacientes falleció a los 1,2 meses por shock cardiogénico. El grupo presentó una supervivencia a casi 5 años del 96,67% (29/30) (figs. 2 y 3). La tasa de reingresos por fallo cardiaco durante el seguimiento fue de 8 pacientes (26,67%) y se mantiene libre de reingresos el 73,34% (22/30) a casi 5 años (figs. 4 y 5).
Los pacientes con disfunción ventricular severa por enfermedad coronaria tienen un importante beneficio solo con el TMO del fallo cardiaco1,3,7. El beneficio de estos pacientes se ve incrementado con la revascularización quirúrgica miocárdica4,5, hecho establecido por el ensayo STICH (prospectivo, multicéntrico aleatorizado) y reflejado en las guías de revascularización miocárdica6. En este ensayo, si bien la supervivencia de los pacientes con cirugía de revascularización es mejor que con solo tratamiento médico, la diferencia no es estadísticamente significativa. Sin embargo, se observaron otros beneficios secundarios como la menor mortalidad por causa cardiovascular y la menor hospitalización por fallo cardiaco4. Velazquez et al. continuaron con el ensayo STICH, realizaron un análisis de propensión pareado ajustado al riesgo y observaron que la cirugía de revascularización miocárdica ofrece una mejor supervivencia frente al tratamiento médico a 10 años en los pacientes con disfunción ventricular severa y enfermedad coronaria5.
El planteamiento de la CRvM en estos pacientes puede ser complicado en ocasiones pues, aun conociendo con claridad el beneficio, son pacientes de alto riesgo quirúrgico con gran número de factores de riesgo. Nuestra serie tiene porcentajes elevados de hipertensos, dislipidémicos y de diabetes mellitus (88,2; 94,1 y 79,4%, respectivamente) y superiores a los de la rama quirúrgica del ensayo STICH (hipertensos 59%, dislipidemia 59% y diabéticos 39%)4. La mortalidad observada (≤30 días) en nuestra serie fue de 11,8% (4 pacientes), superior a la esperada por el EuroSCORE-II (5,51±3,9) e incluso a la de EuroSCORE-Logistic (10,94±8,2), que tiende a sobrestimar la mortalidad. Las razones hay que buscarlas en dos posibles causas: 1) metodológica, pues el tamaño muestral es pequeño; 2) las defunciones se produjeron en dospacientes revascularizados con cirugía con CEC y en dos sin CEC, en su totalidad en el año 2011, momento en el que la utilización de balón de contrapulsación preoperatorio (44,1%) y de levosimendan preoperatorio (47,5%) no estaba protocolizado. Estos procedimientos se han utilizado en aproximadamente la mitad de los pacientes, sobre todo en los años más recientes, periodo en el que hemos observado la mayor parte de los beneficios. Otros estudios similares al nuestro muestran una mortalidad a 30 días que oscila entre el 4 y el 9%: Liu et al.8 (7%); Masoumi et al.9 (6,45%); Kunadian et al.10 (5,42%); Attaran et al.11 (7,8%) y Emmert et al.12 (8,8%). Son mortalidades altas, por lo que es importante valorar bien el beneficio que se puede aportar con la CRvM. No obstante, hay que resaltar que el estudio cuenta con un número pequeño de pacientes, por lo que la aparición de un evento incrementa los porcentajes de forma notable.
El elevado riesgo quirúrgico nos hace adoptar estrategias de revascularización como la cirugía coronaria sin CEC (OPCAB 88,2 vs. CABG 11,8% en nuestra serie). No hay ningún estudio aleatorizado que demuestre un beneficio de OPCAB frente a CABG en los pacientes con disfunción ventricular, pero Jarral et al.13 sí señalan que hay una limitada evidencia que asocia la técnica OPCAB con una reducción de la mortalidad a corto plazo en pacientes con disfunción ventricular. Uno de los riesgos de la técnica OPCAB es la no realización de una revascularización coronaria completa. En nuestra revisión se han realizado 2,91 puentes por paciente, con lo que en la mayor parte de los casos se ha conseguido revascularizar los 3territorios. Junto con la cirugía OPCAB, entre nuestras estrategias está la utilización de balón de contrapulsación precirugía (44,1%) (colocación en el quirófano) y la administración de levosimendan (47,5%) desde el día previo a la intervención. Estos dos tratamientos, que se han instaurado de forma regular, aunque no desde el inicio, han permitido una mejor manipulación cardiaca y proporcionar una revascularización más completa.
A pesar de la mortalidad algo más elevada y de una estancia hospitalaria más prolongada (13,27±8,64 días, mediana 12), los beneficios parece que compensan los riesgos. Nuestra supervivencia a 58 meses es del 96,67% (figs. 2 y 3), solo un paciente falleció a los 1,2 meses por shock cardiogénico. En comparación con la supervivencia a 5 años en otros estudios como Velazquez et al.4 (72%); Velazquez et al.5 (60%) y Liu et al.8 (66%) nuestra serie muestra una supervivencia libre de mortalidad por cualquier causa excelente. Así mismo, la supervivencia libre de reingreso por fallo cardiaco a 58 meses es del 73,34% (figs. 4 y 5), son datos buenos que además suponen una reducción del gasto hospitalario por reingreso.
Los beneficios de la CRvM en los pacientes con fracción de eyección severamente deprimida no son solo en supervivencia, Mark et al.14 utiliza el Kansas City Cardiomyopathy Questionnaire para reflejar una mejoría muy importante de los síntomas y de la calidad de vida con revascularización quirúrgica. Nosotros no hemos utilizado un cuestionario de calidad de vida, pero hemos observado una gran mejoría en los síntomas. El grado funcional precirugía para disnea era NYHA I (6,7%), II (23,3%), III (60%) y IV (6,7%). Si lo comparamos con los porcentajes obtenidos por Velazquez et al.4: NYHA I (11%), II (52%), III (34%) y IV (3%) tenemos un porcentaje mayor de pacientes en grado funcional III de la NYHA. Durante el seguimiento, los grados funcionales cambiaron de forma muy positiva, con NYHA I (83,34%), II (13,34%), III (0%) y IV (0%). La mayor parte de los pacientes están en grado I-II. Esto no quiere decir que se haya recuperado su función cardiaca, pero sí traduce que pueden realizar una vida casi normal. Los pacientes mantienen un grado de disfunción ventricular. La FEVI en el seguimiento fue 39,1±7,29% (mediana 37). El incremento respecto a la FEVI precirugía (30,2±4,05%, mediana 30) es significativo (p<0,0001), pero es un hecho lógico que, aunque el incremento sea significativo, ningún paciente va a recuperar una función normal.
Los síntomas por angina en nuestro estudio se distribuyeron como angina precirugía CCS I (10%), II (40%), III (36,7%) y IV (10%): el grueso del conjunto presenta un grado funcional para angina II-III, con peor grado funcional para angina que la serie del ensayo STICH por Velazquez et al.4: CCS I (52%), II (43%), III (4%) y IV (1%) donde predomina el grado CCS I-II. Estos síntomas también evolucionaron de forma muy positiva: en el seguimiento encontramos un grado funcional para angina CCS: I (76,6%), II (20%), III (0%) y IV (0%). Como hemos reflejado antes, no hemos utilizado ningún cuestionario de calidad de vida, pero la información que transmiten los pacientes en las revisiones es de una gran mejoría con respecto a la situación previa.
ConclusionesLa revascularización miocárdica quirúrgica en pacientes con enfermedad coronaria con disfunción ventricular severa tiene un riesgo quirúrgico elevado, con una mortalidad perioperatoria importante. La utilización de cirugía coronaria sin CEC junto con el balón de contrapulsación preoperatorio y la administración de levosimendan preoperatoria permite una revascularización lo más completa posible y tiene su reflejo en los posteriores resultados. Superada la fase inicial, nuestra revisión muestra un resultado, a medio plazo, bueno en cuanto al reingreso por fallo cardiaco y muy bueno en supervivencia. Así mismo, la mejoría de los síntomas por disnea y angina es muy importante, así como la de calidad de vida transmitida por los pacientes.
LimitacionesEntre las limitaciones de este estudio está su carácter retrospectivo y descriptivo, pero la más importante es su tamaño muestral reducido. Los beneficios de la revascularización miocárdica en pacientes con disfunción ventricular severa ya han sido demostrados, no ha sido este el objetivo de este estudio pero sí nos ha servido como herramienta para evaluar los resultados en nuestro medio. Un estudio de mayor tamaño deberá realizarse para consolidar los resultados obtenidos.
Responsabilidades éticasProtección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.