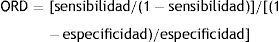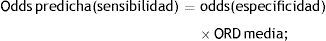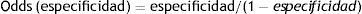Evaluar en términos de coste, resultado e impacto económico el uso de un glucómetro para la monitorización ambulatoria de la glucosa capilar (MAGC), con detector de tendencias glucémicas, comparado con otro que carezca de esta herramienta, para la prevención de hipoglucemias graves (HG) en población con diabetes tipo 1 (DM1) y tipo 2 (DM2) en tratamiento con insulina.
Material y métodosSe ha realizado un modelo de análisis a corto plazo a partir de datos recogidos de la literatura. En el análisis de costes e impacto económico se ha asumido que el coste de los medidores y sus correspondientes tiras son idénticos entre las alternativas, incluyendo solo el coste directo derivado del evento de hipoglucemia grave causado por un mal control metabólico.
ResultadosEl sistema de MAGC muestra bajos valores de sensibilidad y valores predictivos positivos, y altos valores de especificidad y valores predictivos negativos. Con un riesgo basal de HG en torno al 9% para población DM1 y DM2 en tratamiento con insulina y 17% para población con DM1<17 años, el algoritmo con detector de tendencias podría evitar entre el 20 y 35% de las hipoglucemias graves, suponiendo un potencial ahorro de costes por paciente de entre 12 y 39 euros, respectivamente. Asimismo, supondría un ahorro potencial en torno a 7,7 millones de euros para el Sistema Nacional de Salud (SNS) en el análisis basal, asumiendo una tasa de incidencia de un evento de HG por paciente/año.
ConclusionesEl modelo estima que el sistema de MAGC con detector de tendencias es efectivo y puede ahorrar costes para el SNS respecto a un sistema de MAGC tradicional. Sin embargo, en el caso de las hipoglucemias graves se hace necesario contar con datos empíricos para poder afirmar dicha conclusión.
To estimate the cost, outcome and economic impact, of the use of a Blood Glucose Monitoring System (BGMS) with pattern alert technology compared with standard BGMS, for the prevention of severe hypoglycemia (SH) in the insulin-treated type 1 and type 2 diabetes populations.
Material and methodsA short term model has been constructed from literature data. It has been assumed that the cost of both BGMS and their corresponding strips are identical between alternatives, including only the direct cost of the severe hypoglycemia event caused by poor metabolic control.
ResultsBGMS shows low sensitivity and positive predictive value, and high specificity and negative predictive value. With a baseline risk of hypoglycemia of around 9% for the insulin-treated DM1 and DM2 population, and 17% for DM1 population <17 years, the trend detector algorithm could prevent between 20% and 35% of severe hypoglycemias. Cost saving per patient would be between €12 and €39, respectively. Moreover, this monitoring system could save costs of around €7.7 million € for the Health System in a baseline analysis.
ConclusionsBGMS with pattern alert technology is effective in preventing severe hypoglycemia and can be cost saving for Spanish health system. Nevertheless, empirical data on the probability of reducing Severe Hypoglycemia is necessary in order to reach any firm conclusions.
La diabetes mellitus (DM) se ha convertido en un importante problema de salud pública, no solo por el preocupante aumento en su incidencia y prevalencia como consecuencia de los cambios en los hábitos de vida, sino también por las complicaciones que se derivan de esta enfermedad1,2. Un estudio realizado entre los años 2009 y 2010 situó la prevalencia de diabetes, ajustada por edad y sexo, en España en el 13,8%; de este porcentaje cerca de la mitad de los individuos desconocía la existencia de su enfermedad3. Por otra parte, la DM se ha convertido en una de las principales causas de mortalidad en España, con unas tasas de mortalidad en el año 2009 en torno al 18,4 y 24,9 por 100.000 habitantes para hombres y mujeres, respectivamente4. Esta situación, junto con las importantes consecuencias de esta enfermedad (económicas, pérdida de calidad de vida y aumento de la morbimortalidad), requiere por parte de los profesionales de la salud y responsables políticos el desarrollo de medidas de actuación integrales e inmediatas4,5.
Varios estudios han demostrado que el mantenimiento de un adecuado control metabólico mediante una apropiada educación diabetológica y una correcta monitorización ambulatoria de la glucosa capilar (MAGC) ayuda a prevenir las complicaciones macro y microvasulares derivadas de la diabetes tipo 1 (DM1) y tipo 2 (DM2)6,7. No obstante, en la búsqueda de este control metabólico, aparece un factor limitante del mismo que es la hipoglucemia, producido la mayoría de las veces por un deficiente ajuste en la dosificación de insulina8. La hipoglucemia es considerada una de las complicaciones agudas más frecuentes entre los pacientes con diabetes, con una mayor incidencia en pacientes con diabetes en tratamiento con insulina, y siendo considerada en estos el más importante factor limitante para un correcto manejo de la glucemia9. Por su parte, la hipoglucemia grave (HG) se define como un episodio de hipoglucemia que requiere la asistencia de otra persona para su recuperación, puede aparecer a partir de concentraciones de glucosa en sangre menores de 70mg/dl, y se caracteriza por convulsiones, pérdida de conocimiento y coma, por lo que el paciente necesita asistencia externa. Su incidencia varía en función del tipo de diabetes y la duración del tratamiento con insulina. Así, el estudio UK Hypoglycemia Group Study ofrece datos de frecuencia anual de HG desde 0,1 episodios por paciente en pacientes con DM2 en tratamiento con insulina con una duración menor de 2 años, hasta 0,7 episodios por paciente para aquellos pacientes en tratamiento con insulina durante más de 5 años. Por otra parte, para pacientes con DM1 las tasas anuales fueron de 1,1 episodios por paciente con una duración del tratamiento menor de 5 años, y 3,2 episodios por paciente para aquellos con una duración de tratamiento mayor10.
Por otra parte, la HG supone un alto coste para el paciente, derivado de una pérdida de productividad laboral y deterioro de la calidad de vida, y para el sistema sanitario, principalmente por el uso de recursos asistenciales como las urgencias y la hospitalización11. Teniendo en cuenta el impacto negativo que tiene para la salud esta complicación, así como los costes que ocasiona para el sistema sanitario, se hace necesario evaluar en términos de coste y efectividad nuevos sistemas de monitorización de glucosa en sangre para la prevención de los eventos de hipoglucemia. En este sentido, los glucómetros OneTouch® Verio™Pro y OneTouch® Verio®IQ de LifeScan© son los únicos que utilizan un algoritmo para la detección de tendencias significativas de glucosa en sangre, que puede prevenir eventos de hipoglucemia, siendo los eventos de HG los que se abordan en este análisis.
Por tanto, el presente trabajo realiza una evaluación en términos de coste, resultado e impacto económico, del uso de un glucómetro para la MAGC con detector de tendencias glucémicas, comparado con otro glucómetro que carezca de esta herramienta para la prevención de HG en población con DM1 y DM2 en tratamiento con insulina.
Material y métodosSe ha realizado un modelo de análisis a corto plazo que evalúa las hipoglucemias graves evitadas y el coste ahorrado para el sistema sanitario de la utilización de un sistema de MAGC con algoritmo de detector de tendencias bajas para la automonitorización de glucosa en sangre, comparado con un sistema de MAGC tradicional. El patrón de tendencia baja se define como tener 2 mediciones de glucosa en sangre con valores por debajo de 70mg/dl, en el mismo intervalo de 3h durante 5 días consecutivos. La población objeto de análisis son pacientes con DM1 y DM2 tratados con insulina (DM2_insulina) y pacientes DM1 <17 años.
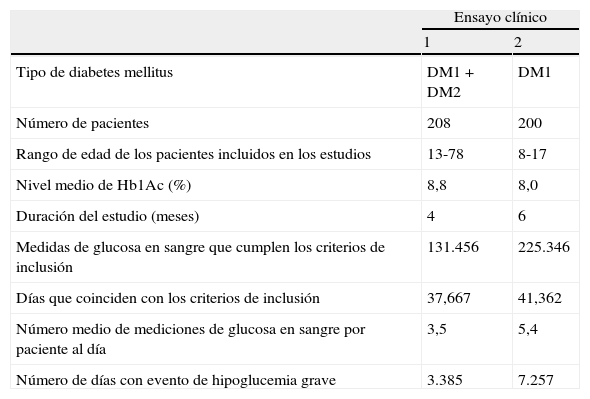
Datos de efectividad del sistema de monitorización ambulatoria de la glucosa capilar con detector de tendenciasLos datos de efectividad de MAGC con detector de tendencias se han recogido del estudio de Lee-Davey et al. de 201112. Este estudio evalúa la efectividad de un glucómetro con detector de tendencias para predecir el riesgo de hipoglucemia grave a partir de un análisis retrospectivo de mediciones de glucosa en sangre recogidas de 2 ensayos clínicos (tabla 1). En cada uno de los ensayos los pacientes realizaban de media diaria 3,5 análisis de glucosa en sangre para pacientes con DM1 y DM2 en tratamiento con insulina (estudio 1), y 5,4 análisis de glucosa en sangre al día para pacientes DM1<17 años (estudio 2). En ambos estudios, los pacientes realizaban sus análisis con glucómetros tradicionales junto con sus respectivas tiras reactivas.
Características de los estudios incluidos en el análisis y eventos clínicos de HG y patrones de bajo nivel de glucosa en sangre en ambos estudios
| Ensayo clínico | ||
| 1 | 2 | |
| Tipo de diabetes mellitus | DM1+DM2 | DM1 |
| Número de pacientes | 208 | 200 |
| Rango de edad de los pacientes incluidos en los estudios | 13-78 | 8-17 |
| Nivel medio de Hb1Ac (%) | 8,8 | 8,0 |
| Duración del estudio (meses) | 4 | 6 |
| Medidas de glucosa en sangre que cumplen los criterios de inclusión | 131.456 | 225.346 |
| Días que coinciden con los criterios de inclusión | 37,667 | 41,362 |
| Número medio de mediciones de glucosa en sangre por paciente al día | 3,5 | 5,4 |
| Número de días con evento de hipoglucemia grave | 3.385 | 7.257 |
Fuente: Lee-Davey et al. 12.
A partir de los resultados de glucemia recogidos de forma retrospectiva se estimó cómo se comportaría el algoritmo contenido en un sistema de MAGC con detector de tendencias de glucosa baja. Así, se calculó el porcentaje de pacientes a los que se les detectó una tendencia baja, y cuántos de esos pacientes tuvieron una hipoglucemia grave (definida como concentración de glucosa en sangre menor de 50mg/dl) en las 24h posteriores a la aparición de dicho patrón.
Con dicha información se han estimado los valores de sensibilidad, especificidad, valor predictivo positivo y valor predictivo negativo del sistema de MAGC con detector de tendencias. Estos valores se han incluido en el modelo para la estimación del porcentaje de HG evitadas debido a la utilización de este tipo de medidores.
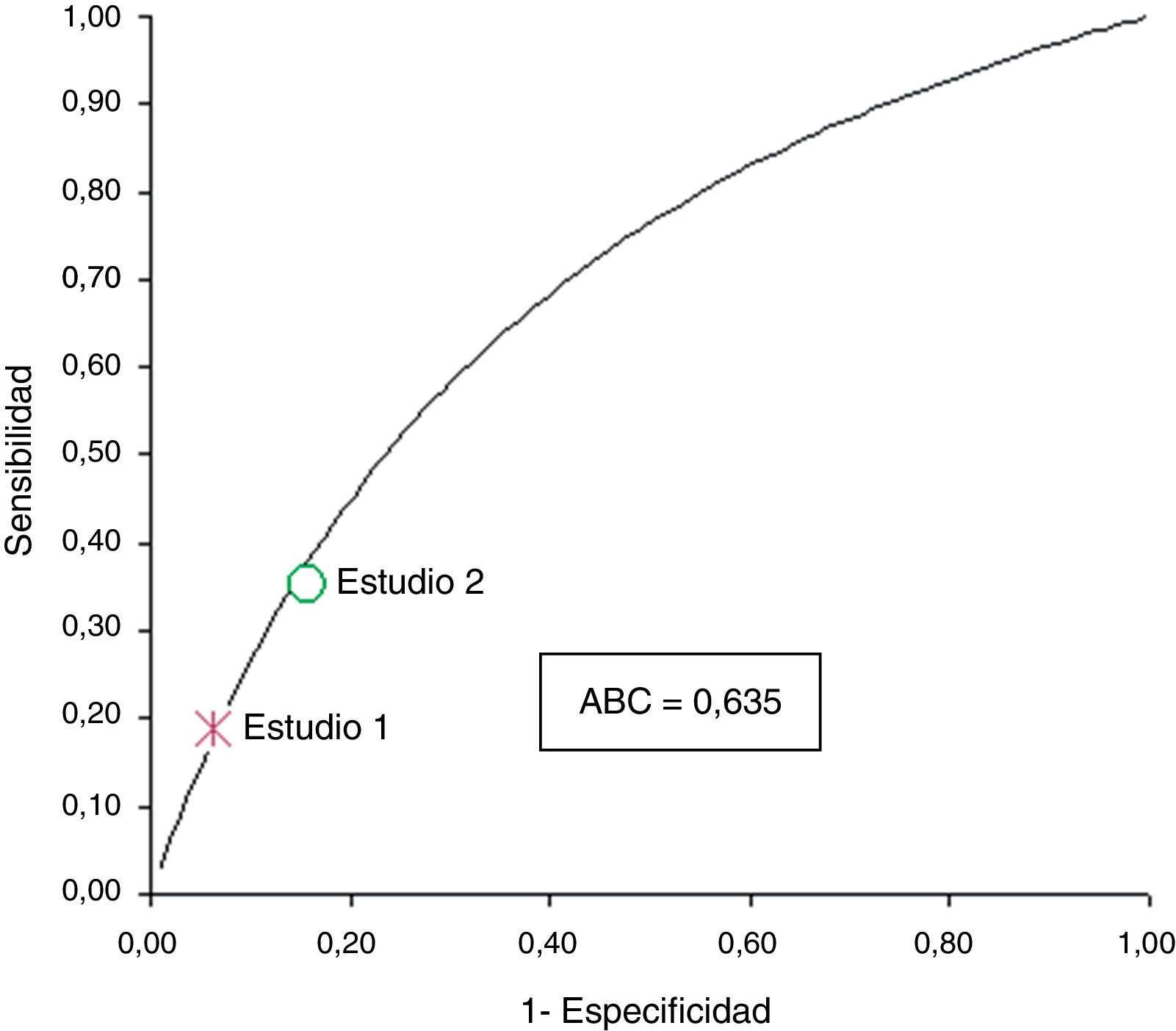
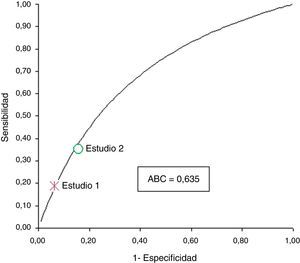
Para resumir los datos obtenidos de los 2 estudios se ha calculado la curva Summary Receiver Operating Characteristic (SROC). Esta curva representa la correlación entre la tasa de verdaderos positivos (sensibilidad) y la tasa de falsos positivos (1-especificidad) del detector de tendencias del sistema de MAGC. Su interpretación es similar a la curva ROC de un estudio: un test con exactitud perfecta mostraría una curva ROC que une los puntos (0,0), (0,1) y (1,1), mientras que un test sin exactitud diagnóstica representaría una curva de 45 grados donde la sensibilidad es igual a la tasa de falsos positivos, es decir un resultado positivo es igualmente probable en una persona con la enfermedad que en una persona sin la enfermedad. El método que hemos utilizado para calcular la SROC asume que la odds ratio diagnóstico (ORD) es constante entre los estudios13.
La ORD ofrece información acerca de cuántas veces es más probable un test positivo que uno negativo en pacientes con la enfermedad comparado con pacientes sin la enfermedad. Es por lo tanto una medida de la habilidad del test para discriminar entre los enfermos y no enfermos. Para dibujar la SROC calculamos la ORD media para cada estudio y la sensibilidad predicha como función de la especificidad:
Donde:
Datos de costesLa perspectiva utilizada para el análisis ha sido la del sistema sanitario, por lo que solo se han tenido en cuenta los costes directos incurridos por este. Asimismo, se ha asumido que el coste de los medidores y sus correspondientes tiras son idénticos entre las alternativas, incluyendo solo el coste directo derivado del evento de hipoglucemia grave causado, entre otros factores, por un mal control metabólico. De esta forma, la diferencia de coste de ambas alternativas se atribuirá únicamente a la diferencia en la incidencia de evento de HG que ocurra tras la utilización de los diferentes MAGC con o sin detector de tendencias.
El coste de HG se obtuvo del estudio de Hammer et al. de 200914. Este estudio recoge los datos de consumo de recursos derivados de un evento de HG de una encuesta de 639 pacientes mayores de 16 años con DM1 y DM2 en tratamiento con insulina (224 pacientes procedentes del ámbito hospitalario español) y que habían experimentado al menos un episodio de HG durante el año anterior. Para el cálculo del coste los pacientes fueron agrupados en función del lugar en el que se desarrolló la asistencia: ámbito doméstico, en el que el paciente es asistido por familiares y/o amigos, sin contacto con el sistema sanitario; ámbito de emergencias sanitarias, en el que el paciente recibe asistencia por personal sanitario sin haber necesitado hospitalización; y ámbito hospitalario, en el que el paciente es tratado en el hospital. A partir de estos datos, y asumiendo que la proporción de pacientes que recibe asistencia médica en cada una de las 3 opciones es la misma que la que se muestra en el citado artículo, se ha asumido para el análisis basal un coste directo de HG de 640€ para pacientes con DM1 <17 años y 717,50€ para pacientes con DM1 y DM2 en tratamiento con insulina (datos actualizados al año 2013 según la evolución seguida por el índice de precios al consumo).
Análisis de comparación de coste, efectividad e impacto económicoEl modelo parte de un paciente con DM1 o DM2 en tratamiento con insulina que puede realizarse su análisis de glucosa en sangre con un medidor con detector de tendencias, o con un medidor que carezca de este algoritmo. En esta última alternativa se supone que la probabilidad de HG la determinaría la incidencia de HG de los estudios.
En el caso de realizarse la medición con un sistema de MAGC con detector de tendencias existe una probabilidad de evitar la HG. Asimismo el detector de tendencias puede dar resultados erróneos, falsos positivos (FP) y falsos negativos (FN). Un FP es una paciente que habiendo recibido un aviso de tendencia baja no llegaría a sufrir una HG dentro de las 24h posteriores. En este caso no se ha asumido ningún coste, ya que se presupone que el paciente estará más atento a su estado de salud durante las primeras 24h seguidas a la recepción del mensaje con el objetivo de prevenir la HG. De igual modo, un FN serían aquellos casos en los que no se ha detectado una tendencia baja según el algoritmo establecido, y por tanto no sería posible alertar de un evento de HG (evento de HG no evitado). Además, se ha asumido, para el análisis basal, que el 100% de los pacientes que reciban un mensaje de tendencia baja realizarían alguna acción para evitar el evento de HG.
Por último, para el análisis de impacto económico se ha estimado en primer lugar el número de personas diagnosticadas de DM1 y DM2 a partir de la Encuesta Nacional de Salud (ENS06)15 y el padrón municipal (2010), teniendo en cuenta que alrededor del 26,2% de los pacientes diagnosticados de diabetes son considerados insulinodependientes16. A partir de esta información se ha obtenido el ahorro potencial que supondría para el sistema sanitario la utilización de un sistema de MAGC con detector de tendencias para prevenir HG. Para ello se ha utilizado el dato de ahorro estimado por evento de HG del estudio 1 en el que se incluye población con DM1 y DM2 en tratamiento con insulina, asumiendo una tasa de incidencia de HG de una por paciente/año11.
Análisis de sensibilidadSe han analizado diferentes posibles escenarios de manejo del medidor con detector de tendencias respecto al análisis basal.
- -
El escenario 1 analiza los resultados asumiendo una menor probabilidad de realizar una acción para evitar el evento de HG por parte de los pacientes, después de recibir un mensaje de tendencia baja. Es decir, solo el 50% de los pacientes que reciban un mensaje de tendencia baja realizarán alguna acción para evitar el posible evento de HG.
- -
El escenario 2 y 3 evalúa el resultado tomando los datos de costes de HG que se recogen en otras fuentes de datos: 3.500 euros (Brito et al.)11 y 434 euros (Reviriego et al.)17
- -
El escenario 4 analiza los resultados a partir de diferentes valores de riesgo de HG para DM1 y DM2: un menor riesgo de evento de hipoglucemia grave comparado con el análisis basal (7% para pacientes DM1 y DM2 en tratamiento con insulina y 10% para pacientes DM1 <17 años).
Los valores de efectividad del sistema de MAGC con detector de tendencias se muestran en la tabla 2. En ambos estudios se observan bajos valores de sensibilidad y valores predictivos positivos, y altos valores de especificidad y valores predictivos negativos. De otro lado, la ORD fue de 3,55 para pacientes con DM1 y DM2 en tratamiento con insulina (EC 1) y de 2,92 para pacientes con DM1<17 años (EC 2), lo que muestra que los 2 estudios tienen similar exactitud diagnóstica de HG, siendo 3 veces más probable que la tendencia baja aparezca en pacientes con DM que vayan a sufrir un evento de HG que en pacientes donde no se vaya a producir el evento. Además, en la figura 1 se observa cómo los valores de sensibilidad y falsos positivos (1-especificidad) se encuentran sobre la curva SROC, lo que muestra que el poder discriminatorio del algoritmo detector de tendencias es independiente del riesgo de HG, siendo los valores de exactitud diagnóstica robustos para incluirlos en un análisis comparativo de costes y resultado con un sistema de MAGC tradicional.
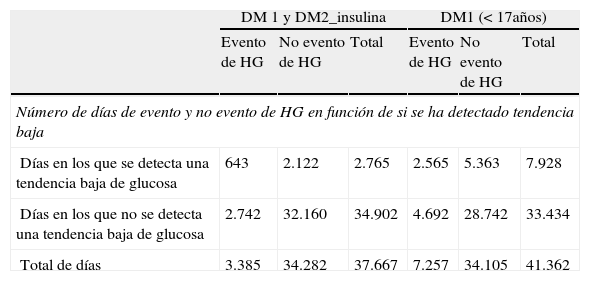
Resultados de efectividad del detector de tendencias bajas de glucosa en sangre
| DM 1 y DM2_insulina | DM1 (<17años) | |||||
| Evento de HG | No evento de HG | Total | Evento de HG | No evento de HG | Total | |
| Número de días de evento y no evento de HG en función de si se ha detectado tendencia baja | ||||||
| Días en los que se detecta una tendencia baja de glucosa | 643 | 2.122 | 2.765 | 2.565 | 5.363 | 7.928 |
| Días en los que no se detecta una tendencia baja de glucosa | 2.742 | 32.160 | 34.902 | 4.692 | 28.742 | 33.434 |
| Total de días | 3.385 | 34.282 | 37.667 | 7.257 | 34.105 | 41.362 |
| Parámetro | DM 1 y DM2_insulina | DM1 (<17años) | ||
| Fórmula | Valor | Fórmula | Valor | |
| Valores diagnósticos del detector de tendencias de bajo nivel de glucosa en sangre | ||||
| Riesgo basal de hipoglucemia grave | 3.385/37.667 | 9% | 7.257/34.105 | 17,5% |
| Probabilidad de tener una tendencia de bajo nivel de glucosa en sangre | 2.765/37.667 | 7,34% | 7.928/41.362 | 19,17% |
| Valor predictivo positivo | 643/2.765 | 23,3% | 7.928/41.362 | 32,3% |
| Sensibilidad | 643/3.385 | 19% | 2.565/7.257 | 35,35% |
| Valor predictivo Negativo | 34.902/37.667 | 92,14% | 33.434/41.362 | 85,97 |
| Especificidad | 32.160/34.282 | 93,81% | 28.742/34.105 | 84,28% |
Fuente: Lee-Davey et al.12.
El estudio mostró que al 7,34% de los pacientes con DM1 y DM2 en tratamiento con insulina (EC 1) se les detectó una tendencia baja, la cual fue seguida de una HG en las siguientes 24h en el 23,3% de los casos. Por su parte, y para pacientes DM1<17 años (EC 2), los pacientes que mostraron una tendencia baja fueron el 19,17%, de los que el 32,3% sufrieron una HG en las 24h siguientes. Por tanto, y partiendo de estos datos, se estima que el detector de tendencias reduce el riesgo de una HG de un 9 a un 7,3% por persona por día, es decir, reduce el riesgo de una HG en un 1,7%. Este cálculo asume que todos los resultados verdaderos positivos (643/37.667=1,7%) en principio son evitables si el paciente toma una acción preventiva adecuada. Así, con un riesgo basal de HG en torno al 9% para población DM1 y DM2 en tratamiento con insulina, y de un 17% para población con DM1 <17 años, el algoritmo de detector de tendencias evitaría el 20 y 35% de las HG, suponiendo un ahorro de costes por paciente entre 12,25 y 39,69 euros por persona por día, respectivamente (tabla 3).
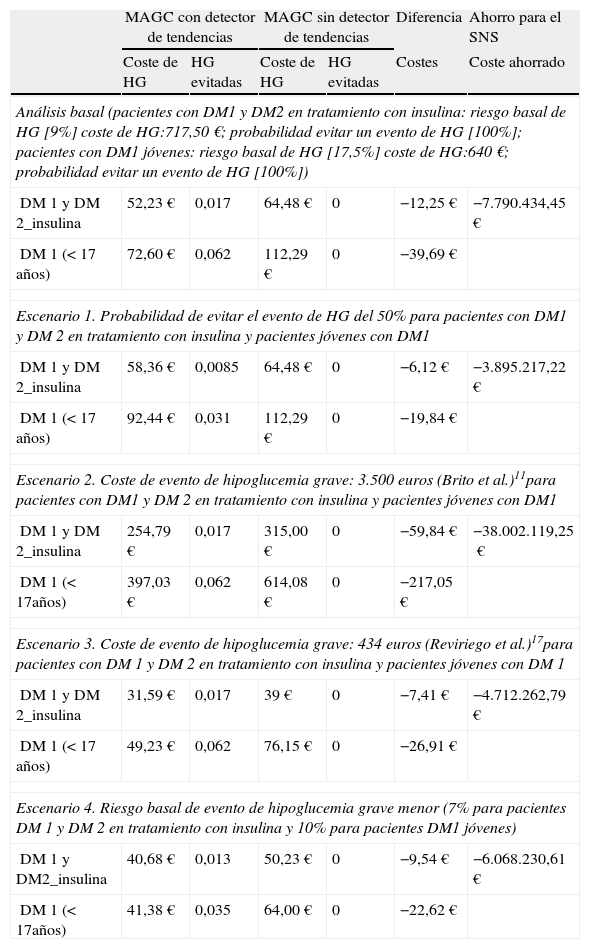
Análisis comparativo de costes (€) y probabilidad de eventos de HG evitados con un sistema MAGC con y sin detector de tendencias
| MAGC con detector de tendencias | MAGC sin detector de tendencias | Diferencia | Ahorro para el SNS | |||
| Coste de HG | HG evitadas | Coste de HG | HG evitadas | Costes | Coste ahorrado | |
| Análisis basal (pacientes con DM1 y DM2 en tratamiento con insulina: riesgo basal de HG [9%] coste de HG:717,50€; probabilidad evitar un evento de HG [100%]; pacientes con DM1 jóvenes: riesgo basal de HG [17,5%] coste de HG:640€; probabilidad evitar un evento de HG [100%]) | ||||||
| DM 1 y DM 2_insulina | 52,23€ | 0,017 | 64,48€ | 0 | −12,25€ | −7.790.434,45€ |
| DM 1 (<17 años) | 72,60€ | 0,062 | 112,29€ | 0 | −39,69€ | |
| Escenario 1. Probabilidad de evitar el evento de HG del 50% para pacientes con DM1 y DM 2 en tratamiento con insulina y pacientes jóvenes con DM1 | ||||||
| DM 1 y DM 2_insulina | 58,36€ | 0,0085 | 64,48€ | 0 | −6,12€ | −3.895.217,22€ |
| DM 1 (<17 años) | 92,44€ | 0,031 | 112,29€ | 0 | −19,84€ | |
| Escenario 2. Coste de evento de hipoglucemia grave: 3.500 euros (Brito et al.)11para pacientes con DM1 y DM 2 en tratamiento con insulina y pacientes jóvenes con DM1 | ||||||
| DM 1 y DM 2_insulina | 254,79€ | 0,017 | 315,00€ | 0 | −59,84€ | −38.002.119,25€ |
| DM 1 (<17años) | 397,03€ | 0,062 | 614,08€ | 0 | −217,05€ | |
| Escenario 3. Coste de evento de hipoglucemia grave: 434 euros (Reviriego et al.)17para pacientes con DM 1 y DM 2 en tratamiento con insulina y pacientes jóvenes con DM 1 | ||||||
| DM 1 y DM 2_insulina | 31,59€ | 0,017 | 39€ | 0 | −7,41€ | −4.712.262,79€ |
| DM 1 (<17 años) | 49,23€ | 0,062 | 76,15€ | 0 | −26,91€ | |
| Escenario 4. Riesgo basal de evento de hipoglucemia grave menor (7% para pacientes DM 1 y DM 2 en tratamiento con insulina y 10% para pacientes DM1 jóvenes) | ||||||
| DM 1 y DM2_insulina | 40,68€ | 0,013 | 50,23€ | 0 | −9,54€ | −6.068.230,61€ |
| DM 1 (<17años) | 41,38€ | 0,035 | 64,00€ | 0 | −22,62€ | |
Por otra parte, para el Sistema Nacional de Salud (SNS) la sustitución de un sistema de monitorización tradicional por uno con detección de tendencias bajas de glucosa en sangre podría suponer un ahorro potencial de costes en torno a 7,2 millones de euros según nuestro análisis basal, asumiendo una tasa de incidencia de 1 episodio de HG por paciente por año.
Análisis de sensibilidadEl análisis de sensibilidad realizado en los 4 escenarios considerados se muestra en la tabla 2. Respecto al primer escenario se observa que en el supuesto de que el 50% de los pacientes que reciban un mensaje de tendencia baja realizaran alguna acción para evitar el posible evento de HG, el ahorro promedio por evento y paciente sería de 6,12€ para pacientes con DM1 y DM2 en tratamiento con insulina, y de 19,84€ para pacientes con DM1<17 años. En el ámbito del SNS supondría un ahorro económico de aproximadamente 3,9 millones de euros.
En los escenarios 2 y 3 de variación de costes de HG (entre 434 y 3.500€) se tiene un ahorro promedio por evento de HG y paciente que oscilaría entre 7,41 y 59,84€ para pacientes con DM1 y DM 2 en tratamiento con insulina; y entre 26,91 y 217,05€ para pacientes con DM1 <17 años. Por su parte, el ahorro económico para el SNS se situaría entre 4,7 y 38 millones de euros.
Por último, asumiendo un riesgo basal de HG menor que en el caso base (7% para pacientes con DM1 y DM2 en tratamiento con insulina y 10% para pacientes con DM1 <17 años) el ahorro que se obtendría por evento y paciente de la utilización del algoritmo de detector de tendencias de HG se situaría entre el 9,54€ para pacientes con DM1 y DM2 en tratamiento con insulina, y 22,62€ para pacientes con DM1 <17 años. Del mismo modo, el ahorro económico que supondría para el SNS sería de alrededor de 6 millones de euros.
DiscusiónDe acuerdo con los datos recogidos del estudio Lee-Davey et al.12 un sistema de MAGC con algoritmo de detección de tendencias bajas podría evitar 17 de cada 1.000 eventos de HG, para pacientes con DM1 y DM2 en tratamiento con insulina. Asumiendo un riesgo de incidencia de HG del 9% en la población se evitarían el 20% de las mismas. De otro lado, para pacientes jóvenes (DM1<17 años) el sistema de MAGC con detector de tendencias podría evitar 62 de cada 1.000 eventos de HG, por lo que con una incidencia de HG en este tipo de pacientes del 17% se podrían evitar el 35% de estos eventos. Asimismo, el coste por evento evitado se situaría en torno a los 11 y 41€, en función del tipo de diabetes, con un ahorro económico para el SNS de 7,2 millones de euros según nuestro análisis basal. Este resultado asume que no existe diferencia en el coste de las tiras reactivas, ni en la exactitud de la medición de los niveles de glucemia, por lo que la única diferencia, tanto en coste como en efectividad, vendría determinada por el detector de tendencias incorporado en el sistema de MAGC.
En relación con los valores de exactitud del detector de tendencias en la prevención de HG, los análisis muestran valores bajos de sensibilidad y valores predictivos positivos. En cambio, muestran altos valores de especificidad y valores predictivos negativos, lo que parece indicar que este sistema de detección de tendencias no sobrealerta demasiados casos de HG. En este sentido, dado que los falsos positivos no tienen una consecuencia grave o intervención mayor, puede ser deseable tener una alta especificidad del detector. No obstante, los datos han sido recogidos de un estudio retrospectivo, y no existe información sobre la reacción de los pacientes ante un resultado de falso positivo (paciente que recibe un mensaje de tendencia baja que posteriormente no sea seguido de una HG). Este hecho podría producir posibles modificaciones de tratamiento dirigidas a prevenir una hipoglucemia, que podrían asociarse en algunos casos a un aumento en la glucemia media y en las cifras de hemoglobina glucosilada. Sin embargo, se ha asumido que en estos casos previsiblemente el paciente tomaría ciertas precauciones ante el posible evento, sin que tenga por ello consecuencias mayores. Aun así se debe tener en cuenta que el 77% de los mensajes de tendencia baja que proporciona el sistema de MACG con detector de tendencias no son seguidos de un evento de HG. A este respecto, y a falta de datos disponibles sobre la satisfacción de los pacientes ante este tipo de situaciones, sería recomendable que los profesionales sanitarios comunicaran de forma adecuada este tipo de información al paciente.
Es importante señalar que el resultado del estudio de Lee-Davey et al.12 proviene de datos de análisis de glucemia recogidos de forma retrospectiva de 2 ensayos clínicos, asumiendo que el comportamiento de los pacientes en condiciones reales sería como el que se ha indicado en el estudio, es decir, que cada detección de tendencia baja supone automáticamente una reacción del paciente para evitar una posible HG. Para paliar esta limitación los diferentes escenarios considerados en el análisis de sensibilidad pretenden evaluar la incertidumbre derivada de los resultados del estudio, y así mostrar diferentes resultados a partir de diferentes valores de los principales parámetros del modelo. Asimismo, no existe en la literatura evidencia sobre la efectividad o eficacia del detector de tendencias bajas en pacientes en condiciones reales, con el único objetivo de prevenir HG. Este hecho ha limitado la posibilidad de comparar los resultados del estudio con una tecnología similar. No obstante, existe evidencia de otros software de gestión de datos que miden la variabilidad glucémica. Por ejemplo, Cox et al.18 desarrollaron un algoritmo que utiliza los datos de glucemia capilar y el low blood glucose index (LGBI) para identificar patrones glucémicos que acompañan a las hipoglucemias graves. Según los autores la utilización de estos algoritmos podría evitar entre el 60 y 75% de los eventos de hipoglucemia grave. La principal diferencia entre este software de gestión y el sistema de MAGC con algoritmo de detector de tendencias bajas se encuentra en que mientras que el software de gestión requiere que el paciente realice una consulta para ver los datos de tendencia baja o alta de glucosa en sangre, el medidor posibilita que el paciente pueda verlos de manera automática en la pantalla del mismo medidor.
De otro lado, el coste que el evento de HG tiene para el sistema sanitario español varía considerablemente en función de la fuente de información de la que se obtenga el dato. Así, Reviriego et al., en 200817, situaron el coste de la HG en 434€ (actualizado a 2012), asumiendo que a pesar de que cerca de un 75% de los pacientes pierden la conciencia, solo un 7% requieren hospitalización, algún tipo de medicación, pruebas y/o análisis médicos. Por otro lado, Brito-Sanfiel et al., en 201011, realizaron una revisión de la literatura del impacto económico de la hipoglucemia para el sistema sanitario español, situando el coste del evento entre 3.000-3.500€ por episodio. Sin embargo, este último dato hay que tomarlo con cautela, ya que proviene del coste del GRD 296 que agrupa a pacientes mayores de 17 años ingresados por una enfermedad nutricional o metabólica, pero que además tienen otro diagnóstico etiquetado de complicación o comorbilidad como: insuficiencia renal crónica, enfermedad pulmonar obstructiva crónica o infección urinaria. Asimismo, no existe ningún estudio que haya estimado el impacto económico de la HG en España, con lo que no es posible poder comparar los datos obtenidos en este estudio. No obstante, y asumiendo que no existe coste adicional por la utilización del glucómetro ni de las tiras reactivas, el ahorro potencial que puede suponer la utilización de este nuevo sistema de MAGC con detector de tendencias en la prevención de HG parece importante.
De este modo, y teniendo en cuenta que las HG reducen de manera significativa la esperanza de vida y la calidad de vida de los pacientes con diabetes19,20, así como parecen asociarse con un aumento del riesgo de complicaciones macrovasculares21, este nuevo sistema de MAGC con detector de tendencias de glucosa baja puede suponer un beneficio en salud para los pacientes, y un beneficio económico para el SNS. Sin embargo, a la hora de cuantificar y valorar el beneficio que supone esta innovación de una manera más exacta, sería necesario también poder contar con datos empíricos que informen sobre la probabilidad de reducción de eventos de HG en distintos grupos de población agrupados por grupos de edad, tipo de diabetes, tratamiento y duración del tratamiento.
AutoríaLeticia García-Mochón, Antonio Olry de Labry Lima y Jaime Espín participaron en todas las fases de elaboración de este artículo.
FinanciaciónFundación para la Sociedad Española de Diabetes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.