Por iniciativa del Grupo de Trabajo de Tercer y Cuarto Mundo de la Sociedad Valenciana de Medicina Familiar y Comunitaria y la Unidad Docente Multiprofesional de Atención Familiar y Comunitaria de Valencia, se desarrolló una experiencia docente dirigida a residentes de tercer año (MIR3) en el contexto de una jornada (abril 2015) sobre el papel de los médicos de familia1 en el tercer y cuarto mundo, ofreciendo otra forma de mirar la salud, e invitando a romper la inercia.
Con el objetivo de reflexionar, con los MIR3, sobre el sufrimiento social2–4 y su impacto en las consultas de atención primaria1 (AP), así como averiguar sus conocimientos sobre determinantes sociales2–5, y conocer su actitud y aptitud para el manejo de estos problemas, se realizó un estudio de tipo observacional, transversal y cualitativo, con metodología dinámica y participativa, organizado a través de una encuesta exploratoria estructurada, anónima y autocumplimentada de 21 preguntas multirrespuesta, con escala de Likert para reflexión individual (tabla 1), seguido de un taller teórico-práctico (1,5h) y una recapitulación de conclusiones finales.
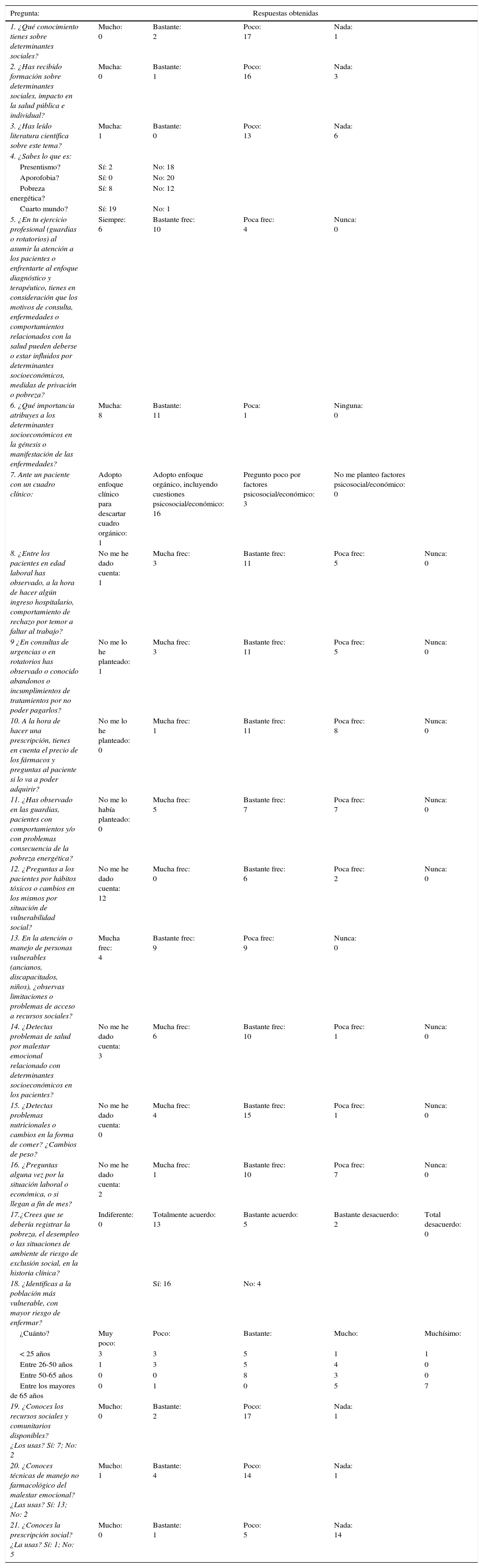
Resultados de la encuesta autocumplimentada individual
| Pregunta: | Respuestas obtenidas | ||||
|---|---|---|---|---|---|
| 1. ¿Qué conocimiento tienes sobre determinantes sociales? | Mucho: 0 | Bastante: 2 | Poco: 17 | Nada: 1 | |
| 2. ¿Has recibido formación sobre determinantes sociales, impacto en la salud pública e individual? | Mucha: 0 | Bastante: 1 | Poco: 16 | Nada: 3 | |
| 3. ¿Has leído literatura científica sobre este tema? | Mucha: 1 | Bastante: 0 | Poco: 13 | Nada: 6 | |
| 4. ¿Sabes lo que es: | |||||
| Presentismo? | Sí: 2 | No: 18 | |||
| Aporofobia? | Sí: 0 | No: 20 | |||
| Pobreza energética? | Sí: 8 | No: 12 | |||
| Cuarto mundo? | Sí: 19 | No: 1 | |||
| 5. ¿En tu ejercicio profesional (guardias o rotatorios) al asumir la atención a los pacientes o enfrentarte al enfoque diagnóstico y terapéutico, tienes en consideración que los motivos de consulta, enfermedades o comportamientos relacionados con la salud pueden deberse o estar influidos por determinantes socioeconómicos, medidas de privación o pobreza? | Siempre: 6 | Bastante frec: 10 | Poca frec: 4 | Nunca: 0 | |
| 6. ¿Qué importancia atribuyes a los determinantes socioeconómicos en la génesis o manifestación de las enfermedades? | Mucha: 8 | Bastante: 11 | Poca: 1 | Ninguna: 0 | |
| 7. Ante un paciente con un cuadro clínico: | Adopto enfoque clínico para descartar cuadro orgánico: 1 | Adopto enfoque orgánico, incluyendo cuestiones psicosocial/económico: 16 | Pregunto poco por factores psicosocial/económico: 3 | No me planteo factores psicosocial/económico: 0 | |
| 8. ¿Entre los pacientes en edad laboral has observado, a la hora de hacer algún ingreso hospitalario, comportamiento de rechazo por temor a faltar al trabajo? | No me he dado cuenta: 1 | Mucha frec: 3 | Bastante frec: 11 | Poca frec: 5 | Nunca: 0 |
| 9 ¿En consultas de urgencias o en rotatorios has observado o conocido abandonos o incumplimientos de tratamientos por no poder pagarlos? | No me lo he planteado: 1 | Mucha frec: 3 | Bastante frec: 11 | Poca frec: 5 | Nunca: 0 |
| 10. A la hora de hacer una prescripción, tienes en cuenta el precio de los fármacos y preguntas al paciente si lo va a poder adquirir? | No me lo he planteado: 0 | Mucha frec: 1 | Bastante frec: 11 | Poca frec: 8 | Nunca: 0 |
| 11. ¿Has observado en las guardias, pacientes con comportamientos y/o con problemas consecuencia de la pobreza energética? | No me lo había planteado: 0 | Mucha frec: 5 | Bastante frec: 7 | Poca frec: 7 | Nunca: 0 |
| 12. ¿Preguntas a los pacientes por hábitos tóxicos o cambios en los mismos por situación de vulnerabilidad social? | No me he dado cuenta: 12 | Mucha frec: 0 | Bastante frec: 6 | Poca frec: 2 | Nunca: 0 |
| 13. En la atención o manejo de personas vulnerables (ancianos, discapacitados, niños), ¿observas limitaciones o problemas de acceso a recursos sociales? | Mucha frec: 4 | Bastante frec: 9 | Poca frec: 9 | Nunca: 0 | |
| 14. ¿Detectas problemas de salud por malestar emocional relacionado con determinantes socioeconómicos en los pacientes? | No me he dado cuenta: 3 | Mucha frec: 6 | Bastante frec: 10 | Poca frec: 1 | Nunca: 0 |
| 15. ¿Detectas problemas nutricionales o cambios en la forma de comer? ¿Cambios de peso? | No me he dado cuenta: 0 | Mucha frec: 4 | Bastante frec: 15 | Poca frec: 1 | Nunca: 0 |
| 16. ¿Preguntas alguna vez por la situación laboral o económica, o si llegan a fin de mes? | No me he dado cuenta: 2 | Mucha frec: 1 | Bastante frec: 10 | Poca frec: 7 | Nunca: 0 |
| 17.¿Crees que se debería registrar la pobreza, el desempleo o las situaciones de ambiente de riesgo de exclusión social, en la historia clínica? | Indiferente: 0 | Totalmente acuerdo: 13 | Bastante acuerdo: 5 | Bastante desacuerdo: 2 | Total desacuerdo: 0 |
| 18. ¿Identificas a la población más vulnerable, con mayor riesgo de enfermar? | Sí: 16 | No: 4 | |||
| ¿Cuánto? | Muy poco: | Poco: | Bastante: | Mucho: | Muchísimo: |
| < 25 años | 3 | 3 | 5 | 1 | 1 |
| Entre 26-50 años | 1 | 3 | 5 | 4 | 0 |
| Entre 50-65 años | 0 | 0 | 8 | 3 | 0 |
| Entre los mayores de 65 años | 0 | 1 | 0 | 5 | 7 |
| 19. ¿Conoces los recursos sociales y comunitarios disponibles? ¿Los usas? Sí: 7; No: 2 | Mucho: 0 | Bastante: 2 | Poco: 17 | Nada: 1 | |
| 20. ¿Conoces técnicas de manejo no farmacológico del malestar emocional? ¿Las usas? Sí: 13; No: 2 | Mucho: 1 | Bastante: 4 | Poco: 14 | Nada: 1 | |
| 21. ¿Conoces la prescripción social? ¿La usas? Sí: 1; No: 5 | Mucho: 0 | Bastante: 1 | Poco: 5 | Nada: 14 | |
Realizada por 14 mujeres y 6 varones. Mediana y moda de edad: 29 años.
frec: frecuencia.
Para la dinámica del taller, se formaron 5 grupos de 4 personas, con un portavoz por grupo, con asignación al azar de las personas para enriquecer la discusión grupal. Funcionaron como equipos para el juego, y los grupos focales de discusión. Se recurrió a una actividad tipo trivial bajo el nombre «Cómo mirar la salud no es TRIVIAL», planteándose 20 preguntas con 4 respuestas posibles, distribuidas en 4 bloques: definiciones, epidemiología, factores de riesgo y notas para consulta. Cada pregunta obligaba a discutir y consensuar en grupo. Los ganadores obtuvieron 18 aciertos sobre 20 preguntas, los demás: 15, 14, 14 y 12.
Las coordinadoras del taller expusieron, dando opción a debate, las respuestas correctas razonadas. El equipo ganador fue gratificado con un premio solidario. Para terminar y favorecer la obtención de información estructurada de la discusión grupal, mediante write-storming, se propusieron 3 temas: experiencias con respecto al sufrimiento social en su trabajo, reflexiones al respecto y propuestas de solución. Se hizo puesta en común. El taller se cerró mediante recapitulación y exposición de conclusiones, por parte de las organizadoras.
Los participantes manifiestan de forma generalizada y coincidente, con saturación de información, tener desconocimiento conceptual, epidemiológico y científico sobre determinantes sociales, no haber recibido formación ni leído literatura científica al respecto. A pesar de que en su experiencia (guardias, rotatorios) la mayoría observa: sufrimiento social, abandono de tratamientos por cuestiones económicas, presentismo, dietas inadecuadas, mala salud bucodental, sobrecarga económica y personal de abuelos, modificación de estructuras familiares, población vulnerable y enfermedades con condicionantes psicosociales. Estas vivencias les suscitan sensación de desigualdad.
Proponen: fomentar el trabajo multiprofesional, registrar periódicamente a los pacientes excluidos de los cupos, y la necesidad de invertir más en gasto social.
La mayoría tienen una actitud favorable al manejo biopsicosocial ante consultas de los pacientes. Aunque, en general, no se sienten preparados: desconocen los recursos sociales y comunitarios, el abordaje no farmacológico, el manejo del malestar emocional o la prescripción social. Expresan la utilidad del taller para adquirir conocimientos, reflexionar y sensibilizar, predisponiéndose a adoptar una actitud favorable al enfoque biopsicosocial.
En conclusión, en los participantes se contrapone el desconocimiento y la falta de formación sobre determinantes sociales y su abordaje en AP, a la actitud positiva de enfrentarse al sufrimiento social. Parece necesario implementar medidas formativas que mejoren esta situación.
La experiencia del taller en una jornada temática avalada por una sociedad científica y una unidad docente resulta una herramienta eficaz y amena.
FinanciaciónLos autores declaran no haber recibido financiación para la realización de este trabajo.